Los infartos cerebelosos (IC) son infrecuentes pero pueden presentar complicaciones graves. Nuestro objetivo ha sido estudiar las características de los pacientes con IC, así como su evolución, en función del territorio afectado.
Pacientes y métodosSe han recogido datos de 124 pacientes ingresados en nuestro servicio durante un periodo de 5 años, con diagnóstico radiológico de IC, con y sin afectación de otras regiones cerebrales.
ResultadosLa edad media de nuestra serie es de 65,2 años, con predominio masculino (68,5%). El territorio más afectado fue la arteria cerebelosa posteroinferior (PICA) en el 49,2%, seguido de la arteria cerebelosa superior (ACS) en el 17,7% y cerebelosa anteroinferior (AICA) en el 10,5%. Se afectaron territorios supra-infratentoriales en el 13,7% y dos/tres territorios cerebelosos en el 8,9%. La etiología aterotrombótica fue más prevalente en PICA (p=0,02) y la cardioembólica en la afectación de múltiples territorios (p=0,04), siendo similares en ACS y AICA. Se produjo transformación hemorrágica en 29 pacientes (23,4%), sobretodo en la afectación de múltiples territorios y en PICA. Se asoció hidrocefalia en 15 pacientes (12,1%, 12 de ellos PICA; p=0,02), apareciendo de media a los 2,9±1,5 días del inicio del ictus. Al alta, la dependencia funcional (Rankin≥3) era mayor si la afectación territorial era múltiple (64% vs 31-36%; p=0,05). Se contabilizaron 4 defunciones (3,2%).
ConclusionesLos IC tienen gran heterogeneidad. Sin embargo, cabe destacar que los infartos de PICA son los más prevalentes, su etiología suele ser aterotrombótica y son los más asociados a complicaciones graves, que ocurren durante la primera semana del ictus.
Cerebellar infarction (CI) is uncommon, but may result in severe complications. The aim of our study was to determine the characteristics of patients with CI, as well as their outcomes as regards the territories affected.
Patients and methodsData were collected from 124 patients admitted to our department during a five-year period, with a radiological diagnosis of CI, and with or without involvement of other brain territories.
ResultsThe mean age in our series was 65.2 years, with most being male (68.5%). The posterior inferior cerebellar artery (PICA) was the most commonly affected territory at 49.2%, followed by superior cerebellar artery (SCA) at 17.7%, and anterior inferior cerebellar artery (AICA) at 10.5%. There was simultaneous supratentorial involvement in 13.7%, and two or three cerebellar arteries involved in 8.9%. The main aetiology in PICA was atherothrombosis (P=.02). On the other hand, cardio-embolism was the main origin in cases with more than one affected territory (P=.04). No particular aetiology could be found in SCA and AICA. There was haemorrhagic transformation in 29 patients (23.4%), particularly in the PICA and when other territories were involved. There was hydrocephalus in 15 patients (12.1%, 12 of them PICA; P=.02) in 2.9±1.5 days from stroke onset. At discharge, the degree of disability was worse if more than one arterial territory was involved (Rankin≥3, 64% versus 31-36%; P=.05). Four (3.2%) patients died.
ConclusionsCI is very heterogeneous. Nevertheless, it is noteworthy that PICA infarction is the most frequent type and its aetiology is usually atherothrombotic. Moreover, it is the territory most frequently associated with severe complications, which take place during the first week of the stroke.
Los infartos cerebelosos suponen entre el 1,5 y el 3% del total de ictus isquémicos1-3. Su presentación clínica es muy diversa y, en ocasiones, inespecífica y se puede confundir con otras patologías más benignas2,3.
La aparición de la resonancia magnética (RM) craneal ha permitido definir de forma más fidedigna el territorio afectado y la existencia de otras lesiones asociadas. La edad media de aparición de los infartos cerebelosos es alrededor de los 65 años, siendo dos tercios de los afectados del sexo masculino3.
En la literatura encontramos trabajos que estudian los infartos cerebelosos en territorios concretos5-12 y otros que lo hacen de forma global1,3,4,13-17.
Nuestro objetivo ha sido realizar un análisis de la epidemiología, los factores etiológicos, las complicaciones y la situación funcional al alta de los pacientes con infarto cerebeloso, así como su relación con el territorio vascular afectado.
Pacientes y métodosSe ha revisado de forma retrospectiva a los 2.480 pacientes ingresados en nuestro servicio de neurología con el diagnóstico de ictus isquémico, durante un periodo de 5 años (marzo de 2005 a marzo de 2010). De ellos, se han analizado los pacientes con diagnóstico radiológico de infarto cerebeloso agudo, con o sin afectación de otros territorios vasculares del sistema nervioso central, para un total de 124 (5%). El diagnóstico radiológico se realizó mediante tomografía computarizada (TC) y/o RM craneales durante el ingreso.
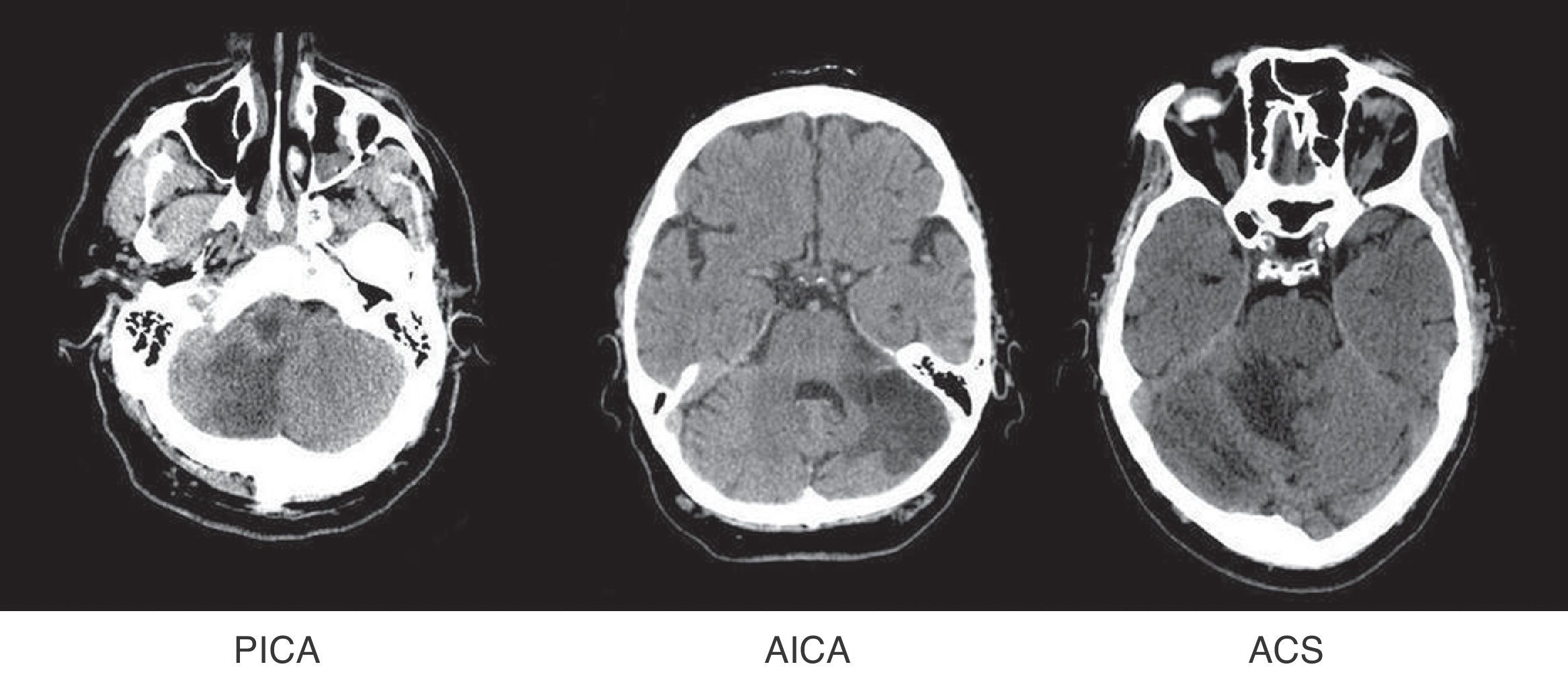
Se ha dividido a los pacientes según el territorio afectado, siguiendo los diagramas de Amarenco14: arteria cerebelosa superior (ACS), arteria cerebelosa anteroinferior (AICA), arteria cerebelosa posteroinferior (PICA), más de un territorio cerebeloso afectado (ACx) y afectación simultánea de territorios supratentoriales (ST) (fig. 1).
Se han desestimado los infartos de pequeño vaso y los de territorio frontera.
En cada paciente se han recogido las siguientes variables epidemiológicas: sexo, edad, presencia de factores de riesgo cardiovascular (tabaquismo, hipertensión arterial, diabetes mellitus, dislipemia), presencia de cardiopatía embolígena y etiología (criterios TOAST18). Se registró la incidencia de complicaciones como la hidrocefalia, teniendo en cuenta su día de aparición o la transformación hemorrágica. Asimismo, se evaluó el pronóstico mediante análisis del estado basal y al alta según escala de Rankin (mRS) y las secuelas neurológicas según escala NIHSS.
Se descartaron los pacientes con mRS basal 4 o 5, dado que su estado funcional limita su evaluación y la aplicación de tratamientos.
Se determinó la etiología mediante estudio vascular (eco-Doppler de troncos supraaórticos y angio-TC o angio-RM de polígono de Willis) y ecocardiograma transtorácico. Los pacientes estuvieron monitorizados mediante telemetría durante su estancia en la unidad de ictus. En caso de necesidad, se amplió el estudio con ecocardiograma transesofágico y Doppler transcraneal (DTC) con contraste hidrosalino para valorar shunt derecha-izquierda.
Se valoró la presencia de hidrocefalia y/o transformación hemorrágica con la realización de estudios de neuroimagen seriados en caso de empeoramiento clínico durante el ingreso.
Las exploraciones neurológicas para calcular las puntuaciones en las escalas mRS y NIHSS, durante el ingreso y al alta, fueron realizadas por los neurólogos de nuestra unidad de ictus.
Estas variables se estudiaron mediante el paquete estadístico StatView, con análisis uni y multivariante y nivel de significación α=0,05.
ResultadosSe han recogido datos de 124 pacientes consecutivos, con una ratio hombre/mujer de 2,2:1. La edad media en el momento del diagnóstico era de 65,25±14,9 años, sin diferencias significativas entre ambos sexos.
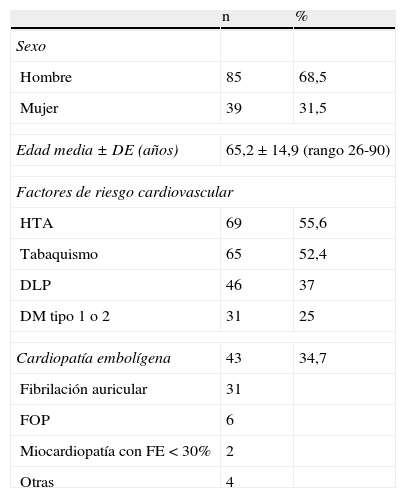
En cuanto a la presencia de factores de riesgo cardiovascular, poco más de la mitad refería hipertensión arterial (HTA) y tabaquismo. Aproximadamente un tercio de los casos eran dislipémicos y un cuarto eran diabéticos tipo 1 o 2. Se objetivó cardiopatía embolígena en 43 pacientes (34,7%), la mayoría de ellos con fibrilación auricular, destacando asimismo el hallazgo de foramen oval permeable (FOP) en 6 de ellos (tabla 1).
Datos demográficos y presencia de factores de riesgo cardiovascular/cardiopatías embolígenas en 124 pacientes con infarto cerebeloso
| n | % | |
| Sexo | ||
| Hombre | 85 | 68,5 |
| Mujer | 39 | 31,5 |
| Edad media±DE (años) | 65,2±14,9 (rango 26-90) | |
| Factores de riesgo cardiovascular | ||
| HTA | 69 | 55,6 |
| Tabaquismo | 65 | 52,4 |
| DLP | 46 | 37 |
| DM tipo 1 o 2 | 31 | 25 |
| Cardiopatía embolígena | 43 | 34,7 |
| Fibrilación auricular | 31 | |
| FOP | 6 | |
| Miocardiopatía con FE<30% | 2 | |
| Otras | 4 | |
n: número de pacientes; FOP: foramen oval permeable; FE: fracción de eyección
Las manifestaciones clínicas iniciales fueron mayoritariamente sensación de inestabilidad y/o alteración de la marcha (71%), vómitos (36,3%), disartria (33,9%) y cefalea (25%). En menor medida, y por orden de frecuencia, presentaron afectación de pares craneales, déficit motor y/o sensitivo, alteración del nivel de consciencia y dolor cervical.
La puntuación media en la escala NIHSS en el momento inicial fue de 3,3. En particular, 96 pacientes (77,4%) tenían un NIHSS≤3 y solamente 3 pacientes un NIHSS>25.
El diagnóstico se realizó mediante RM en 93 pacientes (75%) y mediante TC en los 31 restantes (25%). Se tardó una media de aproximadamente 41 horas para llegar al diagnóstico correcto (rango 1 hora-3 semanas).
En 27 pacientes (21,8%) se llegó al diagnóstico a tiempo para realizar la trombólisis. Sin embargo, solo se practicó trombólisis intravenosa en 6 pacientes (5% del total). Los criterios de exclusión fueron: puntuación NIHSS baja (≤3) 10, coma 2, síntomas en mejoría 2, infarto extenso en TC craneal 2, y en 1 ocasión plaquetopenia severa, tratamiento anticoagulante, síndrome coronario agudo, cirugía mayor reciente e HTA no controlada.
Se hizo un diagnóstico inicial erróneo en 35 pacientes (28,2%). Principalmente fueron considerados como vértigo posicional benigno (20 pacientes). Otros diagnósticos planteados fueron crisis hipertensiva, infecciones (respiratoria, urinaria, gastrointestinal, de origen desconocido), metástasis cerebral, encefalopatía, síncope y cuadro vasovagal. Los 62 pacientes restantes (50%) fueron bien diagnosticados, pero más allá del tiempo de trombólisis.
Una vez diagnosticados, todos los pacientes ingresaron en la unidad de ictus.
La afectación territorial, por orden de prevalencia, ha sido: 61 PICA (49,2%), 22 ACS (17,7%) y 13 AICA (10,5%). 11 pacientes pertenecen al grupo ACx (8,9%) y 17 (13,7%) tenían afectación simultánea de territorios supratentoriales.
Hubo afectación de tronco cerebral en 25 pacientes (20,2% sobre el total), en 5 de ellos de forma aislada (infartos de bulbo posterolateral). La mayoría se produjo en infartos de PICA (16). El resto implicaron AICA (4), el grupo ACx (2), ST (2) y ACS (1).
Siete pacientes tenían afectación bilateral de un mismo territorio (4 PICA, 3 ACS). No se han considerado como un grupo aparte a la hora de hacer cálculos, a diferencia de otros trabajos17.
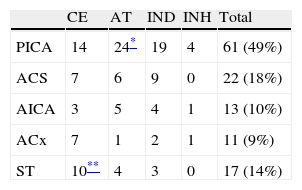
Respecto de la etiología, encontramos 41 infartos cardioembólicos (33%), entre ellos los pacientes con FOP y sin otra causa de ictus, 40 aterotrombóticos (32,2%) y 37 de origen indeterminado (29,8%), de ellos 21 de etiología desconocida, 12 por estudio incompleto (9,7%) y 4 de doble causa. Finalmente, 6 pacientes eran de causa inhabitual (4,8%), en concreto, disecciones arteriales, ya fuera de arteria vertebral y/o PICA.
Se realizó un estudio vascular con angio-TC y/o angio-RM en 106 pacientes (85,5%). Se llegó al diagnóstico de etiología aterotrombótica en los 40 mencionados tras los siguientes hallazgos: oclusión o estenosis >50% en arterias del sistema vertebrobasilar en 26 individuos y estenosis ≤50% secundaria a placas, sin encontrarse otros mecanismos en los otros 14 casos.
Valorando por separado los territorios afectados, destaca el predominio de etiología aterotrombótica en PICA (p=0,02) y de etiología cardioembólica en afectación simultánea de territorios supratentoriales (p=0,04). En el resto no hay diferencias significativas entre las distintas etiologías (tabla 2).
Etiología según criterios TOASTa de los infartos cerebelosos y distribución según territorio afectado
| CE | AT | IND | INH | Total | |
| PICA | 14 | 24* | 19 | 4 | 61 (49%) |
| ACS | 7 | 6 | 9 | 0 | 22 (18%) |
| AICA | 3 | 5 | 4 | 1 | 13 (10%) |
| ACx | 7 | 1 | 2 | 1 | 11 (9%) |
| ST | 10** | 4 | 3 | 0 | 17 (14%) |
ACx: afectación de 2-3 territorios cerebelosos; AT: aterotrombótico; CE: cardioembólico; IND: indeterminado (incluye doble causa y estudio incompleto); INH: inhabitual; ST: afectación simultánea de territorios supratentoriales.
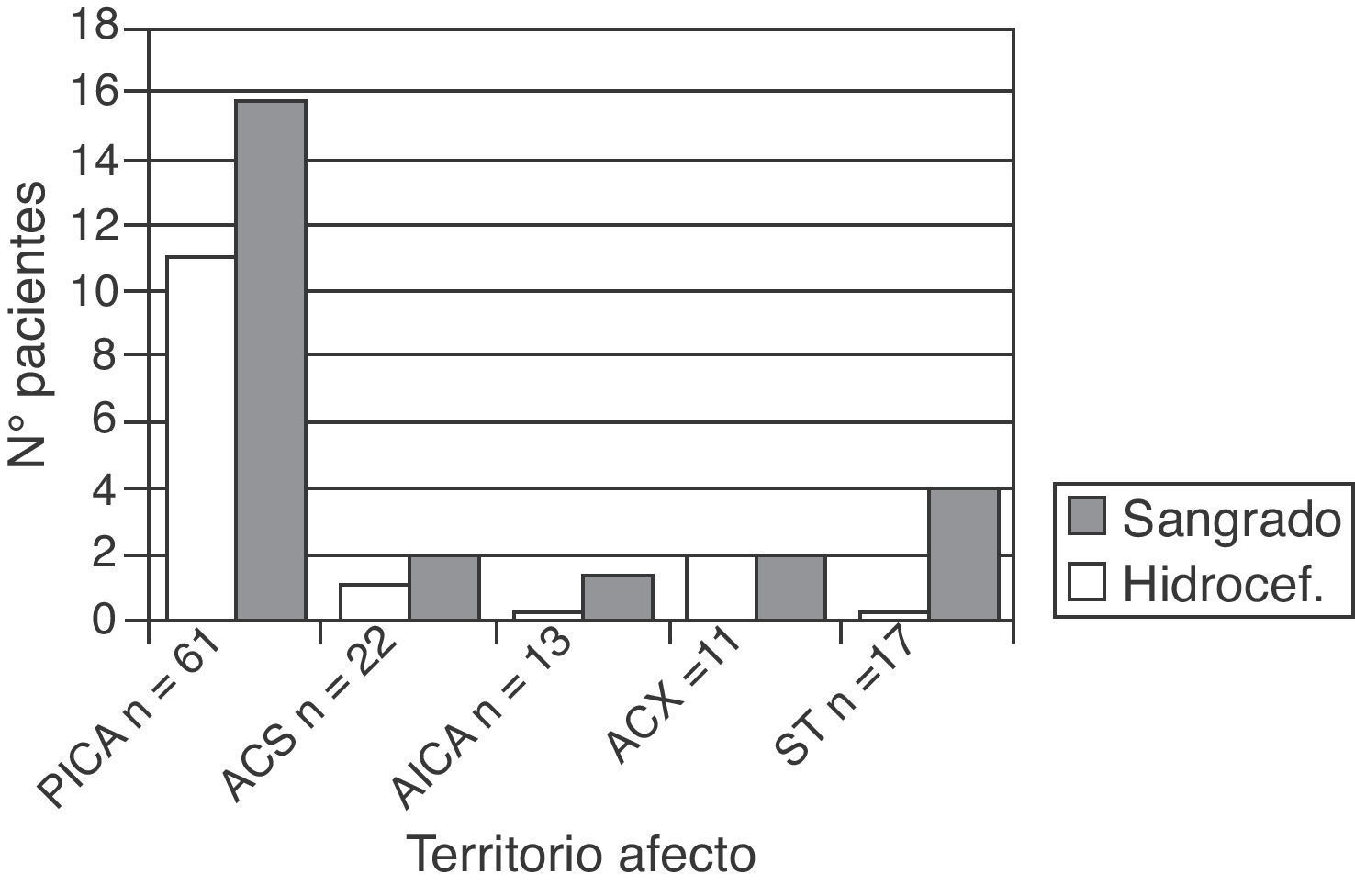
Respecto a las complicaciones, se objetivó hidrocefalia en TC craneal realizada por empeoramiento clínico en 15 pacientes (12,1% del total). Se requirió valoración por el servicio de neurocirugía, colocándose en todos los casos un drenaje ventricular externo temporal. Doce eran pacientes con infarto de territorio PICA, 1 de ACS y 2 de ACx (p=0,02).
El día de aparición de la hidrocefalia, tomando como punto de partida el inicio de la sintomatología, fue de media el 2,9 (rango 1-6). Dos de los 15 pacientes con hidrocefalia fallecieron.
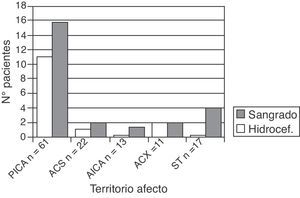
Asimismo, se produjo transformación hemorrágica en 29 individuos (23,4%): 19 PICA, 4 con afectación supratentorial, 4 ACx, 1 ACS y 1 AICA (este último era el único paciente con tratamiento anticoagulante oral de base) (fig. 2).
Solo en 2 individuos tuvo manifestación clínica, en forma de disminución del nivel de consciencia, y en 4 casos se encontró en la TC inicial de urgencias. El resto fueron asintomáticas (72,4%) y se encontraron en TC o RM de control. No hicimos distinciones en cuanto a la cantidad de sangrado ni si había invasión ventricular o no. En cuanto a la etiología subyacente, 12 eran cardioembólicos (41,4%), 10 de etiología indeterminada (34,5%) y 7 aterotrombóticos (24,1%).
Por último, quisimos valorar el grado de dependencia al alta. Hemos clasificado a los pacientes según su puntuación en la escala mRS: independencia para las actividades de la vida diaria (mRS=0-2) o dependencia funcional (mRS=3-5).
El 41,9% de los pacientes presentaban dependencia funcional al alta (solo el 4,5% presentaban este Rankin basal) y 4 pacientes fallecieron, todos durante el ingreso. Considerando la escala NIHSS, 115 pacientes (92,7%) puntuaron ≤5 al alta.
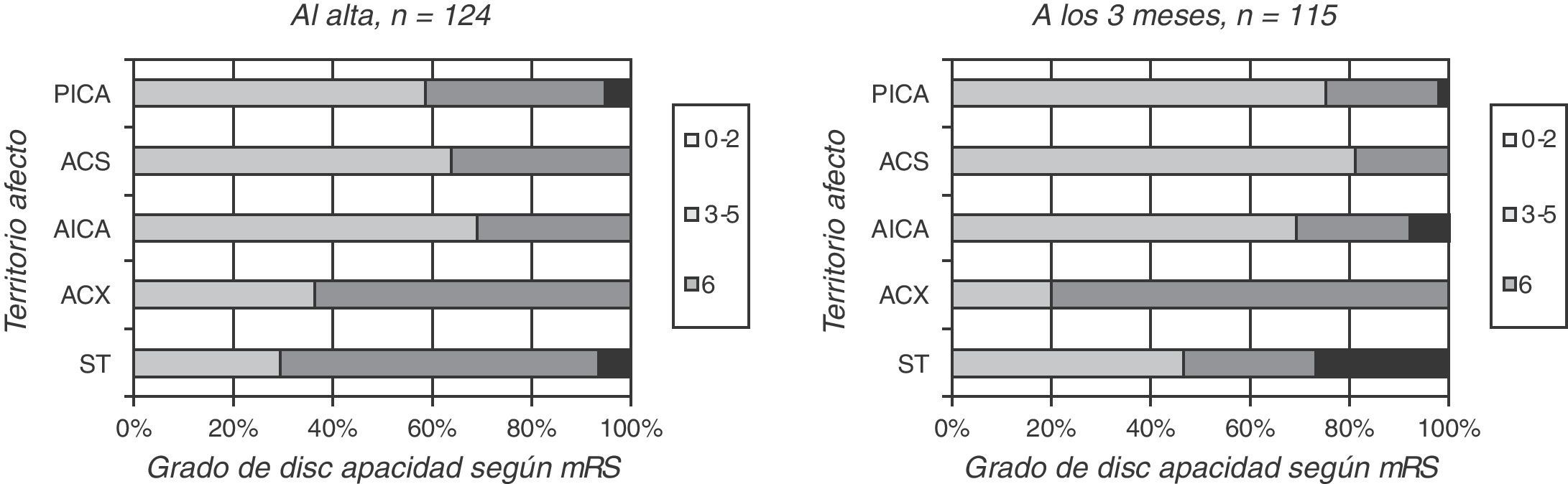
Los pacientes con afectación de más de un territorio cerebeloso o simultánea de territorio supratentorial tuvieron peor pronóstico funcional (mRS 3-5 el 64%), respecto a los pacientes con afectación de un solo territorio cerebeloso, ya fuera PICA, ACS o AICA (mRS 3-5 el 31-36%, p=0,05) (fig. 3, izquierda).
Sin consideramos a los pacientes con infarto de tronco cerebral por separado, se incluyen 3 de las 4 defunciones totales. Asimismo, el 48% de ellos tuvieron mRS 3-5 al alta y 40% mRS≤2.
A los 3 meses del ictus, se pudo hacer el seguimiento a 115 pacientes (4 fueron defunciones en fase aguda, 5 se perdieron). Hubo 6 fallecimientos durante este tiempo (3 relacionados con el ictus, 1 de causa no determinada, 1 por infección respiratoria y 1 por neoplasia de pulmón). Del resto, 32 individuos (25,8% de la serie inicial) seguían con dependencia funcional.
Las diferencias según territorio afectado son aún más acusadas a los 3 meses de seguimiento, con mayor dependencia funcional cuando hubo afectación de varios territorios (p=0,03) (fig. 3, derecha).
La estancia media (Em) hospitalaria fue de 14,2 días (rango 3-74). Cuando hubo complicaciones, la Em fue superior a la de los pacientes que no presentaron hidrocefalia ni transformación hemorrágica (20,7 vs 11,7 días).
DiscusiónLos infartos cerebelosos, al igual que los ictus isquémicos en general, muestran un predominio del sexo masculino. Nuestros datos de edad de aparición y la ratio hombre/mujer son similares a lo publicado previamente1,3,4,13.
El tratamiento trombolítico se pudo aplicar a menos de la cuarta parte de los pacientes. Por un lado, la inespecificidad de la clínica hace considerar otros diagnósticos de forma errónea2 y lleva a los pacientes a consultar demasiado tarde (en nuestro grupo, más de día y medio de promedio). Por otra parte, aunque se esté dentro de la ventana terapéutica, muchas veces se desestima el tratamiento por NIHSS bajo.
A diferencia de otros estudios1,13,14, nuestros resultados muestran un claro predominio del territorio PICA, prácticamente la mitad de los pacientes. Es posible que con la aparición de la RM craneal sea más fácil identificar con exactitud los territorios afectados y esto motive este cambio de proporción.
Asimismo, también diferimos en las etiologías prevalentes para cada territorio. Los infartos de PICA eran principalmente de causa aterotrombótica, sin un claro predominio en cuanto a la etiología en los infartos de ACS y AICA.
Como era de esperar, en los pacientes con afectación de varios territorios de forma simultánea la causa más frecuente era cardioembólica.
La tasa de complicaciones y el momento de aparición son similares a lo publicado en la literatura1,3,4,16. Cabe destacar que la hidrocefalia apareció mayoritariamente hacia a las 48-72 horas del inicio del ictus y en ningún caso más allá del sexto día de evolución. Por tanto, la monitorización en una unidad de ictus tendría especial importancia en la primera semana del cuadro y sería opcional más allá.
La aparición de hidrocefalia se asoció mayoritariamente a infarto de PICA. Cuatro de los 15 pacientes tenían afectación troncular asociada. Todos los pacientes fueron valorados por el servicio de neurocirugía y, de forma consensuada, se prefirió el drenaje ventricular externo temporal a la craniectomía descompresiva. Dos fueron defunciones y 8 tenían dependencia funcional al alta.
En el caso de transformación hemorrágica sin hidrocefalia, no se tomaron más medidas que los cuidados habituales en unidad de ictus. Dicha complicación se produjo principalmente en infartos de PICA y en afectación simultánea supratentorial. No encontramos justificación para lo primero, pero el segundo grupo se explica por el mayor riesgo de transformación hemorrágica en infartos de etiología cardioembólica, como ocurre en nuestro grupo de pacientes19. En ambos casos no tenía relación con el uso de tratamientos antiagregantes/anticoagulantes.
En cuanto al pronóstico, es mejor utilizar una escala de valoración funcional, como la escala de Rankin, que neurológica, como la NIHSS. Dada la sintomatología que producen los infartos cerebelosos, la escala NIHSS no es tan útil para la valoración pronóstica. La práctica totalidad de nuestros pacientes tenían puntuaciones NIHSS bajas aunque tuvieran secuelas importantes.
Algunos autores han descrito que la aparición de complicaciones implica un riesgo mayor de defunción4,13. En nuestro caso, no había diferencias significativas al considerar presencia o ausencia de complicaciones. Posiblemente, la utilización de medidas agresivas en caso de hidrocefalia y la monitorización continua en unidades de ictus contribuyen a nuestros resultados. Esta percepción debe confirmarse con un número más amplio de pacientes.
Otros autores, por su parte, han observado que el pronóstico depende más bien de la bilateralidad de las lesiones y no del territorio afectado17. Nuestro estudio tiene muy baja prevalencia de lesiones bilaterales. Sin embargo, muestra de forma significativa que el estado en el momento del alta y, sobre todo, a los 3 meses de seguimiento, era peor cuando había afectación de varios territorios que cuando el infarto era de un territorio único. La afectación de tronco supone peor pronóstico que si está respetado.
Las limitaciones de este estudio son las inherentes a un análisis retrospectivo con múltiples etiologías, aunque tiene la ventaja de contar con un solo centro, lo que disminuye las desviaciones en los protocolos y hace que la aplicación de tratamientos y las evaluaciones sean más homogéneas.
Como conclusión, cabe destacar que el territorio más prevalente fue PICA, con un predominio de etiología aterotrombótica. Por el contrario, no se encontró una etiología mayoritaria en ACS y AICA. Asimismo, PICA también fue el territorio con mayor riesgo de complicaciones, que tuvieron lugar durante la primera semana. La irrupción de complicaciones, de forma sorprendente, no contribuyó a empeorar el pronóstico, que depende más bien del número de territorios afectos y de la afectación del tronco cerebral.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Este trabajo ha sido presentado parcialmente como póster en la LXII reunión anual de la Sociedad Española de Neurología.