La luxación de rodilla es una entidad infrecuente. Puede tener consecuencias devastadoras, no solo por las lesiones ligamentosas, sino también por las complicaciones vasculares y nerviosas.
ObjetivoAnalizar la eficacia de un protocolo para el diagnóstico precoz de lesiones vasculares asociadas a las luxaciones de rodilla.
Material y métodosSe presenta un estudio retrospectivo de las luxaciones de rodilla agudas tratadas entre 1999-2010 con un seguimiento mínimo de 12 meses. Se utilizó un protocolo diagnóstico basado en la exploración física y el índice tobillo-brazo como pruebas de cribado inicial de lesión vascular.
ResultadosSe obtuvo una muestra de 10 luxaciones, de las que en un 30% se produjo lesión de la arteria poplítea que fueron diagnosticadas precozmente, recibiendo tratamiento quirúrgico urgente antes de 8 horas. Dos pacientes tuvieron lesiones nerviosas asociadas a la vascular. Ningún caso acabó en amputación.
ConclusionesLa utilización sistemática del protocolo ha evitado consecuencias derivadas de un diagnóstico tardío y ha reducido drásticamente el uso abusivo de pruebas invasivas como la arteriografía.
Knee dislocation is an unusual condition, and can have catastrophic consequences, such as vascular and neurological complications, in addition to the ligament injuries.
ObjectiveThe aim of this study is to analyse the effectiveness of a protocol of early diagnosis of vascular injuries associated with knee dislocations.
Materials and methodsA retrospective study was conducted which included acute knee dislocations treated in our institution, with a minimum of 12 months follow-up, between 1999-2010. A diagnostic protocol based on physical examination and ankle-brachial index was used in order to detect vascular injuries.
ResultsTen dislocations, 30% with popliteal artery injury, were diagnosed early and received emergency treatment within 8hours. There were associated neurological injuries in two patients. There were no amputations.
ConclusionsThe systematic use of this protocol has avoided consequences of late diagnosis and has drastically reduced the abusive use of invasive tests, such as arteriography.
La luxación de rodilla es una entidad infrecuente, estimándose una incidencia de 0,001-0,013% de todas las lesiones traumatológicas urgentes1. Generalmente, es consecuencia de un traumatismo de alta energía (accidentes de tráfico), sin embargo, también puede ocurrir en el contexto de prácticas deportivas o caídas casuales. Hasta en un 50% se produce una reducción espontánea, por este motivo el término clásico de luxación, ha sido sustituido por lesión multiligamentosa o lesión ligamentosa compleja de rodilla; dentro de este concepto se engloban la lesiones de al menos tres de los 4 principales ligamentos de la rodilla1.
Además de las ya mencionadas lesiones ligamentosas, podemos encontrarnos con lesiones vásculo-nerviosas que no deben pasar desapercibidas dadas sus posibles consecuencias catastróficas.
En 1977, Green & Allen publicaron una incidencia de lesión vascular en la luxación aguda de rodilla de 23-32%2. Esto es debido a que la arteria poplítea se encuentra fijada proximalmente en el hiato aductor y distalmente en el arco fibroso del sóleo, convirtiéndose en una estructura vulnerable a los traumatismos. Estos autores encontraron un 86% de amputaciones en lesiones de la arteria poplítea que no se repararon antes de las 8 horas de la lesión2.
No hay consenso acerca de cuál es el mejor método para diagnosticar este tipo de lesiones.
Clásicamente se preconizaba la realización de una arteriografía rutinaria2–4, lo que se ha puesto en duda en la actualidad, dado que es una prueba con una morbilidad importante, disponibilidad limitada y en ocasiones puede retrasar el tratamiento quirúrgico urgente5,6.
El objetivo del presente estudio es analizar la utilidad de un protocolo diagnóstico basado en pruebas no invasivas con el fin de realizar un diagnóstico precoz de lesiones vasculares tras una luxación de rodilla. La hipótesis de trabajo utilizada se basa en que las pruebas diagnósticas no invasivas pueden ser suficientes para identificar complicaciones vasculares agudas.
Material y métodosSe ha realizado un análisis retrospectivo de las luxaciones de rodilla diagnosticadas en nuestra institución desde enero de 1999 hasta enero de 2010.
Los criterios de inclusión empleados fueron diagnóstico clínico-radiológico de luxación rodilla o lesión multiligamentosa de rodilla no protésica, con un seguimiento mínimo de 12 meses.
Se obtuvo una muestra de 12 luxaciones, de las cuales se excluyeron dos casos en los que no se pudo completar un seguimiento de 12 meses.
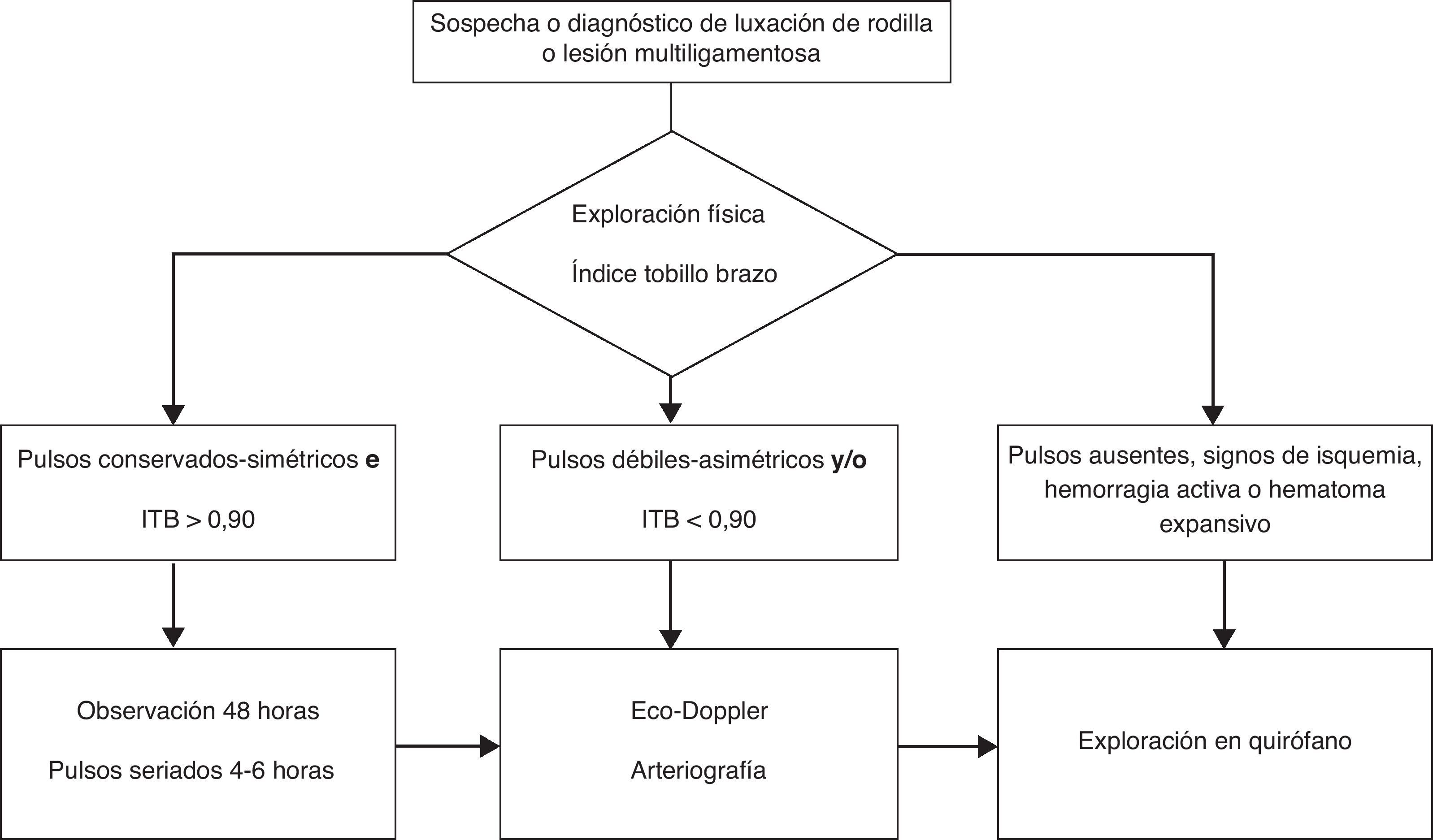
En los pacientes con diagnóstico o sospecha de luxación de rodilla se evaluó el estado vascular de acuerdo con una serie de exploraciones, las cuales se resumen en el protocolo propuesto (fig. 1). Este protocolo está basado en la exploración física y el índice tobillo-brazo (ITB) como pruebas no invasivas de cribaje inicial para el diagnóstico precoz de lesiones vasculares5,7,8.
De acuerdo con el protocolo, los pacientes a su llegada al servicio de urgencias son sometidos a una rigurosa exploración física de los pulsos periféricos (tibial posterior y pedio) y búsqueda de signos de isquemia aguda (frialdad, palidez, paresia y dolor). A continuación se realiza una medición del ITB de urgencia. El índice tobillo- brazo (ITB) es el cociente entre la tensión arterial sistólica máxima en el tobillo dividida por la del brazo.
Cuando dichas exploraciones son normales basta con la observación 48 horas con monitorización seriada de pulsos. En caso de encontrar alteración de los pulsos distales o ITB<0,9, la sospecha de lesión vascular se debe confirmar con otras pruebas complementarias como el eco-Doppler o la arteriografía.
La arteriografía se realizó selectivamente en los casos en los que las pruebas no invasivas estaban alteradas, siempre que no retrasase la intervención vascular en caso de que fuese necesaria.
ResultadosDiez pacientes fueron incluidos en la serie, de los cuales 8 eran varones, con una media de edad de 42,3 años (30-74 años). La media de seguimiento fue de 31,3 meses (12-82 meses).
El mecanismo lesional fue de alta energía en 7 casos (70%), en 6 asociados a accidentes de tráfico o atropellos y en un caso a accidente deportivo. En tres casos fue debido a caídas casuales.
Lesiones vascularesCon la aplicación del protocolo propuesto, en tres casos (30%) se detectaron alteraciones o asimetrías de pulso periférico, signos de isquemia o ITB<0,9, en el momento de la valoración inicial.
En dos de estos casos se completó el estudio mediante eco-Doppler que confirmó la lesión de la arteria poplítea en la segunda porción, la cual fue intervenida de urgencia realizándose un bypass femoropoplíteo con autoinjerto invertido de vena safena interna, inmovilización con fijador externo y fasciotomía profiláctica, antes de 8 horas del traumatismo.
En el tercer caso, el paciente presentaba una luxación abierta, con amplia exposición: sangrado activo abundante, pulsos distales débiles, frialdad y palidez del pie. Ante la gravedad de dicha lesión se procedió a la exploración en quirófano, evidenciándose una laceración de la arteria y vena poplíteas que fueron reparadas con autoinjerto de vena safena.
Lesiones nerviosasLas lesiones nerviosas fueron identificadas en un 20% de los pacientes. En un caso la lesión vascular se acompañó de neuroapraxia del nervio peroneo común, que fue tratada de forma conservadora con una ortesis antiequino alcanzando una recuperación completa a los 7 meses. Otro de los pacientes presentó una neurotmesis del nervio tibial en el contexto de una luxación abierta de rodilla, realizándose una sutura término-terminal del nervio durante la reparación vascular de urgencia. La recuperación neurológica fue incompleta a los 14 meses, alcanzando fuerza suficiente para la flexión plantar y flexión de los de dedos a favor de la gravedad (grado 2/5), con persistencia de hipoestesia plantar residual.
Síndrome compartimentalNo se observó ningún caso de síndrome compartimental, aunque en los tres casos en que se intervinieron de urgencia, la lesión de la arteria poplítea, se realizó fasciotomías profilácticas.
ReducciónEn 4 pacientes se realizó una reducción cerrada urgente en quirófano, mientras que el paciente con la luxación abierta se realizó reducción abierta en quirófano (tabla 1). El resto de los casos se redujeron espontáneamente tras el traumatismo. De los casos con complicaciones vasculares, en uno de ellos la reducción fue espontánea tras el traumatismo, y en los otros dos casos fue necesaria reducción bajo sedación, tratándose en un caso de luxación anterior y en otro de luxación posterior.
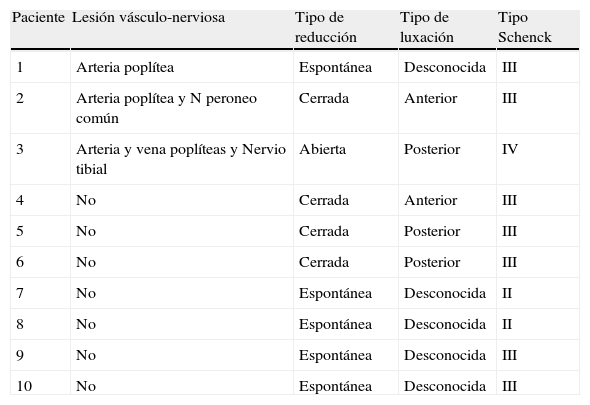
Descripción de las luxaciones y lesiones asociadas
| Paciente | Lesión vásculo-nerviosa | Tipo de reducción | Tipo de luxación | Tipo Schenck |
| 1 | Arteria poplítea | Espontánea | Desconocida | III |
| 2 | Arteria poplítea y N peroneo común | Cerrada | Anterior | III |
| 3 | Arteria y vena poplíteas y Nervio tibial | Abierta | Posterior | IV |
| 4 | No | Cerrada | Anterior | III |
| 5 | No | Cerrada | Posterior | III |
| 6 | No | Cerrada | Posterior | III |
| 7 | No | Espontánea | Desconocida | II |
| 8 | No | Espontánea | Desconocida | II |
| 9 | No | Espontánea | Desconocida | III |
| 10 | No | Espontánea | Desconocida | III |
N: nervio.
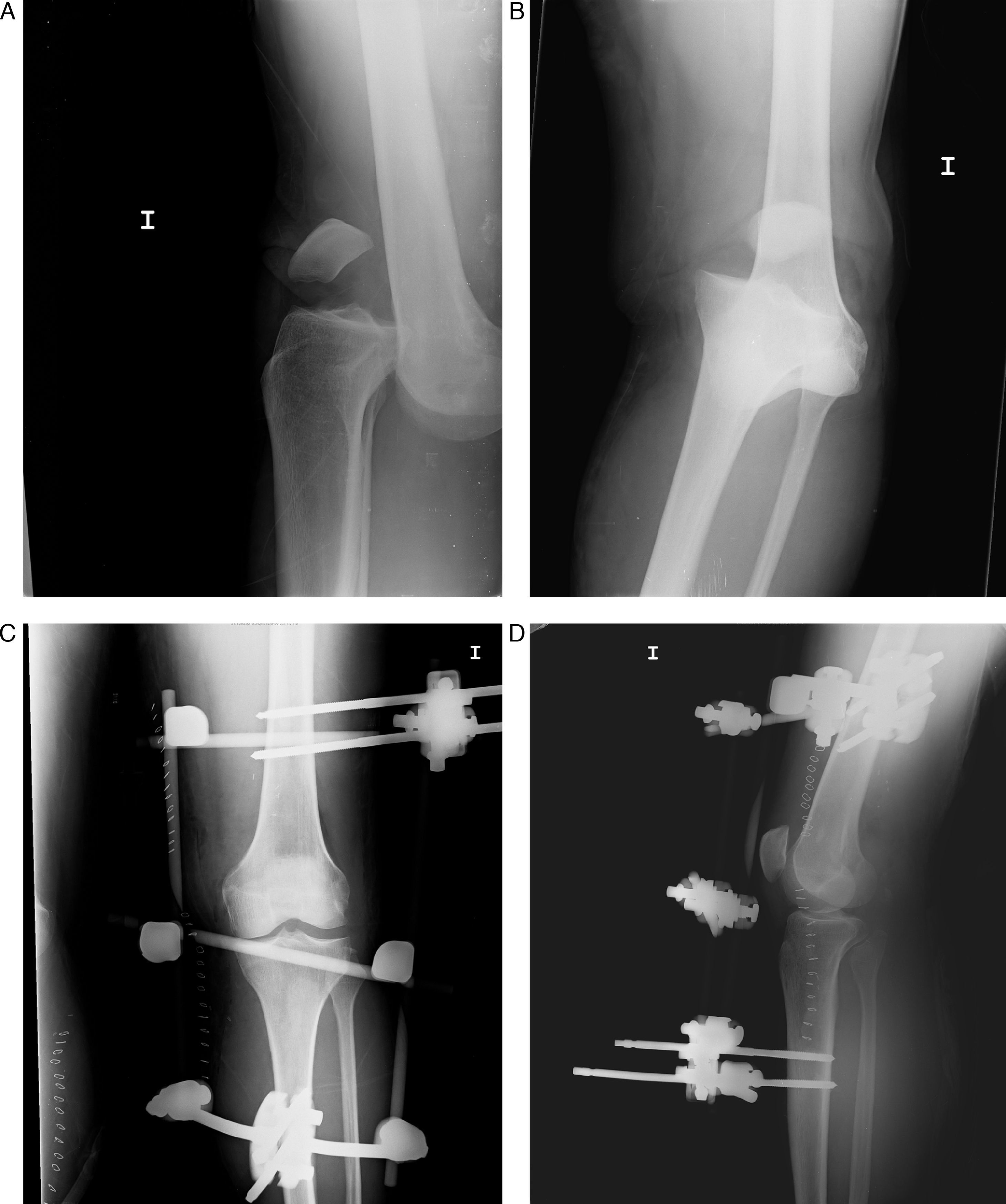
Los pacientes que requirieron reducción en quirófano fueron inmovilizados con un fijador externo (fig. 2), y el resto de casos (5 casos, 50%) fueron inmovilizados con férulas de yeso que posteriormente fueron sustituidas por ortesis articuladas.
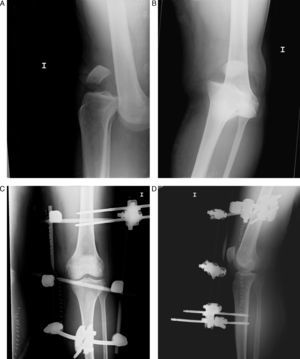
Varón de 23 años, que sufre luxación anterior de rodilla izquierda tras accidente de tráfico, a su llegada presenta pulso pedio débil, ITB<0,9. Se procedió a bypass femoropoplíteo de urgencia con fasciectomía e inmovilización con fijador externo. Radiología simple: luxación anterior proyección anteroposterior (A) y lateral (B), reducción y fijación externa proyección anteroposterior (C) y lateral (D).
Las lesiones ligamentosas se clasificaron según la clasificación de Schenck1: 7 pacientes sufrieron lesión de ambos ligamentos cruzados y al menos uno de los ligamentos colaterales (KD III), dos pacientes con lesión de ambos ligamentos cruzados (KD II) y un paciente con ambos ligamentos colaterales de ambos ligamentos cruzados (KD IV) (tabla 1).
Respecto al tratamiento de las lesiones ligamentosas, en 5 pacientes se realizó un tratamiento conservador con ortesis articulada al rechazar el tratamiento quirúrgico por motivos personales. En el resto se realizó la reparación de las lesiones ligamentosas en el momento en que el estado general y vascular lo permitieron. En dos pacientes se realizó una reparación de la cápsula y complejos posterolateral o posteromedial a las 2-3 semanas siguientes, completándose con la reconstrucción de los ligamentos cruzados en las 6-8 primeras semanas. No se produjo ninguna complicación vascular entorno a estos procedimientos. En los tres pacientes con lesiones vasculares la reconstrucción fue diferida más de tres meses de media, por recomendación del cirujano vascular. Dado que se encuentra fuera de nuestros objetivos en este estudio no se presentan los resultados clínico-funcionales.
En tres casos se añadió lesión tendinosa, presentándose en dos una lesión completa del tendón del bíceps femoral y en uno del tendón rotuliano.
En la mitad de los casos se asociaban otras lesiones óseas: aplastamientos vertebrales, arrancamientos de espinas tibiales, luxaciones de tobillo y fracturas diafisarias de fémur.
DiscusiónEl interés por la luxación de rodilla radica esencialmente en las complicaciones vásculo-nerviosas que nos podemos encontrar, pudiendo acabar incluso en la amputación supracondílea de la pierna9,10. En ocasiones, un mecanismo lesional de baja energía o una reducción espontánea de la luxación, pueden despistarnos de la gravedad de las complicaciones posteriores. El diagnóstico precoz de las mismas resulta de vital importancia, y para ello es necesario el uso de protocolos, así como evaluar la utilidad de los distintos métodos diagnósticos disponibles11.
En el presente estudio, las pruebas no invasivas resultaron eficaces para la identificación precoz de los tres pacientes que presentaron lesiones vasculares, realizándose el tratamiento urgente pertinente antes de las 8 horas del momento lesional.
Exploración físicaLa exploración física constituye el paso inicial, y uno de los pilares clave en el diagnóstico de posibles lesiones vasculares5,12,13.
Miranda sugiere que la exploración de los pulsos distales alcanza un valor predictivo positivo del 94% y un valor predictivo negativo del 100%14. Stannard propone un esquema exploración seriada de pulsos distales las primeras 48 horas tras una luxación de rodilla, así como la utilización de la exploración física como método para discriminar los casos en que se realizará arteriografía selectiva15. Por el contrario, otros autores defienden que la exploración física aislada no es suficiente para el diagnóstico de las lesiones vasculares13,16–18.
Existen varios casos publicados de lesiones de la arteria poplítea con pulsos conservados4,18,19. Casañas presenta una serie de 43 luxaciones de rodilla, de las cuales 14 presentaban pulsos distales positivos en la valoración inicial, que se negativizaron horas después19.
Por este motivo, la exploración física se debería complementar de otras pruebas diagnósticas no invasivas como el ITB o eco-Doppler15.
Índice tobillo-brazoEl ITB ha demostrado desempeñar un papel importante como una prueba de cribaje no invasiva para detectar las lesiones vasculares, con el fin de evitar una arteriografía sistemática de todas las luxaciones de rodilla20. Johansen en 1991 defendía el ITB>0,9 como prueba con un valor predictivo negativo de hasta el 99% para descartar lesiones arteriales7.
En la misma línea, Mills ha publicado resultados en los que un ITB<0,90 predice la lesión vascular con una sensibilidad de 87-100%, especificidad de 97-100% y valor predictivo positivo de 91-100%21. Seroyer propone el ITB como prueba útil para el diagnóstico precoz de lesiones vasculares y discriminar en qué casos realizar una arteriografía selectiva12,22.
El ITB es considerada una prueba inocua, barata, reproducible y eficaz, y consideramos que puede ser de gran utilidad a la hora de realizar un cribaje de lesiones vasculares en las luxaciones de rodilla7,21–24.
En caso de encontrar alteraciones de los pulsos distales y/o ITB<0,9, se debe confirmar la sospecha de lesión vascular con otras pruebas complementarias como el eco-Doppler o la arteriografía.
Eco-DopplerLa eco-Doppler constituye una prueba diagnóstica con una sensibilidad del 95% y especificidad del 99% para el diagnóstico de lesiones vasculares, y puede ser de gran utilidad para evitar recurrir a exploraciones invasivas8. El principal problema que presenta es la necesidad de personal entrenado, y de tratarse de una prueba observador-dependiente.
ArteriografíaClásicamente se ha considerado a la arteriografía como el patrón oro en el diagnóstico de las lesiones vasculares2,4, como prueba invasiva que es, presenta un riesgo de complicaciones de 1,7-3,3%, entre los que se encuentran: disección de la íntima, trombosis, pseudoaneurismas, sangrado y fístulas arteriovenosas6,15.
Además, ha presentado una incidencia nada despreciable de falsos negativos de 1,2-6% y falsos positivos de 2,4-7%23.
La arteriografía puede demorar el tratamiento urgente hasta en tres horas, con el riesgo que esto conlleva en la viabilidad del miembro afectado5–7.
Se debe evitar retrasar la revascularización más allá de las 8 horas, dado que el tiempo transcurrido desde la lesión hasta la reparación vascular constituye uno de los principales factores pronósticos2,25–28.
Por todos estos motivos, actualmente existe una tendencia a restringir las pruebas invasivas como la arteriografía a casos seleccionados. Múltiples publicaciones recomiendan la realización de la arteriografía selectiva solo en los casos en que las pruebas no invasivas sugieren lesión vascular9,10,12,20,22,29–32.
Protocolo diagnósticoDe acuerdo con lo expuesto, proponemos el uso sistemático de protocolos de diagnóstico precoz de lesiones vasculares en la luxación de rodilla. Las pruebas no invasivas como la exploración física y el ITB, son importantes para el cribaje inicial.
Las pruebas invasivas como la arteriografía, se pueden realizar de forma selectiva cuando existan pulsos débiles/asimétricos, signos de isquemia, sangrado activo o ITB<0,99,10,12,13,15,20–23,29–31. En cualquier caso, la realización de la arteriografía no debe retrasar la reparación vascular más allá de las 8 horas de la lesión, dado que este constituye uno de los principales factores pronósticos5,7,10,23,33.
Ante signos de isquemia importantes, luxaciones abiertas o irreductibles se debe realizar una exploración en quirófano urgente.
LimitacionesEntre las limitaciones de nuestro estudio, cabe destacar el diseño retrospectivo del mismo, así como el tamaño limitado de nuestra población.
ConclusionesLa utilización sistemática del protocolo basado en las pruebas no invasivas ha evitado consecuencias derivadas de un diagnóstico tardío y ha reducido drásticamente el uso abusivo de las pruebas invasivas como la arteriografía.
Nivel de evidenciaNivel de evidencia IV.
Responsabilidades éticasProtección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.