Describir factores relacionados con la prescripción farmacológica al alta hospitalaria de tratamiento para Insuficiencia Cardiaca (IC)-estadio C y analizar la relación entre dicho tratamiento y la incidencia de muerte al año.
Material y MétodosEstudio observacional prospectivo de pacientes mayores de 85 años ingresados en 2006 y 2007 con IC descompensada en un hospital de apoyo periurbano. La adecuación de la prescripción farmacológica se evaluó según las recomendaciones de la Sociedad Americana de Geriatría-2007 y American Heart Association-2005. Se realizó un análisis multivariante de regresión logística para objetivar el riesgo de mortalidad con los fármacos recomendados para tratar la IC estadío C ajustado por factores basales predictores de mortalidad.
ResultadosSe siguieron 104 pacientes de 90±3 años, 85% mujeres con clase funcional basal NYHA I-28,2%, II-37,9%, III-30,1%, IV-3,9%. La fármacos más frecuentemente prescritos fueron diuréticos de asa (83,3%) e IECAs/ARA II (62%) y el menos frecuente beta-bloqueantes (19,1%). Se prescribieron más IECAs/ARAII a menor deterioro funcional (p=0.04), más Betabloqueantes a peor clase NYHA (p=0.02). Todos los fármacos estudiados presentaron una tendencia a reducir el riesgo de mortalidad al año ajustado por edad, situación funcional, comorbilidad, clase NYHA y presencia de fibrilación auricular, salvo la espironolactona (OR-1,8; IC95% 0,48–17,19).
ConclusionesEl tratamiento con fármacos moduladores de IC salvo la espironolactona puede reducir el riesgo de mortalidad al año en pacientes también mayores de 85 años, existiendo un margen de mejoría en la frecuencia de prescripción en este grupo de edad.
To describe factors related to prescription on discharge of treatment for Chronic Heart Failure(CHF)-Stage C and to analyse whether this is related to 12month-mortality.
Material and methodsObservational follow-up study of patients over 85 hospitalized during 2006/7 with Stage C-Chronic Heart Failure in an outskirt support hospital. Drug-prescription adherence was assessed according to the American Heart Society 2005-Guidelines and recommendations of the American Geriatrics Society-2007. A multivariate analysis of logistic regression was performed to obtain odds for 12-month mortality for each recommended therapy, adjusting by mortality risk factors.
Results104 patients aged 90±3yr were followed on discharge, 85% of which were women. NYHA-classes were distributed NYHA I-28,2%, II-37,9%, III-30,1%, IV-3,9%. Most frequently prescribed drugs were loop diuretics (83,3%) and IACEs/ARB (62%), and the less frequent beta-blockers (19,1%). IACEs/ARB were prescribed to those with lower functional impairment (p=0.04), and beta-blockers to those with worse NYHA class (p=0.02). All recommended prescriptions had a tendency to 12 month mortality risk reduction, even adjusted by age, functional status, co-morbidity, NYHA class and co-morbid atrial fibrillation, except for spironolactone (OR-1,8; IC95% 0,48–17,19).
ConclusionsTreatment with CHF disease-modifying therapies except for spironolactone can reduce 12 month risk mortality, also in the oldest old. There exists room for improvement in frequency of drug prescription in this group of age.
La Insuficiencia Cardiaca (IC) es la fase final de múltiples enfermedades y factores de riesgo cardiovascular (FRCV) que repercuten en el funcionamiento cardiaco. Es una enfermedad prevalente, con inicio de la fase sintomática entorno a 75 años y mortalidad del 50% a los 5 años1,2.
En Europa afecta al 17% de los mayores de 85 años y su incidencia aumenta debido al envejecimiento poblacional y supervivencia de la enfermedad coronaria2. En España la IC es responsable del 5% de las hospitalizaciones y consume el 2% del gasto sanitario total.
Aunque algunos ensayos han mostrado fármacos que reducen la morbimortalidad, no ha mejorado el pronóstico en la población. Diversos factores podrían explicar el escaso impacto de los ensayos clínicos sobre la población con IC, entre otros la inadecuada utilización de recursos diagnóstico-terapéuticos, insuficiente educación del paciente (escasa adherencia) e infraprescripción terapéutica.
En 2001 la American Heart Association (AHA) y el American College of Cardiology (ACC) adoptaron un estadiaje basado en estadios preclínicos (A=FRCV sin lesión estructural (LE); B=FRCV y LE sin síntomas) y clínicos (C=LE con síntomas; D=síntomas refractarios) que infiere un carácter evolutivo a la IC. Esta clasificación fue utilizada como base de las recomendaciones formuladas en las guías del año 2005 y recogida en las guías de practica clínica para el diagnóstico y tratamiento de la IC aguda y crónica publicadas por la Sociedad Europea de Cardiología a finales de 20083,4. El tratamiento de pacientes con IC estadio C se basa en controlar factores de riesgo, hábitos tóxicos, comorbilidad, evaluación periódica de signos/síntomas de IC, retirada de fármacos contraindicados (recomendaciones comunes para estadíos A,B,C), y tratamiento farmacológico basado en diuréticos, IECAs, betabloqueantes (si no existe contraindicación), con nivel de recomendación clase I3, según el esquema de la ACC/AHA. En el anciano con fallo diastólico, con la evidencia disponible (recomendación IIb, grado de evidencia C de la ACC/AHA), las recomendaciones son similares3.
Tratar la IC requiere administrar un número creciente de fármacos de difícil manejo. Los programas multidisciplinares que abarcan educación al paciente, adecuación farmacológica según guías y monitorización domiciliaria o seguimiento ambulatorio reducen rehospitalizaciones5. Las guías clínicas no contemplan al anciano como grupo relevante aunque son los principales afectados por la IC, y aceptan resultados de ensayos realizados en población más joven3.
Por ello planteamos analizar factores relacionados con la adecuación en la prescripción farmacológica de acuerdo a las guías farmacoterapéuticas de la AHA-20053 y criterios de calidad de la American Geriatrics Society 2007 (AGS-2007).6 y su asociación con la incidencia de muerte o reingreso por cualquier causa al año en mayores de 85 años ingresados con IC.
Pacientes y métodosSe recogieron de forma prospectiva datos de todos los pacientes mayores de 85 años ingresados con criterios clínicos de IC (Criterios de Framingham7) entre el 1 de Enero de 2006 y el 31 de Diciembre de 2007 en un hospital de apoyo periurbano del área VI de Madrid, que recibe ingresos de servicios de Urgencias de un Hospital de tercer nivel y de un Hospital comarcal en los cuales no existe ningún recurso de Geriatría. En este centro coexisten diversos niveles asistenciales (Agudos, Media y Larga estancia, Cuidados Paliativos, Hospital de Día Geriátrico, Consultas Externas de Geriatría, Consulta Monográfica de IC de creación posterior a la realización de este estudio y Telemedicina) y diversos profesionales (especialistas en Geriatría, Medicina Interna, Neumología y generalistas). Los pacientes que precisan asistencia cardiológica especializada o ecocardiograma son derivados a los centros de referencia quedando a criterio de sus Servicios de Cardiología la realización de pruebas complementarias.
Las variables independientes consideradas fueron: edad, sexo, ubicación previa en domicilio o residencia, Índice Katz8 (puntuado de 0-independencia a 6-dependencia en todas las actividades de la vida diaria), situación cognitiva previa mediante Global Deterioration Scale de Reisberg9 (GDS), índice de comorbilidad de Charlson10 clase funcional basal previa según la New York Heart Association (NYHA)11, y tratamiento farmacológico al alta prescrito según criterio del médico responsable de la asistencia y sin intervención específica para ajustarlo a las recomendaciones de las guías.
El seguimiento fue telefónico y llevado a cabo por un geriatra desconocedor de las variables basales, asistenciales y tratamiento de los pacientes incluidos en el estudio. Se obtuvieron datos sobre la situación funcional, cognitiva, reingreso y/o fallecimiento por cualquier causa. En caso de éxitus del paciente se recogió el tiempo transcurrido desde el alta hospitalaria.
Se comprobó el ajuste a la distribución normal mediante el test Kolmogorov-Smirnoff, y se utilizaron tests de Mann-Whitney para comparación de medias, X2-Pearson con correcciones de Fisher/Yates para comparación de proporciones.
Se realizó un análisis multivariante de regresión logística para objetivar el riesgo de mortalidad con los fármacos recomendados para tratar la IC estadío C (diuréticos, IECAs/ARAII y Betabloqueantes de rutina y espironolactona, digoxina e hidralazina/nitratos en pacientes seleccionados), ajustado por factores basales predictores de mortalidad (edad, Indice de Katz categorizado en función de la mediana entre 0-2 ó 3 o más puntos), índice de comorbilidad, clase funcional NYHA agrupada en grados I–II y III–IV y presencia de Fibrilación auricular permanente concomitante (FAP).
Los análisis estadísticos se realizaron mediante el programa SPSS15.0 (SPSS Inc., Chicago, Illinois).
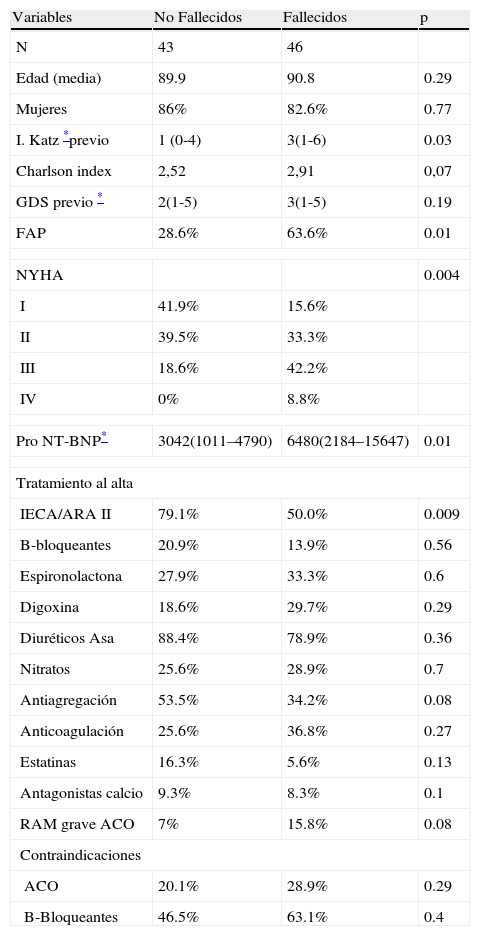
ResultadosIngresaron 104 pacientes en los que la IC estadío C fue el diagnóstico principal al alta. La mediana de seguimiento al alta fue de 11.7 meses y 16 pacientes fueron perdidos durante el mismo. Fallecieron 9 en el ingreso y 37 en el seguimiento (35% de la muestra, mediana supervivencia 6 meses). Reingresaron 39 (44,3% de los 95 pacientes dados de alta en el ingreso inicial). Las características de los pacientes según fallecieran o no en el seguimiento se muestran en la tabla 1.
Características de los pacientes de la muestra distribuída según fallecimiento en el seguimiento
| Variables | No Fallecidos | Fallecidos | p |
| N | 43 | 46 | |
| Edad (media) | 89.9 | 90.8 | 0.29 |
| Mujeres | 86% | 82.6% | 0.77 |
| I. Katz *previo | 1 (0-4) | 3(1-6) | 0.03 |
| Charlson index | 2,52 | 2,91 | 0,07 |
| GDS previo * | 2(1-5) | 3(1-5) | 0.19 |
| FAP | 28.6% | 63.6% | 0.01 |
| NYHA | 0.004 | ||
| I | 41.9% | 15.6% | |
| II | 39.5% | 33.3% | |
| III | 18.6% | 42.2% | |
| IV | 0% | 8.8% | |
| Pro NT-BNP* | 3042(1011–4790) | 6480(2184–15647) | 0.01 |
| Tratamiento al alta | |||
| IECA/ARA II | 79.1% | 50.0% | 0.009 |
| B-bloqueantes | 20.9% | 13.9% | 0.56 |
| Espironolactona | 27.9% | 33.3% | 0.6 |
| Digoxina | 18.6% | 29.7% | 0.29 |
| Diuréticos Asa | 88.4% | 78.9% | 0.36 |
| Nitratos | 25.6% | 28.9% | 0.7 |
| Antiagregación | 53.5% | 34.2% | 0.08 |
| Anticoagulación | 25.6% | 36.8% | 0.27 |
| Estatinas | 16.3% | 5.6% | 0.13 |
| Antagonistas calcio | 9.3% | 8.3% | 0.1 |
| RAM grave ACO | 7% | 15.8% | 0.08 |
| Contraindicaciones | |||
| ACO | 20.1% | 28.9% | 0.29 |
| B-Bloqueantes | 46.5% | 63.1% | 0.4 |
GDS: “Global deterioration Scale” de Reisberg; FAP: fibrilación auricular permanente; IECA: inhibidores de la enzima conversora de angiotensina; ARA: antagonistas de receptores de angitensina II; ACO: anticoagulantes orales. RAM: reacciones adversas a medicamentos.
Procedían de domicilio el 63.5% (35.5% institucionalizados). Al alta se trasladaron 7.4% a otros niveles asistenciales (hospitales de tercer nivel), 36.8% a residencia y 55.7% a domicilio.
Sólo en 15 pacientes había datos sobre la fracción de eyección del ventrículo izquierdo (FEVI), de los cuales en 73.3%(11) era mayor del 40%.
Al ingreso, los valores de péptido natriurético (NT-proBNP) fueron de 7127mg/dl (±3424), colesterol total 169.4mg/dl (±47.8) y albúmina 3.43mg/dl (±0.43).
Respecto a factores de riesgo, 87(87.3%) eran hipertensas, 23(22.1%) diabéticas, 7(6.7%) fumadoras.
Tenían asociada fibrilación auricular permanente (FAP) el 49(47.1%), y 39(41.5%) alguna contraindicación para el uso de betabloqueantes.
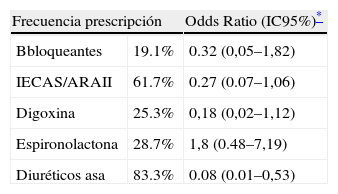
Las frecuencias de prescripción según guías clínicas se muestran en la tabla 2. La digoxina se prescribió solo en pacientes con FAP, y la anticoagulación en ausencia de FAP solo en dos (2 de los 3 pacientes con FEVI documentada menor del 30%).
Análisis de regresión logística entre la prescripción farmacológica y riesgo de mortalidad al año
| Frecuencia prescripción | Odds Ratio (IC95%)* | |
| Bbloqueantes | 19.1% | 0.32 (0,05–1,82) |
| IECAS/ARAII | 61.7% | 0.27 (0.07–1,06) |
| Digoxina | 25.3% | 0,18 (0,02–1,12) |
| Espironolactona | 28.7% | 1,8 (0.48–7,19) |
| Diuréticos asa | 83.3% | 0.08 (0.01–0,53) |
Respecto a tratamientos recomendados en estadios A-B, el 89.7% de los HTA recibió un IECA y 80.1% un diurético, el 100% de los diabéticos insulina/antidiabéticos orales y el 30% un IECA. Sólo 9.6% recibió estatinas aunque la media de colesterolemia fue baja.
Se prescribieron más IECAs/ARAII a menor edad (p=0.05) y menor deterioro funcional (p=0.04) y más betabloqueantes a peor clase funcional NYHA (p=0.02). Se prescribió más espironolactona a mayor edad (p=0.06). Ningún factor basal determinó la prescripción de digoxina, diurético, nitratos o calcioantagonista al alta.
Ninguna variable se asoció con menor incidencia de reingreso.
Los principales factores basales predictores de mortalidad al año fueron: edad (OR=1,23; IC95% 0,97–1,56), Indice de Katz previo mayor de 2 (OR=9,71; IC95% 1,45–64,99), presencia de FAP (OR=65,04; IC95% 6,42–658,59) y clase funcional NYHA previa mayor de II (OR=6,82; IC95% 1,45–31,97). La relación entre prescripción farmacéutica y el riesgo de mortalidad objetivada en el análisis multivariante al año se presenta en la tabla 2.
DiscusiónEl objetivo fue analizar los efectos de la intervención terapéutica recomendada en guías clínicas de IC sobre la mortalidad por cualquier causa al año en una muestra de ancianos muy mayores con IC en fase sintomática. La asignación de tratamiento se realizó según criterio del médico responsable y no fue ciega respecto a variables basales, aunque sí la evaluación. El seguimiento de las guías farmacoterapéuticas fue pobre y no existió intervención para optimizar el tratamiento al alta o seguimiento. Se intentó ajustar por factores basales predictores de mortalidad para disminuir los efectos del diseño.
La elevada edad y su ubicación acercan esta muestra al sector más vulnerable y con menor probabilidad de acceder a tratamiento adecuado. La edad mayor de 75 años y el sexo femenino se han asociado de manera independiente a la infraprescripción de tratamiento adecuado para la IC, a pesar de ser la mayoría de las afectadas12.
El NT-proBNP es el biomarcador que más se ha asociado con el diagnóstico y pronóstico clínico de los pacientes con IC Crónica, y en nuestra muestra se asoció con mayor mortalidad, aunque presenta un alto grado de variabilidad, condicionado por factores genéticos y clínicos, por lo que no se ha incluido en el análisis multivariante13.
Un estudio realizado en EE.UU. con datos del registro OPTIMIZE-HF (Organized Program to Initiate Lifesaving Treatment in Hospitalized Patients With Heart Failure) que incluyó ancianas, con IC de etiología no isquémica y función sistólica conservada no objetivó relación entre prescripción de IECA/ARAII y mortalidad o reingreso a 90 días14. En un estudio retrospectivo con 19492 pacientes de 85 y más años del medio residencial en USA, los IECAs sí aumentaron la supervivencia (RR 0.89, IC95% 0.83–0.95)15. En nuestro estudio se objetivó un efecto protector sobre la mortalidad al año pero no alcanzó significación estadística, probablemente relacionado con el escaso tamaño muestral de este trabajo.
La prescripción de betabloqueante(19%) fue menor que en otros estudios (34–57%)16 y se asoció con un descenso en la mortalidad no estadísticamente significativo a pesar de ajustar por la presencia de fibrilación auricular permanente. Debido al diseño de este estudio podría influir algún sesgo no corregido o el escaso tamaño muestral. El efecto de los betabloquentes sobre la insuficiencia cardiaca diastólica es controvertido y sobre las muy ancianas debe ser analizado con más detalle17. En mayores de 70 años con función sistólica preservada o no, el nebivolol disminuyó la mortalidad por cualquier causa (SENIORS) del inglés Study of the Effects of Nebivolol Intervention on Outcomes and Rehospitalisation in Seniors with heart failure) pero en función sistólica preservada no se objetivaron cambios ecocardiográficos que sustentaran su efectividad18. En nuestro estudio ningún paciente tuvo al alta nebivolol y predominó el carvedilol. Algunos autores sugieren que la respuesta al betabloqueante en >75años podría ser menor19; los cambios en la respuesta endotelial durante el envejecimiento podrían condicionar la respuesta a vasodilatación mediada por L-arginina/óxido nítrico que producen los Betabloqueantes de tercera generación frente a los de segunda20,21 y explicar que los de efecto vasodilatador sean más efectivos.
La espironolactona se asoció de manera no significativa a mayor mortalidad, probablemente debido a la ausencia de control sobre la función renal. En el estudio RALES se analizó el efecto sobre la supervivencia de pacientes no frágiles con disfunción sistólica y estrecha monitorización bioquímica, mientras que los muy ancianos son una población de riesgo renal y metabólico en los que el uso de este fármaco es controvertido y el seguimiento analítico estricto al alta difícil22.
Como conclusiones, en esta muestra y tras el análisis multivariante, la reserva funcional (IKatz<2) y cardiaca (clase funcional NHYA
Agradecemos al Dr Diego López-Macias su ayuda en la recogida de datos.
Conflicto de intereses
Los autores declaran la ausencia de conflictos de interes.