El carcinoma basocelular (CBC) es el cáncer cutáneo no melanoma más frecuente, su incidencia aumenta con la edad, alcanzando un pico máximo a los 70 años.
Se estudian 97 pacientes mayores de 65 años, diagnosticados de CBC que fueron tratados con imiquimod, aplicado tres veces por semana durante seis semanas. La remisión clínica a las 10 semanas fue del 67% y del 49.5% al año.
Imiquimod es una modalidad terapéutica muy interesante en la población anciana, en la que con frecuencia la cirugía está contraindicada. Con esta pauta se consigue la erradicación del tumor en un porcentaje muy alto y disminuye los efectos adversos locales que son peor tolerados en pieles ancianas.
Basal cell carcinoma (BCC) is the most common non-melanoma skin cancer. The incidence of this entity increases with age, peaking at the age of 70 years.
This study included 97 patients aged more than 65 years old, with a diagnosis of BCC. These patients were treated with imiquimod applied three times weekly for 6 weeks. Clinical remission was 67% after 10 weeks and was 49.5% after 1 year.
Imiquimod is a highly interesting therapeutic modality in the elderly, in whom surgery is often contraindicated. This regimen eradicates a high percentage of tumors and reduces local adverse effects, which are poorly tolerated by aged skin.
El carcinoma basocelular (CBC) es una neoplasia cutánea derivada de las células basales indiferenciadas pluripotenciales epidérmicas y folículos pilosebáceos. Se caracteriza por su malignidad limitada, lento crecimiento y capacidad para producir metástasis de forma excepcional. Puede provocar destrucción local extensa si se deja a su libre evolución y en algunos casos desfiguración importante en el paciente.
Es el cáncer cutáneo más frecuente, representando junto con el carcinoma espinocelular el 95% del cáncer cutáneo no melanoma. Su incidencia aumenta progresivamente con la edad, especialmente a partir de los 40 años, con un pico máximo de incidencia en los 70 años1. El CBC constituye una causa frecuente de consulta dermatológica en los pacientes ancianos y según la serie consultada se comunican unos 50 casos nuevos por 100.000 habitantes/ año en hombres y 40 por 100.000 habitantes/año en mujeres2.
Como con cualquier otro tipo de tumor se debe de realizar un tratamiento precoz y definitivo. Las opciones terapéuticas que el dermatólogo maneja en su práctica clínica diaria incluyen técnicas como curetaje y electrocoagulación, criocirugía, escisión, cirugía micrográfica de Mohs, radioterapia, quimioterapia tópica, láser, terapia fotodinámica o modificadores de la respuesta biológica. En este último grupo se incluye el imiquimod, una imidazoquinolina, introducida inicialmente para el tratamiento de las verrugas genitales. El imiquimod es un inmunomodulador, que actúa mediante el tool like receptor 7/83, estimulando la producción de INF alfa, TNF alfa y de IL-12.
En 1999 Beutner4 publica una serie de 24 pacientes con CBC plano y nodular tratados con imiquimod durante 16 semanas. Posteriormente Marks5 en su serie modifica el tiempo de aplicación reduciéndolo a seis semanas. Schulze6 comunica poco tiempo después su serie incluida en un ensayo clínico fase III con la pauta propuesta inicialmente por Marks, pero ampliándolo a 7 aplicaciones semanales. Sin embargo Geisse7 y Burkhardt8 proponen reducir el número de aplicaciones semanales, para minimizar los efectos adversos con resultados satisfactorios. Neville9 y Tillman10,11 combinaron el curetaje y electrocoagulación seguido de aplicación de imiquimod con buenos resultados. Los ensayos clínicos más recientes12 han evaluado la eficacia de pautas de tratamiento aun más cortas, durante cinco semanas, con resultados prometedores.
El incremento en la esperanza de vida y el aumento progresivo de la incidencia del CBC con la edad, supone enfrentarnos a pacientes muy ancianos con esta patología, muchos de ellos plurimedicados y pluripatológicos, con contraindicaciones absolutas o relativas para el tratamiento quirúrgico, siendo el imiquimod una alternativa de primera línea, cuya experiencia durante más de 5 años en este grupo de pacientes presentamos en el presente trabajo.
Material y métodoSe incluyen en el estudio pacientes que consultaron entre los años 2000 y 2004 por CBC, estableciéndose los criterios de inclusión y exclusión que se recogen en la tabla 1.
Criterios de Inclusión y Exclusión
| Criterios de Inclusión | Criterios de Exclusión |
| Diagnóstico clínico de CBC tipo nodular, nodular-ulcerado y plano superficial en pacientes >de 65 años. | Pacientes que habían recibido tratamiento previo de la lesión. |
| No tratado previamente. | Pacientes que se negaron a realizar tratamiento tópico. |
| Negativa a realizar tratamiento quirúrgico y aceptación del tratamiento médico. | Localización palpebral del tumor. |
| Contraindicación absoluta o relativa de cirugía por: | Formas clínicas: |
| Antiagregación/Anticoagulación. | Pigmentadas. |
| Enfermedad crónica. | Terebrantes. |
| Deterioro del estado general. | Fibroepitelioma premaligno de Pinkus. |
El tratamiento fue aplicado por el propio paciente en régimen domiciliario, tras instruirlo adecuadamente sobre la posología, método de aplicación y medidas generales a tener en cuenta.
Este método incluía la aplicación por la mañana de imiquimod al 5% de forma tópica sobre la superficie a tratar, sin cubrirla posteriormente, una vez al día, tres días a la semana con una duración total del tratamiento de 6 semanas. La zona se lavaba a las 10-12 horas de la aplicación con agua y jabón. En aquellos casos con importantes reacciones adversas locales y perilesionales, se prescribió vaselina estéril o una pomada antibiótica (mupirocina 2% pomada dos aplicaciones al día)
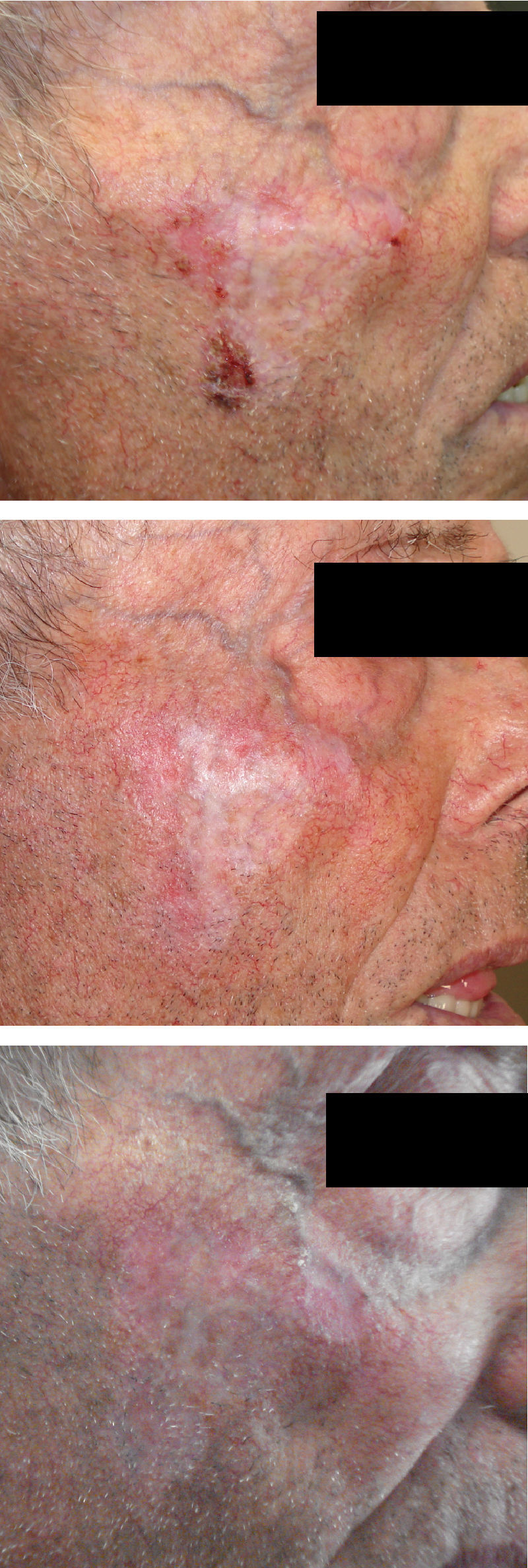
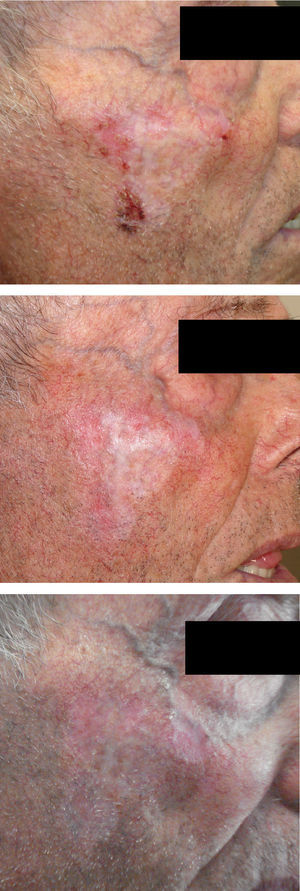
Los pacientes se controlaron a las 2, 4, 6 y 10 semanas de iniciar el tratamiento, recogiendo posibles efectos adversos tanto sistémicos como locales y la respuesta al tratamiento. Se realizaron nuevos controles a los 6 meses y al año del inicio de la aplicación del tratamiento. Además se hicieron fotografías clínicas de los pacientes incluidos en la serie (fig. 1).
ResultadosSe siguieron a 97 pacientes con CBC de más de 65 años de edad (50 hombres y 47 mujeres) que cumplían los criterios de inclusión previamente enumerados.
El subtipo clínico más frecuente fue el nodular con 43 casos (44,3%) seguido de las formas clínicas nodular-ulcerado, 29 pacientes (29,9%) y plano superficial, 25 casos (25,8%).
En relación al tamaño del tumor, el 59,8% eran menores o iguales a 1cm, el 28,9% tenían hasta 1.5cm y el 11,3% superaban los 2cm. Los tumores se localizaron con mayor frecuencia en la cara, predominantemente en la nariz (25,7%) y la mejilla (21,6%), sólo el 6,2% de los CBC se situaban en el tronco y un 2,1% en las extremidades.
El tiempo de evolución de las lesiones resultó muy variable, si bien en la mayoría de los pacientes el diagnóstico se hizo a los 10-12 meses de la aparición del tumor. Muchos pacientes tenían factores de riesgo para el cáncer cutáneo: daño actínico, fototipos bajos (Fototipo I en 18,6%, II en 76,3% y III en 5,2%) y escasa fotoprotección previa al diagnóstico del carcinoma (solamente presente en un 24% de los pacientes).
El 44,3% de los pacientes estaba en tratamiento con anticoagulantes o antiagregantes plaquetarios, mientras que el 55,7% restante rechazó la cirugía por presencia de comorbilidad asociada, miedo al dolor, anestesia local/general o cicatrices inestéticas resultado de plastias o injertos.
Diez semanas después de iniciar el tratamiento encontramos ausencia de tumor en 65 pacientes (67%), persistiendo el tumor en 19 (19,6%) y 4 mostraron una respuesta parcial (4,1%), mientras que nueve pacientes abandonaron el tratamiento. En estos casos en los que la respuesta no fue la adecuada, se indicó si fue posible tratamiento quirúrgico.
En la evaluación al año las cifras son similares, con ausencia del tumor en un 49,5% de los casos, valor algo menor al anterior debido a que se produjo un 26,8% de pérdidas en el seguimiento de los pacientes y exitus por otras patologías en el 4%.
A las 2, 4 y 6 semanas, se recogió la presencia de efectos adversos y se clasificó a los pacientes en cuatro grupos: discreto (37,1%), cuando sólo aparecía eritema en la superficie de aplicación; moderado (39,2%), en estos casos el eritema era más llamativo y acompañado de edema; intenso (14,4%) cuando aparecía un costra serosa; y muy intenso o presencia de costra serohemorrágica, que aconteció en 9 pacientes (9,3%). Comprobamos que en la visita realizada en la 4a semana la reacción local alcanzaba su acmé e iba decreciendo lentamente hasta la 6-7a semana en la cual desaparecía dejando la zona sonrosada, eritematosa o blanquecina. No se describieron efectos adversos sistémicos.
DiscusiónComo en estudios previos, se confirma que el tratamiento con imiquimod en crema al 5% aplicado tres veces en semana durante 6 semanas es una alternativa terapéutica eficaz para el tratamiento del carcinoma basocelular, referido en nuestro caso a pacientes con más de 65 años.
Se han ensayado otras pautas de tratamiento, Beutner4 describe el uso de imiquimod 3 veces por semana durante 16 semanas, mientras que Marks5 establece una pauta de uso diario durante 6 semanas, en ambos casos las reacciones locales se producían en un número elevado de pacientes. Guisse7 recomienda el uso 5 veces a la semana para minimizar efectos adversos. La pauta de 3 veces por semana fue estudiada inicialmente por Geisse13 con una respuesta del 51,7%, tras la aplicación del tratamiento durante 12 semanas. Sin embargo, esta misma pauta es usada por Marks5, durante 6 semanas, con resultados favorables en el 69,7% de los casos, similares a los obtenidos en la población estudiada por nosotros (67%), lo que indica que no se produce una disminución de la eficacia al aplicar el tratamiento a pacientes de edad avanzada.
La presencia de efectos adversos locales como eritema, exulceración y costra serosa o serohemática se han relacionado en diversos estudios3,5 de forma positiva con la respuesta al tratamiento. En nuestro caso, éstos se presentaron en proporción similar a otros trabajos14.
En todos los pacientes el diagnóstico de CBC se realizó en función de la clínica. Según el estudio de Rodríguez Caravaca15 la validez del diagnóstico clínico del CBC para dermatólogos españoles se sitúa en el 90% de concordancia diagnóstica. La presencia de contraindicaciones relativas o absolutas para la cirugía, o el rechazo del paciente, impidió la confirmación histológica del diagnóstico en la mayoría de los casos.
Imiquimod es una modalidad terapéutica muy interesante en la población anciana en la que con frecuencia la cirugía está contraindicada o es rechazada. Normalmente se trata de pacientes polimedicados y pluripatológicos que ingieren antiagregantes y/o anticoagulantes dentro de su medicación habitual. Las principales ventajas de esta opción terapéutica radican en que es un tratamiento que se realiza de forma ambulatoria y no requiere preparación previa, estando sometido el paciente a control médico regular. Asimismo disminuye o elimina la ansiedad de muchos pacientes, a los cuales una intervención quirúrgica les causa un importante estrés emocional y económicamente es más rentable que las intervenciones de cirugía convencionales realizadas en nuestro medio.
A pesar de que la pauta establecida en ficha técnica consiste en la aplicación de la crema 5 veces a la semana durante 6 semanas, pensamos que los pacientes mayores de 65 años pueden beneficiarse de la aplicación de imiquimod 3 veces por semana, consiguiendo la erradicación del tumor en un porcentaje muy alto y disminuyendo los efectos adversos locales que son peor tolerados en pieles ancianas. Además los buenos resultados estéticos obtenidos y el bajo coste del tratamiento, en relación con otras terapias, sitúan a imiquimod como un tratamiento de primera línea del CBC en la población mayor de 65 años. Sin embargo es recomendable realizar revisiones periódicas, al menos dos veces al año, para detectar precozmente posibles recidivas.