Conocer la prevalencia y características de prescripción inapropiada (PI) de los fármacos en los pacientes mayores de65 años atendidos por un Equipo de Atención Primaria (EAP), utilizando los criterios STOPP-START.
Material y métodoEstudio transversal de muestra representativa de pacientes mayores de65 años con historia activa en 2010, atendidos en 13 consultorios urbanos (muestreo sistemático aleatorizado; prevalencia esperada de PI del 40%; precisión: 5%; nivel de confianza: 95%). Se revisó la prescripción en las historias durante 2010, valorando los criterios STOPP-START.
ResultadosSe seleccionaron 363 pacientes (56,7% mujeres); con una edad media de 75,2 años (DE: 7,02). Las enfermedades más frecuentes fueron cardiovascular (76,9%) y osteoarticular (57,6%), y el promedio de fármacos en prescripción crónica fue de 4,9 (DE: 3,32). Se detectó PI en 170 pacientes (46,8%, IC 95%: 41,7-52,0%), 42% en varones (IC 95%: 34,3-49,8%) y 46,6% en mujeres (IC 95%: 39,8-53,4%), sin diferencias entre sexos (p=0,386) y con una mayor prevalencia si hay polimedicación o comorbilidad (p<0,001). En cuanto al tipo de PI se cumplían criterios STOPP en 131 pacientes (36,1%, IC 95%: 31,1-41,0%) y START en 73 (20,1%, IC 95%: 16-24,2%), sin diferencias entre sexos (p=0,623 para STOPP; p=0,678 para START). Las PI STOPP más frecuentes se observan en indicadores del sistema musculoesquelético (50 pacientes: 38,2%, IC 95%: 29,8-46,5%) y las START en indicadores de endocrinología (38 pacientes: 52,1%, IC 95%: 40,0-63,9%)
ConclusionesLa herramienta STOPP-START permite detectar y sistematizar la aplicación de criterios de PI en un porcentaje elevado de pacientes mayores atendidos por un EAP, pudiendo promover estrategias de mejora de la prescripción.
To determine the prevalence and characteristics of inappropriate prescribing of drugs (IP) in patients >65 years-old evaluated by a primary care team (PCT), using the STOPP-START criteria.
Material and methodCross-sectional sample of patients older than 65 years-old with active clinical history in 2010, and who were attended in 13 urban clinics (systematic random sampling, expected IP prevalence of 40%, precision: 5% confidence level: 95%). Requirement was reviewed clinical histories in 2010, using the STOPP-START criteria.
ResultsA total of 363 patients were selected (56.7% women), mean age 75.2 years (SD: 7.02). The most frequent diseases were cardiovascular (76.9%) and osteoarticular (57.6%) diseases, and the average number of prescription drugs was 4.9 (SD: 3.32). IP was detected in 170 patients (46.8%; 95% CI: 41.7-52.0%), 42% in men (95% CI: 34.3-49.8%) and 46.6% in women (95% CI: 39.8-53.4%), with no differences between sexes (P=.386), with a higher prevalence if polypharmacy or comorbidity were present (P<.001). The STOPP criteria were met in 131 patients (36.1%; 95% CI: 31.1-41.0%), and START criteria in 73 (20.1%; 95% CI: 16-24.2%), with no difference between sexes (P=.623 for STOPP, and P=.678 for START). The most frequent STOPP criteria were observed in the musculoskeletal system (50 patients, 38.2%; 95% CI: 29.8-46.5%) and START endocrinology indicators (38 patients, 52.1%; 95% CI: 40.0-63.9%).
ConclusionsThe STOPP-START tool detected and systematised IP in a high percentage of elderly patients treated by a PCT, and can promote improvement in prescribing strategies.
El envejecimiento de la población es evidente en los países desarrollados, siendo la proporción de personas mayores de 65 años del 17% en España1. Estas presentan mayor prevalencia de enfermedades crónicas, aumento del consumo de fármacos y mayor riesgo de sufrir acontecimientos adversos por medicamentos, interacciones farmacológicas y prescripción inapropiada (PI) de fármacos por exceso o por defecto2,3. Existen diferentes herramientas para detectar PI, los criterios de Beers4–6 son los más utilizados, pero su metodología presenta limitaciones. En 2008 Gallagher publica los criterios Screening Tool of Older Person's Prescription/Screening Tool to Alert doctors to Right Treatment (STOPP-START)7, asumidos por la Sociedad de Medicina Geriátrica de la UEE, revisados y traducidos al español por Delgado et al.8 que permiten detectar los errores más comunes de prescripción y de omisión de prescripción en los mayores de 65 años. Los criterios STOPP constan de 64 criterios de PI, generalmente por interacción medicamento-medicamento o medicamento-enfermedad, agrupados en 10 sistemas fisiológicos, mientras los START constan de 22 criterios de omisión inapropiada de tratamiento, agrupados en 6 sistemas. Varios estudios utilizan los criterios STOPP-START para determinar la prevalencia de PI en pacientes mayores: en España disponemos de estudios con personas institucionalizadas o procedentes de servicios de geriatría8,9, pero hay pocos datos en Atención Primaria (AP), destacando en este ámbito el estudio de Candela et al.10.
El objetivo de nuestro estudio es conocer la prevalencia y características de PI en los pacientes mayores de 65 años en un centro de AP, según los criterios STOPP-START.
Material y métodoDiseño y emplazamientoEstudio descriptivo transversal que se llevó a cabo en el centro de salud urbano Santa Eulàlia Sud (L’Hospitalet de Llobregat, Barcelona), con una población asignada de 25.076 habitantes y un equipo de 13 médicos de familia, 4 pediatras, 17 enfermeras y 15 médicos residentes.
ParticipantesMuestra de 363 pacientes sobre el total de 3.252 mayores de 65 años con historia clínica (HC) activa en 2010, atendidos en 13 consultorios, obtenida mediante muestreo sistemático aleatorizado para una prevalencia esperada de PI del 40%, precisión del 5% y nivel de confianza del 95%. Se excluyeron aquellos pacientes sin visitas durante 2010.
MétodoSeis investigadores del equipo revisamos las HC informatizadas de la muestra para detectar PI durante 2010 según los criterios STOPP-START. Elaboramos un protocolo de ayuda a la búsqueda para disminuir la variabilidad en la aplicación de la herramienta y simplificar la manera de verificar y registrar los criterios en cada paciente (Anexo 1), y realizamos una prueba piloto para asegurar su uso correcto. Revisamos el listado de enfermedades, el de medicación crónica, el de prescripción histórica, el registro de medicamentos dispensados por la oficina de farmacia durante 2010 y las hojas de monitorización. No utilizamos la información de los cursos clínicos por ser de interpretación más subjetiva y prolongar el tiempo de búsqueda.
VariablesSexo y edad de los pacientes, enfermedades (agrupadas en sistemas fisiológicos), número de fármacos en prescripción crónica, médico del equipo que atendió a cada paciente y PI.
AnálisisSe estimaron las prevalencias de PI totales y por separado en los criterios STOPP-START, por sistema fisiológico y por género. Las variables cualitativas se presentan en porcentajes e intervalo de confianza y las cuantitativas con la media y desviación estándar. Se utilizó la prueba de Chi-cuadrado para valorar la relación entre variables cualitativas. El análisis de los datos se realizó con el programa estadístico SPSS® versión 18.0.
Al tratarse de un estudio observacional sin potencial perjuicio para los pacientes, no solicitamos consentimiento informado ni informe del comité ético de investigación. Se comunicaron los resultados al resto de miembros del equipo, manteniendo siempre el anonimato de los pacientes.
ResultadosEn la población estudiada (n=363) encontramos 206 mujeres (56,7%) y 157 varones (43,3%), con una edad media de 75,2 años (DE: 7,02).
El promedio de fármacos en prescripción crónica es de 4,9 (DE: 3,32).
Las enfermedades más frecuentes corresponden al sistema cardiovascular (76,9%), osteoarticular (57,6%) y urogenital (31,4%).
La prevalencia de PI afectó a 170 pacientes (46,8%, IC 95%: 41,7-52,0%), que presentaron un total de 309 prescripciones inapropiadas.
Se detecta alguna PI en el 42% de los varones (IC 95%: 34,3-49,8%) y en el 46,6% de las mujeres (IC 95%: 39,8-53,4%), sin diferencias significativas entre ambos grupos (p=0,386).
Se detecta algún criterio de PI-STOPP en 131 pacientes (36,1%, IC 95%: 31,1-41,0%) y algún criterio de PI-START en 73 (20,1%, IC 95%: 16-24,2%), sin diferencias significativas entre ambos sexos (p=0,623 para STOPP, y p=0,678 para START).
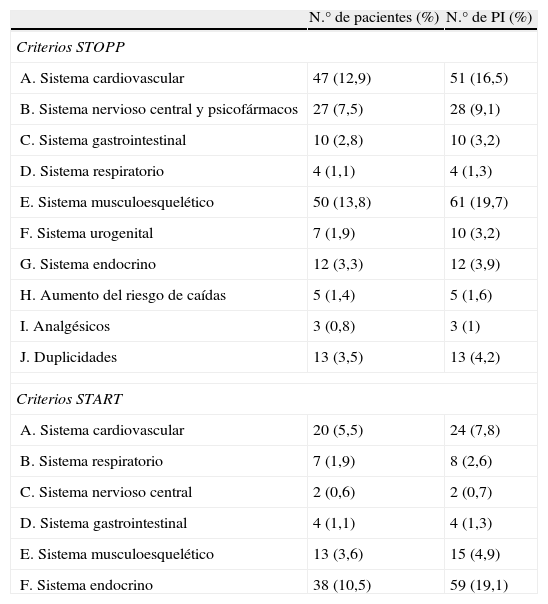
Entre los criterios STOPP la PI más frecuente se observa en el sistema musculoesquelético (50 de los 131 pacientes con alguna PI STOPP; 38,2%, IC 95%: 29,8-46,5%), siendo la más habitual la prescripción de AINE en períodos superiores a 3 meses o en presencia de insuficiencia renal crónica. Entre los criterios START la PI más frecuente se observa en el sistema endocrino (38 de los 73 pacientes con alguna PI-START=52,1%, IC 95%: 40,0-63,9%), siendo la más habitual la falta de tratamiento con metformina o ácido acetilsalicílico en diabéticos (tabla 1).
Causas de PI según los criterios STOPP y STARTa
| N.° de pacientes (%) | N.° de PI (%) | |
| Criterios STOPP | ||
| A. Sistema cardiovascular | 47 (12,9) | 51 (16,5) |
| B. Sistema nervioso central y psicofármacos | 27 (7,5) | 28 (9,1) |
| C. Sistema gastrointestinal | 10 (2,8) | 10 (3,2) |
| D. Sistema respiratorio | 4 (1,1) | 4 (1,3) |
| E. Sistema musculoesquelético | 50 (13,8) | 61 (19,7) |
| F. Sistema urogenital | 7 (1,9) | 10 (3,2) |
| G. Sistema endocrino | 12 (3,3) | 12 (3,9) |
| H. Aumento del riesgo de caídas | 5 (1,4) | 5 (1,6) |
| I. Analgésicos | 3 (0,8) | 3 (1) |
| J. Duplicidades | 13 (3,5) | 13 (4,2) |
| Criterios START | ||
| A. Sistema cardiovascular | 20 (5,5) | 24 (7,8) |
| B. Sistema respiratorio | 7 (1,9) | 8 (2,6) |
| C. Sistema nervioso central | 2 (0,6) | 2 (0,7) |
| D. Sistema gastrointestinal | 4 (1,1) | 4 (1,3) |
| E. Sistema musculoesquelético | 13 (3,6) | 15 (4,9) |
| F. Sistema endocrino | 38 (10,5) | 59 (19,1) |
PI: prescripciones inadecuadas: 309.
Tampoco se encontraron diferencias entre los 13 médicos del equipo y el número de pacientes con PI (p=0,88 en STOPP; p=0,425 en START y p=0,964 en PI global según la prueba de Chi-cuadrado). Se observa mayor prevalencia de PI en pacientes polimedicados (≥5 fármacos) frente a no polimedicados (57,5%, IC 95%: 50,3-64,1% y 36,1%, IC 95%: 28,6-43,6% respectivamente, p<0,001), y en pacientes con mayor comorbilidad (enfermedad en más de 3 sistemas fisiológicos) frente al resto (66,4%, IC 95%: 57,7-75,1% y 36,0%, IC 95%: 29,9-42,0% respectivamente, p<0,001).
DiscusiónEn el presente estudio, con una muestra representativa de pacientes mayores de 65 años atendidos por un equipo de Atención Primaria, se observó una prevalencia de PI del 46,8%, similar en ambos sexos, con predominio de criterios STOPP sobre criterios START (36,1 frente al 20,1%), que afectan de manera predominante al sistema musculoesquelético y endocrinológico respectivamente.
La prevalencia de PI y los criterios STOPP-START más frecuentes en los estudios publicados varía en función de su diseño y del nivel asistencial de procedencia de los pacientes, pero todos coinciden en mostrar magnitudes elevadas de inadecuación terapéutica. Ryan et al. en consultas de AP en Irlanda encuentran una PI STOPP del 21,4% y START del 22,7%11. En España, Candela et al., en un estudio similar al nuestro10, detectan una PI del 52,8%, porcentaje algo superior al nuestro pese a no haber aplicado todos los criterios STOPP-START, Esta diferencia puede atribuirse al mayor promedio de fármacos utilizados por sus pacientes (6,7 frente a nuestro 4,9) y a que pueden haber encontrado un exceso de criterios STOPP, algunos falsos positivos, por ser la fuente principal de datos el propio paciente y no la HC. La frecuencia de criterios STOPP-START en este estudio (34,3 y 24,2% respectivamente) es muy similar a la nuestra.
Montero et al. encuentran criterios STOPP en el 54% y START en el 48% sobre una muestra de 50 pacientes de consultas externas hospitalarias de Geriatría, una población más seleccionada que la nuestra12. Por su parte Iniesta et al. encuentran un porcentaje de PI del 45,8%, similar al nuestro, en una muestra de 382 pacientes hospitalizados, cuando analizan la medicación crónica previa a su hospitalización9.
Otros estudios, como el de Mera et al.13 con una prevalencia de PI del 69,2%, o el de Fernández-Regueiro et al.14 son menos comparables con el estudio actual, porque aplican una combinación de algunos criterios STOPP y Beers, sin criterios START, en poblaciones más seleccionadas, aunque presentan algunas similitudes con nuestro estudio, (por ejemplo, los AINE en dolor crónico se presentan como una elevada causa de PI).
En relación a los criterios más frecuentes de PI encontrados en otros estudios, destacamos que en el de Candela et al.10 los START son muy coincidentes con los nuestros, mientras que en los STOPP destacan, a diferencia del nuestro, las duplicidades de fármacos (9,7% de pacientes frente a 3,5% respectivamente), hecho quizás relacionado con el mayor promedio de fármacos que utilizan los pacientes de su muestra y también a que nuestra HC dispone de un sistema de alerta ante duplicidades.
La principal limitación del presente estudio puede ser haber infravalorado la prevalencia de algunos criterios STOPP-START, debido al infrarregistro de algunas condiciones patológicas poco habituales, poco relevantes o de carácter agudo o transitorio. Para paliarlo proponemos complementar la revisión de HC con entrevistas personales cuando falten datos.
Aunque la herramienta STOPP-START tiene una elevada reproductibilidad entre observadores15, creemos que pueden producirse diferencias a la hora de interpretar los datos de la HC y registrar el cumplimiento de criterios, limitación que intentamos minimizar utilizando un protocolo de ayuda a la búsqueda.
La herramienta STOPP-START tiene limitaciones y dificultades de aplicación, pero creemos que su utilización en Atención Primaria es factible porque la historia clínica informatizada permite acceder a los datos necesarios. Destacamos la utilidad del protocolo de ayuda a la búsqueda para disminuir el tiempo para cumplimentar el registro, aunque el promedio para cada paciente fue de 8min, algo superior al descrito en otros estudios8.
Conviene realizar estudios en Atención Primaria que evalúen la mejora de la calidad en la prescripción y su relación con los acontecimientos adversos relacionados con medicamentos a partir de la aplicación de los criterios STOPP-START, permitiendo posicionarlos como una herramienta de mejora de calidad de prescripción y de seguridad del paciente.
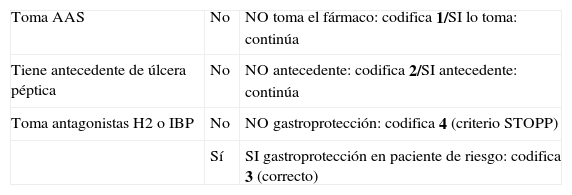
Fragmento correspondiente al apartado cardiovascular de los criterios STOPP
Criterio A11: AAS con antecedentes de úlcera péptica sin antagonistas H2 o IBP
| Toma AAS | No | NO toma el fármaco: codifica 1/SI lo toma: continúa |
| Tiene antecedente de úlcera péptica | No | NO antecedente: codifica 2/SI antecedente: continúa |
| Toma antagonistas H2 o IBP | No | NO gastroprotección: codifica 4 (criterio STOPP) |
| Sí | SI gastroprotección en paciente de riesgo: codifica 3 (correcto) |
Criterio A8: Antagonistas del calcio y estreñimiento crónico
Criterio A9: Uso simultaneo AAS y anticoagulantes orales sin gastroprotección con IBP o anti H2
Criterio A12: AAS a dosis superiores a 150mg/día
Criterio A13: AAS sin antecedentes de cardiopatía isquémica, enfermedad cerebrovascular, enfermedad arterial periférica o un antecedente oclusivo arterial
Criterio A15: Warfarina/acenocumarol en primer episodio TVP no complicado durante más de 6 meses
1: No toma el fármaco.
2: No tiene la condición o enfermedad.
3: Prescripción adecuada.
4: Prescripción inadecuada.
Los autores declaran no tener ningún conflicto de intereses.