
Congreso Nacional SERAM Málaga 2022: Informe radiológico: ¿qué y cómo?
Más datosLa radiología ha progresado gracias al desarrollo tecnológico y su transformación digital. Los informes radiológicos han evolucionado desde un formato de texto libre hasta entornos estructurados donde se integran protocolos, observaciones, datos, sistemas de ayuda y guías, para constituir unos de los elementos más importantes de la historia clínica de los pacientes. La estructuración del informe es además imprescindible para la extracción da datos con la finalidad de obtener cuadros de mando asistenciales y bases de datos experimentales para el desarrollo de la inteligencia artificial y su aplicación a la práctica asistencial. Este informe híbrido, cualitativo y cuantitativo, permite trabajar con una estructura predefinida en áreas complejas y relevantes, un enlace directo a los datos radiómicos, de los biomarcadores de imagen y sus imágenes paramétricas claves, soportando sistemas de clasificación automática, y como apoyo a la toma de decisiones. Además, disminuye las incertidumbres y evita el uso de un lenguaje evasivo para minimizar responsabilidades.
Radiology has advanced thanks to technological developments and the digital transformation of the field. Radiology reports have evolved from a free-text format to structured formats that integrate protocols, observations, data, aid systems, and guidelines, making it one of the most important elements in patients’ clinical histories. Using structured reports is also essential to enable data extraction for healthcare dashboards and research databases for developing artificial intelligence approaches and applying them in healthcare practice. This hybrid qualitative-quantitative report makes it possible to work with a predefined structure in complex and important areas, with a direct link to radiomic data including imaging biomarkers and their key parametric images, thus supporting automatic classification systems and aiding decision making. Moreover, structured reports reduce uncertainty and avoid the use of evasive language to minimize responsibilities.
Aunque los esfuerzos constantes representan la mayor garantía de éxito en una profesión, en ocasiones son las disrupciones tecnológicas o conceptuales las que han permitido un salto cuantitativo relevante en una disciplina científica. En este sentido, puede considerarse que la radiología ha supuesto una disrupción en medicina, ya que permitió la observación directa e incruenta de todos los órganos internos y sus alteraciones, desarrollando el conocimiento de las diferentes expresiones que numerosas enfermedades presentan en los pacientes. El número de procesos que se benefician de las exploraciones radiológicas es muy relevante y está en constante aumento. La radiología ha permitido, con los desarrollos de sus distintas modalidades de adquisición de imágenes, observar in vivo las modificaciones y los cambios tisulares que las enfermedades degenerativas, inflamatorias, vasculares y tumorales provocan en los diferentes órganos y sistemas. La medicina necesita de la imagen médica para conocer el estado real de numerosas enfermedades.
La radiología es una parte integral del diagnóstico y el tratamiento de numerosas enfermedades. La ciencia radiológica se ha expandido en su complejidad desde la radiografía simple a la tomografía computarizada espectral y ha incluido nuevas fuentes de energía como el ultrasonido, la elastografía, la resonancia magnética (RM), los estudios de perfusión y las técnicas multimodales como la positron emission tomography (PET)/RM (adquisición simultánea de imágenes tomográficas de emisión de positrones y de RM). Los avances en resolución, con imágenes de calidad, señal y contraste tisular cada vez mayores, están permitiendo a los radiólogos visualizar procesos inimaginables hasta hace poco con una alta precisión. La demostración de los circuitos cerebrales asociados a diversas disfunciones o de carcinomas ductales in situ en la mama son claros ejemplos de esta resolución tisular. Además, su precisión en la detección y capacidad de localización han permitido dirigir las biopsias de lesiones y los tratamientos locales, tanto en radiología intervencionista, como radioterapia guiada por imagen y cirugía mínimamente invasiva.
En esta trayectoria centenaria los radiólogos han vivido la transformación de unos entornos de trabajo inicialmente analógicos a imágenes y estaciones diagnósticas digitales, mejorando espectacularmente la capacidad de manipulación de las imágenes y su distribución a todos los entornos hospitalarios, incluyendo a los pacientes. Las imágenes digitales generadas están accesibles desde todas las consultas y siguen un formato estándar (Digital Imaging and Communication On Medicine [DICOM]) que facilita su compartición y procesado. Las imágenes son píxeles que se deben optimizar para su mejor utilización clínica, mejorando la visualización, la obtención de reconstrucciones multiplanares y volumétricas, y la creación de imágenes paramétricas que representan fenómenos biológicos relevantes para la enfermedad estudiada.
Todo este progreso tecnológico, con más imágenes digitales obtenidas con diferentes modalidades y equipos híbridos, obligó al desarrollo de sistemas informáticos orientados al almacenamiento y distribución de las imágenes, conocidos como Picture Archiving and Communication System (PACS). Estos sistemas permiten que las imágenes digitales sean analizadas e informadas por radiólogos en un entorno también digital, más seguro y controlado, como los sistemas de información radiológica (Radiologic Information Systems [RIS]). Debido a la amplia disponibilidad de las imágenes por los profesionales e incluso por los pacientes, la calidad general de todo el proceso tuvo que transformarse ya que el resultado del trabajo de los radiólogos se hizo globalmente accesible. Este cambio obligó a obtener imágenes de alta calidad e informes asociados estructurados, claros y concisos1–3. La tendencia a una medicina personalizada requiere de unos conocimientos especializados para que el informe radiológico responda a las preguntas clínicas pertinentes en un paciente concreto con una enfermedad, o sospecha de enfermedad, bien definida. Aunque las interconsultas y los comités multidisciplinares han aumentado la presencia de los radiólogos en los flujos clínicos, la mayor parte de la comunicación con los médicos solicitantes de exploraciones se realiza a través del informe radiológico. Describir e interpretar los hallazgos de la imagen y proporcionar un diagnóstico diferencial basado en la probabilidad de ocurrencia son las principales responsabilidades del radiólogo en este contexto. Sin embargo, la precisión diagnóstica alcanzada por radiólogos expertos puede llegar a ser clínicamente inútil si las descripciones y las conclusiones a las que se ha llegado no se comunican de manera efectiva al médico que solicitó la exploración1–4. Las diferencias e incluso los errores que pueden ocurrir en los informes con formato de texto libre, incluyendo los lenguajes imprecisos y el uso de términos no estandarizados, generan, con frecuencia, diferencias significativas en la descripción de los hallazgos y la transmisión de la información radiológica necesaria para el paciente concreto que se está explorando. Dado que el informe es además un documento médico legal de la historia clínica del paciente, estos errores e inconsistencias en la información proporcionada pueden ser fuente de conflictos y litigios.
La revolución tecnológica digital ha conllevado además una evolución científica. Como disciplina, la radiología se centró inicialmente en aumentar la fiabilidad y la confianza del diagnóstico que emitía, buscando mejorar su impacto en el proceso asistencial y demostrar su beneficio clínico. Con la imagen digital y su manipulación computacional se desarrolló una radiología más científica que puso en valor la radiómica y los biomarcadores de imagen como apoyo de precisión a la radiología clínica. El desarrollo de las imágenes cuantitativas con la extracción de datos de radiómica y biomarcadores de imagen fomentó la necesidad de incluir esta información en el informe estructurado4–7. En el proceso radiológico el entorno digital está presente desde la solicitud y citación electrónica hasta el informe de la exploración y la integración de datos para su mayor completitud.
Aunque los radiólogos saben todo de los informes radiológicos, no es nada redundante repasar en este capítulo su evolución y reconocer sus posibilidades como la mejor herramienta para garantizar el desarrollo clínico y el impacto asistencial de nuestra especialidad.
Tipos evolutivos de informes radiológicosLos informes radiológicos han evolucionado desde un entorno de texto libre sobre papel hasta un entorno complejo donde se integran protocolos, observaciones, datos, ayudas y guías para constituir unos de los elementos más importantes de la historia clínica de los pacientes. Su estructuración es además imprescindible para la extracción de datos desde las historias clínicas con la finalidad de obtener cuadros de mando asistenciales y bases de datos experimentales que mejoren la calidad global de la prestación sanitaria. Además, estos datos digitales son la base de los desarrollos de inteligencia artificial y su aplicación a la práctica asistencial8,9. En su desarrollo podemos establecer 4modelos evolutivos del informe radiológico:
- -
Informe organizado: en un principio se requería que los informes estuvieran ordenados en juicio clínico que justifica la prueba, la técnica empleada, los hallazgos y las conclusiones. Los datos clínicos que constan en la solicitud deben incluir las razones principales por las que se realiza el procedimiento, resumiendo los aspectos clínicos más relevantes para justificar la idoneidad de la prueba y permitir protocolizar el estudio. Los datos técnicos deben incluir el equipo y protocolo empleado, la fecha del examen comparativo previo, los motivos de las desviaciones acontecidas, el medio de contraste y los eventos adversos si los hubiera. La parte de hallazgos describe las alteraciones observadas, su diagnóstico principal y confianza, los procedimientos necesarios para aumentar la confianza diagnóstica, las comparaciones con exámenes previos y las lesiones incidentales detectadas. El apartado final de conclusión establece un diagnóstico conciso y nuestro asesoramiento (manejo, seguimiento). Se requería que esta información como texto libre fuese clara, concisa y pertinente a la enfermedad del paciente. Estos informes organizados mejoraron la comprensibilidad con la que los radiólogos comunicaban los resultados mediante unos encabezamientos estándares sobre datos demográficos, información clínica, parámetros de adquisición, hallazgos encontrados e impresión diagnóstica. Las propiedades principales del informe son su claridad expositiva, su consistencia con la situación clínica del paciente, su precisión en las descripciones y conclusiones, y su completitud1,2. Se considera que, de esta forma, los informes organizados mejoran la claridad y la coherencia de la información generada ya que ordenan el flujo de trabajo de los radiólogos cuando informan. La mayoría de estos informes expresan la experiencia individual y el conocimiento del radiólogo, y su estilo particular de comunicación. Desafortunadamente, al ser de texto libre, pueden existir indefiniciones, omisiones, errores y confusiones en el mensaje.
- -
Informe predefinido: este tipo de informe está basado en plantillas previamente definidas por el radiólogo, apoyado generalmente en bibliotecas de plantillas de sociedades profesionales. Su utilización facilita el trabajo cuando los informes tienen un componente repetitivo importante, minimiza los olvidos en la lectura y permite listar los principales aspectos que debe tener un informe en una técnica concreta (como la radiografía simple o la mamografía de cribado de cáncer). En general, están orientados a una técnica concreta (como los informes de RM de columna por dolor persistente) y utilizan un vocabulario controlado donde las palabras y las frases se usan de manera consistente en un formato también de texto libre. Como ejemplos de iniciativas de estas plantillas tenemos el Integrating the Healthcare Enterprise (IHE), el Management of Radiology Report Templates (MRRT) y el T-Rex report template editor. Dentro del estándar DICOM, el suplemento 155 (DICOM Supplement 155) define cómo deben crearse las plantillas de los informes estructurados utilizando una arquitectura que permita su posterior codificación utilizando estándares Health Level Seven (HL7). Con el tiempo se han desarrollado informes predefinidos como sistemas de ayuda al diagnóstico (como en el cáncer de próstata el Prostate Imaging Reporting & Data System [PI-RADS] y en las lesiones de hígado cirrótico el Liver Reporting & Data System [LI-RADS], del American College of Radiology), y sistemas estandarizados de evaluación de respuesta al tratamiento (como los muy usados Response Evaluation Criteria In Solid Tumors [RECIST] y Positron Emission Tomography Response Criteria in Solid Tumors [PERCIST]) (fig. 1). Las sociedades científicas European Society of Radiology (ESR) y Radiological Society of North America (RSNA) lanzaron RadReport con plantillas estandarizadas y consensuadas, cuya ontología (semántica y términos) se basa principalmente en RadLex y BioPortal. Se constituyó además el Template Library Advisory Panel (TLAP), un comité formado por miembros de ambas sociedades que revisa y «certifica» las plantillas que se proponen en el portal. Estas plantillas mejoran la satisfacción del usuario final.
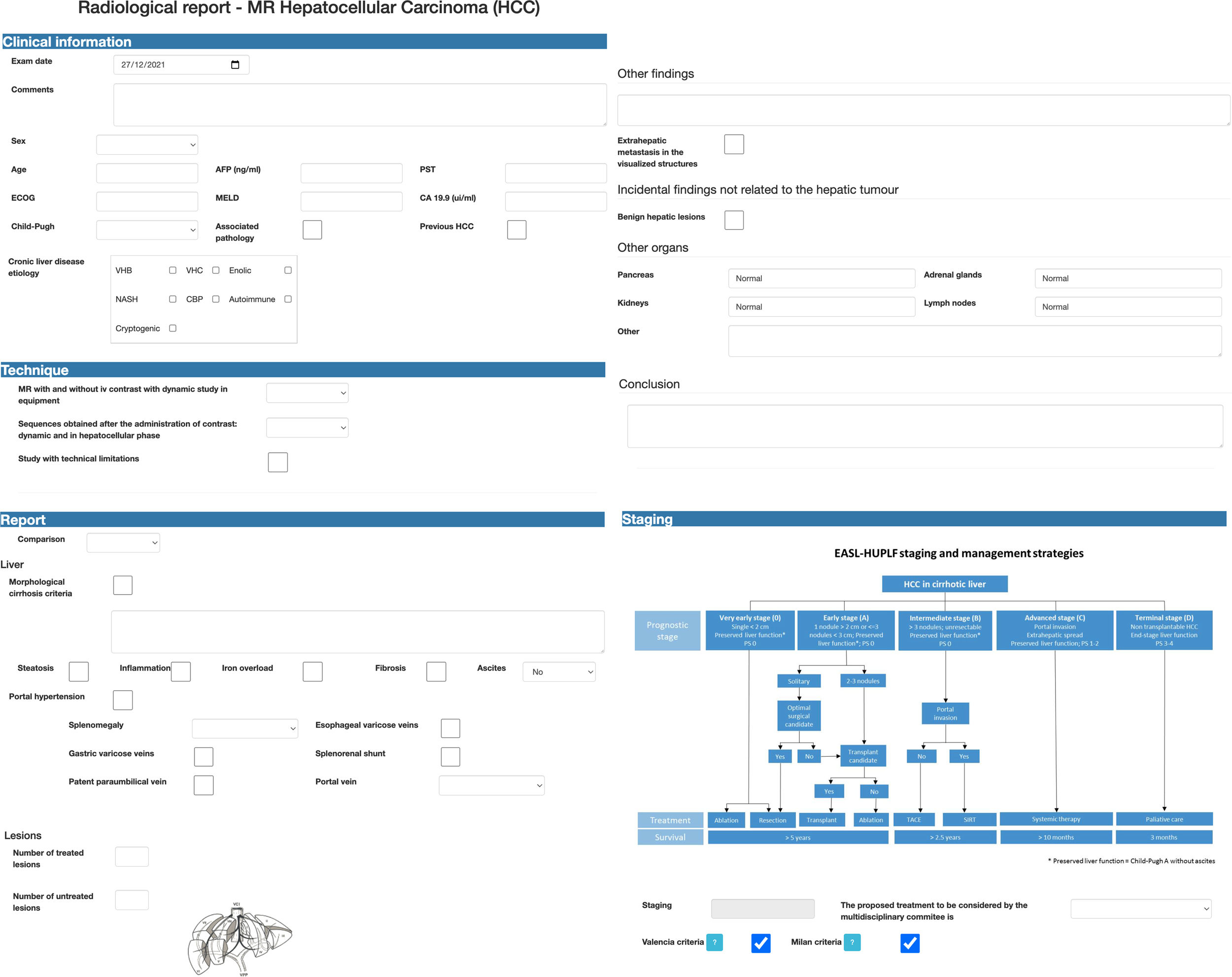
Figura 1.. Ejemplo de informe estructurado con campos desplegables para el diagnóstico de lesiones sólidas en pacientes con hígado cirrótico. En informe incluye la clasificación Liver Reporting & Data System (LI-RADS) para las lesiones, la conclusión y la propuesta de tratamiento. Desarrollado por GIBI230.
(0.3MB). - -
Informe estructurado: este tipo de informe informatizado utiliza desplegables basados en preguntas y respuestas pactadas en los equipos multidisciplinares responsables de una enfermedad concreta (fig. 2) o plantillas con esta arquitectura semántica y que puedan posteriormente estructurarse. Su resultado final es una conclusión para la historia clínica que puede incluir gráficos, estadios y recomendaciones de tratamiento. La información además se almacena como base de datos explotable para los cuadros de mando y su posible explotación científica. En la mayoría de las situaciones se ha optado por el estándar IHE-MRRT, que genera bases de datos con los campos de los informes indexados y trazables para su extracción a gran escala. Este informe está organizado por enfermedades y basado en la evidencia científica. Puede ser multimodalidad, su semántica está estandarizada y puede vincularse con mayor facilidad a la toma de decisiones clínicas e incluso sugerir un tratamiento (fig. 2).
- -
Informe estructurado cuantitativo: este informe estructurado incluye en su estructura información sobre el resultado radiómico y los biomarcadores de imagen que se consideren relevantes a la enfermedad que se trate (fig. 3). La incorporación de biomarcadores de imagen permite innovar en la práctica clínica de forma intuitiva. Este informe debe incorporar los datos obtenidos de forma automatizada, completa y precisa, con una interpretación de los resultados y su representación gráfica, incluyendo medidas de su incertidumbre y posibles sesgos. La incorporación de información cualitativa y cuantitativa mejora la gradación de la expresividad biológica en muchas enfermedades. Así, por ejemplo, incluir el volumen lesional en la esclerosis múltiple, el volumen del hipocampo en la demencia de Alzheimer y la heterogeneidad tumoral son factores predictivos muy relevantes. Para incluir estos biomarcadores de imagen es conveniente desarrollar procesos automatizados ejecutables bien con práctica instantaneidad o bien realizados antes de que el radiólogo acceda a realizar su informe definitivo.
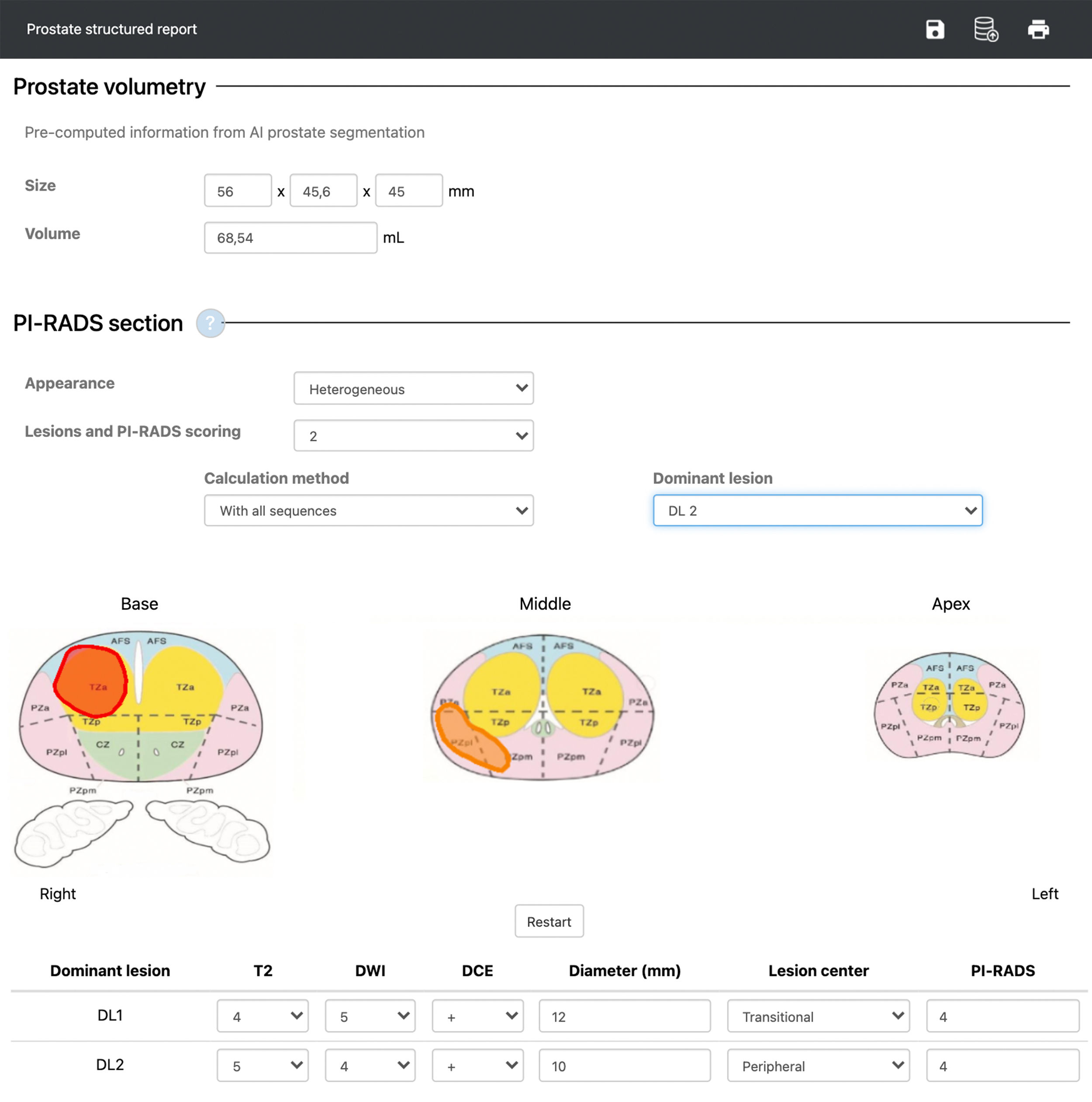
Figura 3.Ejemplo de informe estructurado Prostate Imaging Reporting & Data System (PI-RADS) incorporando los resultados de los biomarcadores de imagen más relevantes (volumen, apparent diffusion coefficient [ADC] y los parámetros farmacocinéticos Ktrans [transfer constant] y Kep [washout coefficient]) de las lesiones detectadas. Desarrollado por Quibim SL.
(0.69MB).
En general, la estructuración digital e informatizada de los informes radiológicos permite trabajar con una estructura predefinida en áreas complejas y relevantes, con un enlace directo a los datos radiómicos y las imágenes paramétricas claves, incluyendo mediciones y representaciones gráficas, soportando sistemas de clasificación automática (como TNM Classification of Malignant Tumors, Breast Imaging Reporting & Data System [BI-RADS], o de respuesta al tratamiento), sugerir recomendaciones como apoyo a la toma de decisiones, recoger datos para su análisis (minería de datos) y una excelente oportunidad para implementar soluciones de inteligencia artificial en la práctica asistencial. Además, disminuye las incertidumbres y evita el uso de un lenguaje evasivo para minimizar responsabilidades.
La implantación de informes estructurados permite el trabajo colaborativo a través de grupos de trabajo multidisciplinares con intereses comunes, empleando niveles de evidencia para justificar la información que debe incluirse en el informe10. Es conveniente que en estos equipos participen todas las especialidades involucradas en el proceso clínico, investigadores en radiómica e informáticos.
Por otro lado, hay que reconocer que el diagnóstico médico sigue siendo un proceso bastante fragmentado en el que los datos se recopilan en silos de información progresiva, poco sincronizada. Sería tal vez muy conveniente progresar integrando y sintetizando esta información diagnóstica, tal vez con el apoyo de herramientas de analítica predictiva e inteligencia artificial, para facilitar las decisiones clínicas8,11. El informe diagnóstico puede así integrar datos de laboratorio, imagen y enfermedad para poder iniciar un tratamiento más eficiente, preciso y beneficioso.
Como la ESR ha reconocido recientemente12, el informe estructurado es el reconocimiento de la radiología de la necesidad de utilizar un lenguaje uniforme para normalizar su estructura, describir con precisión los hallazgos, estandarizar la terminología, evitar ambigüedades, facilitar su comprensión y comparabilidad, incorporar datos radiómicos clave, obtener funciones automáticas (como la estadificación TNM), integrar estos datos con otros parámetros clínicos (como los resultados de laboratorio) y promover la minería de datos para la investigación en inteligencia artificial, la formación y la gestión departamental13,14. Sin embargo, la información radiológica muy estructurada no es necesaria en entornos poco demandantes, donde una implementación generalizada de los informes estructurados tendrá un impacto significativo en el trabajo diario del radiólogo y puede no ser aplicable a todos los casos ni en todos los escenarios clínicos4,8.
Por otro lado, y dado que la gran mayoría de los informes radiológicos están en formato texto libre organizado, se plantea su transformación a informes estructurados que permitan su explotación posterior, tanto para tareas de gestión asistencial como para la investigación con datos, a través de herramientas de procesamiento de lenguaje natural (Natural Language Processing [NLP]) con inteligencia artificial9. Los algoritmos de NLP se basan en un procedimiento que permite, en primer lugar, extraer características a partir del texto libre del informe radiológico y posteriormente procesarlas. Para la extracción de características, el texto se divide en frases (división de frases) y palabras (tokenización). Las palabras se procesan mediante una normalización para extraer su raíz léxica, corregir errores ortográficos y detectar abreviaturas para convertirlas a su forma extendida. Posteriormente se realiza un análisis sintáctico (p. ej., análisis del sustantivo, adjetivo y verbo en las frases) y semántico (p. ej., enfermedad, síntoma, procedimiento). Un paso de especial relevancia es la detección de la negación, que verifica si los conceptos o las relaciones en el texto están negados. Una vez realizada la extracción de características, se pueden crear clasificadores, bien sin ningún tipo de regla, bien definiendo manualmente ciertas reglas a priori o bien con una aproximación híbrida9. Una aproximación diferente es la utilización de modelos de aprendizaje profundo desde la definición del problema inicial o la pregunta a resolver, por ejemplo, si se dispone de informes radiológicos de radiografía de tórax con una etiqueta de 2 categorías que sean neumotórax positivo o negativo, se pueden utilizar redes neuronales completamente conectadas, redes neuronales convolucionales o redes neuronales recurrentes de memoria a largo y corto plazo15.
La extracción de características con NLP permite además la minería y la visualización avanzada de estas, pudiendo establecer agrupaciones jerárquicas no supervisadas de los informes radiológicos en función de sus similitudes en diferentes ámbitos. La combinación de las técnicas de procesamiento de esta información con analítica visual avanzada permite hacer búsquedas de informes similares dentro de un repositorio.
Consideraciones globalesEl informe radiológico puede considerarse como el arte de aplicar el conocimiento científico radiológico a una paleta de grises para extraer información y comunicarla16,17. El informe estructurado radiológico representa su mejor desarrollo y tiene unas claras especificaciones que deben considerarse imprescindibles. En general, el informe radiológico aporta la información necesaria para conocer la existencia de una enfermedad, su expresión y extensión, orientar al mejor tratamiento y seguimiento, o conocer el efecto de un tratamiento o manejo. Para ser beneficioso y eficiente al paciente, al médico que lo solicita, al radiólogo que lo genera y al sistema sanitario, esta información debe garantizar que cumple los siguientes aspectos:
- –
Claridad: los informes deben expresar con nitidez, sencillez y precisión los hallazgos observados y extraídos, haciendo entendible y utilizable la información generada. Evitar en lo posible acrónimos, jergas, razonamientos circulares y vaguedades. La claridad del informe va necesariamente relacionada con la concisión en la exposición, debiendo ser los informes breves y precisos en sus análisis.
- –
Confianza: los informes deben expresar el nivel de evidencia y el grado de precisión y consistencia que la información generada representa para el paciente. Esconder responsabilidades bajo incertidumbres, dudas, indefiniciones y pareceres no contribuye a la relevancia. Evitar en lo posible expresiones como «parece observarse», ya que menosprecian la importancia de las observaciones, evaden responsabilidades y no expresan el nivel de conocimiento ni de evidencia de las observaciones descritas ni de su interpretación posterior.
- –
Comunicación: el informe debe no solo transmitir de forma eficiente la información y el significado de lo detectado al médico que lo solicita, sino que también debe ser entendible por el paciente. Huir de responsabilidades incluyendo una lista completa todos los diagnósticos diferenciales y eventos posibles, o recomendando correlación clínica, impide que la comunicación sea adecuada.
- –
Computación: los informes deben incorporar las cuantificaciones pertinentes (medidas, datos radiómicos) con la explicación de su relevancia. El registro de la información generada como datos estructurados es fundamental para su explotación posterior. Estos datos pueden emplearse como elementos de exploración (cuántos pacientes con un hepatocarcinoma estudiado en RM tienen invasión vascular) o de análisis (cuál es la relación entre el perfil radiómico y la invasión vascular).
Los informes radiológicos deben abandonar la prosa libre y estar estandarizados, normalizados e integrados en los flujos de información clínicos. Especialmente en entornos complejos, la digitalización completa de los informes radiológicos implica el desarrollo de entornos estructurados donde se integren protocolos, observaciones, datos, sistemas de ayudas y guías de tratamiento y manejo del paciente, para de esta forma constituirse en un elemento crucial de la historia clínica de los pacientes, la gestión asistencial de los servicios y la investigación observacional. El informe radiológico y los biomarcadores de imagen asociados generan bases de datos imprescindibles para el desarrollo de la inteligencia artificial y su aplicación clínica innovadora como sistemas de apoyo a la toma de decisiones. Todos los informes radiológicos deben finalizar con un párrafo resumen, estandarizado y preciso, de la situación concreta del paciente.
Autoría1. Responsable de la integridad del estudio: LMB, AAB, AT 2. Concepción del estudio: LMB 3. Diseño del estudio: LMB. AAB, AT 4. Obtención de los datos: No Aplica 5. Análisis e interpretación de los datos: No Aplica 6. Tratamiento estadístico: No Aplica 7. Búsqueda bibliográfica: LMB, AAB, AT 8. Redacción del trabajo: LMB, AAB, AT 9. Revisión crítica del manuscrito con aportaciones: LMB, AAB, AT 10. Aprobación de la versión final: LMB, AAB, AT
Conflicto de interesesL. Martí-Bonmatí: sin conflictos de interés para esta publicación. Pertenece a los consejos asesores científicos sin remuneración ni ánimo de lucro de Quibim SL y del Institut d’Investigació Biomèdica de Girona Dr. Josep Trueta (IDIBGI).
Á. Alberich-Bayarri: accionista y CEO de Quibim SL.
A. Torregrosa: sin conflictos de interés para esta publicación.







![Ejemplo de informe estructurado Prostate Imaging Reporting & Data System (PI-RADS) incorporando los resultados de los biomarcadores de imagen más relevantes (volumen, apparent diffusion coefficient [ADC] y los parámetros farmacocinéticos Ktrans [transfer constant] y Kep [washout coefficient]) de las lesiones detectadas. Desarrollado por Quibim SL. Ejemplo de informe estructurado Prostate Imaging Reporting & Data System (PI-RADS) incorporando los resultados de los biomarcadores de imagen más relevantes (volumen, apparent diffusion coefficient [ADC] y los parámetros farmacocinéticos Ktrans [transfer constant] y Kep [washout coefficient]) de las lesiones detectadas. Desarrollado por Quibim SL.](https://static.elsevier.es/multimedia/00338338/00000064000000S2/v1_202205130752/S0033833822000510/v1_202205130752/es/main.assets/thumbnail/gr3.jpeg?xkr=ue/ImdikoIMrsJoerZ+w96p5LBcBpyJTqfwgorxm+Ow=)

