La enfermedad de Lyme, producida por Borrelia burgdorferi sensu lato, es una enfermedad multisistémica que puede cursar con manifestaciones reumáticas, dermatológicas, neurológicas y cardíacas. Su lesión más típica es el eritema migratorio, aunque no siempre está presente. El diagnóstico se basa en la clínica apoyada en la serología, y en jóvenes o adultos el tratamiento casi siempre es la tetraciclina. En niños y mujeres embarazadas se utiliza la amoxicilina, y en presencia de manifestaciones neurológicas, las cefalosporinas. El pronóstico, con tratamiento adecuado, es bueno. En cambio, si no se trata precozmente, pueden aparecer afectaciones crónicas, fundamentalmente neurológicas, que llegan a ser invalidantes. En España, donde la incidencia de la enfermedad es baja, después de una picadura de garrapata no está indicada la profilaxis con antimicrobianos.
Lyme disease, caused by Borrelia burgdorferi sensu lato, is a multisystem disease that may occur with rheumatic, dermatological, neurological symptoms and heart diseases. Its most typical lesion is erythema migrans, although not always present. The clinical diagnosis is supported by serology, and treatment is almost always tetracycline in young people and adults. Amoxicillin is most often used in children and pregnant women, and cephalosporins in the presence of neurological signs. The prognosis, with the appropriate treatment, is good. But if not treated promptly, there may be chronic signs, particularly, neurological, which may be disabling. In Spain, where the incidence is low, antimicrobial prophylaxis is indicated the after a tick bite.
La enfermedad de Lyme es una enfermedad crónica que puede producir manifestaciones cardiacas, neurológicas, reumatológicas y cutáneas. La transmiten las garrapatas del genero Ixodes, y el agente etiológico es la Borrelia burgdorferi sensu lato, cuyo reservorio lo conforman diversas especies de mamíferos, la mayoría roedores (ratón, ciervo, oveja, cabra, vaca). El hombre infectado es un huésped casual pero no actúa como reservorio.
Se trata de una enfermedad de distribución mundial que recibe su nombre de la ciudad de Lyme, en Connecticut (EE. UU.), donde fue descrita por primera vez1 tras la aparición, en 1976, de un brote de lo que parecía una artritis juvenil.
En Europa se considera una enfermedad emergente2, aunque al no ser de declaración obligatoria se desconoce la incidencia exacta; es más frecuente en Centroeuropa y en los países escandinavos3, donde se estima una incidencia de 155 casos/100.000 habitantes/año.
En España, donde se publicaron diferentes series de casos4,5, se conoce desde 1977, pero fue en 1998 cuando se realizó el primer aislamiento a partir de una muestra clínica de pacientes con enfermedad de Lyme6. Se estima una incidencia de 0,25 casos/100.000 habitantes/año, es más frecuente en la mitad norte del país y puede considerarse endémica7 en algunas poblaciones de Lugo.
Caso clínicoSe describe el caso clínico de una mujer que presentó la primera manifestación de la enfermedad (eritema) estando de vacaciones en la zona rural de Lugo pero no consultó hasta pasadas unas semanas, tras llegar a su residencia habitual. El desconocimiento de este antecedente, así como la falta de reconocimiento de la picadura de garrapata, retrasaron la sospecha diagnóstica.
Se trata de una mujer de 65 años de edad con antecedentes familiares sin interés. En los antecedentes personales destaca: ex fumadora de 20 paquetes/año, hipotiroidismo y dislipidemia a tratamiento con levotiroxina y pravastatina, respectivamente.
En septiembre, tras regresar de unas vacaciones en Lugo, acude a consulta del centro de salud por presentar, desde 15 días antes, una lesión eritematosa en la región dorsal izquierda (cerca del hombro) de unos 8cm, pruriginosa, sin vesículas ni induración; no se observa picadura. Es diagnosticada de dermatitis y tratada con un corticoide tópico.
A los 6 días acude al servicio de urgencias porque, en el lugar donde tenía la lesión cutánea, que ha desparecido, presenta un dolor intenso, «como pinchazos», continuo, más acusado por la noche, con sensibilidad de la piel al contacto con la mano y con sustancias frías o calientes. Se extiende desde la región escapular izquierda a todo el hemitórax y se acompaña de malestar general, náuseas y vómitos. En el servicio de urgencias se plantea el diagnóstico diferencial entre neuralgia postherpética y pinzamiento vertebral, quedando éste descartado tras la realización de una RM de columna cervicodorsal. La paciente fue tratada con gabapentina y amitriptilina.
En los días posteriores, el dolor se intensifica «hasta hacerse insoportable» y aparece anorexia, pérdida de peso, cefalea, astenia, dolor y debilidad en miembro inferior izquierdo. No tiene fiebre ni clínica respiratoria; el resto de anamnesis por aparatos es negativa, y no refiere picaduras conocidas de garrapatas.
Exploración: no presenta adenopatías cervicales, axilares ni supraclaviculares. Dolor a la palpación en la zona axilar posterior izquierda, sin lesiones cutáneas. ACP normal. Abdomen: blando, no doloroso, sin masas ni organomegalias. Exploración neurológica normal, a excepción de tándem con dificultad.
En la analítica destaca discreta neutrofilia, VSG 23, GGT 54, GOT 45; resto de hemograma y bioquímica normales. PCR y TSH normales. Serología para varicela zoster y herpes simple 1 y 2: IgG positivo con IgM negativo. Serología para sífilis, negativa. Inmunoblot para enfermedad de Lyme en valor límite. ECG y radiografía de tórax normal. Ecografía abdominal: infiltración grasa en hígado y colelitiasis múltiple.
Se trata a la paciente sintomáticamente, añadiendo fentanilo al tratamiento. A las dos semanas se repite el Inmunoblot, que continúa en valor límite. Ante la sospecha de enfermedad de Lyme se instaura tratamiento con doxiciclina, 100mg cada 12h durante 4 semanas. Tras finalizar la antibioterapia la paciente experimenta mejoría del estado general aunque persiste el dolor, que es menos intenso. Se ajusta progresivamente el tratamiento analgésico hasta que al cabo de 3 meses se puede retirar, estando la paciente asintomática.
DiscusiónLa enfermedad de Lyme se transmite a través de garrapatas infectadas, que deben permanecer al menos 24h en el cuerpo humano para transmitir la infección. Debido al ciclo vital de las mismas, es más frecuente que se transmita durante la primavera y el verano. La picadura es indolora y puede pasar inadvertida, dando lugar a las manifestaciones tardías de la enfermedad, fundamentalmente neurológicas, que llegan a ser incapacitantes.
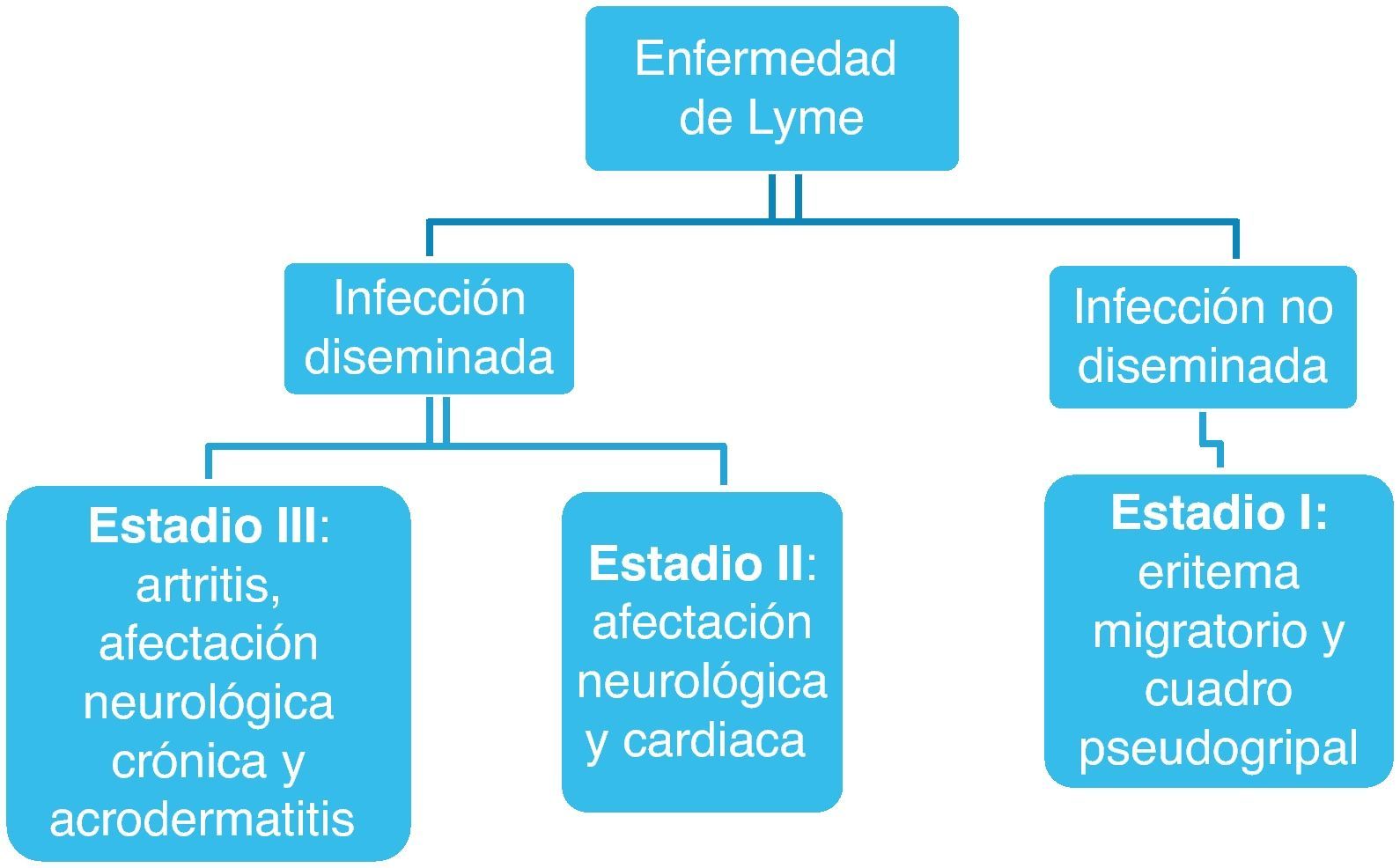
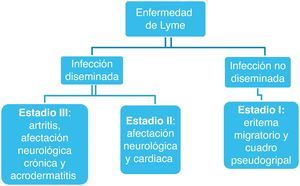
La clínica cursa en tres etapas (fig. 1), aunque la mayoría de los enfermos no pasan por todos los estadios: pueden presentar varios simultáneamente o presentar la enfermedad avanzada sin haber tenido las manifestaciones iniciales.
La primera etapa de la enfermedad se caracteriza por la presencia de un eritema migratorio y síntomas seudogripales como astenia, malestar general, febrícula, cefalea, mialgias y artralgias. A veces simula una hepatitis con náuseas, vómitos y dolor en hipocondrio derecho. En este estadio la exploración es anodina, y pueden aparecer adenopatías regionales.
El eritema migratorio, que es patognomónico, puede aparecer hasta un mes después de la mordedura de la garrapata y se caracteriza por una macula o pápula en el lugar de la picadura que crece de forma centrífuga aclarándose en el centro (forma de «rosquilla»). Mide como mínimo 5cm y desparece espontáneamente, pasando a veces desapercibido o siendo confundido con otras entidades cutáneas banales. A veces es intermitente, y aunque es el signo clásico de la enfermedad, está ausente hasta en el 40% de los casos.
Al cabo de días o meses de la aparición del eritema inicial surgen las manifestaciones de la infección diseminada. Si la enfermedad no se trata evoluciona a un segundo estadio, donde las manifestaciones más frecuentes son las neurológicas. La triada típica de la forma neurológica de esta etapa la constituyen la meningitis linfocitaria, la neuropatía craneal (parálisis facial) y la radiculoneuritis, tanto solas como combinadas. La meningitis aguda puede recidivar, con periodos de remisión intermitentes, y su pronóstico es bueno. Aunque el facial es el par craneal que con mayor frecuencia se afecta, incluso con la aparición de parálisis facial bilateral, también pueden afectarse otros pares (V, VI y VIII).
Las alteraciones cardiacas son infrecuentes8 y se presentan en forma de bloqueos A-V de cualquier grado, habitualmente transitorios. Con menor frecuencia aparece pericarditis, endocarditis o prolongación del QT.
En el tercer estadio de la enfermedad, las manifestaciones que con más frecuencia se describen son las reumatológicas. La artritis de Lyme se caracteriza por una artritis inflamatoria asimétrica, episódica, que afecta a una o pocas articulaciones, fundamentalmente la rodilla, y que puede convertirse en una artritis crónica. La rodilla suele estar más tumefacta que dolorosa y a veces presenta derrame. Dura 1-2 semanas, y después de un tiempo muy variable puede reaparecer.
En esta etapa de la enfermedad también puede haber manifestaciones neurológicas tardías. En la neuroborreliosis se afecta tanto el sistema nervioso periférico (SNP) como el central (SNC). La afectación del SNP consiste en una polineuropatía periférica que puede acompañarse de acrodermatitis crónica atrófica. La afectación del SNC aparece meses o años después del inicio de la enfermedad y consiste en una encefalomielitis progresiva que provoca afasia, disartria, pérdida de memoria, depresión, ataxia y paraparesia espástica.
El diagnóstico de la enfermedad de Lyme es fácil si se piensa en ella, si existe el antecedente de la picadura de garrapata, si se produce en una zona endémica y si aparece el eritema migratorio. De lo contrario, esta entidad puede simular a otras enfermedades, como fibromialgia, síndrome de fatiga crónica o esclerosis múltiple. Si no aparece la lesión patognomónica (eritema migratorio), el diagnóstico se apoya en métodos microbiológicos.
El cultivo tiene baja sensibilidad, por lo que no se considera un método eficaz. La detección de anticuerpos es esencial, y el Inmunoblot se utiliza como método diagnóstico. Sin embargo, las pruebas serológicas tienen inconvenientes9:
- •
Reacciones cruzadas en enfermedades como lupus eritematoso, artritis reumatoide y mononucleosis infecciosa.
- •
Los anticuerpos pueden estar ausentes en las fases iniciales de la enfermedad y un tratamiento antibiótico temprano puede abortar su producción.
- •
Los anticuerpos pueden permanecer meses o años después de que la infección haya sido tratada, por lo que una serorreacción no indica necesariamente enfermedad activa.
Así pues, la serología se utilizará como prueba diagnóstica en conjunción con los datos clínicos.
El tratamiento10 de elección es la doxiciclina; en niños y embarazadas se emplea la amoxicilina. En las manifestaciones precoces localizadas la duración de la antibioterapia es de 1-2 meses. En las manifestaciones neurológicas, a excepción de la parálisis facial aislada, y en el bloqueo A-V de segundo y tercer grado se utiliza la ceftriaxona por vía parenteral durante 2 a 4 semanas. A veces, ante el fracaso terapéutico, es necesaria una segunda tanda de antibiótico en cualquiera de los regímenes empleados.
Como medidas de prevención, se aconseja salir al campo con ropa clara (para identificar fácilmente a la garrapata) y pantalón largo metido por dentro del calcetín. También se pueden utilizar repelentes en la ropa o piel. Si se detecta la garrapata adherida a la piel se debe sacar lo antes posible con unas pinzas, realizando una tracción perpendicular a la piel de forma suave y constante para evitar que la hipostoma de la garrapata quede introducida en la piel. La antibioterapia preventiva después de una picadura, en zonas endémicas, es controvertida. En España, donde la incidencia no es elevada, no se aconseja.
Responsabilidades éticasProtección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.Derecho a la privacidad y consentimiento informado. Los autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.