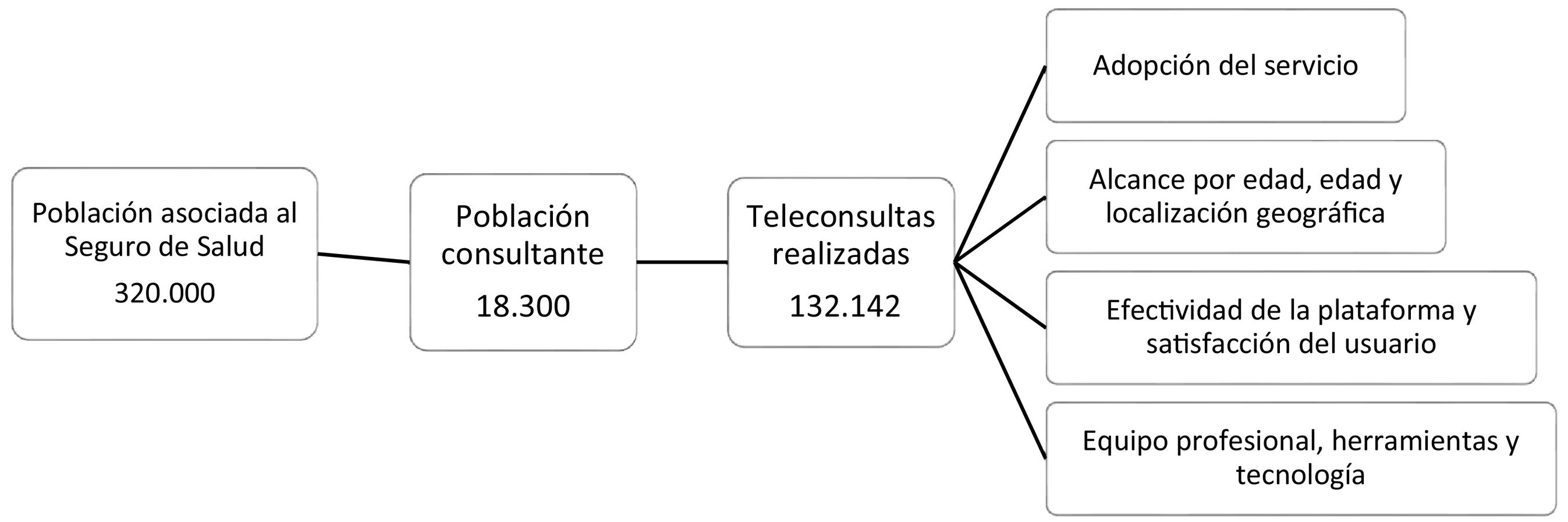
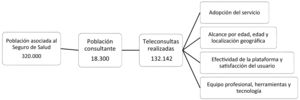
describir la adopción, el alcance y la efectividad del Servicio de Telemedicina en un seguro de salud en el contexto de pandemia por la COVID-19.
Diseñoestudio descriptivo transversal.
Emplazamientoteleconsulta ambulatoria para adultos, pediatría y odontología.
Participantes18.300 pacientes (5,7% de la población asegurada) fueron atendidos durante el primer año de pandemia.
Mediciones principalesuso de las teleconsultas, distribución geográfica, sexo, edad de la población, tiempos de espera y atención, consultas exitosas y canceladas, motivos de consulta, equipamiento y recursos.
Resultadosse analizaron 132.142 teleconsultas. En el primer trimestre de 2021, hay un incremento de 515% respecto al 2020. La población atendida consistió en adultos con edad promedio de 32 años (59% femenino). En pediatría, edad media 5,3 años (44% femenino). El ámbito geográfico es nacional, la mayoría fueron en Buenos Aires (50%), Capital Federal (18%) y Córdoba (10%). Los motivos de consulta más comunes fueron por la COVID-19, reabastecimiento de recetas, rinofaringitis y gastroenteritis. El tiempo medio de atención osciló entre 6 y 7 minutos, y el tiempo de espera 3 a 6 minutos. Hubo 86% de consultas exitosas y entre 7 y 11% canceladas por problemas de conectividad. Los pacientes calificaron la satisfacción con 4,5 puntos sobre 5. El equipo estuvo conformado por 97 médicos, que trabajaron con un coordinador médico en turnos.
Conclusioneslas teleconsultas facilitaron la accesibilidad a la atención médica mostrando una tendencia creciente en la adopción y el alcance con alta efectividad y satisfacción. Los aportes durante la pandemia por la COVID-19 fueron de gran impacto. Se requieren investigaciones en torno a las políticas de acceso y seguridad.
To describe the adoption, scope, and effectiveness of the Telehealth Service launched by health insurance in the context of the COVID-19 pandemic in Argentina.
DesignDescriptive cross-sectional study.
SettingOutpatient teleconsultation for adults, pediatrics and dentistry following a primary care approach.
Participants18,300 patients (5.7% of insured population) were attended during the first year of the health emergency by COVID 19.
Main measurementsnumber of teleconsultations, patients’ characteristics, geographical distribution, waiting and attention times, completed and canceled appointments, reasons for consultation, and resources.
ResultsA total of 132,142 teleconsultations were analyzed. In the first quarter of 2021, the interannual variation was 515% compared to 2020. The population served consisted of adults of average age of 32 years, (59% female). In pediatrics, the average age was 5.3 years (44% female). The geographical scope was national, most teleconsultations were in Buenos Aires (50%), Federal Capital (18%), and Córdoba (10%). The most common health problems were related to COVID-19, prescription refills, rhinopharyngitis, and gastroenteritis. Average attention times ranged from 6-7 minutes and waiting room time was 3 to 6 minutes. There were 86% of successful consultations and 7-11% of canceled consultations due to connection issues. On average, patients ranked the satisfaction with the service with 4.5 points on a scale out of 5. The team consisted of 97 doctors with a generalist training profile.
ConclusionsThe teleconsultations facilitated accessibility to primary healthcare and prompt resolution of queries with comprehensive national coverage. More research is needed to strengthen telemedicine access and safety policies.
En marzo 2020, la Organización Mundial de la Salud (OMS) declaró la COVID-19 como pandemia1. En Argentina, el Estado aplicó el Aislamiento Social Preventivo y Obligatorio excepto en actividades esenciales. Progresivamente, hubo un aumento exponencial de los casos, saturación de servicios de emergencias y aumento del riesgo de contagio general y del personal de salud con 2 picos en octubre 2020 y abril 2021. En diciembre de 2020, se inicia el plan nacional de vacunación, lográndose la flexibilización parcial por regiones según la incidencia2. Al cierre de esta investigación, abril 2021, se sumaban 2.277.363 casos con 63.865 muertes (2,8% de letalidad)3.
Toda esta situación conllevó a cambios en la prestación y uso del sistema de salud en el mundo, por tal motivo, en marzo 2020, el Centro para el Control y la Prevención de Enfermedades (CDC) pidió priorizar las teleconsultas para atención médica no urgente4.
Cambios reglamentarios nacionales direccionados por el Ministerio de Salud de la Nación (MSAL), como el plan nacional de telesalud y la ley 27.553, iniciaron un proceso de adecuación e impulso a la teleconsulta, garantizando el cuidado del paciente y de los trabajadores sanitarios, poniendo énfasis en la gestión y disminución de costos, con orientación hacia la atención médica primaria2,5.
En Argentina, el sistema de salud se distribuye en 3 sectores: el Sistema de Seguridad Social que involucra Obras Sociales y el Programa de Atención Médica Integral, el Sistema de Salud Público y el Sistema de Medicina Privada, integrado por las Empresas de Medicina Prepagada (EMP), que brindan los servicios a sus afiliados (12% de la población total)6. Es en este último sistema que se da la investigación, específicamente en la EMP Medifé, que ya disponía desde 2018 de teleconsultas a través de la plataforma Cam Doctor® para asociados a nivel nacional.
Dado este contexto, medir el impacto de la pandemia en la utilización de teleconsultas es importante para las organizaciones de atención médica, financiadores y los formuladores de políticas. Esta investigación se propone describir la adopción, el alcance, la efectividad y la implementación del Servicio de Telemedicina por videollamada en el seguro de salud con enfoque de atención médica primaria en el contexto de la pandemia por la COVID-19.
MétodosTipo de estudioEstudio descriptivo transversal de las teleconsultas ambulatorias en adultos, pediatría y odontología a través de la plataforma de Medifé, Cam Doctor®, durante el período de marzo 2020 a abril 2021.
Ámbito del estudioEl seguro de salud tiene a su cargo la cobertura de 320.000 asociados con cobertura nacional, y sede en Buenos Aires, Argentina.
Para acceder a la plataforma, el paciente ingresa a Cam Doctor® con su cuenta personal desde un dispositivo portátil u ordenador a la página web o la aplicación Medifé (Android/iOS). El acceso es ilimitado y voluntario, sin costo adicional. Su ingreso se toma por defecto como el consentimiento informado acerca de los términos de uso y el alcance de la teleconsulta. El asociado ingresa a sala de espera, donde selecciona por preguntas de triaje el motivo de la consulta y puede adjuntar archivos para ser visualizados por el profesional.
Por su parte, el médico con su usuario y contraseña se conecta al servidor de la empresa para acceder a realizar las teleconsultas. Durante la misma, el profesional documenta en la historia clínica electrónica y diagnóstico según el CIE-10. Las órdenes de prácticas diagnósticas, recetas e indicaciones permanecen accesibles en la plataforma y el paciente también las recibe por correo electrónico.
Variables y seguimientoPara evaluar la adopción, se registraron el número de atenciones diarias, semanales y mensuales. Con relación al alcance, las variables de atenciones por sexo, grupo etario, localización geográfica, y diagnósticos principales. Para determinar la efectividad, se recopilaron datos sobre el porcentaje de atenciones finalizadas y canceladas por el paciente o por el profesional, así como los tiempos de espera y la atención. Para evaluar el nivel de satisfacción con el profesional y la plataforma, al paciente se le ofrece al final de la atención una encuesta para calificar su experiencia en una escala Likert.
Para la implementación, se definió en enfoque de atención médica primaria como modelo y eje conductor, bajo los principios de accesibilidad, agilidad y simplicidad a través de la tecnología, a los servicios básicos necesarios para la solución de problemas de salud del primer nivel. Para esto, se contrataron y capacitaron profesionales médicos especialistas en medicina familiar, clínica médica y pediatría. Para el manejo de los casos de la COVID-19, se diseñaron guías clínicas y políticas de cobertura basadas en las definiciones y las pautas establecidas por el MSAL7.
En la figura 1, se muestra el esquema general del estudio.
Análisis estadísticoA partir de la información generada desde los registros médicos electrónicos se obtienen datos, los cuales migran a una base general donde son procesados para presentar los indicadores de resultados en un tablero de control (Qlik Sense®). Los resultados son expresados en cantidades, porcentajes, tendencias y variaciones inter-períodos, de forma diaria, semanal y mensual, pudiéndose efectuar cruces para hacer análisis de subgrupos.
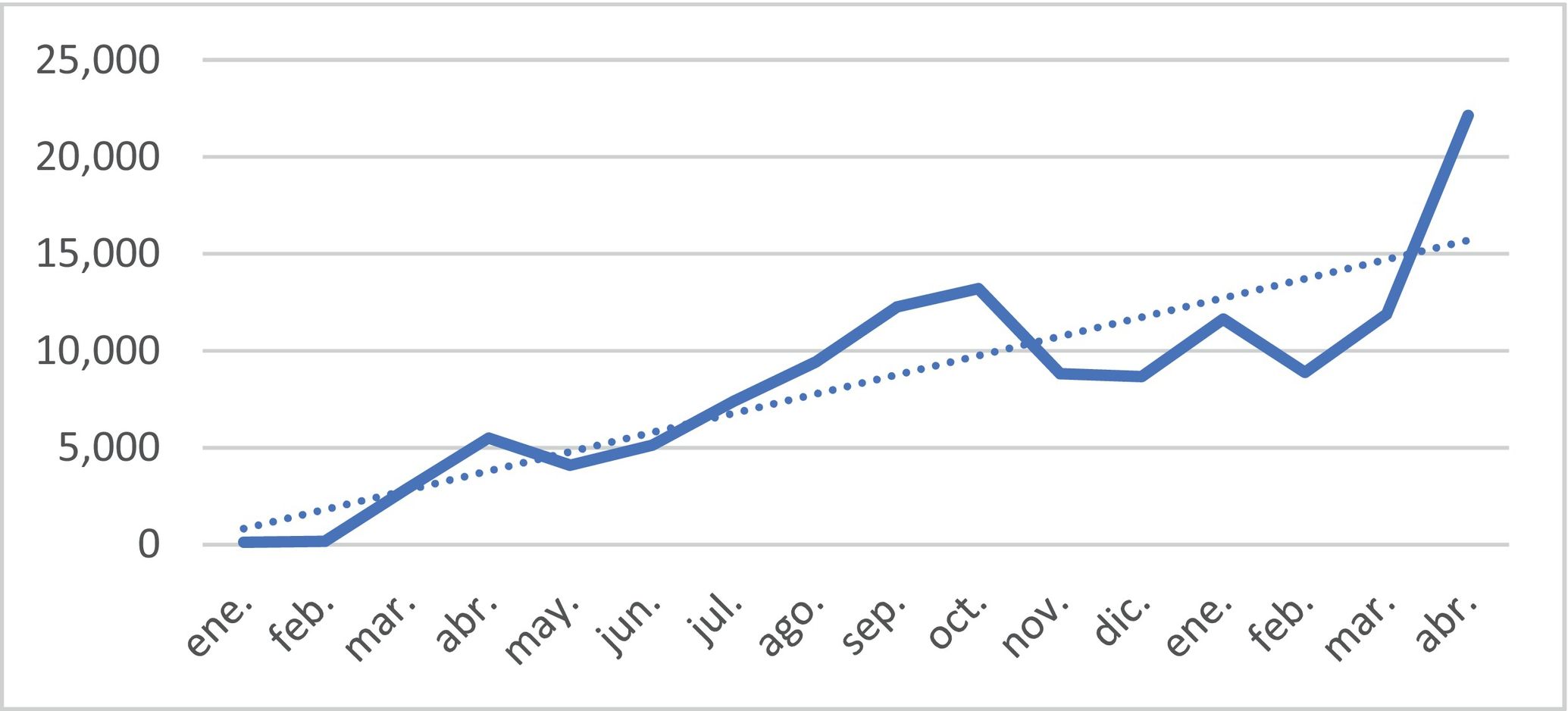
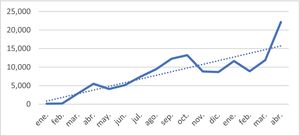
ResultadosAdopciónDurante el período de estudio, entre marzo 2020 y abril 2021, se realizaron 132.142 atenciones. El servicio fue utilizado por 18.300 asociados, lo que representa el 5,7% de la cartera. La tasa de uso corresponde de 7,2 atenciones por año por asociado. Se demuestra una tendencia en ascenso en la demanda desde el inicio de la pandemia (fig. 2).
Las características demográficas de las teleconsultas: promedio de edad 32, con un 45% en el grupo etario de 20-44 años, seguido por el grupo de 15-29 años un 25%, 45-59 años un 13%, de 0-14 años un 13% y el 4% es mayor de 60 años. En adultos, las atenciones del sexo femenino representaron el 60%. En la población pediátrica, el promedio de edad es 5,3 años y las consultas del sexo masculino representaron un 56%. En odontología, las consultas de mujeres alcanzan el 72% (tabla 1).
Características demográficas de las teleconsultas.
| Ene-dic 2020 | Ene-abril 2021 | Total | |
|---|---|---|---|
| Total atenciones | 77.612 | 54.530 | 132.142 |
| Sexo | |||
| Femenino | 45.791 | 32.173 | 59% |
| Masculino | 31.821 | 22.357 | 41% |
| Grupo etario | |||
| 30-44 | 35.447 | 24.597 | 45% |
| 15-29 | 19.417 | 14.086 | 25% |
| 45-59 | 9.974 | 7.164 | 13% |
| 0-14 | 9.825 | 6.791 | 13% |
| 60-74 | 2.307 | 1.512 | 3% |
| 75+ | 663 | 380 | 1% |
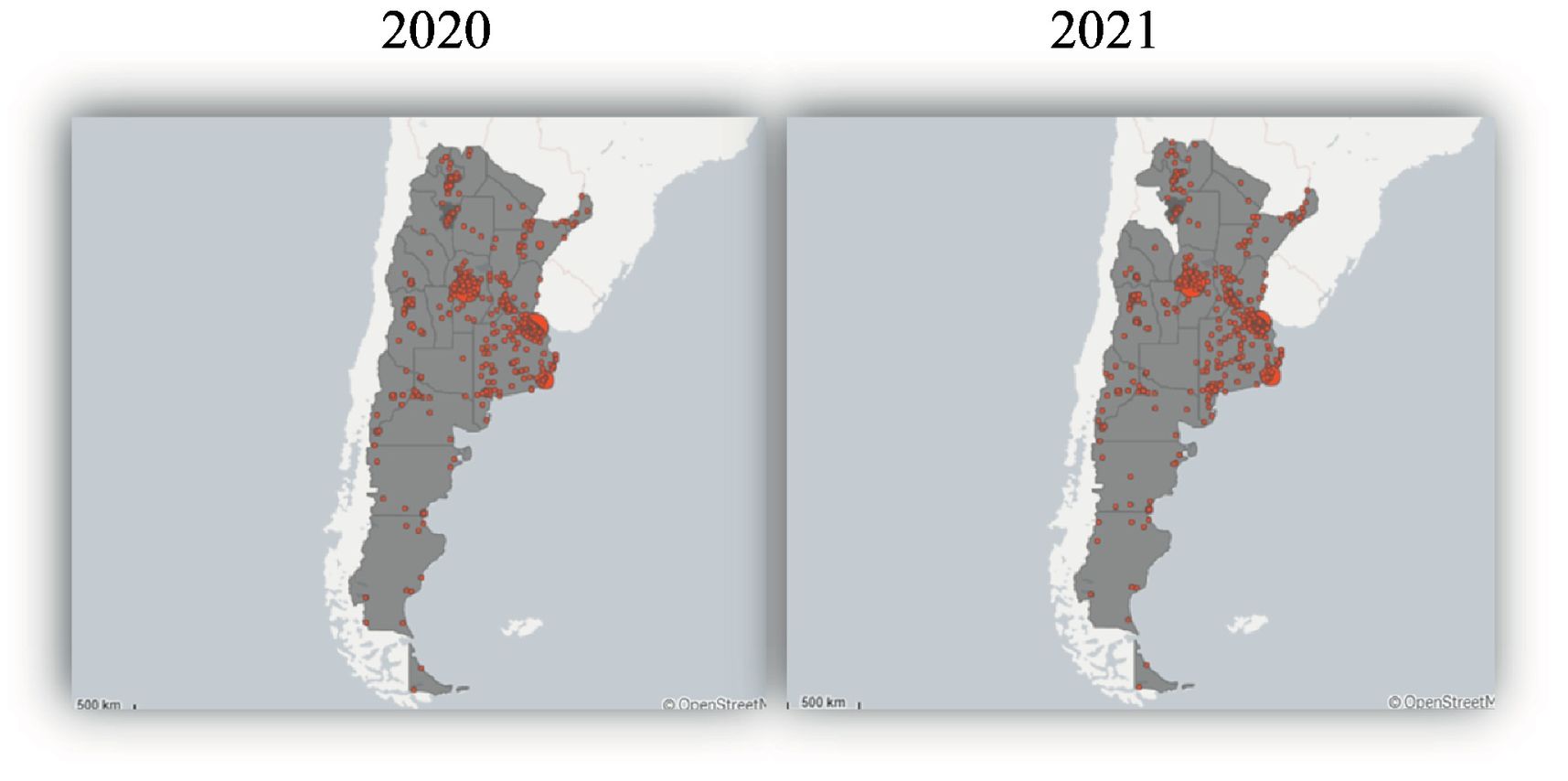
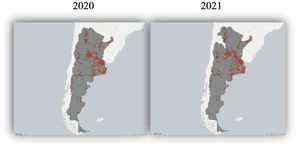
El alcance geográfico abarca el territorio nacional. Las provincias con mayor demanda fueron: Buenos Aires (50%), Capital Federal (18%), Córdoba (10%), Mendoza (6%), Santa Fe (3%), Río Negro (2%), Neuquén (2%) y Chubut y Jujuy (1% cada una); el resto suman el 3% de las atenciones (fig. 3).
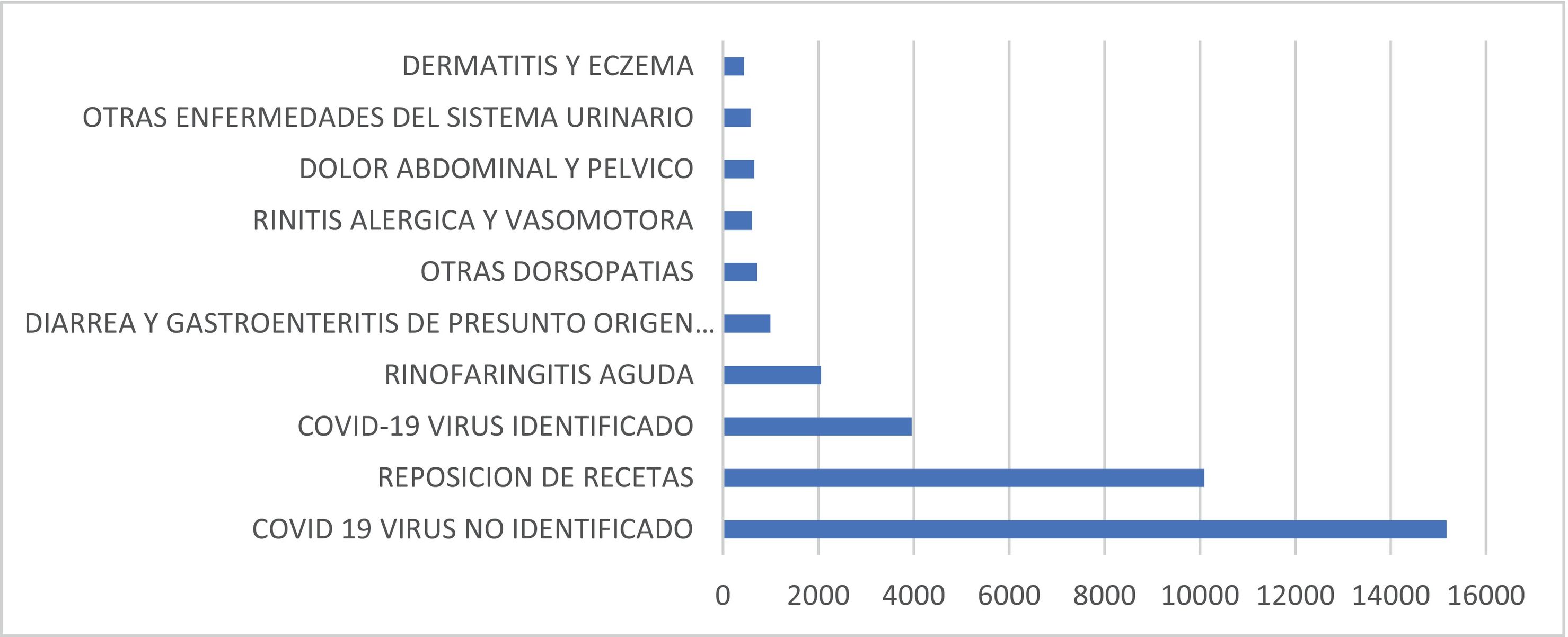
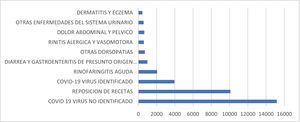
En relación con los diagnósticos, los 10 principales representan el 80% de las atenciones. El 39% de las atenciones correspondieron a un diagnóstico relacionado a la COVID-19 (32% en 2020 y 46% en 2021). Odontología representa el 0,5% de las atenciones (fig. 4).
En relación con las atenciones por motivos relacionados con la COVID-19: se derivaron para seguimiento domiciliario 33.074 casos, de los cuales el 62% resultaron positivos, 99% recuperados (5% internados) y 0,6% óbitos (según el Tablero Situacional Covid-19, de Medifé).
EfectividadLa tasa de efectividad en consultas finalizadas durante el 2020 fue 81% y en 2021 el 93%. Se observa un porcentaje estable de consultas perdidas o canceladas: de 7 a 11% por problemas de conexión, errores en audio o video, errores en el funcionamiento de Internet o el dispositivo. Los tiempos de atención oscilan entre 6-7 minutos y el tiempo en sala de espera aproximado es de 3-6 minutos. La calificación general del paciente acerca de la experiencia en la atención y el funcionamiento de la plataforma es 4,5 puntos en escala de 0 a 5 puntos en una escala Likert (donde 0 es mala experiencia y 5 es excelente experiencia).
ImplementaciónEl equipo profesional que participó en el período de estudio creció de 15 a 97 profesionales con formación generalista (36% médicos familiares y/o general, 33% clínica médica, 14% pediatría, 7% odontología, 7% residentes de posgrado); estos profesionales reciben pago por hora de servicio, trabajan en turnos de 4-6 horas de 8:00 a 00:00 hrs todo el año, guardias supervisadas por un coordinador, quien cumple el rol de orientador ante problemas técnicos o administrativos y supervisor del cumplimiento y mantenimiento de la productividad.
Se definieron los procesos para el manejo de diversas situaciones: criterios para derivar a evaluación presencial en función de los riesgos y cuadro clínico, limitación para la prescripción de psicofármacos, pruebas diagnósticas y medicaciones de alto costo; no ejecución de certificados de salud escolares ni deportivos, pautas para certificado de reposo laboral, entre otros.
Para la teleconsulta de casos sospecha de COVID-19, mediante interrogatorio, inspección visual, señales de alarma y (en caso de que el paciente disponga) parámetros de oximetría y presión arterial, se determinaba: 1) permanecer en el domicilio e ingresar al programa de teleseguimiento telefónico (código verde), 2) la visita a domicilio (código amarillo), 3) el traslado a guardia en un vehículo normal para los pacientes con limitaciones físicas funcionales, personas mayores, embarazadas y niños (código traslado) y 4) traslado en ambulancia en caso de gravedad y riesgo de vida (código rojo). Todas estas decisiones se fundamentaron en las guías clínicas presentadas por el MSAL; se establecieron convenios específicos con centros diagnósticos, prestadores y farmacias que validen las indicaciones digitales emitidas. Adicionalmente, se capacitó al área de atención al cliente para dar asistencia al afiliado, así como una campaña comunicacional para divulgación del servicio por las redes sociales y el portal web.
Discusión y conclusionesSe presenta el análisis de 132.142 atenciones realizadas de marzo 2020 a abril 2021 (6% de la población asegurada). La variación interanual muestra un incremento notable de las consultas respecto al 2019, resaltando de forma similar diversas investigaciones, las cuales indican que la telemedicina ha incrementado su uso de 150% a 1.000% comparando 2020 con 20198.
Son varios los aspectos que influyeron en la expansión, tales como: superar barreras tecnológicas de uso y acceso, favorecido por la necesidad y la urgencia a ser atendido durante la pandemia, frente a la disminución de la oferta en consultas presenciales, reducción del ausentismo comparado a consultas presenciales y, por otro lado, la flexibilización de las regulaciones nacionales e internacionales4,5,9.
Así, las teleconsultas son un cambio significativo en la atención médica resultado de la pandemia. Según resultados de una encuesta en EE. UU., el 70% de los prestadores de salud ofrecen servicios de telemedicina y el 80% de los encuestados informaron que están interesados en cambiar a proveedores que ofrezcan teleconsultas10. Se estima que el uso de la telesalud se ha estabilizado en alrededor del 25% de todas las visitas11.
En las consultas, se observa un ligero predominio del sexo femenino en adultos (60%), rango etario entre los 15 y 44 años, tal como se refleja en otras investigaciones12,13.
Son múltiples los beneficios reportados de la telemedicina en el manejo de los problemas de salud y la pandemia4,14,15. La presente investigación permitió asistir al paciente, evacuar consultas, coordinar pruebas y tomar decisiones para la clasificación y la derivación a consultas presenciales o urgencia9,12,16–19. Se ofreció asistencia y seguimiento durante el período de aislamiento y el curso de la enfermedad por la COVID-19. Para otras situaciones de salud, se resolvieron problemas agudos comunes, lectura de analíticas de laboratorio, indicaciones de pruebas de imágenes u otras prácticas para el diagnóstico o funciones terapéuticas, se garantizó reposición de medicación crónica como cardiovasculares, diabetes, obesidad, tabaquismo (excepto psicofármacos), de igual manera, las/los adolescentes y mujeres pudieron conservar la prescripción del anticonceptivo oral, la orientación en el embarazo, la lactancia materna e interrupción voluntaria del embarazo. Resultó ser un medio importante para orientar ante la preocupación por el diferimiento de las citas presenciales. Para urgencias no COVID-19, existe, además, una línea telefónica directa.
Para casos de sospecha por la COVID-19, se armó un proceso que incluyó: ingreso a teleseguimiento telefónico hasta el alta, elaboración de guías clínicas, políticas de cobertura para test diagnósticos, clasificación en códigos para las derivaciones y bases de datos de la red de laboratorios y guardias disponibles. La información es transmitida al paciente; los médicos articulan junto al centro de derivaciones a sala de urgencias y emergencias. Adicionalmente, se distribuyeron oxímetros de pulso para los casos con factores de riesgo y formas severas de la enfermedad20.
Se destaca que el manejo mediante códigos para casos COVID-19 según criterios de gravedad, constituyó una valiosa herramienta, disminuyó la demanda a las líneas de urgencia y visitas a guardia sin una previa valoración médica. Estos sistemas de códigos son mencionados en otras investigaciones21. Algunos estudios reportan reducciones de 40 a 50% de las visitas a urgencias. y hasta un 78% de resolución virtual sin necesidad de la derivación presencial13,19.
Desde Cam Doctor®, se derivaron al programa de teleseguimiento domiciliario para la fecha de la investigación 33.074 casos sospechosos, positivos y confirmados por criterio clínico epidemiológico. El efecto neto fue una exposición reducida a los pacientes y los médicos y un límite a las consultas por urgencias, sumado a una ventaja del teletrabajo para los(as) médicos(as) con factores de riesgo o tener personas a cargo bajo su cuidado (mayores o niños) y han podido seguir trabajando16.
En cuanto a la efectividad, se obtuvieron altos porcentajes de atenciones finalizadas. Las cancelaciones por problemas de conexión son una limitación presente en cualquier sistema. Representan un reto técnico a seguir observando su impacto en la relación terapéutica9.
Respecto a la satisfacción del paciente, en esta investigación, las respuestas en la encuesta fueron buenas. Tal como ha sido mencionado en otras investigaciones, los pacientes informan altos niveles de satisfacción, refiriendo mejoría de los resultados de la consulta, la calidad de la atención recibida y calificando la telesalud como mejor o igual a una visita presencial22,23. Otros datos revelan que los niveles de satisfacción con los encuentros de telemedicina alcanzan un 85%24. Es importante resaltar que la selección del enfoque de atención médica primaria y profesionales con esta formación ha sido clave para ofrecer un servicio resolutivo.
Las limitaciones del estudio son aquellas propias del diseño transversal, donde los resultados pueden no ser reproducidos en otro momento, también pueden mencionarse los cambios administrativos, tecnológicos y la curva de aprendizaje del equipo médico en esta modalidad de atención, así como la variabilidad de los criterios diagnósticos con relación al manejo de la COVID-19, todos factores que pudieron influir de manera distinta a lo largo del período de estudio.
La implementación de un servicio directo de telemedicina por un seguro de salud en Argentina amplió la accesibilidad a la atención médica en tiempos de restricciones por la pandemia de la COVID-19. La adopción y el alcance de las teleconsultas sigue una tendencia creciente, mayormente en las personas jóvenes, ofreciendo potencial para resolver problemas agudos en todas las edades y ambos sexos; además, la preservación de terapias para enfermedades crónicas. Ofrece alta efectividad en consultas finalizadas y satisfacción; garantiza una atención rápida, amplía los horarios y reduce los trámites. Su aporte durante la pandemia permitió categorizar los casos sospechosos de infección por SARS-CoV-2 para reducir las visitas a las guardias.
Las teleconsultas constituyen una innovación y un cambio cultural que requiere seguimiento y monitorización para medir a largo plazo el impacto en los patrones de tasas de uso de servicios, adopción y capacidad resolutiva. Cabe destacar que, cuestiones vinculadas a los debates jurídicos y éticos respecto del marco regulatorio tendiente a establecer la validez de la matrícula profesional, el seguro médico, los honorarios y las responsabilidades emergentes, entre otras, quedan aún abiertas a debate y decisiones posteriores.
Puntos claves- •
Las teleconsultas permiten dar asistencia, coordinar, clasificar y derivar los casos.
- •
La teleconsulta primaria gerenciada por una empresa de salud es una alternativa viable.
- •
Es clave un equipo profesional con perfil generalista y capacitado en la tecnología.
- •
Ofrece mayor control sobre las políticas de cobertura para un servicio costo-efectivo.
El presente trabajo ha sido financiado por Medifé, Buenos Aires, Argentina.
Conflicto de interesesLos autores declaran conflicto de interés por tener una relación laboral con la empresa.
AgradecimientosAgradecimiento al equipo de profesionales que atienden en la plataforma, y demás áreas administrativas de la empresa Medifé.