Las infecciones del tracto urinario (ITU) son una consulta ambulatoria frecuente, afectan mayormente a mujeres y han ido en aumento en todas las edades, especialmente en adultos mayores. A su vez, la resistencia antimicrobiana está aumento progresivamente en el tiempo y esquemas antibióticos tradicionales han perdido su utilidad clínica. En particular, el aumento de resistencia de E. coli, como principal uropatógeno, es una realidad presente en diversos países y un mayor desafío lo constituyen las ITU causadas por cepas de E. coli productoras de betalactamasas de espectro expandido. El presente artículo revisa los factores de riesgo asociados al aislamiento de cepas resistentes, los cuadros clínicos más frecuentes, y también el diagnóstico y manejo en la situación actual a nivel ambulatorio.
Urinary tract infections (UTI) are a frequent outpatient consultation, it affects mostly women, and is becoming more common in all ages, especially in the elderly. Concurrently, antimicrobial resistance is progressively increasing over time and traditional antibiotic regimens have lost their clinical efficacy. In particular, in many countries the increase in resistance of E. coli (the main uropathogen) is a reality, making UTIs caused by E. coli strains that produce expanded spectrum beta-lactamases the greater challenge. This article reviews the risk factors associated with the isolation of resistant strains, common clinical presentations, and also current diagnosis and management of outpatients.
Las infecciones del tracto urinario (ITU) son una de las infecciones bacterianas más frecuentes y constituyen un problema significativo en salud pública, dado su recurrencia, el aumento de la resistencia de los uropatógenos y los costos económicos asociados1. La clasificación y enfrentamiento de los diferentes cuadros clínicos de ITU fueron revisados en una edición previa2 y en el presente artículo se revisarán las consideraciones actuales respecto al enfrentamiento de las ITU a nivel ambulatorio en adultos.
EpidemiologíaLas ITU son una de las consultas ambulatorias más frecuentes después de las infecciones respiratorias, siendo su incidencia francamente mayor en las mujeres, en que se reportan más de 7 millones de consultas al año en los registros estadounidenses y sobre un 10% de episodios anuales3. Además, se ha documentado un aumento en las consultas ambulatorias y también por telemedicina de forma progresiva, en especial en adultos mayores4. Los principales factores de riesgo son el sexo femenino, la edad (especialmente en hombres), el antecedente de ITU previa, la actividad sexual reciente, la diabetes y la predisposición genética1,3.
Escherichia coli sigue siendo el agente etiológico más frecuente, seguido de Klebsiellaspp., Proteus spp., y otras enterobacterias, además del Staphylococcus saprophyticus, Streptococcus grupo B y Enterococcus spp.1,3.
Aspectos microbiológicos, resistencia antimicrobiana en uropatógenosPreviamente se consideraba la orina como estéril, dado que el urocultivo convencional no demuestra crecimiento bacteriano en una situación de normalidad. Sin embargo, la secuenciación de DNA ha identificado diversos géneros bacterianos, que en casi dos tercios de los casos no son identificables por cultivo y que corresponden al microbioma urinario5. El microbioma normal es aquel que mantiene la diversidad en la composición de estas poblaciones y por ello todo uso de antibióticos repercute directamente en nuestro microbioma. En pacientes ambulatorios la prescripción de antibióticos se asoció a mayor riesgo de bacterias resistentes en el tracto urinario hasta 12 meses después de su uso6.
La resistencia antimicrobiana varía según la localización geográfica y el tipo de establecimiento de salud en que se realiza el estudio de susceptibilidad. Una constante ha sido el aumento progresivo de resistencia en el tiempo y esquemas de antibióticos previamente usados en forma empírica han perdido su utilidad clínica.
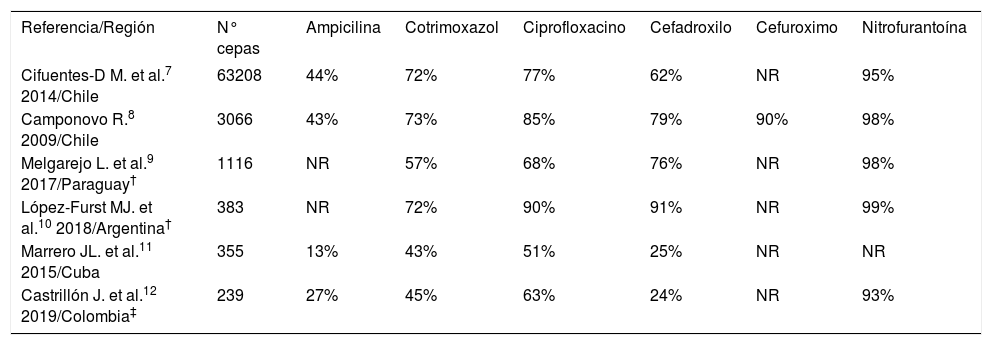
El aumento de resistencia de las cepas de E. coli, como principal uropatógeno, es una realidad presente en diversos países. Si bien hay variabilidad regional, el aumento de resistencia ha afectado a varios de los antibióticos más frecuentemente empleados en ITU ambulatoria como ampicilina, cotrimoxazol, ciprofloxacino y cefadroxilo (Tabla 1).
Susceptibilidad in vitro de E. coli en urocultivos ambulatorios de población adulta en diversas regiones (resultados expresados en porcentaje de susceptibilidad a los antibióticos de uso más frecuente en ITU ambulatorias)
| Referencia/Región | N° cepas | Ampicilina | Cotrimoxazol | Ciprofloxacino | Cefadroxilo | Cefuroximo | Nitrofurantoína |
|---|---|---|---|---|---|---|---|
| Cifuentes-D M. et al.7 2014/Chile | 63208 | 44% | 72% | 77% | 62% | NR | 95% |
| Camponovo R.8 2009/Chile | 3066 | 43% | 73% | 85% | 79% | 90% | 98% |
| Melgarejo L. et al.9 2017/Paraguay† | 1116 | NR | 57% | 68% | 76% | NR | 98% |
| López-Furst MJ. et al.10 2018/Argentina† | 383 | NR | 72% | 90% | 91% | NR | 99% |
| Marrero JL. et al.11 2015/Cuba | 355 | 13% | 43% | 51% | 25% | NR | NR |
| Castrillón J. et al.12 2019/Colombia‡ | 239 | 27% | 45% | 63% | 24% | NR | 93% |
NR: no reportado.
Debemos considerar que para definir el uso de un antibiótico empírico inicial la resistencia del agente etiológico estudiado no debe sobrepasar el 20%3. Esto, con el objetivo de elegir en la mayoría de los casos un antibiótico que resulte efectivo. Además, debemos evaluar que se haya estudiado la susceptibilidad en el mismo escenario clínico del paciente a tratar, por ej. ambulatorio vs hospitalizado. En el escenario de las ITU ambulatorias y suponiendo E. coli como agente etiológico, al revisar los datos presentados para nuestra realidad local, sólo podríamos usar de forma empírica nitrofurantoína y eventualmente cefuroximo, si bien este último no se analizó en el mayor estudio realizado7. En ese mismo estudio que fue realizado en el año 2012, la resistencia al ciprofloxacino supera el 20%, lo cual debe haber aumentado aún más a la fecha.
Respecto a quinolonas, debemos considerar que existen cepas de E. coli susceptibles a estos antibióticos, pero con altas concentraciones inhibitorias mínimas (CIM, levofloxacino >0,12 y <4mg/L), lo cual se ha asociado a una respuesta tardía al fármaco y constituye el paso previo a la resistencia. Un estudio respecto a este fenómeno demostró como factores de riesgo la raza asiática, la enfermedad renal previa y predominantemente el uso previo de nitrofurantoína14. Si bien esto requiere mayor evaluación, es preocupante que esto suceda con un antibiótico de primera línea entre las escasas alternativas de tratamiento que disponemos en el manejo empírico de ITU.
Se ha demostrado un aumento de la incidencia de consultas por ITU a nivel ambulatorio, incluida la atención por telemedicina, lo que se asoció a la respectiva indicación de antibióticos, pero sólo en la mitad de las atenciones presenciales hubo un urocultivo positivo y esto se reduce a un tercio de las atenciones por telemedicina4. Esto implica una menor certeza diagnóstica, aumento del uso inapropiado de antibióticos y riesgo de fallas terapéuticas en caso de uropatógenos resistentes.
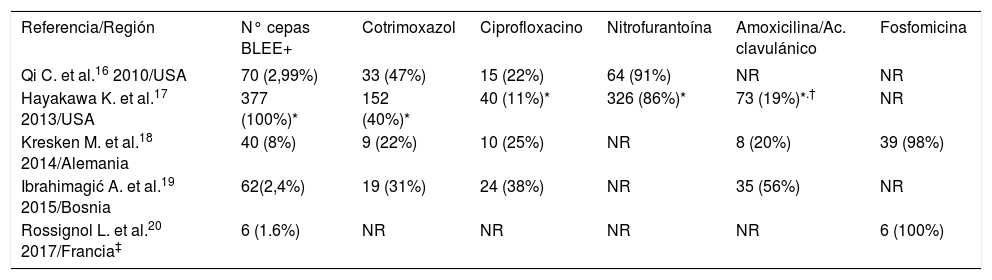
Un desafío lo constituyen las ITU causadas por cepas de E. coli productoras de betalactamasas de espectro expandido (BLEE+) dado que no sólo son resistentes a penicilinas y hasta cefalosporinas de tercera generación, además son frecuentemente resistentes a cotrimoxazol y ciprofloxacino15. Por ello, el aislamiento de cepas BLEE+ implica la resistencia a ampicilina y cefalosporinas de primera, segunda y tercera generación y no se informan en el antibiograma. Existen menos datos respecto a la prevalencia de uropatógenos productores de BLEE+ a nivel comunitario, siendo E. coli el principal agente etiológico identificado y presentando resistencia combinada a las alternativas orales disponibles en manejo de ITU (Tabla 2).
Aislamiento comunitario de E. coli productoras de BLEE en urocultivos y susceptibilidad a las opciones orales de antibióticos
| Referencia/Región | N° cepas BLEE+ | Cotrimoxazol | Ciprofloxacino | Nitrofurantoína | Amoxicilina/Ac. clavulánico | Fosfomicina |
|---|---|---|---|---|---|---|
| Qi C. et al.16 2010/USA | 70 (2,99%) | 33 (47%) | 15 (22%) | 64 (91%) | NR | NR |
| Hayakawa K. et al.17 2013/USA | 377 (100%)* | 152 (40%)* | 40 (11%)* | 326 (86%)* | 73 (19%)*.† | NR |
| Kresken M. et al.18 2014/Alemania | 40 (8%) | 9 (22%) | 10 (25%) | NR | 8 (20%) | 39 (98%) |
| Ibrahimagić A. et al.19 2015/Bosnia | 62(2,4%) | 19 (31%) | 24 (38%) | NR | 35 (56%) | NR |
| Rossignol L. et al.20 2017/Francia‡ | 6 (1.6%) | NR | NR | NR | NR | 6 (100%) |
Abreviaturas: BLEE: ß-lactamasas de espectro extendido; NR: no reportado.
A nivel local disponemos de escasos datos respecto a la prevalencia de cepas de E. coli productoras de BLEE, pero se estima una prevalencia de aproximadamente un 7,8% (n=4.930) de los urocultivos ambulatorios en el año 2012, extrapolado de la resistencia a cefalosporinas de tercera generación7.
Para enfrentar el aumento de resistencia a nivel ambulatorio al tratar pacientes con ITU es necesario conocer los factores de riesgo que se han asociado al aislamiento de cepas productoras de BLEE a nivel comunitario. Los factores de riesgo más frecuentemente asociados fueron el uso previo de cefalosporinas de segunda o tercera generación, una hospitalización en los últimos 3 meses, el uso previo de quinolonas o penicilinas, el uso de cateter urinario permanente o el antecedente de ITU previas20–22. En orden decreciente respecto a su relevancia estudiada se presentan los factores de riesgo en la Tabla 3.
Factores de riesgo asociados al aislamiento de uropatógenos productores de BLEE en ITU ambulatorias
| Factores de riesgo (orden decreciente) |
|---|
| Tratamiento previo con cefalosporinas de 2ª generaciónTratamiento previo con cefalosporinas de 3ª generaciónHospitalización en los últimos 3 mesesTratamiento previo con quinolonasTratamiento previo con penicilinasUso de catéter urinario permanenteAntecedente de ITUUso de tratamiento antibiótico en los últimos 3 mesesEdad > 60 añosDiabetesDependencia actividades de la vida diariaPacientes institucionalizadosSexo masculinoInfección por Klebsiella spp.Índice combinado de comorbilidades de Charlson ≥5Viaje al extranjero o contacto con un viajero |
Abreviaturas: BLEE: ß-lactamasas de espectro extendido; ITU: infecciones del tracto urinario.
Los clásicos síntomas urinarios bajos son la disuria, la poliaquiuria, la urgencia miccional y el tenesmo vesical. Son frecuentes además el dolor hipogastrico y la hematuria. Puede asociarse también a nicturia e incontinencia urinaria. Uno o más de los síntomas descritos se presentan en los distintos cuadros de ITU. Sin embargo, el uso aislado de los síntomas sólo tiene una moderada probabilidad de confirmar una ITU, considerando el urocultivo positivo como referencia. En mujeres que se presentan con cistitis aguda en forma ambulatoria el síntoma que más se asoció a la confirmación de una ITU fue la hematuria, más aún en caso de presencia de nitritos en la orina, versus la presencia de flujo vaginal que disminuye la probabilidad de que los síntomas se deban a ITU23. La utilidad de los síntomas clásicos por sí solos disminuye aún más en los adultos mayores, en quienes fue más útil la pérdida de habilidades en la vida diaria, como comer por sí solos o realizar su aseo, como predictores de ITU24.
Es fundamental aclarar en la historia la presencia o ausencia de fiebre junto con los síntomas, dado que sugiere el compromiso extravesical tanto renal o prostático. Junto con ello, consultar por factores que aumentan la probabilidad de un diagnóstico de ITU como antecedente de cuadros de ITU previas, relaciones sexuales recientes, uso de antibióticos en los últimos 3 meses y alteraciones anatómicas o intervenciones del tracto urinario. Además, averiguar las comorbilidades o condiciones asociadas como diabetes e inmunosupresión (por fármacos o enfermedades), la posibilidad de embarazo o lactancia y el antecedente de alergias a analgésicos y antibióticos.
Diagnóstico de laboratorioSedimento de orina o tira reactiva: ambos exámenes se usan como screening y pueden aumentar la probabilidad diagnóstica en una ITU. Se busca la inflamación del tracto urinario a través de la presencia de leucocitos o piuria (>6 leucocitos/campo) o la presencia de nitritos, dado que estos son producidos por la mayoría de los uropatógenos, excepto S. saprohyticus o Enterococcus spp.25.
Urocultivo: este examen constituye el gold standard del diagnóstico en pacientes sintomáticos. A nivel ambulatorio la muestra más frecuentemente obtenida es la orina de segundo chorro. En esta muestra se considera positivo un urocultivo con >105 Unidades Formadoras de Colonias (UFC)13. En mujeres premenopáusicas con cistitis aguda un umbral de 102 UFC mejora la sensibilidad manteniendo la especificidad26.
En un primer cuadro de cistitis no complicada en una mujer el diagnóstico clínico (inicio agudo de disuria, poliaquiuria y urgencia miccional) asociado o no al estudio de una muestra de orina con nitritos y/o leucocitos puede ser suficiente. Sin embargo, es mandatoria la realización de un urocultivo en los siguientes pacientes2,27:
- -
Recaída o ITU recurrente (>2 en 6 meses) en mujeres
- -
Uso reciente de antibióticos o ITU previa con uropatógeno resistente
- -
ITU complicadas: alteraciones funcionales o anatómicas del tracto urinario (como instrumentación urológica, vejiga neurogénica, monorreno), obstrucción de tracto urinario (hiperplasia prostática, litiasis), diabéticos (en especial si presentan vejiga neurogénica) e inmunosuprimidos
- -
Pielonefritis aguda y prostatitis aguda
- -
ITU en la embarazada
- -
ITU asociada catéter urinario
En mujeres con cistitis aguda menores de 50 años el uso previo de antibióticos aumentó significativamente el aislamiento de uropatógenos resistentes, aumentando las tasas de resistencia a ampicilina-sulbactam, cotrimoxazol, cefalosporinas de 1ª generación y quinolonas, sin afectar la susceptibilidad a nitrofurantoína10.
La utilidad del urocultivo depende del procesamiento de una muestra adecuada para lo cual debemos considerar las siguientes recomendaciones25:
- -
La primera orina de la mañana (muestra más concentrada), o una toma después de 3 horas de retención de orina.
- -
No forzar la ingesta de líquidos ya que diluye la muestra y altera los recuentos.
- -
Volumen mínimo a recolectar 3ml.
Es el cuadro clínico más frecuente de ITU a nivel ambulatorio, en especial en mujeres. Cursa con los síntomas descritos previamente, lo más frecuentes son la disuria, la poliaquiuria, la urgencia miccional y el dolor hipogastrico, con o sin hematuria. Es fundamental la ausencia de fiebre.
Antes de revisar las opciones terapéuticas antibióticas en el escenario actual, se debe considerar el alivio sintomático en estos cuadros. Se han realizado estudios en los cuáles las cistitis agudas en mujeres se manejaron sólo con antiinflamatorios. El uso de ibuprofeno en mujeres con cistitis aguda alivió los síntomas en 2/3 de las pacientes tratadas sin uso de antibióticos, sin embargo, tuvieron más síntomas que pacientes que fueron tratadas sólo con antibiótico y un 2% cursaron con pielonefritis posterior28. Esto fue replicado con diclofenaco, que al igual que el ibuprofeno como monoterapia, demora más en aliviar síntomas y en un 5% de los casos la cistitis evolucionó a pielonefritis29. De ambos podemos rescatar, que el uso de antiinflamatorios no esteroidales puede aliviar los síntomas, si bien no se recomienda la monoterapia con antiinflamatorios, sin uso de antibióticos, ante la posibilidad de evolucionar a pielonefritis. En casos leves a moderados, que tengan indicación de urocultivo, el uso de antiinflamatorios permitiría alivio sintomático en espera del resultado del laboratorio para definir el antibiótico a usar.
El tratamiento antibiótico empírico inicial recomendado es nitrofurantoína macrocristales (100mg c/6hrs vo por 5-7 días) o fosfomicina (sobre de dosis única de 3gr vo)13. Dado el aumento de la resistencia bacteriana analizado previamente, las alternativas del cotrimoxazol (Forte: trimetoprima/sulfametoxazol 160/800mg, 1 compr c/12hrs por 3 días)13, como del ciprofloxacino (250mg c/12hrs por 3 días)30 quedan restringidas a un primer episodio de ITU baja en mujeres o a la disponibilidad de un urocultivo.
En pacientes hombres con cistitis aguda tradicionalmente no se recomienda el uso de tratamientos abreviados y se indican al menos 7 días de terapia27. Sin embargo, al comparar 5 versus 10 días de tratamiento con fluoroquinolonas (levofloxacino, ciprofloxacino) en hombres cursando ITU complicadas (retención urinaria, cateterismo) no se encontraron diferencias en la respuesta clínica ni microbiológica al tratamiento31.
El uso de fosfomicina en el contexto del aumento progresivo de la resistencia de uropatógenos cobra especial relevancia en el manejo de ITU causada por E. coli BLEE+. El auge de este antibiótico antiguo fue analizado en un artículo previo publicado en esta revista32. Se ha demostrado una efectividad sobre 78% en el tratamiento de ITU bajas (no pielonefritis) causadas por E. coli BLEE+, evaluando su presentación oral y con escasos efectos adversos27,33. No se ha definido aún el uso de dosis única versus repetida (cada 72hrs) en pacientes con ITU complicada. En las dosis repetidas, el esquema más frecuente fueron 2 dosis (equivalente a una semana de tratamiento). Si bien fosfomicina no está aprobado para el manejo de pielonefritis, su uso se ha asociado a una respuesta clínica favorable, teniendo más riesgo de fallas terapéuticas en hombres, alteraciones anatómicas del tracto urinario y uropatógenos no-E. coli34. Resulta preocupante la aparición de resistencia post tratamiento en un 14% de los pacientes y el aumento de reportes de resistencia a fosfomicina a nivel global, si bien la resistencia sigue siendo baja33,34. Un desafío adicional lo constituye el hecho que no siempre se informa la susceptibilidad a fosfomicina en un urocultivo.
No se recomienda realizar un urocultivo posterior al tratamiento en pacientes que estén asintomáticos. La única excepción la constituye la búsqueda activa de bacteriuria asintomática, la cual sólo está indicada en pacientes que se someterán a una intervención urológica y en pacientes embarazadas (como screening control prenatal o una a dos semanas posterior al tratamiento de una ITU)35.
ITU febrilLa presentación con fiebre y síntomas urinarios bajos, dolor lumbar y/o puño percusión positiva, es sugerente de un cuadro de pielonefritis aguda. Puede asociarse a náuseas y vómitos. En hombres, es más frecuente que la ITU febril corresponda a una prostatitis aguda, cursando con síntomas urinarios bajos y dolor hipogástrico o del periné. Ambos cuadros suelen motivar consultas directas al servicio de urgencia dado el compromiso del estado general asociado, evolución a urosepsis y necesidad de hospitalización. En caso de pacientes embarazadas se debe derivar a hospitalización inmediata, no sólo por el riesgo materno de urosepsis, si no, también por el riesgo de parto prematuro asociado36.
Si se presenta a nivel ambulatorio, es fundamental solicitar un estudio de orina y urocultivo, y en el caso de pacientes hombres con ITU febril, solicitar además un antígeno prostático total.
En pacientes con pielonefritis y prostatitis debe asegurarse la permeabilidad de la vía urinaria, descartando urolitiasis, retención urinaria o alteraciones del tracto urinario, siendo una ecografía renal y pelviana la imagen indicada36.
En el manejo terapéutico de un cuadro de ITU febril no debe usarse nitrofurantoína dado la falta de concentración del fármaco en el tejido renal o prostático.
En el caso de un primer episodio de pielonefritis no complicada o prostatitis aguda, pudiera iniciarse el tratamiento con ciprofloxacino (500mg c/12hrs vo), por 7 días en pielonefritis y por al menos 14 días en prostatitis36,37. Dado la resistencia creciente de E. coli presentada previamente, se recomienda controlar al paciente con el resultado del urocultivo para asegurar la respuesta clínica y la susceptibilidad del uropatógeno en tratamiento37.
En pacientes con un segundo episodio de ITU, ITU recurrente o uso de antibióticos recientes, aumenta la probabilidad de uropatógenos resistentes y se recomienda iniciar el tratamiento con una dosis de ceftriaxona (1-2gr ev por 1 vez) o un aminoglicósido (15mg/kd/d amikacina ev, 5-7mg/kg/d gentamicina ev) y luego continuar con ciprofloxacino 500mg c/12hrs para ajustar con el resultado del urocultivo13. Con el resultado del urocultivo y si es una bacteria susceptible, puede ajustarse a cotrimoxazol Forte (1 compr c/12hrs por 14 días) o de forma alternativa, en el caso de pielonefritis, a cefalosporinas orales (por 10 a 14 días)13,37.
La mejor penetración al tejido prostático la logran las fluoroquinolonas (3-4 veces superior a betalactámicos) y el cotrimoxazol, por lo que en el caso de prostatitis aguda deben preferirse en el tratamiento. La cura bacteriológica demora más en el tejido prostático y por ello la recomendación de al menos 2 semanas de tratamiento antibiótico. En caso de persistir los síntomas o cursar con una mejoría muy lenta, considerar la presencia de abscesos, cuyo estudio requiere realizar imágenes complementarias como la resonancia38.
La bacteriuria asintomática, los cuadros clínicos como ITU asociada catéter urinario y candiduria, las consideraciones ampliadas de resistencia antimicrobiana y el uso de antibióticos incluyendo el manejo de ITU a nivel hospitalario fueron analizados en una revisión previa disponible en esta revista32.
Una medida preventiva básica, sin efectos adversos y al alcance de todos nuestros pacientes, es la ingesta de adecuada de agua con el fin de diluir la orina y evitar orinas concentradas. Se demostró en mujeres pre-menopáusicas con ITU recurrente, que aquellas con ingesta más de 1.5lts de agua al día reducían los episodios de ITU39.
ConclusiónLas ITU son una patología frecuente a nivel ambulatorio. El progresivo aumento de la resistencia bacteriana, incluidos los uropatógenos, requiere ser considerado en el enfrentamiento y manejo de estos cuadros. Se revisó la evaluación clínica y de laboratorio que permitan un diagnóstico y manejo correcto, fundamental para el uso apropiado de antibióticos y la recuperación de nuestros pacientes.
Declaración de conflicto de interésEl autor declara no tener conflictos de interés, en relación a este artículo.