La onicomicosis corresponde a una infección fúngica ungueal de manos y/o pies, responsable del 50 al 60% de las onicopatías. Los patógenos involucrados corresponden principalmente a los dermatofitos, responsables hasta en un 70% del total de las infecciones, siendo menos frecuentes las infecciones por levaduras y agentes no dermatofíticos. En este último grupo se encuentra Scopulariopsis brevicaulis, un agente presente en el 2 a 5% de las muestras clínicas, según diversos estudios. La onicomicosis causada por S. brevicaulis es de difícil manejo ya que es considerado un patógeno multirresistente a los tratamientos antifúngicos tradicionalmente utilizados. El tratamiento ideal para estos casos es controversial, dado que existen discrepancias en los estudios donde se evalúa la susceptibilidad de S. brevicaulis a distintos agentes antifúngicos. No obstante, se sugiere tratar de manera asociada con terbinafina y azoles como itraconazol, ya que han demostrado un efecto sinérgico en el manejo de este microorganismo. El objetivo de esta publicación es exponer sobre S. brevicaulis, un patógeno poco frecuente en una patología muy prevalente.
Onychomycosis refers to a fungal nail infection of the hands and/or feet, constituting 50 to 60% of all onychopathies. The pathogens involved correspond mainly to dermatophytes, responsible for up to 70% of all infections. Infections by yeasts and non-dermatophytic agents are less frequent. Scopulariopsis brevicaulis, a non-dermatophytic fungus, is present in 2 to 5% of clinical samples, according to various studies. Onychomycosis caused by S. brevicaulis is difficult to manage as it is considered a multi-resistant pathogen with regards to traditional antifungal treatments. The treatment of choice for these cases is controversial, since there are discrepancies in the studies evaluating the susceptibility of S. brevicaulis to various antifungal agents. However, a combination drug therapywith terbinafine and azole drugs such as itraconazole is suggested since they have shown a synergistic effect in the management of this microorganism. The objective of this publication is to present information about this rare pathogen in a very frequent pathology.
La onicomicosis corresponde a una infección fúngica ungueal de manos y/o pies, responsable del 50 al 60% de las onicopatías1, teniendo una prevalencia a nivel mundial de un 5,5%2. Los agentes involucrados corresponden a los dermatofitos, levaduras y no dermatofitos2, siendo el contacto directo de éstos con el aparato ungueal la principal vía de contagio2,3. Se estima que los dermatofitos son responsables hasta en un 70% del total de las infecciones, correspondiendo Trichophyton rubrum al más frecuente4. En una menor proporción puede ser causada por levaduras, principalmente Candida albicans, y agentes no dermatofíticos, como especies de Fusarium, Aspergillus, Acremonium, Scytalidium y Scopulariopsis4. Con respecto a este último género, algunos estudios postulan que entre un 2 a un 5% de las muestras clínicas de uñas en estudio para onicomicosis contienen Scopulariopsis brevicaulis5.
El objetivo de esta publicación es exponer sobre S. brevicaulis, un patógeno menos frecuente en una patología muy prevalente, con un manejo que conlleva mayor dificultad. A continuación, se presenta un caso clínico de un paciente con onicomicosis producida por este microorganismo.
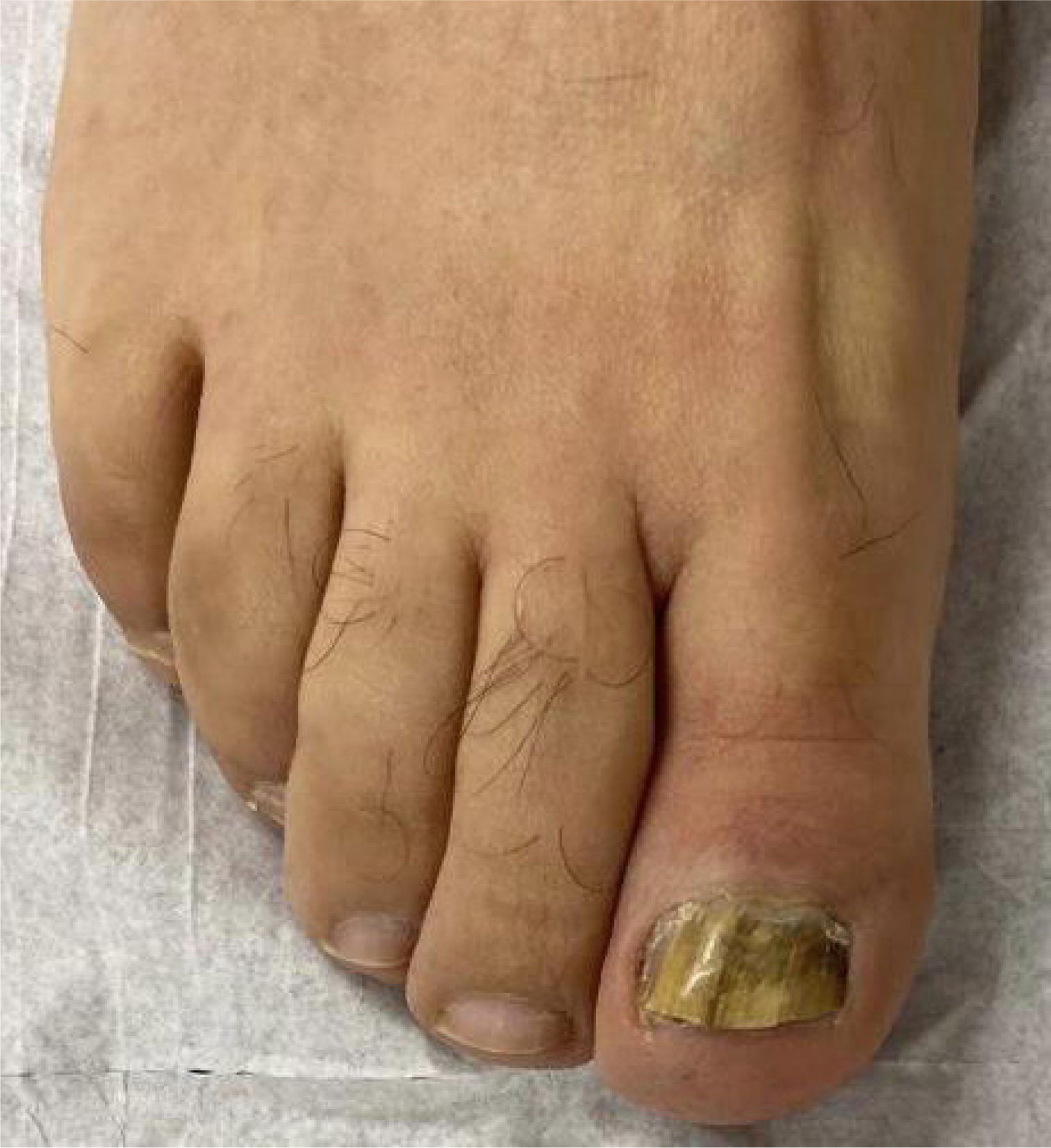
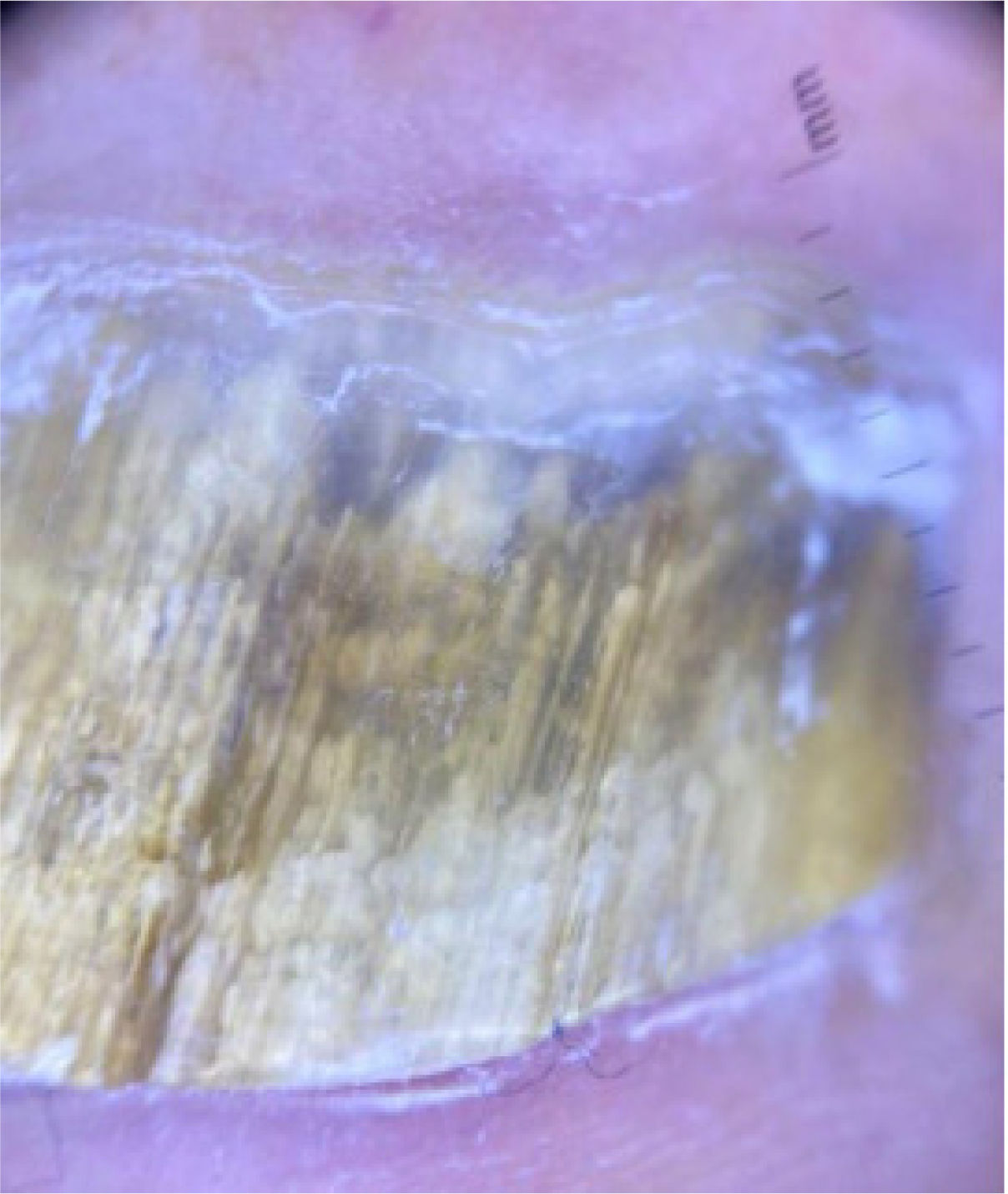
2Caso clínicoPaciente de sexo masculino de 56 años de edad, sin antecedentes de importancia. Presenta cuadro de 4 años de evolución caracterizado por oscurecimiento de la lámina ungueal del primer ortejo derecho, posterior a un traumatismo mientras realizaba actividad física. Sin dolor ni prurito asociado. Al examen físico destaca xantoniquia e hiperqueratosis subungueal de primer ortejo derecho (Figs. 1 y 2).
Consultó previamente con dos especialistas de dermatología, solicitándose micológico directo y cultivo de lámina ungueal afectada que informa presencia de S. brevicaulis. Fue tratado inicialmente con terbinafina oral y posteriormente con itraconazol oral, ambos sin respuesta.
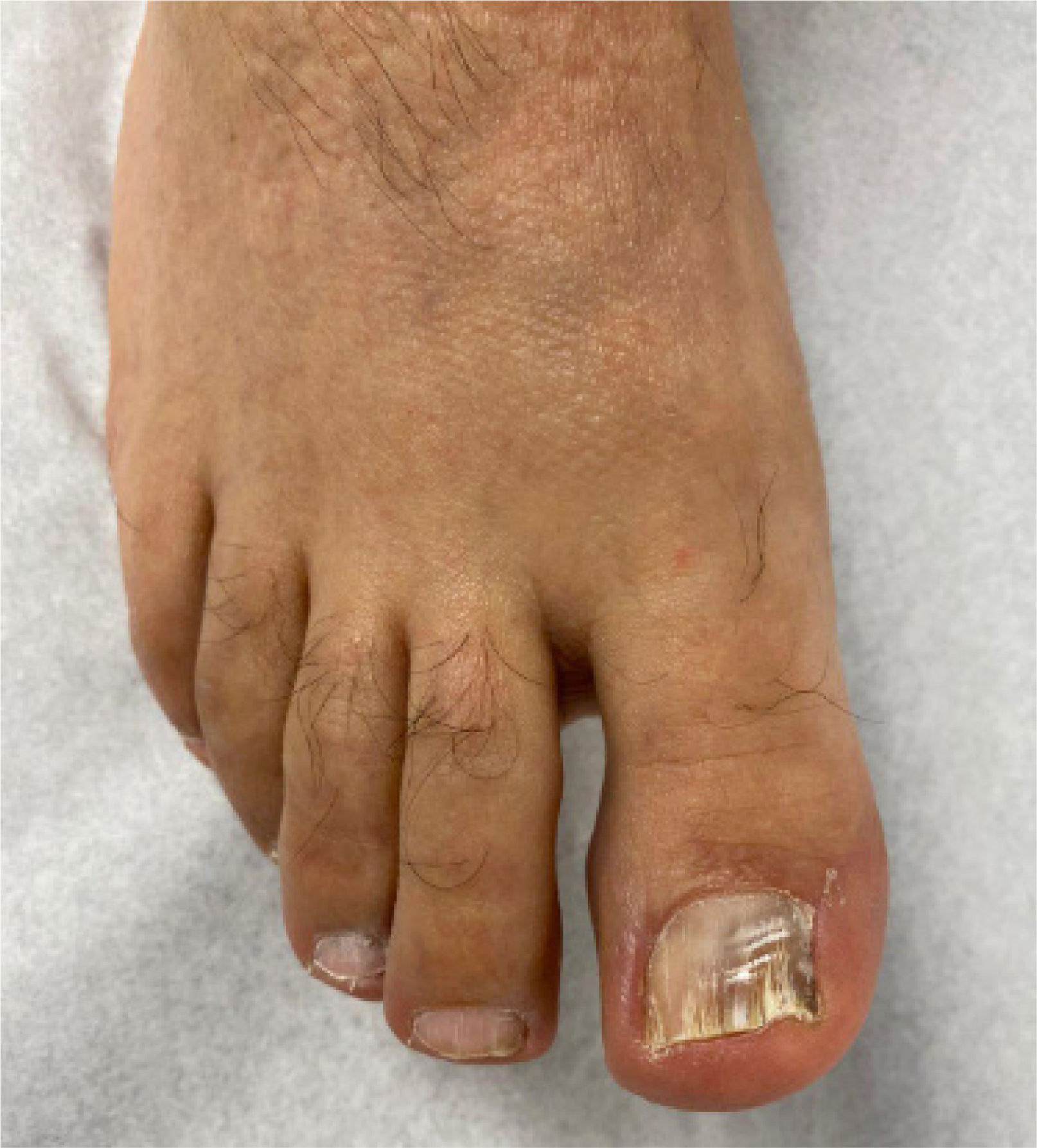
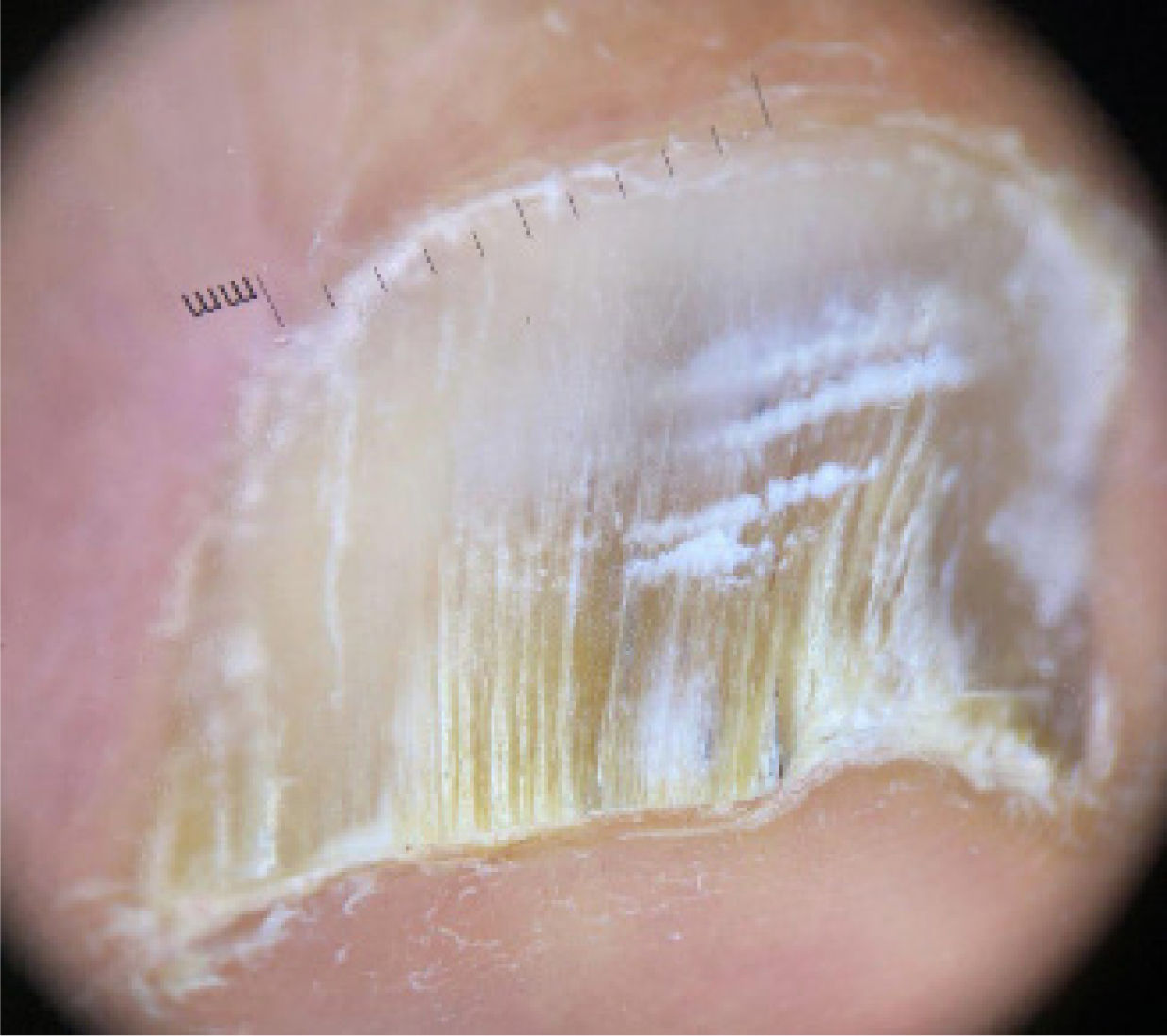
Consulta por tercera vez, donde se indica tratamiento tópico 1 a 2 veces a la semana, con una receta magistral de bifonazol al 1%, urea al 30% y ácido salicílico al 5% en pasta base, usado bajo oclusión durante 10 a 12 horas. El resto de las noches se utilizó laca de ciclopiroxolamina al 8%. El paciente evoluciona con buena respuesta, mejorando apariencia de lámina ungueal, y continúa con el tratamiento hasta el día de hoy, once meses posterior a su inicio, con buena respuesta (Figs. 3 y 4).
La onicomicosis corresponde a la patología más frecuente de las uñas y puede afectar a cualquier componente del aparato ungueal2. Por lo general, la onicomicosis en las uñas de los pies es hasta diez veces más frecuente que en las uñas de las manos2. Dentro de los factores de riesgo que se han descrito para su desarrollo, se encuentra presentar otra infección micótica como tinea pedis, paroniquia crónica, onicomicosis previa, psoriasis, hiperhidrosis; comorbilidades como diabetes, inmunosupresión, enfermedad vascular periférica, insuficiencia venosa, obesidad; factores exposicionales como traumatismo, mala higiene, tabaquismo y edad avanzada2–6. La onicomicosis es más frecuente en adultos que en niños y su incidencia es directamente proporcional con la edad2.
La onicomicosis se produce mediante el contacto directo de las uñas con los hongos, lo que se ve favorecido en el aparato ungueal debido a la falta de inmunidad celular en contra de estos agentes. Además, estos agentes presentan enzimas que degradan la queratina de las uñas, lo cual favorece la invasión2. La clínica por lo general corresponde a una decoloración de la uña, que suele acompañarse con otras manifestaciones como hiperqueratosis subungueal, onicólisis y engrosamiento de la lámina ungueal, lo que se conoce como onicauxis2.
El 90% y el 75% de los casos de onicomicosis de pies y manos, respectivamente, son causados por dermatofitos, siendo Trichophyton mentagrophytes y rubrum los principales responsables2. Las onicomicosis por agentes no dermatofíticos son menos frecuentes y representan alrededor del 10% del total de casos de onicomicosis reportados en el mundo, mientras que los casos de onicomicosis por levadura son más raros aún, siendo Cándida albicans responsable del 70% de dichos casos2. Dentro de los agentes no dermatofíticos reportados que causan onicomicosis se encuentran especies de Aspergillus, Fusarium, Acremonium, Syncephalastrum, Scytalidium, Paecilomyces, Neoscytalidium, Chaetomium, Onychocola, Alternaria y Scopulariopsis2. Se han descrito casos de onicomicosis por estos agentes del tipo subungueal lateral distal, superficial blanca y subungueal proximal, donde clínicamente suelen ser indistinguibles con aquellas producidas por dermatofitos; no obstante, podrían presentarse con inflamación periungueal, incluso con descarga purulenta en ciertos casos7.
Respecto al género Scopulariopsis, son cinco las especies que se han descrito capaces de producir patologías en los humanos, entre los cuales se encuentra S. brevicaulis8. Estudios postulan que entre un 2-5% de las muestras clínicas de uñas en estudio contienen este agente5.
S. brevicaulis es un hongo filamentoso no dermatofito y corresponde a saprófitos frecuentes del suelo, aislándose principalmente en la tierra, plantas y alimentos7,8. Puede comportarse de manera contaminante, colonizante o patógena, causando onicomicosis u otras infecciones oportunistas en individuos inmunosuprimidos, presentándose la mayoría de las veces como una coinfección con dermatofitos5. Algunos autores postulan que clínicamente se puede observar la uña de un color canela, que sería causado por la presencia de esporas del hongo, siendo muy difícil distinguir clínicamente de otras infecciones9. Debido a lo anterior, es necesario realizar un análisis micológico para identificar este agente y evitar retrasar un tratamiento efectivo.
La onicomicosis causada por S. brevicaulis es de difícil manejo ya que es considerado como un agente multirresistente a los tratamientos antifúngicos tradicionalmente utilizados8. Se postula que esta resistencia elevada puede corresponder a un mecanismo intrínseco y no adquirido por sobreuso de antimicrobianos, ya que en algunas series la mayoría de las infecciones reportadas por S. brevicaulis no habían recibido tratamiento previo8. Dicho esto, se debe sospechar la presencia de este patógeno cuando existe una pobre respuesta al tratamiento o ante la presencia de factores de riesgo, particularmente inmunosupresión dado su carácter de microorganismo oportunista5.
El tratamiento ideal para estos casos es controversial, dado que existen discrepancias en los estudios donde se evalúa la susceptibilidad de S. brevicaulis a distintos agentes antifúngicos9,10. No obstante, se sugiere tratar de manera asociada con terbinafina y azoles como itraconazol, ya que han demostrado un efecto sinérgico en el manejo de este microorganismo, además de tener un buen perfil de seguridad con una baja tasa de efectos adversos5,11. Ciertos antimicóticos como la griseofulvina son ineficaces para el manejo de estos casos, mientras que otros más antiguos como el ketoconazol, que si bien podrían tener cierta efectividad en el tratamiento, tienen un alto potencial de efectos adversos12. Asimismo, como en los casos de onicomicosis por otros patógenos, es de utilidad retirar químicamente la capa superficial de la uña utilizando urea tópica a altas concentraciones, lo cual posee un efecto queratolítico que asegura una adecuada llegada de compuestos activos del tratamiento al sitio de acción8,13. Este efecto puede ser potenciado usándose en conjunto con ciclopiroxolamina tópica, lo cual ha demostrado tener mejores resultados frente a microorganismos de difícil manejo como hongos no dermatofíticos14.
4CONCLUSIONESSe presenta un caso de onicomicosis por Scopulariopsis brevicaulis, un agente menos frecuente. Aunque clínicamente es difícil diferenciar este agente en un paciente con onicomicosis, es importante sospecharlo cuando existe pobre respuesta al tratamiento. Se debe realizar un análisis micológico para corroborar el diagnóstico e indicar un tratamiento más eficaz.