La neumonía adquirida en la comunidad por COVID-19 ha sido una causa reciente y frecuente de ingreso en las unidades de cuidados intensivos en todo el mundo. Su rápida expansión y su elevado número de casos hace que existan muchas preguntas abiertas en cuanto a su manejo, tratamiento y seguimiento. Uno de estos es la realización de traqueostomía en los pacientes afectados por esta neumonía ingresados en cuidados intensivos.
Material y métodosSe realiza un estudio retrospectivo, observacional, con todos los enfermos que ingresan en el servicio de medicina intensiva en un hospital universitario con el diagnóstico clínico o analítico de neumonía por COVID-19. Se analizan todos los pacientes que durante su ingreso requieren conexión a ventilación mecánica y realización de traqueostomía durante su manejo.
ResultadosSe analizan un total de 37 pacientes. El 70,3% de la muestra son varones (26/37); edad media 59,4±9,4 y APACHE II 14,8±4,67. Los días medios de ventilación mecánica previa a la realización de traqueostomía fue de 11±2,66. Se realizó traqueostomía percutánea en el 86,5% (32/37) de los casos. En 3 ocasiones se realizó en la primera semana. En 3 tras los primeros 14 días, y en 31/37 en el trascurso de la segunda semana. Diecisiete pacientes han sido decanulados (46%). Los días medios desde realización de traqueostomía hasta la decanulación ha sido de 17,7±10,6 días. Dieciséis de estos 17 pacientes ha sido dado de alta del hospital. En nuestra muestra, el tipo de técnica no se asocia con una mayor mortalidad o tasa de complicaciones.
ConclusionesPresentamos los resultados de 37 pacientes que requieren traqueostomía como parte del manejo de neumonía por COVID-19 en un hospital universitario. Descripción de la técnica realizada y pronóstico.
Community-acquired pneumonia due to COVID-19 has been a recent and frequent cause of admission to intensive care units worldwide. Its rapid expansion and high number of cases mean that there are many open questions regarding its management, treatment and prognosis. One of these is the performing of a tracheostomy in patients affected by this pneumonia admitted to intensive care.
Material and methodsA retrospective, observational study was carried out on all the patients admitted to the Intensive Medicine Department at a University Hospital with the clinical or analytical diagnosis of COVID-19 pneumonia. An analysis was performed on all patients that required mechanical ventilation connection and tracheostomy during their management.
ResultsA total of 37 patients were analysed, of whom 70.3% (26/37) were male. The mean age was 59.4±9.4, and the APACHE II score was 14.8±4.67. The mean number of days of mechanical ventilation prior to the performing of the tracheostomy was 11±2.66. On 3 occasions it was done during the first week, and on 31 occasions during the second. Percutaneous tracheostomy was performed in 86.5% (32/37) of the cases, and 17 (46%) patients were decannulated. The mean number of days from tracheostomy to decannulation was 17.7±10.6 days, with 16 of these 17 patients having been discharged from the hospital. In the study sample, the type of technique was not associated with a higher mortality or complication rate.
ConclusionsThe results are presented on 37 patients who required a tracheostomy as part of the management of COVID-19 pneumonia in a University Hospital, as well as a description of the technique performed and prognosis.
La neumonía adquirida en la comunidad (NAC) por COVID-19 ha sido una causa reciente y frecuente de ingreso en las unidades de cuidados intensivos (UCI) en todo el mundo. El coronavirus (SARS-CoV-2) ha sido identificado como el agente etiológico responsable. En la actualidad, su expansión es mundial convirtiéndose en una pandemia causando más de 500.000 muertes.
Su rápida expansión, su elevado número de casos y, sobre todo, la novedad, hace que existan muchas preguntas abiertas en cuanto a su manejo, tratamiento y seguimiento. Entre ellas, la realización de traqueotomía en los pacientes afectados por esta neumonía ingresados en cuidados intensivos que requieren ventilación mecánica invasiva. La traqueotomía es una de las técnicas que con mayor frecuencia precisan los pacientes críticos, requiriéndola el 10,7% de los pacientes en ventilación mecánica ingresados en las UCI1. Sin embargo, en la actualidad existen pocos estudios que describan esta técnica en pacientes afectados de neumonía por COVID-19. En el presente artículo, presentamos nuestra experiencia de un hospital universitario.
Material y métodosSe realiza un estudio retrospectivo, observacional, con todos los enfermos que ingresan en el servicio de medicina intensiva en un hospital universitario con el diagnóstico clínico o analítico de neumonía por COVID-19, y que requirieron ventilación mecánica invasiva y realización de traqueotomía durante su ingreso en la UCI.
Se recogen de forma consecutiva todos los enfermos ingresados en nuestra unidad con el diagnóstico de NAC grave COVID-19 que precisaron traqueotomía durante su estancia en la UCI. Se excluye un paciente con traqueostomía que falleció a las 24h de su realización por hemorragia intraparenquimatosa secundaria a fibrinólisis por tromboembolismo pulmonar.
Se define NAC según los criterios de las guías internacionales referentes a esta enfermedad, y grave cuando cumplen criterios de ingreso en la UCI por insuficiencia respiratoria o fallo hemodinámico2. En todos los pacientes incluidos en este estudio el motivo del ingreso fue la insuficiencia respiratoria aguda grave con necesidad de ventilación mecánica invasiva.
El diagnóstico de neumonía por COVID-19 se hace considerando un patrón radiológico característico y la prueba PCR positiva para COVID-19. El primer ingreso en nuestra unidad por NAC grave COVID-19 fue el 06/03/2020.
Se incluyen todos los pacientes a los que se les realiza traqueotomía durante su estancia en la UCI. La indicación para la realización de esta técnica fue la previsión de ventilación mecánica superior a 2 semanas por insuficiencia respiratoria, desarrollo de polineuropatía del paciente crítico y/o fracaso en extubación previo. La polineuropatía se evalúo según la escala del consejo de investigación médica (medical research council [MRC]) para la detección debilidad/parestesia adquirida en la UCI (DAUCI). La previsión de una ventilación mecánica prolongada se basó en imagen radiológica, estado clínico del paciente y experiencia en casos previos. Debido al elevado número de pacientes ingresados por esta causa, la indicación final se realizó tras discusión del paciente en sesión clínica.
La primera traqueotomía se llevó a cabo el 19/03/2020. La recogida de datos que presentamos se interrumpió el 30/05/2020.
Se recogieron las siguientes variables: edad, sexo, principales comorbilidades (diabetes mellitus, hipertensión arterial, enfermedad pulmonar previa, enfermedad cardiovascular y otros), índice de gravedad (APACHE II), presencia de fallo orgánico, ventilación en prono, necesidad de relajantes neuromusculares, días de estancia en la UCI y mortalidad intra-UCI. Se recogen como complicaciones en la realización de la técnica, sangrados mayores con necesidad de trasfusión o menores (sangrados sin necesidad de trasfusión). La ventilación en prono se llevó a cabo en pacientes con presión arterial de O2/fracción inspiratoria de oxígeno (PaFiO2)<120. El uso de relajantes neuromusculares se llevó a cabo en pacientes con presión arterial de O2/PaFiO2<150.
Todas las traqueotomías fueron realizadas por personal entrenado, médicos intensivistas u otorrinolaringólogos con amplia experiencia. La decisión del tipo de técnica (percutánea con técnica Seldinger con incisión previa o quirúrgica) fue en todos los casos del médico intensivista según la anatomía del paciente. La técnica se llevó a cabo con las medidas de protección recomendadas frente al COVID-19, en la mayoría de ellas con control de la vía aérea mediante videolaringoscopia. Las variables recogidas son las siguientes: fecha de ingreso en la UCI, fecha de inicio de ventilación mecánica, fecha de realización de la traqueotomía, tipo de técnica (percutánea/quirúrgica), fecha de retirada de ventilación mecánica, fecha de decanulación, fecha de alta hospitalaria/exitus. En los pacientes que continuaban ingresados en el momento en que se interrumpió la recogida de datos, se describe la situación en ese momento.
Se realiza el análisis estadístico mediante la herramienta IBM® SPSS Statistics v.23. La normalidad de las variables ha sido establecida mediante el test de Kolmogorov-Smirnov. Las variables cuantitativas con distribución normal han sido expresadas como media±desviación estándar (rango). Estas, han sido comparadas mediante el test de la t de Student o ANOVA. Las distribuciones cuantitativas que no seguían una distribución normal han sido comparadas utilizando la prueba de Wilcoxon y son expresadas como mediana y rango intercuartílico. Las variables cualitativas son mostradas como números y porcentajes. Son comparadas mediante test de McNemar y Chi-cuadrado. El nivel de significación estadística se ha establecido con valores de p menores de 0,05. Los resultados son expresados como intervalos de confianza del 95%.
ResultadosIngresaron 122 pacientes por insuficiencia respiratoria aguda secundaria a NAC grave COVID-19 desde el 06/03/2020 hasta el 06/05/2020. Todos los pacientes requirieron intubación y conexión a ventilación mecánica en las primeras horas de ingreso en la UCI. Durante su estancia en la UCI se realizó traqueotomía a 37 pacientes (30,8% de los pacientes ingresados). Las características de este grupo de pacientes son las siguientes: Sexo masculino el 70,3% (26/37); edad media 59,4±9,4 años y APACHE II medio 14,8±4,67. Respecto a las comorbilidades asociadas: 10,8% (4/37) presentaba enfermedad pulmonar previa (SAHS 2, asma uno y fístula broncopleural uno); el 43,2% (16/37) presentaba antecedentes cardiovasculares (siendo la hipertensión arterial el antecedente más frecuente). Otros factores de riesgo cardiovasculares también estaban presentes —dislipemia en el 43,2% (16/37) y diabetes mellitus en el 21,6% (8/37)—. Otros antecedentes aparecieron con menos frecuencia (hipotiroidismo en 3 pacientes, VHC en un paciente y leucemia linfocítica crónica en un paciente). El 83,8% (31/37) de los pacientes precisó ciclos de ventilación en prono. El 91,9% (34/37) de los pacientes requirió perfusión de relajantes neuromusculares durante su estancia en la UCI. Se optó por traqueotomía percutánea en el 86,5% (32/37) de los casos. La mortalidad global a fecha de fin de recogida de datos (30/05/2020) es del 29,7% (11/37). De los 26 supervivientes, 16 habían sido dados de alta, 8 continuaban ingresados y 2 se habían perdido al ser trasladados a otro centro por presión asistencial.
La media de días de ventilación mecánica/realización de traqueotomía fue de 11±2,66 días. La mayor parte de estas, el 83,7% de los casos (31/37) fue realizada en el trascurso de la segunda semana (día 8-14), en la primera semana (día 1-7) se realizaron el 8,1% de los casos (3/37) y después del día 14 en otro 8,1% (3/37).
Once pacientes fallecieron durante su ingreso en nuestra unidad y 2 pacientes fueron trasladados a otro hospital, todos ellos en ventilación mecánica. En relación a la retirada de ventilación mecánica, en el momento del análisis de los datos, esta ha sido posible en el 79,2% (19/24) de los casos, siendo el tiempo medio de 8,6 días tras la realización de la traqueotomía. El 70,8% (17/24) de los pacientes han sido decanulados, siendo el tiempo medio desde la realización de la traqueotomía hasta la decanulación de 17,7±10,6 días.
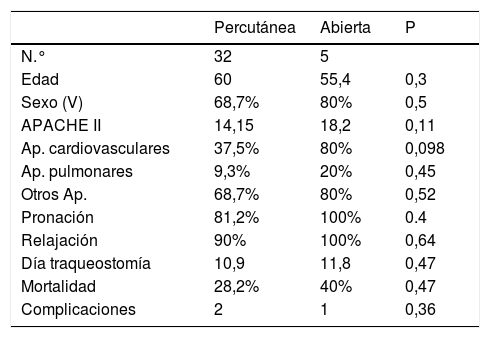
En la tabla 1 presentamos las características de los 2 grupos, en virtud del tipo de traqueotomía realizada (percutánea vs. quirúrgica) no observándose diferencias significativas entre ambos grupos respecto a las características de los pacientes y las variables estudiadas.
Características de los pacientes con traqueostomía percutánea o abierta
| Percutánea | Abierta | P | |
|---|---|---|---|
| N.° | 32 | 5 | |
| Edad | 60 | 55,4 | 0,3 |
| Sexo (V) | 68,7% | 80% | 0,5 |
| APACHE II | 14,15 | 18,2 | 0,11 |
| Ap. cardiovasculares | 37,5% | 80% | 0,098 |
| Ap. pulmonares | 9,3% | 20% | 0,45 |
| Otros Ap. | 68,7% | 80% | 0,52 |
| Pronación | 81,2% | 100% | 0.4 |
| Relajación | 90% | 100% | 0,64 |
| Día traqueostomía | 10,9 | 11,8 | 0,47 |
| Mortalidad | 28,2% | 40% | 0,47 |
| Complicaciones | 2 | 1 | 0,36 |
Pacientes que requieren pronación y relajación expresados en porcentaje en grupos supervivientes y no supervivientes. Día de realización de la traqueostomía (desde el inicio de ventilación mecánica) y la mortalidad.
N: número de pacientes en el grupo traqueostomía percutánea o quirúrgica. Edad (años). Sexo, porcentaje varón. Valor medio del índice de gravedad APACHE II. Antecedentes médicos previos a su ingreso (cardiovasculares, pulmonares u otros).
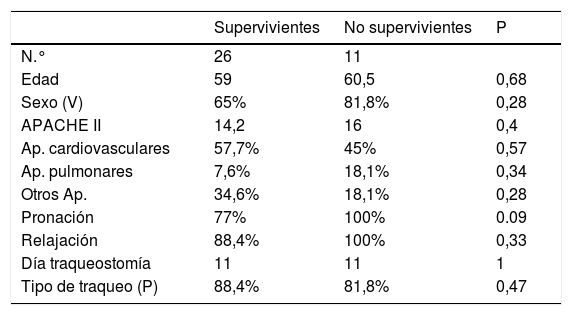
En la tabla 2, presentamos las características de los pacientes supervivientes y no supervivientes por neumonía COVID-19 que requieren traqueostomía (tabla 2).
Características de los pacientes supervivientes y no supervivientes
| Supervivientes | No supervivientes | P | |
|---|---|---|---|
| N.° | 26 | 11 | |
| Edad | 59 | 60,5 | 0,68 |
| Sexo (V) | 65% | 81,8% | 0,28 |
| APACHE II | 14,2 | 16 | 0,4 |
| Ap. cardiovasculares | 57,7% | 45% | 0,57 |
| Ap. pulmonares | 7,6% | 18,1% | 0,34 |
| Otros Ap. | 34,6% | 18,1% | 0,28 |
| Pronación | 77% | 100% | 0.09 |
| Relajación | 88,4% | 100% | 0,33 |
| Día traqueostomía | 11 | 11 | 1 |
| Tipo de traqueo (P) | 88,4% | 81,8% | 0,47 |
Pacientes que requieren pronación y relajación expresados en porcentaje en grupo supervivientes y no supervivientes. Día de realización de la traqueostomía (desde el inicio de ventilación mecánica).
N: número de pacientes en grupo supervivientes y no supervivientes. Edad (años). Sexo, porcentaje varón. Valor medio del índice de gravedad APACHE II. Antecedentes médicos previos a su ingreso (cardiovasculares, pulmonares u otros).
El estudio representa una muestra de pacientes ingresados en la UCI por insuficiencia respiratoria aguda secundaria a neumonía por COVID-19 que requirieron ventilación mecánica, y a los que se les realizó traqueostomía durante su ingreso en medicina intensiva. El manejo de los pacientes que requieren ventilación mecánica por la etiología mencionada presenta numerosas incógnitas, entre ellas, la necesidad de traqueostomía, tiempo de realización, tipo de técnica y resultados. Por esta razón, presentamos nuestros resultados3.
En el ámbito de los cuidados intensivos, la traqueostomía puede llevarse a cabo de forma clásica, según 2 técnicas: percutánea o quirúrgica, habiéndose en los últimos años introducido una tercera técnica híbrida (percutánea con incisión quirúrgica previa) conocida en algunos grupos como método Hashemian. En algunas series, el porcentaje de la técnica quirúrgica supone el 33-50% del total de las traqueotomías realizadas4,5. Aún en nuestros días, sigue estando abierto el debate acerca de las indicaciones o ventajas de un procedimiento u otro, así como el momento óptimo para su realización. Putensen et al, en un brillante análisis publicado en la revista Critical Care, analizan las ventajas e inconvenientes de ambas técnicas. En este estudio se concluye que la traqueostomía percutánea presenta menor riesgo de inflamación o infección de la zona quirúrgica y menor sangrado, mayor intraprocedimiento y menor tiempo en su realización, pero comporta mayores dificultades técnicas (falsa vía, enfisema subcutáneo o desaturación); en cuanto a la mortalidad y días de ventilación mecánica no se objetiva diferencias significativas entre ambas técnicas6.
En 2015, Hashemian publica un estudio analizando 320 traqueostomías percutáneas donde compara la técnica percutánea convencional (160 pacientes) con una técnica alternativa que consiste en la realización de una incisión quirúrgica previa a la canalización percutánea de la tráquea (160 pacientes). Entre los resultados, destaca de forma estadísticamente significativa, menor tiempo en su realización, menor sangrado mayor, menor hipoxemia y menor porcentaje de mal posición de cánula en favor de la técnica alternativa7. En el apartado complicaciones, nuestra muestra presenta una incidencia baja, 2/32 traqueotomías percutáneas y 1/5 en traqueostomía abierta, ambos casos sangrados limitados tras su realización. No objetivándose diferencias estadísticamente significativas entre una y otra técnica.
En nuestra serie, la técnica fue realizada por un equipo de intensivistas y otorrinolaringólogos; con amplia experiencia en su realización. En el 86,5% de los casos (32/37) la técnica escogida fue la percutánea, siendo la versión miniquirúrgica, método Hashemian o percutánea con realización de incisión previa la utilizada en todos los casos.
Un aspecto importante a destacar en nuestra muestra es que todos los pacientes presentaban situación de distrés respiratorio agudo grave, reflejado en el alto porcentaje de pacientes que requieren pronación y relajación previa a la realización de la traqueostomía, estando los pacientes comprometidos a nivel de la oxigenación, y siendo de vital importancia el evitar complicaciones intraprocedimiento en forma de desaturación, falsa vía o sangrado8. El menor tiempo requerido para la realización de la técnica percutánea es un punto a tener en cuenta en la elección de esta técnica en este grupo de pacientes. Es necesaria, por otro lado, una amplia experiencia en esta técnica, para reducir en la medida de lo posible complicaciones como la desaturación y la falsa vía, más asociadas a esta técnica que a la quirúrgica.
Otros aspectos a tener en cuenta son los relacionados con la carga de personal y los costes económicos. La técnica percutánea evita la movilización del paciente y disminuye la carga de enfermería, aspectos de importancia crucial en el momento de máxima presión asistencial que se vivió en esas semanas. Respecto a los costes económicos, Cheung y Napolitano llevan a cabo una revisión publicada en Respiratory Care, donde pone de manifiesto que el coste en la realización de la traqueostomía percutánea llega a ser un 50% menor que en la quirúrgica9.
Dado que la técnica percutánea se trata de una técnica ciega, se ha postulado la utilización de técnicas de apoyo para intentar minimizar las complicaciones derivadas de ello. Uno de ellos es el uso del fibrobroncoscopio a través del tubo endotraqueal facilitando la elección del lugar de punción, verificando la posición de la guía y evitando la punción de la cara posterior de la tráquea10,11. Esta técnica no se encuentra exenta de riesgos dado que puede producir hipoxemia y retención de dióxido de carbono al reducir el diámetro del tubo orotraqueal; otros inconvenientes son el aumento en el tiempo de realización, en el coste y en la complejidad de la técnica12. Un método alternativo para reducir las complicaciones es la ultrasonografía. Hay estudios en la literatura que demuestran que su uso no aporta resultados inferiores en cuanto a complicaciones mayores y duración del procedimiento en comparación con la fibrobroncoscopia permite evaluar la profundidad de la tráquea con respecto al lugar de punción y la interposición de vasculatura arterial o venosa, pero no evita la punción de la pared traqueal posterior13.
El papel de estas técnicas de apoyo durante la realización de la traqueostomía percutánea en pacientes con neumonía por COVID-19 no está claro. En las guías publicadas del manejo del paciente crítico por infección por COVID-1914 se recomienda evitar, en la medida de lo posible, la realización de fibrobroncoscopias para reducir el riesgo de contagio de los profesionales implicados. En nuestro caso, hemos seguido estas indicaciones. En nuestra UCI se utiliza de forma sistemática la fibrobroncoscopia como apoyo a la realización de la traqueostomía percutánea, no teniendo experiencia en la ultrasonografía. No hemos observado complicaciones relevantes en el subgrupo de pacientes con neumonía por COVID-19 por no haber utilizado ninguna técnica de apoyo.
Vargas et al.15, en su estudio publicado en la revista Critical Care en 2015, recogen la indicación de realización de 281 traqueostomías dentro y fuera de Europa. Las indicaciones más frecuentes fueron ventilación mecánica prolongada (53,7% de los casos), la desconexión difícil o prolongada (24,2%) y la enfermedad neurológica (14,6%). Otras indicaciones menos frecuentes fueron la imposibilidad de acceso a vía aérea (4,3%), mal manejo de secreciones (1,8%), mejora de la mecánica respiratoria (1,1%) y abundantes secreciones (0,4%). El momento de la realización de la técnica fue, en el 54,4% de los casos, en la segunda semana de ventilación mecánica; en el 20,6% se realizó en la tercera semana y en el 19,6% en la primera semana; solo en el 5,3% se realizó más allá de la tercera semana.
En nuestro caso, la indicación principal fue la previsión de ventilación mecánica prolongada por insuficiencia respiratoria grave en relación con la infección por COVID-19 y/o el desarrollo de polineuropatía del paciente crítico. El momento de su realización no difiere mucho de los datos publicados, con una proporción muy alta (83,7%) de traqueotomías realizadas en la segunda semana de ventilación mecánica, siendo el tiempo medio de 11 días.
Los tiempos de realización de la técnica se encuentran el permanente debate. Los resultados de los estudios no son concluyentes respecto a este punto ni sobre las enfermedades que pueden beneficiarse de una realización precoz o tardía. Szkamany et al.16, en una revisión publicada en la revista British Journal of Anesthesia, analizan los resultados de la traqueostomía precoz (antes de los 10 primeros días) frente a la traqueostomía tardía (después de los 10 días) en un total de 2.406 pacientes. Si bien encuentran diferencias estadísticamente significativas en cuanto a la duración de la sedación, no es así respecto a la mortalidad, duración de ventilación mecánica, estancia en las UCI o la incidencia de neumonía asociada a ventilación mecánica. Arabi et al., en cambio, sí demuestran una menor duración de ventilación mecánica y de la estancia en UCI en pacientes a los que se les realiza la traqueotomía en los primeros 7 días de ventilación mecánica, en un estudio publicado en la revista Critical Care. En este estudio no se demostró, en cambio, una disminución de la mortalidad17.
Valorar determinados aspectos en estudios multicéntricos es complejo, ya que existen muchos factores como son el tipo de paciente, los cuidados intra-UCI, alta en las UCI de pacientes con cánula de traqueostomía/decanulados, que no siempre están reflejados y que pueden distorsionar los resultados. Esta variabilidad se encuentra en parte descrita en el análisis realizado por Mehta et al. en su publicación en la revista Critical Care Medicin, donde analizan una serie de 15.000 casos. En este estudio analizan la realización de la traqueostomía precoz (en los primeros 7 días de ventilación mecánica). En el grupo de pacientes con neumonía o sepsis, los pacientes en los que se realizó la traqueotomía de forma precoz, tuvieron una estancia hospitalaria menor de forma estadísticamente significativa, sin encontrar diferencias en cuanto a mortalidad18.
En resumen, los datos apuntan a que la realización precoz de la traqueostomía reduzca la carga de trabajo, el consumo de fármacos y la estancia en cuidados intensivos, sin repercutir en la mortalidad; puntos de vital importancia en periodos de máxima sobrecarga asistencial, como fue nuestro caso en las semanas en las que se llevó a cabo este estudio. Sin embargo, se precisan más resultados para confirmar esto.
Nuestro estudio presenta la importante limitación de ser unicéntrico y retrospectivo. Sin embargo, cuenta con la ventaja de describir una técnica frecuentemente realizada en la UCI en un grupo de pacientes no descritos anteriormente, gravemente enfermos, con una alta complejidad tanto en su enfermedad como en su manejo en una época de importante sobrecarga asistencial.
ConclusionesPresentamos los resultados de 37 pacientes críticos que requieren traqueostomía como parte del manejo de neumonía por COVID-19 en un hospital universitario. Descripción de la técnica realizada y pronóstico.
Responsabilidades éticasLos autores declaran tener en cuenta las responsabilidades éticas.
FinanciaciónLos autores no han recibido financiación para la realización del artículo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses
El estudio ha sido aprobado por el Comité de Ética del Hospital Príncipe de Asturias como parte del estudio de la neumonía covid-19.