Beta-lactamases are bacterial enzymes that protect microorganisms from the lethal effects of β-lactam antibiotics. The production of beta-lactamases is the most important mechanism of resistance to these antibiotics, especially in Gram-negative bacteria.
ObjectiveReview the magnitude of the problem of extended-spectrum beta-lactamases (ESBLs) in the urological setting and present the fundamental action guidelines on the issue, the main risk factors and the prevention strategies.
Acquisition of evidenceA structured search strategy for patient, problem, intervention, comparison and result was conducted in the PubMed-Medline database to identify the most relevant studies related to the management of patients with urinary tract infection by ESBL-producing microorganisms. We also present a caseload analysis of our center on this issue.
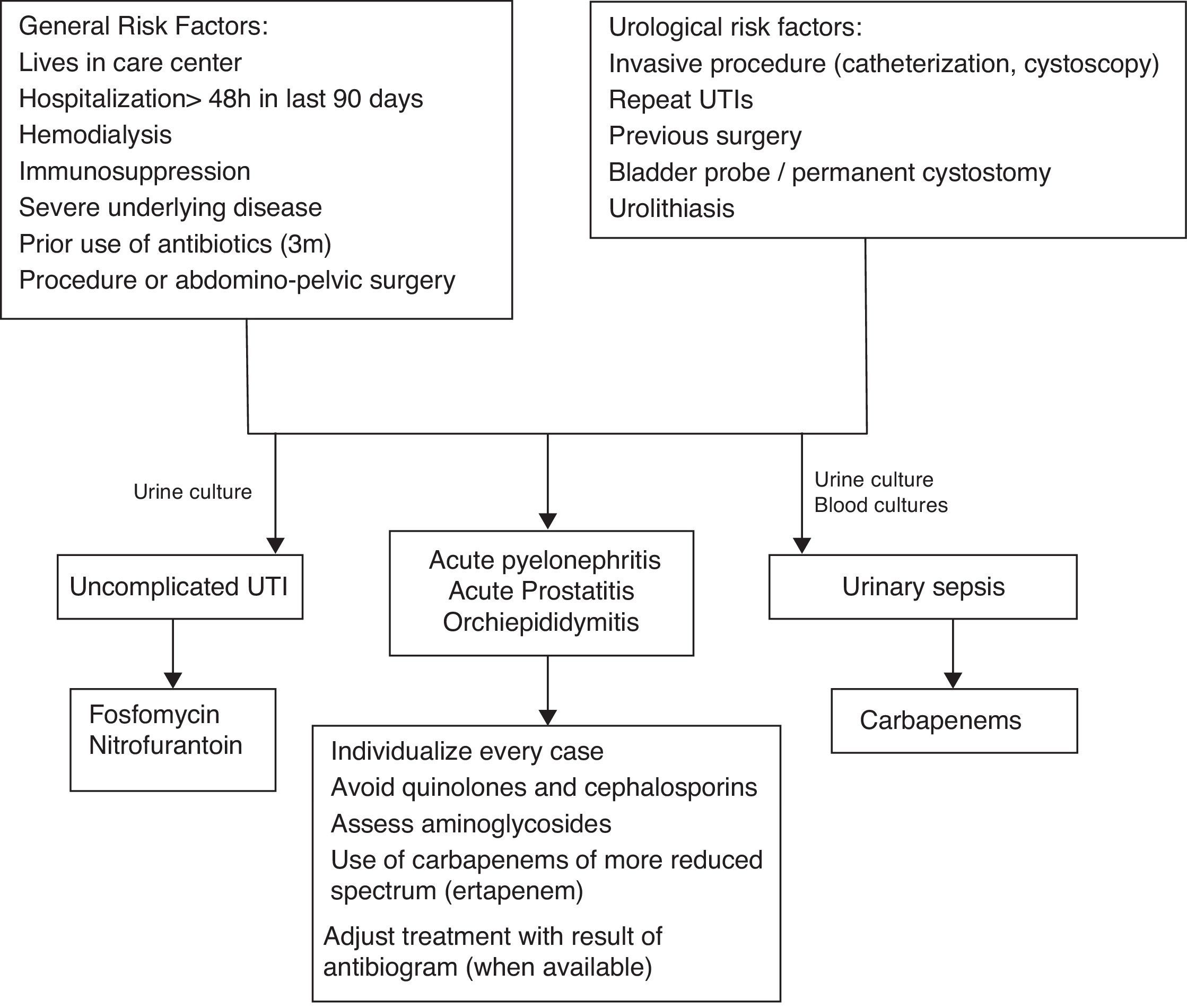
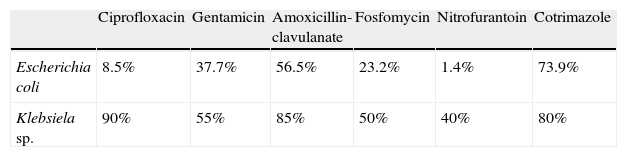
Summary of the evidenceESBLs are found in Enterobacteria, mainly Klebsiella sp. and Escherichia coli and are characterized by their hydrolytic ability compared with beta-lactam antibiotics, which entails resistance to penicillin, cephalosporin and aztreonam. They are also associated with resistance to other antibiotics. There is a high risk of infection and colonization by ESBL producers in patients with prolonged hospital stays or who required invasive devices. The prior use of antibiotics and stays in residential care are also risk factors. Prevention programs should focus on preventing nosocomial infection. It is essential that a restrictive policy on the use of antibiotics be implemented. The therapy of choice for severe infections is focused on carbapenems, although their indiscriminate use should be avoided. In uncomplicated lower urinary tract infections, fosfomycin and nitrofurantoin are the best treatment alternatives.
ConclusionESBL-producing strains constitute a true global health problem. Prevention strategies should focus on nosocomial infection. We should not forget, however, that the appearance of these pathogens in community-acquired infections is increasingly frequent. Therapeutic decisions should be based on an understanding of the local distribution of microorganisms and their resistance patterns.
Las betalactamasas son enzimas bacterianas que protegen a los microorganismos de los efectos letales de los antibióticos β-lactámicos. Su producción es el mecanismo más importante de resistencia a estos antibióticos, especialmente en bacterias gramnegativas.
ObjetivoRevisar la magnitud del problema de las betalactamasas de espectro extendido (BLEE) en el ámbito urológico y presentar las pautas de actuación fundamentales al respecto, los principales factores de riesgo y las estrategias de prevención.
Adquisición de evidenciaSe lleva a cabo una estrategia de búsqueda estructurada tipo paciente, problema, intervención, comparación y resultado en PubMed-Medline identificando los estudios más relevantes relacionados con el manejo de pacientes con infección urinaria por microorganismos productores de BLEE. Se presenta también análisis de la casuística de nuestro centro en esta misma problemática.
Síntesis de evidenciaLas BLEE se encuentran en enterobacterias, fundamentalmente Klebsiella sp. y Escherichia coli y se caracterizan por tener capacidad hidrolítica frente a los antibióticos betalactámicos, lo que implica resistencia frente a penicilinas, cefalosporinas y aztreonam. También se asocian a resistencia a otros antibióticos. Existe alto riesgo de infección o colonización por productores de BLEE en pacientes con estancia hospitalaria prolongada o que han precisado dispositivos invasivos. El uso previo de antibióticos y la estancia en residencia de cuidados son también elementos de riesgo. Los programas de prevención deben centrarse en evitar la infección nosocomial. Resulta fundamental implantar una política restrictiva en el uso de antibióticos. La terapia de elección en infecciones graves se centra en carbapenémicos, aunque debe evitarse su uso indiscriminado. En la infección de tracto urinario bajo no complicada fosfomicina y nitrofurantoína son las mejores alternativas terapéuticas.
ConclusiónLas cepas productoras de BLEE constituyen un verdadero problema de salud a nivel mundial. Las estrategias de prevención deben centrarse en la infección nosocomial, pero no debe olvidarse que cada vez es más frecuente la aparición de estos patógenos en infecciones comunitarias. Las decisiones terapéuticas deben basarse en el conocimiento de la distribución local de los microorganismos y sus patrones de resistencia.