El objetivo fue desarrollar un cribado de detección de cardiopatías en atención primaria, para identificar alteraciones electrocardiográficas patológicas y cardiopatías subyacentes en adolescentes.
DiseñoDurante un año se realizó el estudio mediante muestreo polietápico.
LugarSe seleccionaron los centros asistenciales de atención primaria en un área de salud, que dispusieran de equipo de electrocardiograma (ECG) digital (12 centros).
ParticipantesInicialmente, se reclutó a 718 (16,6%) adolescentes de 14 años y se excluyeron a los que tenían un diagnóstico de cardiopatía previo.
IntervenciónEl cribado consistió en incluir en la revisión obligatoria de los 14 años un cuestionario de salud y un ECG.
Principales medidasPara el cribado se realizó cuestionario, auscultación cardíaca, ECG y ecocardiografía. Se establecieron criterios de anormalidad para remitir a una segunda valoración por un cardiólogo.
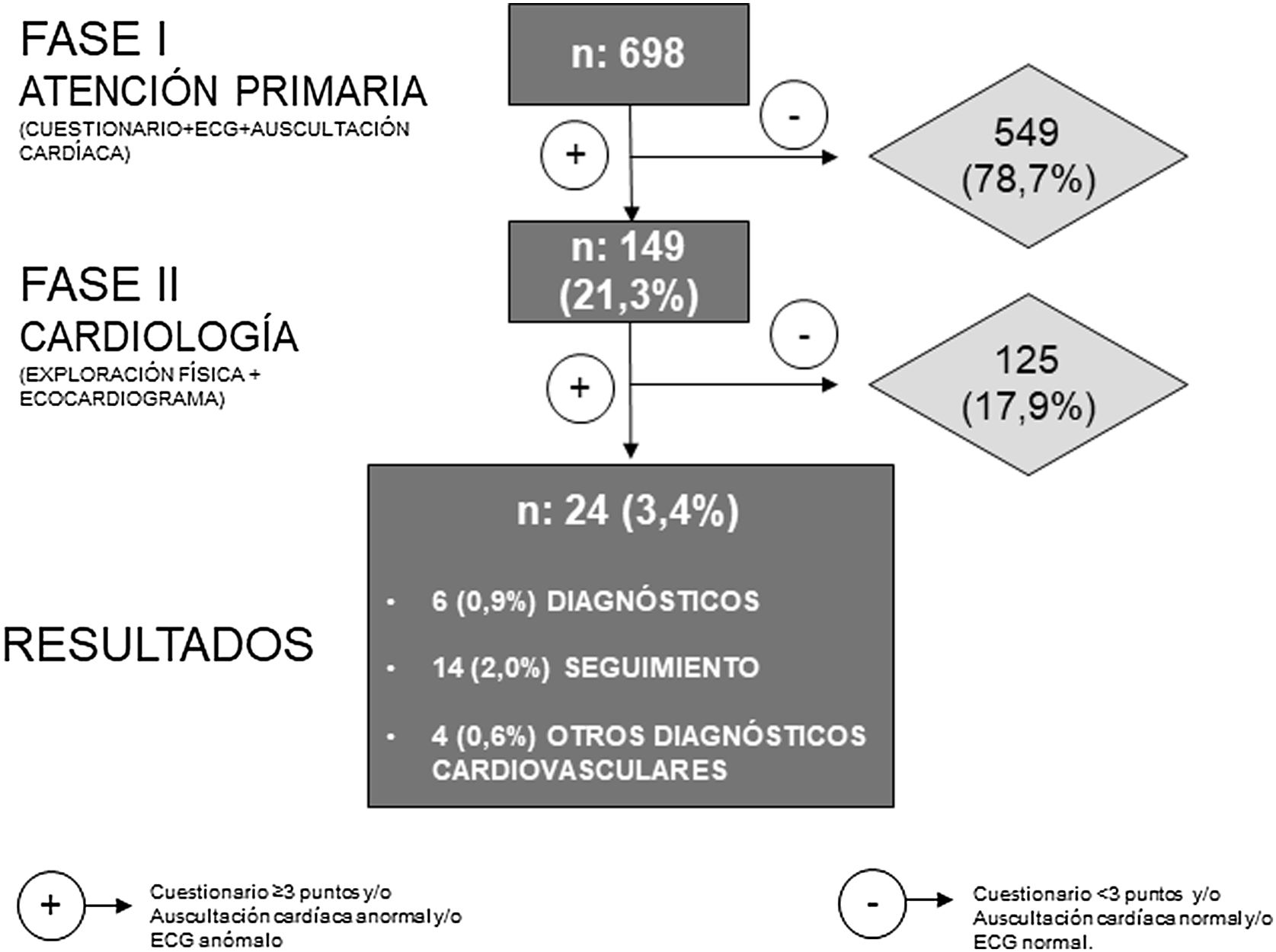
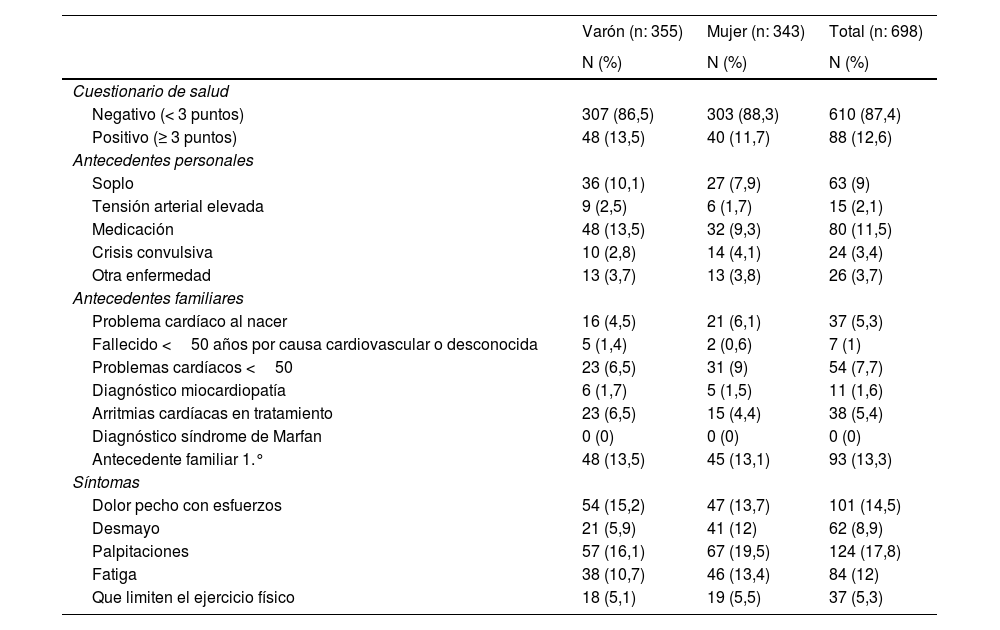
ResultadosFinalmente la muestra la componen 698 adolescentes, con una edad media de 13,7± 0,5 años, de los cuales 354 (50,7%) fueron chicos. Fueron seleccionados 149 (21,3%) para la segunda revisión por cardiología: 88 (12,6%) por cuestionario positivo, 11 (2,2%) por auscultación cardíaca anormal y 66 (9,5%) por hallazgos en ECG. Los adolescentes con evidencia de cardiopatía fueron 24 (3,4%). De ellos, 14 (2,0%) tuvieron alteraciones sugestivas y se les recomendó seguimiento, 6 (0,9%) tuvieron diagnóstico definitivo de cardiopatía y 4 (0,6%) tenían otros hallazgos patológicos relacionados con el sistema cardiovascular.
ConclusionesEl cribado permitió identificar un 1% de adolescentes con cardiopatía y otro 2% permanecerá en seguimiento. El ECG detectó más casos patológicos que el cuestionario.
The objective was to develop a screening for heart disease detection in primary care, to identify pathological electrocardiographic changes and underlying heart disease in adolescents.
DesignThe study was carried out for one year using multistage sampling.
SitePrimary care centers in a health area that had digital ECG equipment (12 centers) were selected.
ParticipantsInitially, 718 (16.6%) 14-year-old adolescents were recruited and those with a previous diagnosis of heart disease were excluded.
InterventionsScreening consisted of including a health questionnaire in the mandatory 14-year-old check-up.
Main measurementsScreening included a questionnaire, cardiac auscultation, ECG and echocardiography. Abnormality criteria were established to refer for a second evaluation by a cardiologist.
ResultsFinally, the sample was made up of 698 adolescents, with a mean age of 13.7±0.5 years, and 354 (50.7%) were boys. A total of 149 (21.3%) were selected for a second review by cardiology: 88 (12.6%) due to a positive questionnaire, 11 (2.2%) due to abnormal cardiac auscultation, and 66 (9.5%) due to ECG findings. Adolescents with evidence of heart disease were 24 (3.4%). Of these, 14 (2.0%) had suggestive alterations and follow-up was recommended, 6 (0.9%) had a definitive diagnosis of heart disease, and 4 (0.6%) had other pathological findings related to the cardiovascular system.
ConclusionsThe screening allowed us to identify 1% of adolescents with heart disease and another 2% will remain in follow-up. The ECG detected more pathological cases than the questionnaire.
La muerte súbita es un suceso devastador con gran impacto social que afecta a individuos de cualquier edad. En el 90% de los casos es de origen cardíaco1. En individuos jóvenes las causas más frecuentes son cardiopatías hereditarias silentes no detectadas (canalopatías y miocardiopatías)2. El ejercicio físico se considera desencadenante en alguna de estas afecciones3. La muerte súbita, en ocasiones, puede ser el primer síntoma de la enfermedad. A través de un cribado en la población general podría identificarse a individuos en riesgo4.
Actualmente, en España y Europa, existe un consenso para realizar estos controles a los deportistas de alta competición5,6. En Italia, se realiza a todos los deportistas federados desde 19827 por Real Decreto y en Japón se realiza a todos los escolares desde 19898. Por otro lado, en EE. UU., está desaconsejado por la American Heart Association (AHA) debido a una mala relación coste/efectividad. Su implementación a nivel poblacional es controvertida9.
El objetivo principal de nuestro estudio fue desarrollar una estrategia de cribado de cardiopatías en atención primaria (AP). Los objetivos específicos (OE) fueron: el OE1 fue valorar la rentabilidad de la estrategia consistente en un electrocardiograma (ECG) y un cuestionario de salud en adolescentes para el diagnóstico de cardiopatías silentes y, por otro lado, el OE2 fue comparar la valoración del ECG realizada por el médico de AP, el software del equipo y el cardiólogo.
MétodosSe realizó un estudio prospectivo, durante un año, en una muestra de la población que acude a la revisión de los 14 años del Programa de Atención al Niño y Adolescente (PANA)10 en su centro de salud. Se utilizó un muestreo probabilístico polietápico y fueron 12 centros asistenciales los participantes (población total de 4.320 niños, con una muestra seleccionada de 718 niños, siendo el 16,6% del total).
PoblaciónPara el OE1 se reclutó una muestra de 718 participantes. Se excluyeron 20 casos (6 por diagnóstico previo, 5 por error o repetidos y 9 incompletos) quedando así, 698 (97,2%) casos a los que se les realizó un cuestionario, una auscultación cardíaca y un ECG.
Para el OE2 se dispuso de la valoración de 482 (69,1%) ECG por parte de médicos de AP, 604 (86,5%) analizados por el software del equipo de ECG y 698 (100%) por el cardiólogo.
Recogida de datosLos profesionales sanitarios de los centros de salud realizaron 2 sesiones de formación previa, donde se presentó el protocolo del estudio y se repasaron los criterios electrocardiográficos específicos de esta edad, el cuestionario y se realizaron varios casos prácticos. Finalmente, fueron 200 profesionales de medicina de familia, cardiología, pediatría y enfermería los que participaron en la formación y en el estudio. El estudio fue aprobado por el Comité de Ética y de Investigación Clínica del Hospital Clínico Universitario Virgen de la Arrixaca, garantizando en todo momento la confidencialidad de los datos.
El cribado se realizó previo consentimiento informado del menor y su representante legal o tutor. Los criterios de inclusión fueron tener la edad de 13 o 14 años, tener pendiente la revisión PANA correspondiente y la voluntad de participar en el estudio. El protocolo consistió (primera fase) en incluir en la revisión obligatoria del PANA un cuestionario sobre antecedentes personales, familiares y síntomas, una auscultación cardíaca y la realización de un ECG.
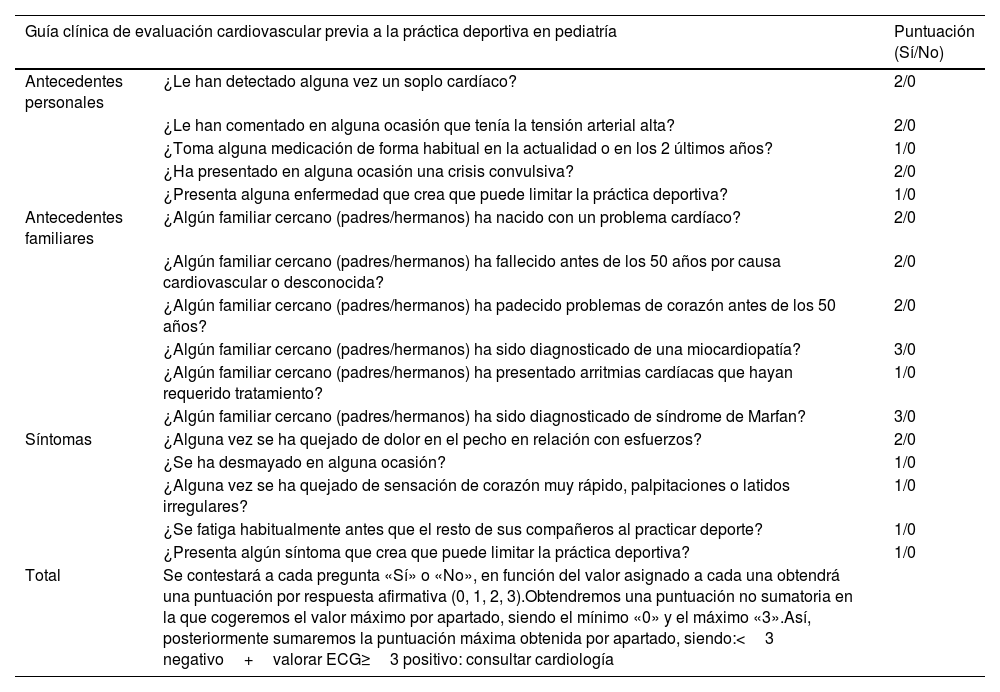
El cuestionario, desarrollado ad hoc para este estudio, fue extraído de una guía clínica11, consta de 16 ítems con respuesta sí o no, están agrupados en 3 apartados: antecedentes personales, antecedentes familiares y síntomas. Mediante un consenso de expertos, formado por 3 cardiólogos de adultos y un cardiólogo pediátrico, todos con experiencia en la valoración de cardiopatías hereditarias y en la valoración de ECG del adolescente, se asignó una puntuación a cada ítem afirmativo, obteniendo una puntuación máxima por apartado, la suma de estos era la puntuación final. Fue evaluado como positivo (≥3) o negativo (<3) en función de puntuación final alcanzada (tabla 1). Posteriormente, se revisaron los cuestionarios mediante llamada telefónica realizada por profesionales sanitarios (enfermería).
Cuestionario de salud con puntuación asignada
| Guía clínica de evaluación cardiovascular previa a la práctica deportiva en pediatría | Puntuación (Sí/No) | |
|---|---|---|
| Antecedentes personales | ¿Le han detectado alguna vez un soplo cardíaco? | 2/0 |
| ¿Le han comentado en alguna ocasión que tenía la tensión arterial alta? | 2/0 | |
| ¿Toma alguna medicación de forma habitual en la actualidad o en los 2 últimos años? | 1/0 | |
| ¿Ha presentado en alguna ocasión una crisis convulsiva? | 2/0 | |
| ¿Presenta alguna enfermedad que crea que puede limitar la práctica deportiva? | 1/0 | |
| Antecedentes familiares | ¿Algún familiar cercano (padres/hermanos) ha nacido con un problema cardíaco? | 2/0 |
| ¿Algún familiar cercano (padres/hermanos) ha fallecido antes de los 50 años por causa cardiovascular o desconocida? | 2/0 | |
| ¿Algún familiar cercano (padres/hermanos) ha padecido problemas de corazón antes de los 50 años? | 2/0 | |
| ¿Algún familiar cercano (padres/hermanos) ha sido diagnosticado de una miocardiopatía? | 3/0 | |
| ¿Algún familiar cercano (padres/hermanos) ha presentado arritmias cardíacas que hayan requerido tratamiento? | 1/0 | |
| ¿Algún familiar cercano (padres/hermanos) ha sido diagnosticado de síndrome de Marfan? | 3/0 | |
| Síntomas | ¿Alguna vez se ha quejado de dolor en el pecho en relación con esfuerzos? | 2/0 |
| ¿Se ha desmayado en alguna ocasión? | 1/0 | |
| ¿Alguna vez se ha quejado de sensación de corazón muy rápido, palpitaciones o latidos irregulares? | 1/0 | |
| ¿Se fatiga habitualmente antes que el resto de sus compañeros al practicar deporte? | 1/0 | |
| ¿Presenta algún síntoma que crea que puede limitar la práctica deportiva? | 1/0 | |
| Total | Se contestará a cada pregunta «Sí» o «No», en función del valor asignado a cada una obtendrá una puntuación por respuesta afirmativa (0, 1, 2, 3).Obtendremos una puntuación no sumatoria en la que cogeremos el valor máximo por apartado, siendo el mínimo «0» y el máximo «3».Así, posteriormente sumaremos la puntuación máxima obtenida por apartado, siendo:<3 negativo+valorar ECG≥3 positivo: consultar cardiología | |
ECG: electrocardiograma.
Se categorizó las alteraciones del ECG según las Recomendaciones Internacionales12 en 3 grupos: normal, con hallazgos y patológico. Todos los ECG fueron valorados inicialmente por médico de AP (médico de familia o pediatra correspondiente) y, posteriormente, por un cardiólogo. Además, se recogió y codificó el resultado de la evaluación automática del equipo de electrocardiografía (Philips Medical Systems, Dextro, versión PH110C, software con algoritmo de ECG DXL, año 2016, modelo Pagewriter TC10®). El equipo los clasifica en normales, en el límite, con otras alteraciones y anómalo. Posteriormente, se comparó las valoraciones, para ello se agrupó normales o en el límite en una sola categoría (normal), con otras alteraciones se comparó con hallazgos y anómalos con patológicos.
En los casos en los que el resultado del cuestionario de salud fuera positivo (puntuación ≥3), auscultación cardíaca anormal y/o el ECG patológico se invitó al participante a una segunda fase de valoración por el especialista en cardiología, en la que se realizó una anamnesis dirigida, una exploración física y se realizó una ecocardiografía. En los casos en los que fue preciso se solicitaron exploraciones adicionales o se programó un seguimiento clínico.
Variables evaluadas y análisis estadísticoLas variables fueron analizadas con el paquete estadístico SPSS® (versión 22.0, SPSS Inc. EE. UU.). Las variables cuantitativas se expresan en forma de media±desviación estándar y en porcentajes las categóricas. Se comparó las características de los resultados obtenidos con χ2 de Pearson o la exacta de Fisher en las variables categóricas y mediante la t de Student o ANOVA (distribución normal) para las cuantitativas. El nivel de significación se consideró para p<0,05. Se hizo una correlación de los resultados de las diferentes observaciones de los análisis de los ECG con el coeficiente Kappa de Cohen.
ResultadosLa edad media fue de 13,7±0,5 años, de cuales, 355 (50,9%) fueron varones y 343 (49,1%) mujeres. El país de origen mayoritario de los participantes fue España con 665 (95,3%) participantes, siendo un 93,9% caucásicos.
Existieron diferencias estadísticamente significativas entre ambos sexos en las variables antropométricas obtenidas en la exploración física. Las mujeres tuvieron mayor peso e índice de masa corporal y menor altura que los varones. La frecuencia cardíaca media y la tensión arterial diastólica fueron superior en las mujeres; al contrario que la tensión arterial sistólica, que fue superior en los varones.
En cuanto a los datos de la actividad física, 265 (38,0%) eran sedentarios, 264 (37,8%) practicaban deporte recreacional y 169 (24,2%) deporte competitivo. De los que sí hacían ejercicio físico, 221 (61,6%) dedicaban al menos 5h de ejercicio por semana. Respecto a la disciplina, destacó el fútbol con 121 (27,9%), seguido de 109 (25,2%) simultaneaba diferentes disciplinas. Existieron diferencias significativas entre ambos sexos: los varones realizaban más ejercicio (270 [76,1] vs. 163 [47,5%]; p=0,001) y con mayor frecuencia que las mujeres (5h/semanales 163 [45,4] vs. 58 [16,2%]; p=0,001).
A pesar de que el protocolo establecía que los ECG fueran evaluados por el médico de AP, el resultado de la interpretación por el médico de AP estuvo disponible en 482 (69,1%). En 604 (86,5%) fue posible el análisis con el software del equipo de ECG. Todos los ECG fueron evaluados por el cardiólogo.
Resultados de rentabilidad del cribadoEl cuestionario se consideró positivo en 88 (12,6%) de los casos tras su comprobación, sin diferencias significativas entre sexos, salvo en el apartado del síntoma de «desmayo» (tabla 2), que resultó superior en las mujeres respecto a los varones (41 [12] vs. 21 [5,9%]; p=0,005). La auscultación cardíaca fue anormal en el 11 (2,2%) de los casos (7 varones y 4 mujeres) y no existieron diferencias significativas.
Distribución del cuestionario en función del sexo
| Varón (n: 355) | Mujer (n: 343) | Total (n: 698) | |
|---|---|---|---|
| N (%) | N (%) | N (%) | |
| Cuestionario de salud | |||
| Negativo (< 3 puntos) | 307 (86,5) | 303 (88,3) | 610 (87,4) |
| Positivo (≥ 3 puntos) | 48 (13,5) | 40 (11,7) | 88 (12,6) |
| Antecedentes personales | |||
| Soplo | 36 (10,1) | 27 (7,9) | 63 (9) |
| Tensión arterial elevada | 9 (2,5) | 6 (1,7) | 15 (2,1) |
| Medicación | 48 (13,5) | 32 (9,3) | 80 (11,5) |
| Crisis convulsiva | 10 (2,8) | 14 (4,1) | 24 (3,4) |
| Otra enfermedad | 13 (3,7) | 13 (3,8) | 26 (3,7) |
| Antecedentes familiares | |||
| Problema cardíaco al nacer | 16 (4,5) | 21 (6,1) | 37 (5,3) |
| Fallecido <50 años por causa cardiovascular o desconocida | 5 (1,4) | 2 (0,6) | 7 (1) |
| Problemas cardíacos <50 | 23 (6,5) | 31 (9) | 54 (7,7) |
| Diagnóstico miocardiopatía | 6 (1,7) | 5 (1,5) | 11 (1,6) |
| Arritmias cardíacas en tratamiento | 23 (6,5) | 15 (4,4) | 38 (5,4) |
| Diagnóstico síndrome de Marfan | 0 (0) | 0 (0) | 0 (0) |
| Antecedente familiar 1.° | 48 (13,5) | 45 (13,1) | 93 (13,3) |
| Síntomas | |||
| Dolor pecho con esfuerzos | 54 (15,2) | 47 (13,7) | 101 (14,5) |
| Desmayo | 21 (5,9) | 41 (12) | 62 (8,9) |
| Palpitaciones | 57 (16,1) | 67 (19,5) | 124 (17,8) |
| Fatiga | 38 (10,7) | 46 (13,4) | 84 (12) |
| Que limiten el ejercicio físico | 18 (5,1) | 19 (5,5) | 37 (5,3) |
Los ECG fueron valorados por cardiología con la siguiente distribución: 632 (90,5%) normales, 46 (6,6%) con hallazgos y 20 (2,9%) patológicos (tabla 3). Aunque no alcanzó la significación, se observó un porcentaje ligeramente superior de ECG con hallazgos en varones (26 [7,3] vs. 20 [5,8%]; p=0,427) y patológicos (14 [3,9] vs. 6 [1,7%]; p=0,082). En cambio, si existieron diferencias estadísticamente significativas respecto a la práctica deportiva en el grupo de ECG patológicos (p=0,049), perteneciendo el 50% de los ECG patológicos al grupo que practicaba deporte competitivo.
Distribución de hallazgos en los ECG en función del sexo
| ECG cardiología | Varón (N: 355) | Mujer (N: 343) | Total (N: 698) | Significación | |
|---|---|---|---|---|---|
| Media±DTn (%) | Media±DTn (%) | Media±DTn (%) | Valor de p | ||
| N: 604 | FcDuración PIntervalo PRDuración QRSQTc BazettQTc FridericiaEje QRSClasificación eje: | 72,5±13,7101,4±9,5139,2±18,691,8±13,5410,9±21,8399,1±17,157,8±32,8 | 78,5±12,3100±9,4134,7±17,786,0±10418,4±18,6400,8±15,460,3±22,1 | 75,4±13,4100,7±9,5137,0±18,389,0±12,3414,5±20,7399,9±16,359,0±28,2 | 0,0010,080,0030,0010,0010,2120,267 |
| Normal (0 a 120°)Desviación derecha (>120)Desviación izquierda (−) | 292 (93,3)3 (1,0)18 (5,8) | 282 (97,6)1 (0,3)6 (2,1) | 574 (95,3)4 (0,7)24 (4,0) | 0,014 | |
| N: 698 | BradicardiaTaquicardiaRitmo auricularCAICADBAV 1.°BAV 2.°PR cortoWPWAlto voltajeBajo voltajeQ patológicasBRD completoBRI completoT neg V2T neg V3T neg V4-V6T neg inferiorST descendidoST elevado2 extrasístoles ventricularesOtras QRS | 2 (0,6)5 (1,4)0 (0,0)0 (0,0)2 (0,6)1 (0,3)0 (0,0)11 (3,1)0 (0,0)34 (9,6)5 (1,4)1 (0,3)2 (0,6)0 (0,0)3 (0,8)25 (7,1)3 (0,8)4 (1,1)1 (0,3)22 (6,2)0 (0,0)1 (0,3) | 1 (0,3)1 (0,3)1 (0,3)1 (0,3)0 (0,0)1 (0,3)0 (0,0)5 (1,5)0 (0,0)4 (1,2)7 (2,0)1 (0,3)0 (0,0)0 (0,0)5 (1,5)29 (8,4)4 (1,2)1 (0,3)5 (1,5)6 (1,7)0 (0,0)1 (0,3) | 3 (0,4)6 (0,9)1 (0,1)1 (0,1)2 (0,3)2 (0,3)0 (0,0)16 (2,3)0 (0,0)38 (5,4)12 (1,7)2 (0,3)2 (0,3)0 (0,0)8 (1,1)54 (7,7)7 (1,0)5 (0,7)6 (0,9)28 (4,0)0 (0,0)2 (0,3) | 10,2170,4930,4930,2571—0,144—0,0010,52710,499—0,50,4990,7220,3730,1180,003—1 |
BAV: bloqueo auriculoventricular, BRD: bloqueo de rama derecha, BRI: bloqueo de rama izquierda, CAD: crecimiento auricular derecho, CAI: crecimiento auricular izquierdo, DT: desviación típica, ECG: electrocardiograma, T neg: T negativa, Fc: frecuencia cardíaca y WPW: Wolf Parkinson White.
Los hallazgos patológicos encontrados fueron 2 (0,3%) casos con Q patológicas, 7 (1%) con T negativa V4-V6, 5 (0,7%) con T negativa inferior, 6 (0,9%) con ST descendido y 1 (0,1%) QT largo.
Los hallazgos no patológicos o inespecíficos más frecuentes fueron: 54 (7,7%) casos con T negativa en V3, 38 (5,4%) con alto voltaje, 28 (4,0%) con ST elevado, 16 (2,3%) con PR corto, 12 (1,7%) con bajo voltaje y 8 (1,1%) con T negativa en V2. El resto de los hallazgos estuvo por debajo del 1%, no encontrando ningún caso con Wolf-Parkinson-White, ni bloqueo de 2.° grado, ni bloqueo completo de rama izquierda.
En la segunda fase, el cardiólogo revisó a 183 (26,2%) participantes, de los cuales, 149 (21,3%) fueron seleccionados mediante el cribado y, los otros 34 (4,9%) fueron derivados por dudas o sospechas (fuera de protocolo). Podemos observar las pruebas complementarias que se solicitaron (tabla suplementaria 1): 173 (24,8%) ecocardiografías, seguida de 128 (18,3%) ECG en reposo y 114 (16,3%) ECG con derivaciones especiales. Además, fueron evaluados a través de la revisión de historia clínica y/o ECG a 137 familiares de 46 familias. Las pruebas complementarias que se solicitaron fueron: 9 (1,2%) pruebas de esfuerzo, 7 (1,0%) holter-ECG, 2 (0,3%) resonancias magnéticas cardíacas, 5 (0,7%) analíticas de sangre, 2 (0,3%) ecocardiografías de contraste con suero agitado, un caso (0,1%) de potenciales tardíos, y se recomendaron en 14 (2,0%) casos realizar ECG si fiebre.
Los adolescentes que tras las 2 fases del estudio fueron clasificados como afectados o con sospecha de cardiopatía fueron 24 (3,4%). En 6 (0,9%) obtuvieron un diagnóstico definitivo de cardiopatía, 14 (2,0%) posiblemente afectados y 4 (0,6%) con otros diagnósticos cardiovasculares (fig. 1). Finalmente, de los 24 con evidencia o sospecha de una cardiopatía cardíaca, 6 (25%) fueron seleccionados por el cuestionario, 15 (62,5%) por el ECG y 3 (12,5%) por ambos. No hubo ningún seleccionado por anormalidad en la auscultación cardíaca.
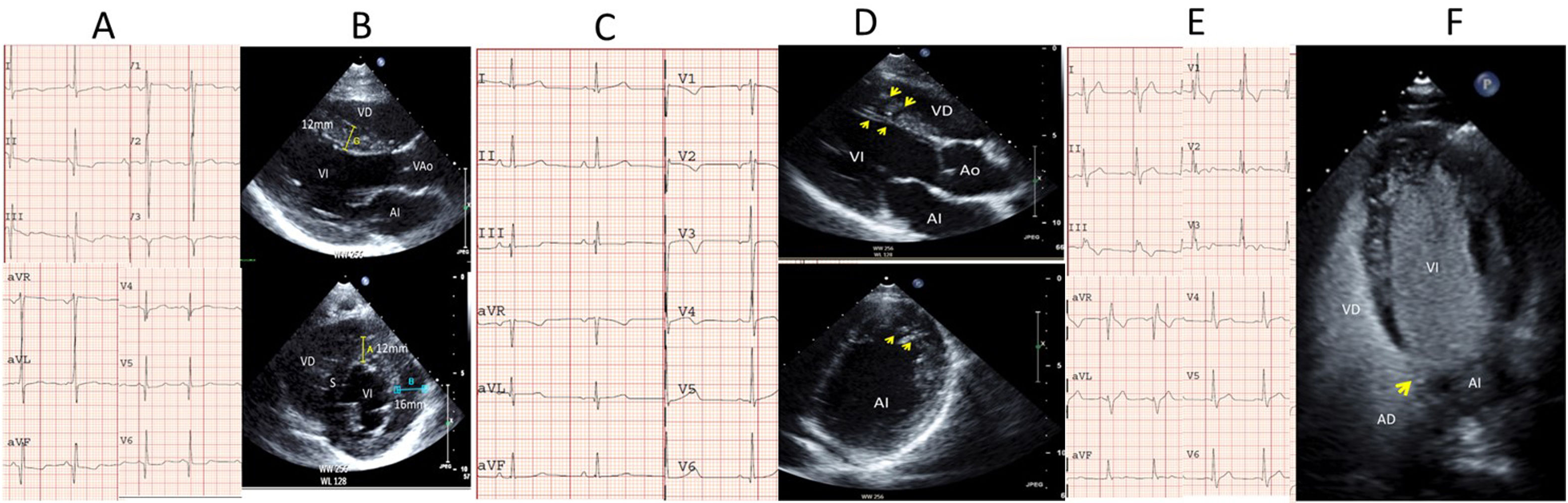
Los diagnósticos fueron (tabla suplementaria 2 y figura 2): miocardiopatía hipertrófica, síndrome de QT largo con miocardiopatía espongiforme, válvula bicúspide, comunicación interauricular, bloqueo completo de rama derecha con foramen oval permeable e insuficiencia tricúspidea moderada. Además, se inició en un 2% estudios familiares en los que se identificaron 6 familiares afectados definitivos y 3 posibles (fig. 2).
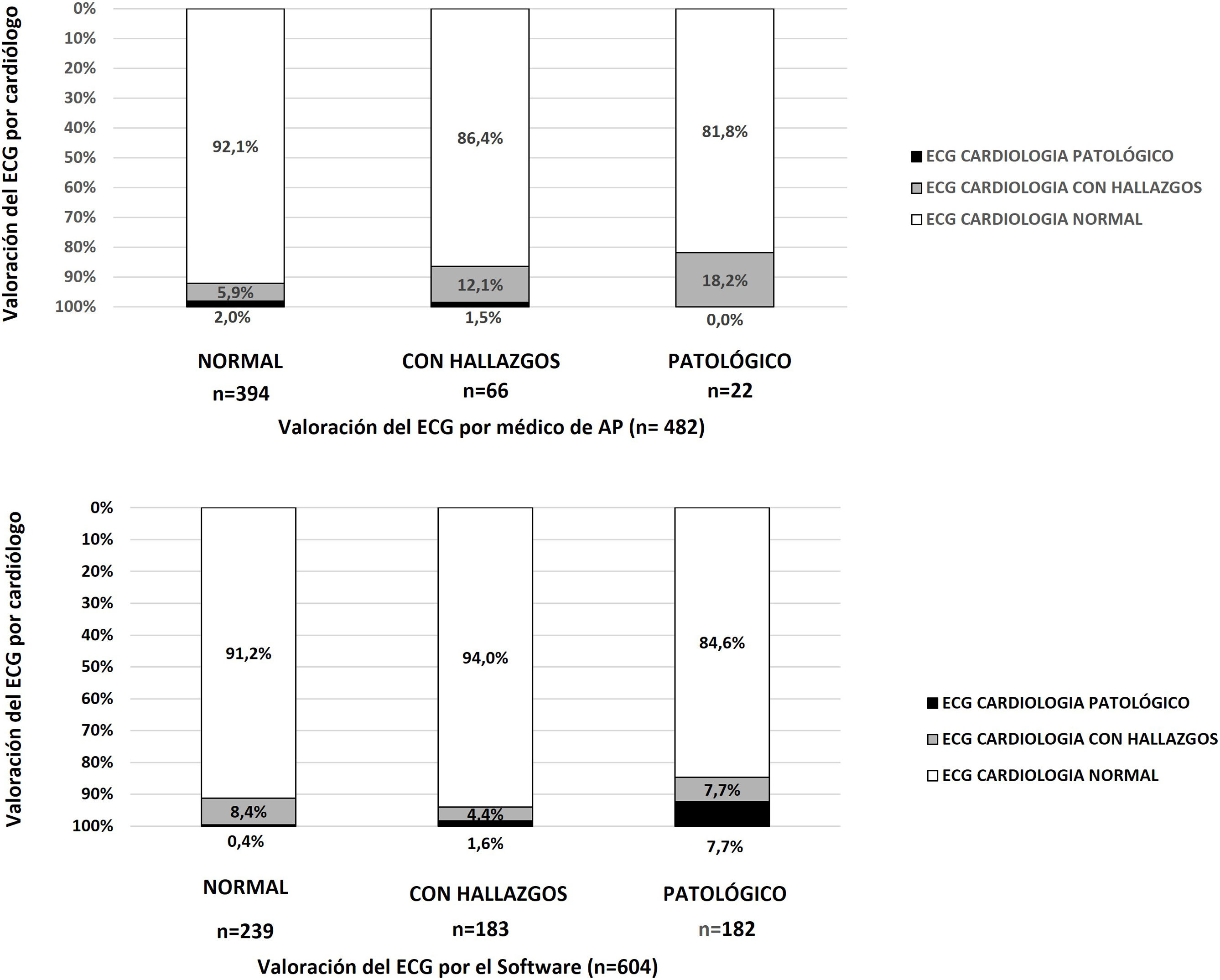
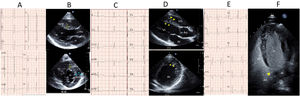
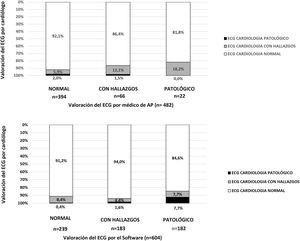
Estudio de concordancia en la valoración del ECGLos ECG fueron valorados por el médico de AP, el software del equipo y el cardiólogo (fig. 3). A pesar de que los porcentajes totales en las categorías de con hallazgos y patológicos se puedan asemejar, su distribución fue diferente. En la valoración ECG vs. cardiólogo coinciden sólo 363 en la categoría de normales, 8 con hallazgos y 0 en patológicos. Debemos tener en consideración que 216 (30,9%) ECG no fueron valorados por parte de AP; de ellos 194 (89,8%) fueron normales, 11 (5,1%) tuvieron hallazgos y 11 (5,1%) eran patológicos. En la comparación entre la valoración realizada por los médicos de AP respecto al cardiólogo, la concordancia fue baja. Ninguno de los participantes que finalmente fueron considerados afectados o probablemente afectados de cardiopatía fue clasificado como con ECG patológico al inicio.
En la valoración de ECG del software vs. cardiólogo coincidieron 218 normales, 8 con hallazgos y 14 patológicos. El software no pudo valorar 94 (13,5%) al no ser digitalizados; de ellos 88 (93,6%) fueron normales, 4 (4,3%) tuvieron hallazgos y 2 (2,1%) eran patológicos. En este grupo la concordancia también fue baja, aunque superior a la de AP. De los 20 ECG valorados por el cardiólogo como patológicos: 2 no fueron digitalizados, 3 tuvieron otras alteraciones, uno en el límite y 14 patológicos según el software. El 77,8% de los participantes que tuvieron un ECG clasificado como anómalo por el software fue confirmado como patológico por el cardiólogo. Por otro lado, no hubo ningún ECG patológico entre los ECG que el software clasificó como normales.
DiscusiónExiste información limitada en la literatura científica sobre el valor del cribado para la detección de cardiopatías en la población general8,13. En cambio, sí existe en la población deportista de competición, aunque no es específica en adolescentes, suele abarcar un rango de 12 a 35 años14. Lo novedoso de este estudio fue incluir el método del cribado en una revisión del PANA de la sanidad pública para obtener un mayor alcance en la población, y no discriminar en función de la práctica deportiva15. No obstante, más de la mitad de nuestra población eran deportistas y dentro de ellos uno de cada 4 realizaba deporte de competición, aunque todos realizan educación física como asignatura escolar.
En nuestro estudio el cuestionario fue cumplimentado por la totalidad de los participantes (n=698). Un 53,9% contestó afirmativamente algún ítem de forma afirmativa, solo en el 23,6% de los casos la puntuación fue igual o mayor a 3 puntos, y tras la revisión por un profesional sanitario (mediante llamada telefónica) se redujo al 12,6% los cuestionarios positivos. En los estudios de Dunn et al.16 y de Drezner et al.17, entre un 24-43% de los atletas universitarios contestaron afirmativamente a algún ítem mediante los cuestionarios (AHA/PPE-4). En cambio, en el estudio de Fudge et al.18, este porcentaje de positivos ascendió hasta el 68% en atletas de secundaria con el cuestionario propuesto por la Academia Americana de Pediatría (PPE-4). Debido a este alto porcentaje, también llamado «falsos positivos», la AHA ha recomendado que fueran los médicos los que revisaran las respuestas para discriminar si es un verdadero positivo o no17,19. Williams et al.13 en una muestra de 3.620 deportistas de secundaria, con un porcentaje de positivos al cuestionario (AHA) de 1.642 (45,4%), tras ser revisados por el médico, encontraron que este se redujo a la mitad, pasando de 1.642 (45,4%) a 814 (22,5%) cuestionarios positivos. En el estudio de Vilardell et al.20, no se publicó ningún cuestionario para valorar la historia clínica.
Respecto al ECG, comparado con el estudio de Vilardell et al., con una población similar, nuestros resultados arrojan un porcentaje superior de ECG normales (90,5%) e inferior de hallazgos inespecíficos (4 veces inferior). Probablemente, esto pueda estar relacionado con el uso de diferentes criterios para valoración de los ECG, ya que en el estudio de Vilardell et al. se utilizaron los criterios propuestos por Corrado et al. de 201021, y en nuestro estudio se emplearon las Recomendaciones Internacionales de 201712. Nuestros resultados sí coinciden con los del estudio de Williams et al., en el que los ECG anormales fueron un 2,8%, utilizando los criterios de Seattle en la población deportista entre 13 y 19 años13. Los criterios de 2017, utilizados en nuestro estudio suponen un avance en cuanto a la reducción del número de falsos positivos respecto a los criterios previos12. En nuestra serie conseguimos diagnosticar a un porcentaje superior de afectados respecto a las series de Vilardell et al., Dhutia et al., Williams et al. y Liu et al.8,13,14,20, solicitando menor número de pruebas complementarias como holter, ergometrías y resonancias magnéticas cardíacas.
En cuanto a los datos de precisión diagnóstica destacó el ECG sobre el cuestionario, con una sensibilidad del 66,7% vs. 50,0%, una especificidad del 91,0% vs. 87,7% y una exactitud del 90,8% vs. 87,4%. Respecto al valor predictivo positivo del ECG (6,1%) fue casi el doble que el del cuestionario (3,4%). En cuanto al valor predictivo negativo fue elevado en ambos (>99,5%). En el estudio de Baggish et al. (2010) la sensibilidad del cuestionario de la historia clínica fue inferior a nuestro estudio con un 45,5% y la especificidad fue superior con un 94,4%22. El estudio de Harmon et al., muestra una tasa general de falsos positivos del 8% para el cuestionario de historia clínica y del 10% para la exploración física. La sensibilidad del cuestionario de historia clínica de nuestro estudio fue superior a todos los estudios, independientemente del cuestionario que utilizaran (AHA-12, AHA-14 o PPE4), logrando una especificidad aceptable del 87,7%23.
La precisión diagnóstica del ECG varía en función del criterio de interpretación que se utilice: ESC 2005, ESC 2010, Criterios de Seattle 2013, Criterios Refinados 2014 y Criterios Internacionales 2017. En nuestro estudio se utilizaron los Criterios Internacionales del 2017, con las que se obtuvo una sensibilidad del 66,7% y una especificidad del 91,0%. Diversos estudios han comparado estos criterios para determinar su precisión y todos los autores coinciden en la reducción de falsos positivos y mayor eficacia a estos últimos, incluso en adolescentes24.
Recientemente, Erickson et al. recuerdan una interesante propuesta de reducción del cuestionario a cuatro ítems por la Asociación Americana de Pediatría. Advierte de la importancia de ciertos síntomas y antecedentes para la detección temprana de cardiopatías subyacentes asociadas con la muerte súbita15. En nuestro estudio, realizamos un análisis posterior de las respuestas del cuestionario con las diferentes estrategias. Finalmente, se realizó una propuesta similar a la de Drezner et al.25, ajustando a los que resultaron con evidencia de cardiopatía y se propuso un cuestionario de 5 ítems con respuesta sí/no (tabla suplementaria 3). Aunque una de las estrategias para reducir el número de referencias al cardiólogo podría ser emplear un valor de corte de 4 puntos del cuestionario, lo más deseable sería refinar y simplificar el cuestionario.
Respecto a la utilización del software, nuestro estudio coincide con el de Hyde et al.26. El perfeccionamiento de los algoritmos de los software automáticos facilitará la implementación de estrategias de cribado a nivel poblacional, como la presentada en este trabajo. Por otro lado, también cabe destacar que en nuestro estudio el ECG tiene una rentabilidad superior para identificar afectados que el cuestionario de salud, pero ambos se complementan. La correlación en la valoración del ECG entre médicos de familia/pediatras y el cardiólogo es baja. El perfeccionamiento del software del equipo ECG podría facilitar la implantación de futuros programas de cribado para el diagnóstico de cardiopatías en adolescentes. En nuestro estudio el software identificó a 14 de 18 ECG digitalizados que el cardiólogo calificó como patológicos. Las alteraciones que no detectó como patológicas fueron: elevación del ST de V1-V3, PR corto, ST descendido con T negativas en cara inferior, bajo voltaje, T negativa en cara anterior.
LimitacionesPuede existir un sesgo de selección de la muestra, debido a que no todos los centros reclutaron el mínimo número de participantes. Aunque no hay razones para pensar que unos centros respecto de otros podrían tener poblaciones diferentes, a priori, los ECG patológicos y las cardiopatías no deberían ser más prevalentes en unos centros u otros. El método de muestreo no fue aleatorizado sino consecutivo. No se realizaron ecocardiografías a todos los participantes, solo a los que se seleccionaron mediante el cribado. La baja prevalencia de afección cardíaca (1%) no permite realizar análisis de subgrupos para definir un perfil de adolescentes que se beneficien más o menos del cribado. Los profesionales sanitarios que realizaron el cribado fueron médicos de AP, no especialistas en medicina deportiva.
ConclusionesCómo conclusiones de este estudio podemos destacar que un 1% de los adolescentes evaluados padece una cardiopatía silente que puede ser identificada con un programa de cribado basado en un ECG y un cuestionario de salud. Uno de cada 5 adolescentes precisará una 2.ª revisión con el cardiólogo. Por otro lado, también cabe destacar que en nuestro estudio el ECG tiene una rentabilidad superior para identificar afectados que el cuestionario de salud. La correlación en la valoración del ECG entre médicos de familia/pediatras y el cardiólogo es baja. El perfeccionamiento del software del equipo ECG podría facilitar la implantación de futuros programas de cribado para el diagnóstico de cardiopatías en adolescentes.
- -
El cribado de cardiopatías ha sido ampliamente estudiado en deportistas de alta competición.
- -
La inclusión del ECG para el cribado es controvertida por los falsos positivos que genera y el alto coste según algunos países.
- -
Los criterios de anormalidad del ECG publicados más recientemente permiten disminuir el porcentaje de positivos hasta 2-3%, con unas cifras aceptables de precisión diagnóstica.
- -
Aporta una propuesta integrada para el cribado de cardiopatías que incluye un cuestionario y un ECG. El cribado se incluye en revisión de los 14 años del sistema público de salud dentro de las revisiones programadas que se realizan a los adolescentes.
- -
No discrimina al individuo en función de su práctica deportiva en un momento concreto.
Esta investigación ha sido aprobada por el Comité de Ética Hospital Clínico Universitario Virgen de la Arrixaca de Murcia, en el Acta 10/2018 y fecha 26/11/2018. Todos los participantes han sido informados previamente, han firmado su consentimiento y se han seguido los principios éticos de la Declaración de Helsinki.
FinanciaciónEste estudio se financió parcialmente con ayuda de las diferentes convocatorias (FFIS18/AP/02/05, FFIS19/AP/03/01, IMIB20/CI/D/01) de la Fundación para la Formación e Investigación Sanitaria (FFIS) y del Instituto Murciano de la Investigación Biosanitaria (IMIB).
Conflicto de interesesLos autores declaran que no existe ningún conflicto de intereses.
Los autores quieren agradecer la colaboración a todos/as los compañeros que han hecho posible la realización del estudio: centros de salud (Alcantarilla Casco, Alcantarilla Sangonera, Alhama, Aljucer, Barqueros, El Palmar, Espinardo, La Ñora, Librilla, Mula, San Andrés y Sangonera), Unidad de Cardiopatías Familiares y, por supuesto, a los participantes. También agradecemos la colaboración de Dextromedica Murcia y a su equipo de TIC en la evaluación automatizada de los ECG por los equipos de Philips y también de la Subdirección General de Proyectos e Innovación del Servicio Murciano de Salud.