Determinar diferencias clínicas y quirúrgicas entre pacientes con válvula aórtica tricúspide (VAT) y válvulas aórticas bicúspides (VAB).
MétodosSe revisaron retrospectivamente 429 pacientes adultos que se sometieron a cirugía valvular aórtica ±cirugía de aorta ascendente ±revascularización miocárdica desde septiembre de 2019 hasta septiembre de 2023.
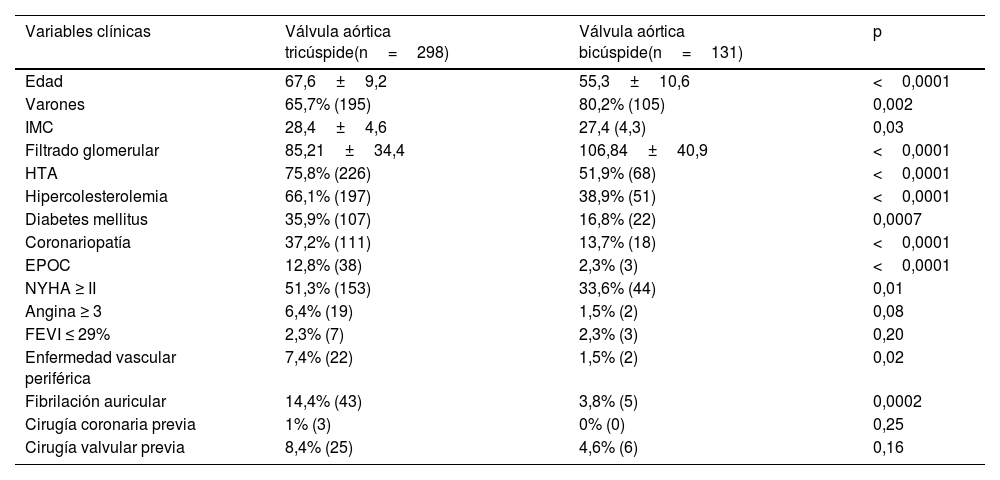
ResultadosDe los 429 pacientes revisados, 298 (69,5%) tenían VAT y 131(30,5%) presentaban VAB. Los pacientes con VAB eran significativamente más jóvenes que los pacientes con VAT (edad media 55,3±10,6 años frente a 67,6±9,2 años, p<0,0001). El grupo VAB recibió más cirugía combinada de la aorta que los pacientes con VAT (33,6% frente al 12,1%, p<0,0001). En cuanto al tipo de procedimiento quirúrgico, los pacientes con VAB recibieron un porcentaje significativamente mayor de reparación aislada de la válvula aórtica y remodelado de la raíz aórtica que los pacientes con VAT (13,0% y 6,1% frente al 3,4% y 3,0%, respectivamente, p < 0,0001). La mortalidad global intrahospitalaria fue del 3,7% (VAB0%, VAT5,4%; p=0,007). La supervivencia global a los 5años del grupo VAT y VAB fueron respectivamente del 80,3% y del 97,3% (p=0,0003).
ConclusionesEn comparación con los pacientes con VAT, aquellos con VAB representan un subgrupo de pacientes con perfil de riesgo quirúrgico más bajo. Las características clínicas y anatómicas de los pacientes con VAB explican los mayores porcentajes de técnicas quirúrgicas de reparación de la válvula/raíz aórtica recibidas y sus mejores resultados de supervivencia a corto y a medio plazo.
To determine differences in surgical procedures and clinical characteristics at the time of surgery between native tricuspid aortic valves (TAV) and bicuspid aortic valves (BAV).
Methods429 adult patients who underwent aortic valve surgery ±ascendant aortic surgery ±coronary artery bypass grafting from September 2019 to September 2023 were retrospectively reviewed.
ResultsAmong the 429 patients, 298 (69.5%) had TAV and 131 had BAV (30.5%). BAV patients were significantly younger at the time of surgery than TAV patients (mean age 55.3±10.6 years vs. 67.6±9.2 years, P<.0001). BAV patients received more combined surgery of the aorta than TAV patients (33.6% vs 12.1%, P<.0001). In terms of surgical procedures, BAV patients received a significant higher percentage of isolated aortic valve repair and aortic root remodeling than TAV patients (13.0% and 6.1% versus 3.4% and 3.0%, respectively, P <. 0001). Global in-hospital mortality was 3.7% (BAV0%, TAV5.4%, P=.007). Overall 5-year mortality for TAV and BAV patients was 80.3% and 97.3%, respectively (P=.0003).
ConclusionsCompared with TAV patients, those with BAV represent a lower surgical risk profile subgroup of patients. Clinical and anatomical characteristics of BAV patients explain the higher percentages of surgical aortic valve/root repair techniques received and their better early and mid-term survival outcome.
La válvula aórtica bicúspide (VAB) es la anomalía cardíaca congénita más frecuente en los países occidentales, con una prevalencia entre el 0,5 y el 2%1.
La VAB se considera una enfermedad poligénica2 que se produce por la separación incompleta de la válvula semilunar primordial durante la embriogénesis3. Este mecanismo embriológico no conduce a una sola anomalía, sino a un espectro de diferentes fenotipos, siendo más frecuente el caracterizado por la fusión de los velos coronarianos izquierdo y derecho, con un rafe (o comisura no funcional) entre ellos4.
Es notorio que la VAB puede ser una condición hereditaria. De hecho, un reciente metaanálisis5 ha documentado que la prevalencia de VAB en las familias de los pacientes con esta enfermedad sometidas a cribado es alrededor del 24%. Sorprendentemente elevada (7,0%) es también la prevalencia de aneurismas aórticos en los miembros de la familia de un paciente con VAB, incluso cuando estos tienen válvula aórtica trivalva. Teniendo en cuenta que la prevalencia de la dilatación de la aorta ascendente en la población general adulta es del 2,5%, podemos afirmar que, en los familiares de pacientes con VAB, este valor está más que triplicado. La frecuente asociación con la aortopatía y la precoz y frecuente degeneración de la VAB hacen que los pacientes portadores de la misma sean sometidos a cirugía cardíaca más precozmente que los pacientes con valvulopatía aórtica tricúspide6. De hecho, distintos estudios histopatológicos7,8 han demostrado que el desarrollo de la estenosis aórtica en los pacientes con VAB y en los pacientes con válvula aórtica tricúspide (VAT), compartiría las mismas características de inflamación, neovascularización y calcificación. Por lo tanto, el desarrollo más precoz de la degeneración de la VAB sería atribuible al mayor estrés mecánico que sus velos sufren. Estos factores hacen que el subgrupo de pacientes con VAB tenga características específicas y distintas de las de los pacientes con VAT.
El objetivo del presente estudio es, por lo tanto, analizar las diferencias en cuanto a las características clínicas y quirúrgicas entre pacientes con VAT y pacientes con VAB.
MétodosSe revisaron retrospectivamente 429 pacientes adultos que se sometieron de forma consecutiva a cirugía valvular aórtica ±cirugía de aorta ascendente ±revascularización miocárdica desde septiembre de 2019 hasta septiembre de 2023 en nuestro hospital. Los criterios de exclusión fueron endocarditis infecciosa y disección aórtica. Los datos clínicos, quirúrgicos y de resultados se obtuvieron de la base de datos electrónica del servicio de cirugía cardíaca de nuestro hospital.
Técnica quirúrgicaSe realizó una esternotomía media en todos los casos de cirugía valvular aórtica asociada a cirugía de aorta o a revascularización miocárdica. La cirugía de reemplazo valvular aórtico aislado se realizó a través de la esternotomía media o mini-esternotomía en J.
En todos los casos, la circulación extracorpórea se realizó manteniendo hipotermia sistémica leve (35°C).
La protección del miocardio se logró con cardioplejía hemática fría anterógrada ±retrógrada o cardioplejía cristaloide del Nido anterógrada, según la preferencia del cirujano. El tamaño de la prótesis se eligió en función del tamaño del anillo aórtico determinado con los medidores del fabricante. Todas las prótesis valvulares aórticas fueron implantadas en posición supra-anular con suturas de colchonero, utilizando suturas de poliéster trenzado con pledget de teflón. Los procedimientos de reparación de la válvula aórtica y de la raíz aórtica se realizaron según los principios descritos por Schäfers et al.9,10.
Los requisitos anatómicos y funcionales para realizar un procedimiento de reparación valvular aórtica fueron los siguientes:
- a.
Insuficiencia aórtica pura.
- b.
Calcificación de velos aórticos ligera o ausente.
- c.
Altura geométrica de los velos ≥18mm para válvulas tricúspides, y ≥20mm en el velo no fusionado para válvulas bicúspides.
- d.
Ausencia de fenestraciones comisurales >3mm de longitud.
Al terminar la reparación aórtica, en todos los casos se comprobó mediante calibrador aórtico (Fehling Instruments, Karlstein, Alemania) que la altura efectiva de los velos fuese ≥9mm. La plicatura del segmento central del margen libre de los velos con prolene 6/0 fue utilizada, cuando existió indicación, para aumentar la altura efectiva de los mismos.
En la reparación de las válvulas bicúspides el prolapso del velo fusionado fue corregido mediante la plicatura de la parte central del margen libre en la configuración tipoA. Se realizó el cierre directo del rafe en la configuración tipoB. En caso de redundancia tisular, fibrosis o calcificación limitada del velo fusionado se realizó una resección triangular parcial y posteriormente cierre directo. En la presente serie no se repararon VAB con configuración tipoC.
En todos los casos de reparación de raíz aórtica se utilizó la técnica de remodelado basada en los siguientes principios:
- a.
Utilización de prótesis vascular recta de Dacron Hemashield (Maquet Hemashield, Baden-Wurttemberg, Alemania), recortada con 3 lengüetas en 120 grados en caso de VAT o dos lengüetas en 180 grados en caso de VAB, cada una de ella de 27-30mm de altura.
- b.
Selección del diámetro de la prótesis vascular de dacrón: 26mm en casos de pacientes hasta 2,2m2 de superficie corporal (SC); 28mm en pacientes con SC>2,2m2.
Con respecto a las técnicas de corrección de la anuloectasia, se siguieron los siguientes principios:
- a.
Reducción del diámetro del anillo aórtico en caso de anillo virtual basal >25mm medido con dilatador de Hegar.
- b.
Utilización de anuloplastia con sutura de Gore-Tex 1/0 (PTFE, Gore-Tex CV-0; WL Gore and Associates, Munich, Alemania) en caso de anuloectasia para corregir durante cirugía de remodelado de raíz aortica.
- c.
Utilización de puntos subcomisurales en casos de reparación valvular aórtica aislada y en presencia de anuloectasia ≤28mm.
- d.
Utilización de anillo HAART 200 (BioStable Science and Engineering, Inc.) en los casos de reparación valvular aórtica aislada en pacientes con VAB y anillo virtual basal >25mm (fig. 1).
Tres pacientes de nuestra serie fueron sometidos a cirugía de Ross: en un caso se utilizó la técnica free-standing con refuerzo anular de dacrón, en dos casos se utilizó la técnica de implante subcoronario descrita por TE David11.
Análisis estadísticoSe utilizaron como datos estadísticos descriptivos la media y la desviación estándar (DE) salvo en el caso del EuroSCOREII, en el que se utilizó el valor medio más el intervalo de confianza (IC) del 95%12. La frecuencia absoluta (con porcentaje) se utilizó para la descripción de las variables cualitativas.
Las comparaciones de proporciones entre los grupos se realizaron con la prueba de la χ2 o la prueba exacta de Fisher en el caso de proporciones pequeñas de variables categóricas, con la prueba de la t de Student para grupos independientes en el análisis bivariable de variables continuas normales, o con la prueba de Mann-Whitney en los demás casos. Las diferencias asociadas a valores de p≤0,05 se consideraron estadísticamente significativas.
La mortalidad intrahospitalaria se definió como cualquier muerte ocurrida durante los 30días posteriores a la cirugía, o en cualquier momento durante la hospitalización tras la intervención quirúrgica.
El estudio de mortalidad global a medio plazo se realizó mediante el método de Kaplan Meier. El tiempo medio de seguimiento fue de 28meses. El seguimiento fue completo al 100%. Para el análisis estadístico se utilizó el siguiente programa: MedCalc® Statistical Software versión 22.014 (MedCalc Software Ltd, Ostend, Bélgica; https://www.medcalc.org; 2023).
Consideraciones éticasTodos los pacientes firmaron la autorización al uso de datos e imágenes con fines de investigación aprobada por el Comité Ético de nuestro hospital. La recogida y el procesamiento analítico de los datos de los pacientes se realizaron en el respecto de la ley de protección de datos vigente.
ResultadosDe los 429 pacientes revisados, 298 (69,5%) tenían VAT y 131 VAB (30,5%). Las características clínicas de ambas poblaciones están descritas en la tabla 1. Los pacientes con VAB eran significativamente más jóvenes en el momento de la cirugía que los pacientes con VAT (edad media 55,3±10,6 años frente a 67,6±9,2 años, p<0,0001) y presentaban una mayor proporción de varones (80,2% frente al 65,7%, p=0,002) (tabla 1). Los factores de riesgo cardiovascular, como hipertensión arterial, hipercolesterolemia, enfermedad pulmonar crónica obstructiva y diabetes mellitus, fueron significativamente más prevalentes en el grupo VAT. De modo similar, los pacientes con VAT, en comparación con los con VAB, presentaron una mayor manifestación clínica, como lo demuestra la diferencia estadísticamente significativa de la distribución de la clase funcional de la New York Heart Association (NYHA) entre ambos grupos. Las mismas diferencias se pudieron documentar en cuanto a fibrilación auricular y enfermedad vascular periférica, condiciones significativamente más frecuentes en el grupo VAT (tabla 1).
Características clínicas de los pacientes con válvula aórtica tricúspide y válvula aórtica bicúspide
| Variables clínicas | Válvula aórtica tricúspide(n=298) | Válvula aórtica bicúspide(n=131) | p |
|---|---|---|---|
| Edad | 67,6±9,2 | 55,3±10,6 | <0,0001 |
| Varones | 65,7% (195) | 80,2% (105) | 0,002 |
| IMC | 28,4±4,6 | 27,4 (4,3) | 0,03 |
| Filtrado glomerular | 85,21±34,4 | 106,84±40,9 | <0,0001 |
| HTA | 75,8% (226) | 51,9% (68) | <0,0001 |
| Hipercolesterolemia | 66,1% (197) | 38,9% (51) | <0,0001 |
| Diabetes mellitus | 35,9% (107) | 16,8% (22) | 0,0007 |
| Coronariopatía | 37,2% (111) | 13,7% (18) | <0,0001 |
| EPOC | 12,8% (38) | 2,3% (3) | <0,0001 |
| NYHA ≥ II | 51,3% (153) | 33,6% (44) | 0,01 |
| Angina ≥ 3 | 6,4% (19) | 1,5% (2) | 0,08 |
| FEVI ≤ 29% | 2,3% (7) | 2,3% (3) | 0,20 |
| Enfermedad vascular periférica | 7,4% (22) | 1,5% (2) | 0,02 |
| Fibrilación auricular | 14,4% (43) | 3,8% (5) | 0,0002 |
| Cirugía coronaria previa | 1% (3) | 0% (0) | 0,25 |
| Cirugía valvular previa | 8,4% (25) | 4,6% (6) | 0,16 |
EPOC: enfermedad pulmonar obstructiva crónica; FEVI: fracción de eyección del ventrículo izquierdo; HTA: hipertensión arterial; IMC: índice de masa corporal; NYHA: clasificación funcional de la New York Heart Association.
En cuanto a riesgo quirúrgico (tabla 2), el grupo de pacientes VAB presentó un mayor porcentaje de cirugía electiva (73,3% versus 59,1%; p=0,03).
Variables operatorias y tipo de lesión de la válvula aórtica de los pacientes con válvula aórtica tricúspide y válvula aórtica bicúspide
| Variables operatorias y tipo de lesión de la válvula aórtica | Válvula aórtica tricúspide(n=298) | Válvula aórtica bicúspide(n=131) | p |
|---|---|---|---|
| Prioridad: cirugía electiva | 59,1% (176) | 73,3% (96) | 0,03 |
| EuroSCORE II | 3,7% (IC 95%: 2,9-4,3) | 2,0% (IC 95%: 1,7-2,4) | <0,0001 |
| Lesión de la válvula aórtica | 0,08 | ||
| Estenosis | 59,4% (177) | 46,6% (61) | |
| Insuficiencia | 21,8% (65) | 27,5% (36) | |
| Combinada | 18,5% (55) | 25,9% (34) | |
| Dilatación anular sin insuficiencia | 0,3% (1) | 0% (0) | |
| Tipo de procedimiento | <0,0001 | ||
| Valvular aórtico aislado | 54,7% (163) | 54,9% (72) | |
| Valvular aórtico más coronario | 32,9% (98) | 11,5% (15) | |
| Valvular aórtico más aorta | 12,1% (36) | 33,6% (44) | |
| Valvular aórtico más coronario más aorta | 0,33(1) | 0% (0) | |
| Procedimiento valvular aórtico | 0,0001 | ||
| Reemplazo | 93,6% (279) | 80,9% (106) | |
| Reparación | 6,4% (19) | 19,1% (25) |
IC: intervalo de confianza.
El EuroSCOREII medio de la muestra poblacional fue del 3,2% (IC95%: 2,6-3,7); el del grupo VAT fue estadísticamente superior al del grupo VAB (3,7% versus 2,0%; p<0,0001).
Analizando la distribución del tipo de lesión valvular (tabla 2), comprobamos una mayor proporción, aunque no estadísticamente significativa, de insuficiencia aórtica aislada en el grupo VAB (27,5% versus 21,8%; p=0,08).
Los pacientes con VAB recibieron más cirugía combinada de aorta ascendente/raíz que los pacientes con VAT (33,6% frente a 12,1%, p<0,0001). Lo contrario ocurrió con la cirugía de revascularización miocárdica asociada, que fue más prevalente en el grupo VAT (11,5% vs 30,2%, p<0,0001) (tabla 2). En términos de procedimientos quirúrgicos (tabla 3), los pacientes con VAB recibieron un porcentaje significativamente mayor de reparación aislada de la válvula aórtica y remodelado de la raíz aórtica que los pacientes con VAT (13,0% y 6,1% frente a 3,4% y 3,0%, respectivamente; p<0,0001).
Distribución de los distintos procedimientos quirúrgicos en pacientes con válvula aórtica tricúspide y válvula aórtica bicúspide
| Cirugía de la válvula aórtica | Válvula aórtica tricúspide(n=298) | Válvula aórtica bicúspide(n=131) | p |
|---|---|---|---|
| Reemplazo valvular con prótesis biológica | 82,6% (246) | 47,3% (62) | <0,0001 |
| Reemplazo valvular con prótesis mecánica | 11,0% (33) | 31,3% (41) | |
| Reparación aislada valvular | 3,4% (10) | 13,0% (17) | |
| Cirugía de Yacoub | 3,0% (9) | 6,1% (8) | |
| Cirugía de Ross | 0% (0) | 2,3% (3) |
No documentamos diferencias significativas en cuanto a las técnicas de estabilización del anillo aórtico en la cirugía de reparación aórtica (tabla 4). Las mismas se adoptaron en la mayoría de los pacientes intervenidos de reparación de válvula/raíz aórtica tricúspide y bicúspides. Las técnicas de estabilización del anillo aórtico fueron, en orden de frecuencia: la anuloplastia subcomisural (n=18), la anuloplastia con sutura de politetrafluoroetileno (PTFE) (n=16) y el implante del anillo Haart 200 (BioStable Science and Engineering, Austin, TX, EE.UU.) (n=4).
Técnicas de estabilización del anillo aórtico en la cirugía de reparación
| Técnica de estabilización del anillo aórtico | Válvula aórtica tricúspide(n=19) | Válvula aórtica bicúspide(n=25) | p |
|---|---|---|---|
| Anuloplastia con PTFE | 42,1% (8) | 32,0% (8) | 0,18 |
| Anillo protésico Haart | 0% (0) | 16% (4) | |
| Anuloplastia subcomisural | 36,8% (7) | 44,0% % (11) | |
| Ningún procedimiento de estabilización | 21,1% (4) | 8,0% (2) |
PTFE: politetrafluoroetileno.
La mortalidad global intrahospitalaria fue del 3,7% (tabla 5), siendo significativamente menor en el grupo VAB (VAB0%, VAT5,4%; p=0,007). No se registraron diferencias significativas en cuanto a los otros resultados analizados (tabla 5).
Resultados a 30 días
| Resultados a 30 días | Válvula aórtica tricúspide(n=298) | Válvula aórtica bicúspide(n=131) | p |
|---|---|---|---|
| Mortalidad a los 30 días/intrahospitalaria | 5,4% (16) | 0% (0) | 0,007 |
| Endocarditis protésica precoz | 1,3% (4) | 0,7(1) | 0,60 |
| Insuficiencia aórtica > I | 3,0% (9) | 1,5% (2) | 0,37 |
| Ictus | 1,7% (5) | 0% (0) | 0,14 |
| FA postoperatoria | 7,0% (21) | 4,6% (6) | 0,33 |
| Mediastinitis | 1,3% (4) | 0,76% (1) | 0,61 |
| MP definitivo | 2,7% (8) | 5,3% (7) | 0,17 |
FA: fibrilación auricular; MP: marcapasos.
La supervivencia global a los 5años del grupo VAT y VAB fue, respectivamente, del 80,3% y del 97,3% (p=0,0003) (fig. 2).
DiscusiónLa VAB se considera un factor de riesgo para el desarrollo de enfermedad valvular aórtica, la dilatación de la aorta ascendente y la endocarditis infecciosa13.
Con respecto a la primera complicación, la enfermedad valvular aórtica, suele manifestarse de forma relativamente precoz en los pacientes con VAB. Distintos estudios ecocardiográficos han demostrado que la esclerosis de las comisuras de una VAB suele comenzar en la segunda década de la vida, encontrándose calcificación importante en la mayoría de los pacientes de mediana edad14, y suele además tener una progresión hemodinámica más rápida respecto a la de una VAT15.
Este proceso de degeneración se debe, probablemente, al mayor estrés hemodinámico al que se somete una válvula aórtica bicúspide, en comparación con una tricúspide. Las características hemodinámicas in vitro de la VAB fueron analizadas por Robicsek et al.16 en su estudio experimental con imágenes vídeo grabadas a 500frames/segundo, donde se evidenció que la válvula bicúspide con configuración perfectamente simétrica no se abre completamente, sino que muestra un orificio de apertura de forma elíptica. La sobrecarga de estrés que recibe una VAB puede predisponer a la fibrosis y a la calcificación de sus velos y, por lo tanto, a su degeneración estructural. Este mecanismo no excluye la posibilidad que parte de los eventos de degeneración de la VAB puedan seguir procesos patogénicos específicos promovidos por determinadas expresiones genéticas17.
Similarmente, la aortopatía, que frecuentemente se asocia a la VAB, puede tener una etiología, en parte, determinada por factores hemodinámicos y biomecánicos y, en parte, por procesos genéticos18.
La actual nomenclatura de la VAB, publicada recientemente por Michelena et al.19, propone, desde un punto de vista puramente anatómico, clasificar la válvula aórtica bicúspide en 3 tipos:
- 1.
Bicúspide con un rafe y un velo fusionado.
- 2.
Bicúspide sin rafe y con dos senos. En este caso los dos velos son perfectamente simétricos y el ángulo de las comisuras está orientado a 180 grados.
- 3.
Forma parcial o forme fruste de VAB, donde existe una fusión parcial de dos velos, con la presencia de un rafe pequeño y dos comisuras normales.
El primer tipo de VAB, que representa el 95% de todas las bicúspides, puede distinguirse en 3 fenotipos en función de los dos velos que aparecen fusionados: derecho e izquierdo (70-80% de los casos), derecho y no coronariano (20-30% de los casos) e izquierdo y no coronariano (3-6% de los casos).
La nomenclatura de la VAB propuesta por Michelena et al.19 incorpora los principios de la clasificación propuesta por De Kerchove et al.20, que está basada en la orientación de las comisuras y su fisiología. De hecho, el espectro fenotípico de la VAB sigue un continuum dentro de dos extremos: en un extremo existe un fenotipo perfectamente simétrico (tipoA) y en el extremo opuesto existe un fenotipo muy asimétrico o «tipo tricúspide» (tipoC). En el medio se encuentran las formas intermedias (tipoB).
Dada la historia natural de la VAB y sus implicaciones en el desarrollo de valvulopatía aórtica y de la aortopatía no sorprende que nuestro estudio haya documentado una sustancial diferencia en términos de edad y distribución de cirugía aórtica entre los dos grupos analizados. El grupo de pacientes VAB es mucho más joven que el grupo VAT (55,3 versus 66,6 años de edad media) y tiene una proporción de cirugía aórtica asociada que casi triplica la de los pacientes con válvula tricúspide (33,6% versus 12,1%). La mayor edad de los pacientes con VAT es probablemente el factor que explica la mayor prevalencia de factores de riesgo cardiovascular en este grupo. En cuanto al tipo de procedimiento quirúrgico, los procedimientos de reparación de válvula/raíz aórtica en el grupo VAB triplican los del grupo VAT (19,1% versus 6,4%).
La mayor proporción de insuficiencia aórtica, junto al hecho de que los pacientes VAB representan un grupo más joven, explican por qué en este grupo son más frecuentes las técnicas de reparación de válvula y de raíz aórtica. De forma similar, lo mejores resultados en cuanto a supervivencia intrahospitalaria y a medio plazo son la expresión de la diferencia substancial en términos de riesgo operatorio, que es explícitamente inferior en el grupo VAB.
Nuestros resultados están en línea con lo documentado por un análisis con meta-regresión21 que ha incluido 7.603 pacientes. El mismo ha documentado que las diferencias en cuanto a edad y prevalencia de diabetes tienen un profundo impacto en la mayor proporción de cardiopatía isquémica en el grupo VAT respecto al VAB. Resultados similares han sido publicado por Cozijnsen et al.22 en un reciente estudio retrospectivo de 439 pacientes. En conclusión, en comparación con los pacientes con VAT, aquellos con VAB representan un subgrupo de pacientes con perfil de riesgo quirúrgico más bajo. Las características clínicas y anatómicas de los pacientes con VAB explican los mayores porcentajes de técnicas quirúrgicas de reparación de la válvula/raíz aórtica recibidas y sus mejores resultados de supervivencia temprana y a medio plazo.
Conflicto de interesesTodos los autores del manuscrito declaran no tener conflicto de intereses.
El presente estudio ha sido aceptado como póster en el congreso SECCE de 2024.