La supervivencia y la necesidad de trasplante cardiaco en pacientes con cardiopatía congénita han aumentado. Este estudio tiene como objetivo conocer las características perioperatorias y la supervivencia a largo plazo de estos pacientes tras el trasplante y compararlas con las de pacientes con cardiopatías no congénitas.
MétodosSe incluyeron los pacientes trasplantados en nuestro centro desde 1984 hasta 2023. Se realizó un estudio de cohortes retrospectivo (congénitos/no congénitos) con seguimiento a largo plazo.
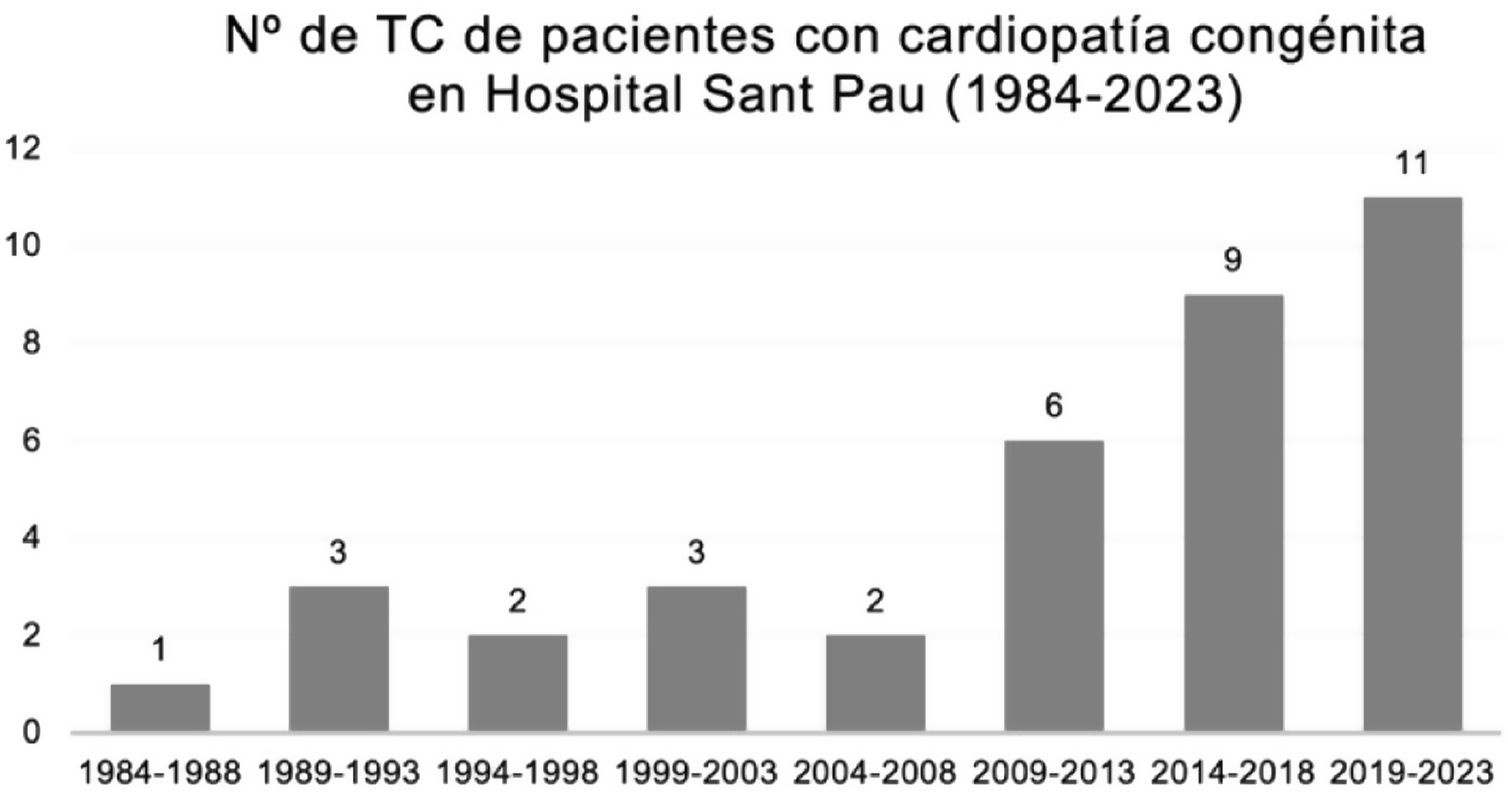
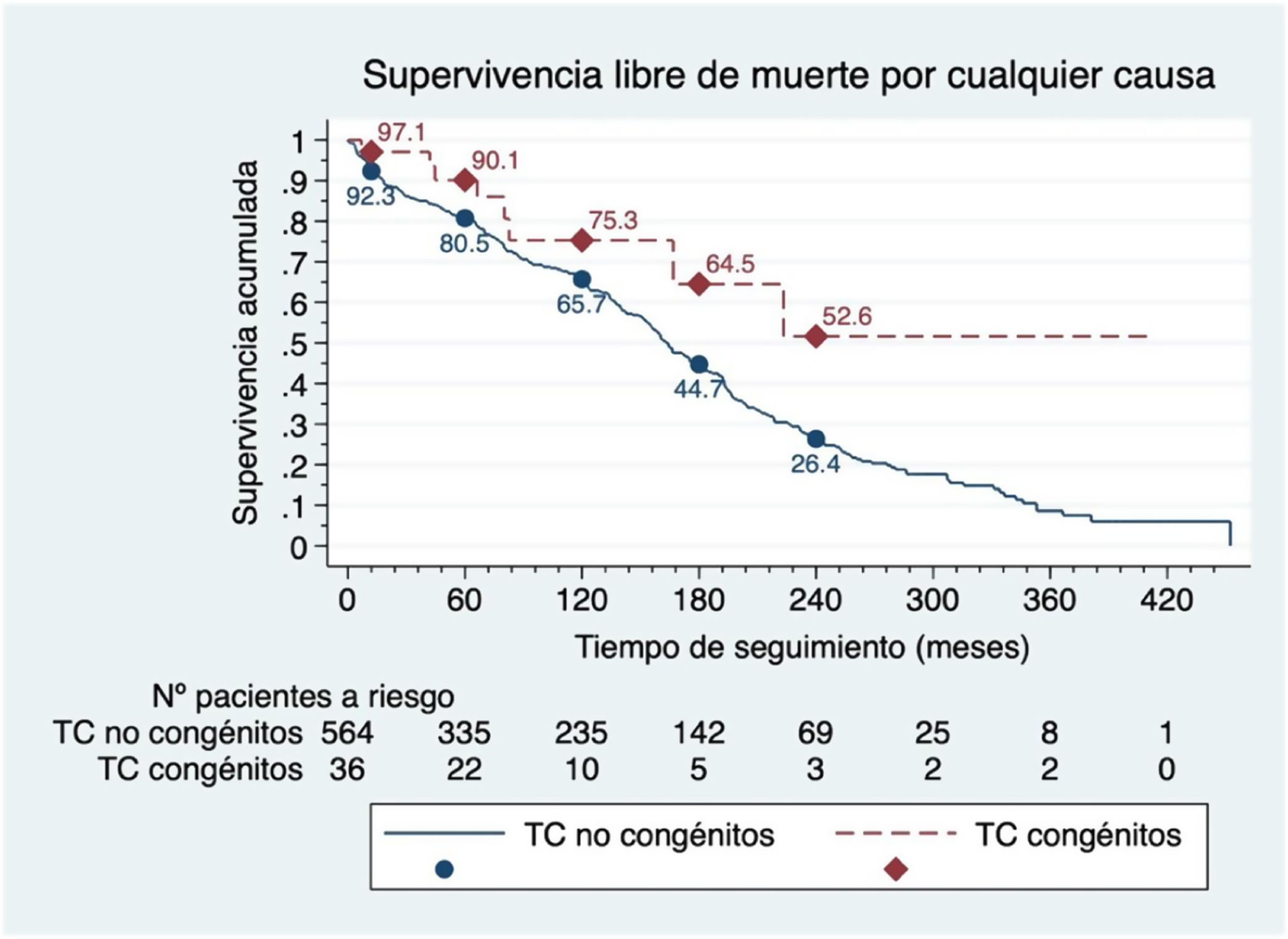
ResultadosSe incluyeron 636 pacientes trasplantados, de los cuales 37 tenían cardiopatía congénita. El porcentaje de pacientes trasplantados con cardiopatías congénitas ha aumentado; el 59,5% de los trasplantes de pacientes con cardiopatías congénitas tuvo lugar en los últimos 10años. La cardiopatía congénita más frecuente fue la transposición de grandes vasos. Los trasplantados con cardiopatías congénitas eran más jóvenes, tenían menos comorbilidades y un mayor número de intervenciones previas (p<0,05). No hubo diferencias significativas en el tiempo de circulación extracorpórea, reintervención por sangrado o estancia hospitalaria. La supervivencia del grupo de congénitos fue del 97,1%, del 90,1%, del 75,3% y del 52,6% a 1, 5, 10 y 20 años, respectivamente. Comparado con el grupo de no congénitos, los pacientes congénitos presentaron mayor supervivencia estadísticamente significativa (HR: 0,44; IC95%: 0,22-0,9; p=0,024).
ConclusionesEl número de pacientes con cardiopatía congénita que requieren trasplante está creciendo rápidamente. A pesar de su mayor complejidad, estos pacientes tienen resultados quirúrgicos similares y una mayor supervivencia a largo plazo. La planificación y la preparación del equipo son fundamentales.
Survival and the need for transplantation in patients with congenital heart disease have increased. This study aims to understand the perioperative characteristics and long-term survival of these patients after transplantation and to compare them with those of patients with non-congenital heart disease.
MethodsPatients who underwent a heart transplant at our center from 1984 to 2023 were included. A retrospective cohort study (congenital/non-congenital) with long-term follow-up was conducted. Statistical analysis was performed using Stata.
ResultsA total of 636 transplanted patients were included, of which 37 had congenital heart disease. The number of transplanted patients with congenital heart disease has increased; 59.5% of such patients was transplanted in the last 10years. The most frequent congenital heart disease was the transposition of great arteries. Transplanted patients with congenital heart diseases were younger, had fewer comorbidities, and a higher number of previous interventions (P<.05). There were no significant differences in extracorporeal circulation time, reoperation for bleeding, or hospital stay. The survival rates for the congenital group were 97.1%, 90.1%, 75.3%, and 52.6% at 1, 5, 10, and 20years, respectively. Compared to the non-congenital group, congenital patients had significantly higher survival rates (HR: 0.44; 95%CI: 0.22-0.9; P=.024).
ConclusionsThe number of congenital heart disease patients requiring transplantation is growing sharply. Despite their greater complexity, these patients have similar surgical outcomes and better long-term survival. Team planning and preparation will be crucial.
Los avances en el diagnóstico, la cirugía y el manejo postoperatorio han permitido que una mayor proporción de pacientes con cardiopatías congénitas (CC) lleguen a la edad adulta. Actualmente, en España, el número de adultos con CC supera al de la población pediátrica1. Se ha observado que una parte significativa de estos adultos desarrollan insuficiencia cardíaca avanzada refractaria al tratamiento médico y que no puede ser corregida quirúrgicamente, por lo que acaban requiriendo un trasplante cardíaco (TC). Aunque estos pacientes suelen presentar menos comorbilidades y una buena supervivencia a largo plazo2, el TC en este grupo es particularmente desafiante.
Primero de todo, se trata de un grupo con elevada complejidad anatómica que requiere un estudio de imagen previo para la comprensión de la anatomía de cada paciente. Diversos autores han elaborado guías técnicas3 para intentar simplificar el abordaje quirúrgico y ayudar a la planificación del TC. En algunos casos se requerirán técnicas como canulación periférica, reconstrucción de las estructuras previo al implante o hipotermia profunda.
La mayoría de los pacientes presentan un alto número de cirugías previas paliativas o incluso TC previo. No es infrecuente que los accesos vasculares habituales estén trombosados y que haya adherencias en el mediastino, por lo que será importante una coordinación entre el grupo extractor y el grupo implantador para la optimización del tiempo de isquemia.
La CC además presenta impacto en otros órganos. como el hígado o los pulmones4. En los pacientes con corazón univentricular y cirugía de Fontan son indicación de TC las arritmias, la enteropatía pierde-proteínas, la bronquitis plástica y la enfermedad hepática5. En algunos casos pueden precisar trasplante combinado corazón-hígado.
MétodosDiseño del estudio e inclusión de pacientesSe trata de un estudio de cohortes retrospectivo. Se han incluido todos los pacientes intervenidos de TC en el Hospital de la Santa Creu i Sant Pau (Barcelona) desde el año 1984 hasta el 2023. Se establecieron dos grupos de comparación según la cardiopatía de base: cohorte cardiopatía congénita (C) y cohorte no congénita (NC).
Fuentes de informaciónLos datos de los pacientes se han obtenido de la base de datos del servicio de cirugía cardíaca de nuestro centro (disponible desde 2009) y del registro de trasplantados cardíacos de la Unidad de Insuficiencia Cardiaca del mismo hospital. Los datos relacionados con las variables perioperatorias de los pacientes únicamente incluyen aquellos intervenidos a partir de 2009 (fecha en que se inició nuestra base de datos). Para la supervivencia al seguimiento, se ha incluido la muestra completa.
Variables- -
Variables preoperatorias: edad, hipertensión arterial, dislipemia, diabetes mellitus, hábito tabáquico, cirugía previa y tipo de CC.
- -
Variables intraoperatorias: tiempo de circulación extracorpórea (CEC).
- -
Variables postoperatorias: necesidad de reintervención por sangrado, tiempo de estancia en la unidad de cuidados intensivos y tiempo de estancia postoperatoria global.
- -
Seguimiento: tiempo de seguimiento y supervivencia libre de muerte por cualquier causa.
Los datos se analizaron con el paquete estadístico de datos Stata (Stata BE 17.0 para Mac de StataCorp). Las variables continuas se presentan como media y desviación estándar o mediana y rango intercuartílico (IQR) según presenten distribución normal o no paramétrica; las variables categóricas se muestran en forma de frecuencia absoluta y porcentaje.
Para analizar la distribución temporal de los TC en el grupoC sobre el global de la muestra se establecieron intervalos de 5años.
Para comparar las diferencias entre grupos de las variables continuas se usó la t de Student o la prueba de U de Mann-Witney-Wilcoxon (suma de rangos), según su distribución fuera normal o no paramétrica, respectivamente. Para variables categóricas se usó la prueba de chi cuadrado o la prueba exacta de Fisher, según correspondiera.
Para el análisis de supervivencia libre de muerte de cualquier causa se estimó la HR —siendo la cohorte NC el grupo control—, se calcularon las curvas de supervivencia acumulada libre del evento, y dichas curvas se compararon con la prueba de Mantel-Cox (log rank test).
Se estableció el nivel de significación para valores de p<0,05, o rango del intervalo de confianza del 95% del RR y HR que no incluya la unidad.
Consideraciones éticasEste estudio respeta los principios establecidos en la Declaración de Helsinki (2000), en el Convenio del Consejo de Europa relativo a los derechos humanos y la biomedicina (BOE 20 de octubre de 1999). Así mismo se ajusta a los requisitos establecidos en la legislación española en el ámbito de la investigación médica (Ley 14/2007 de 3 de julio, BOE de 4 de julio) y la protección de datos de carácter personal (Ley Orgánica 3/2018, BOE de 5 de diciembre). Debido a la naturaleza observacional y retrospectiva del estudio, se desestimó la necesidad de consentimiento informado individual de cada paciente.
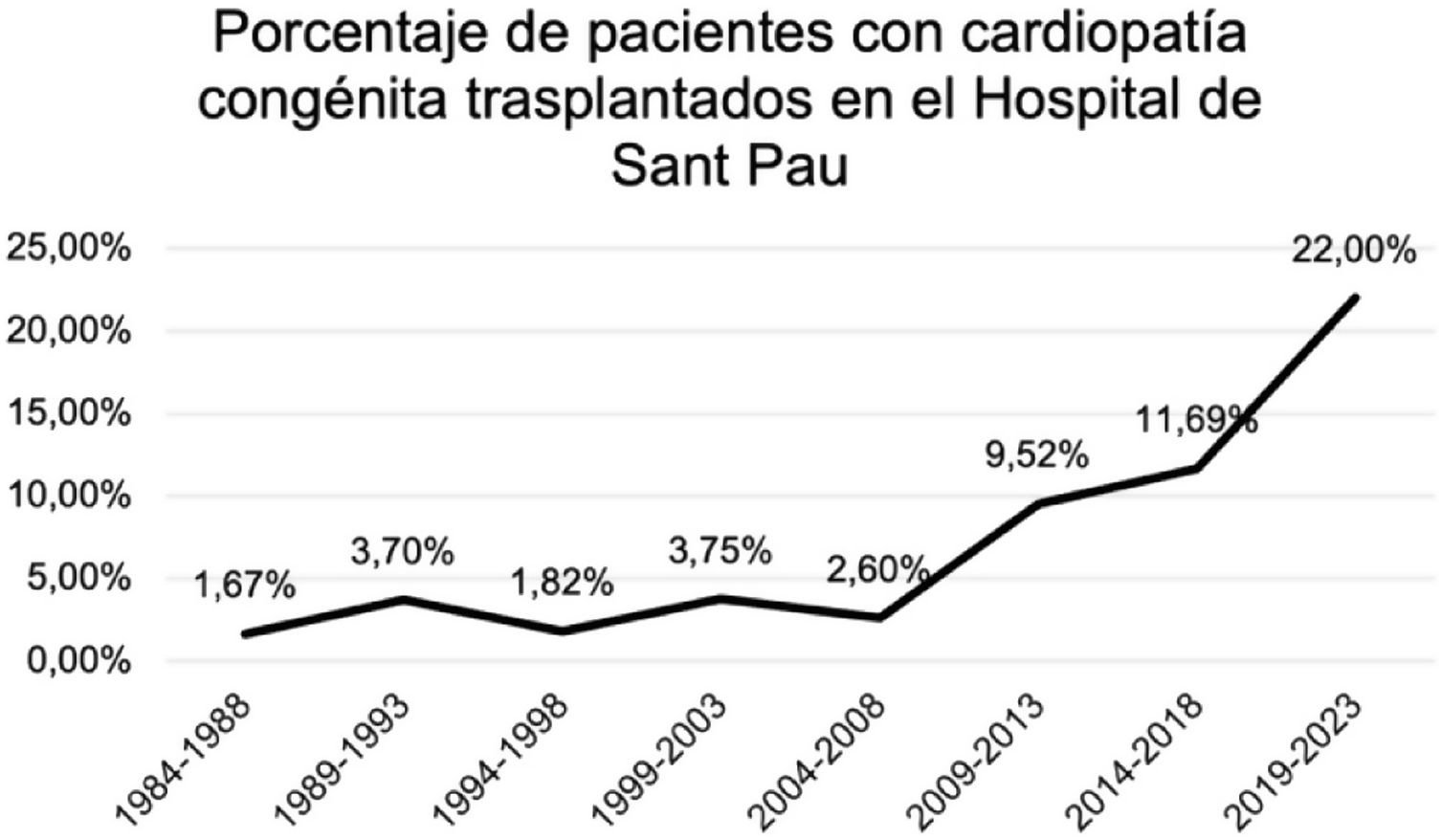
ResultadosSe incluyeron 636 pacientes trasplantados en nuestro centro entre los años 1984 y 2023. Del total, 37 (5,82%) correspondieron a pacientes con CC, de los cuales 22 (59,5%) fueron trasplantados en los últimos 10años (fig. 1). Hasta el año 2009, el número de pacientes trasplantados con CC se mantenía por debajo del 5%, pero a partir de ese año se observa un aumento progresivo, representando el 22% de los trasplantados en los últimos 4años (fig. 2).
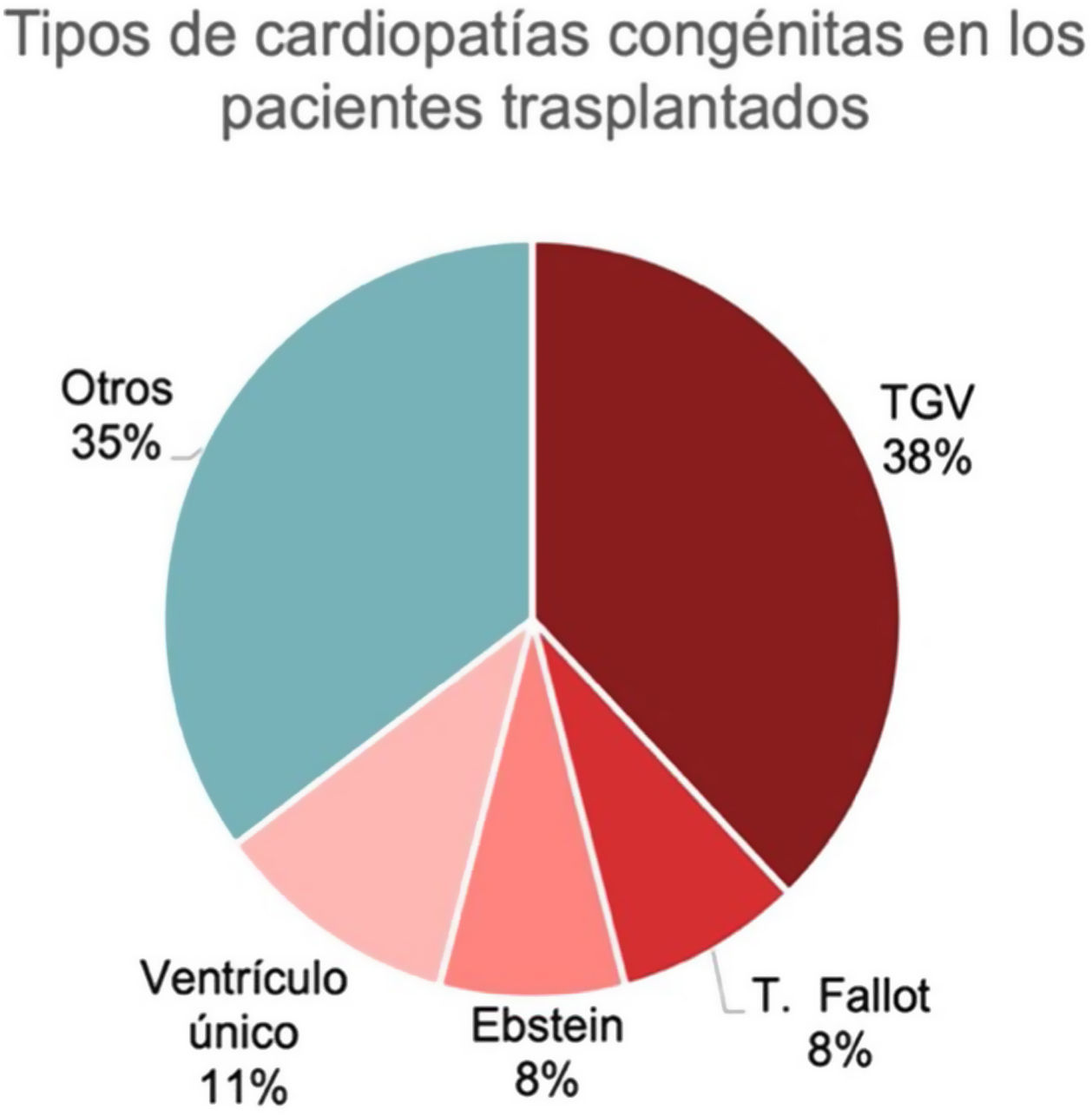
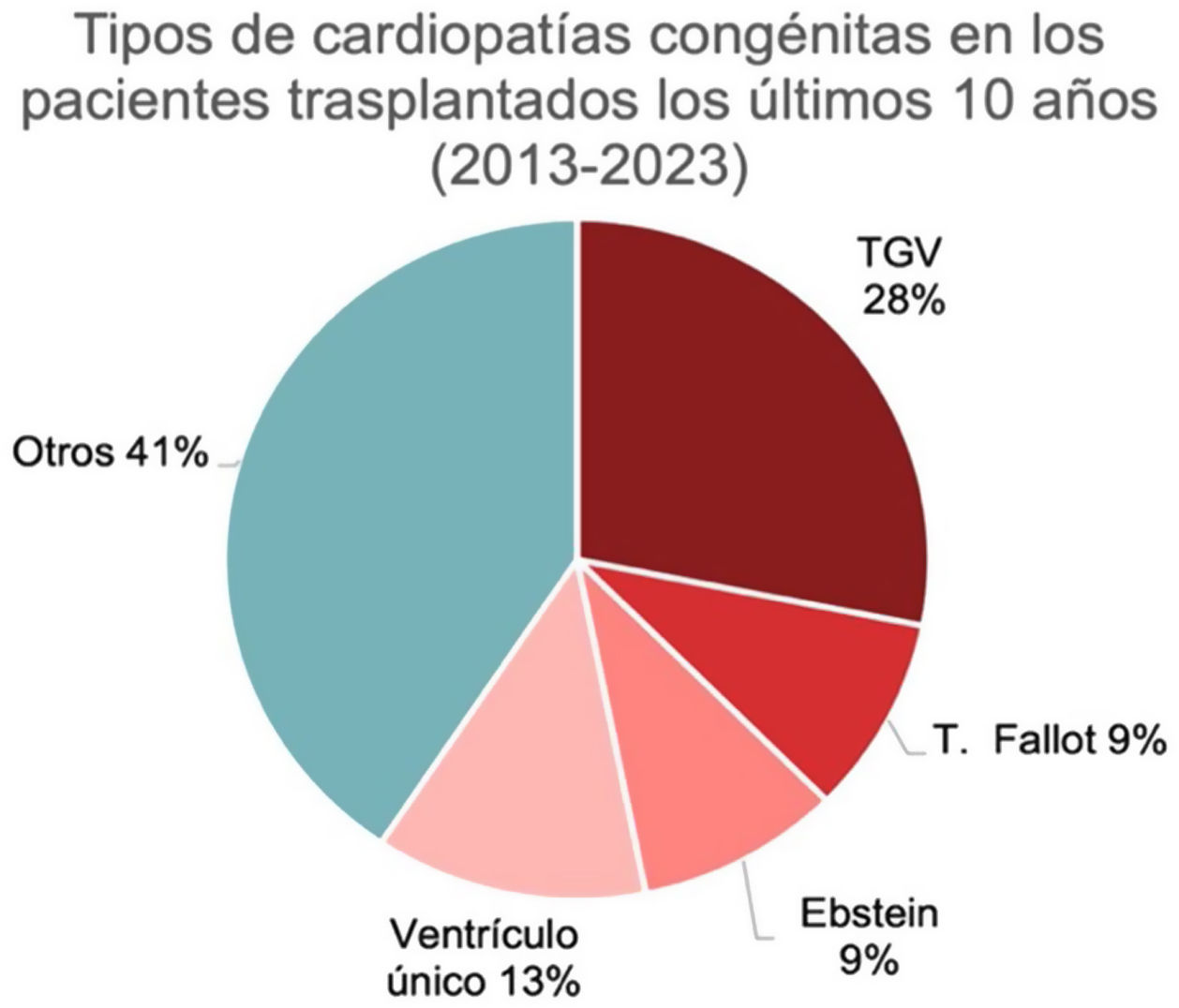
La CC de base más frecuente fue la transposición de grandes vasos (TGV) completa, observada en 14 pacientes (38%) e incluyendo la L-TGV y D-TGV, seguida del ventrículo único en 4 pacientes (10,8%). Otras causas incluyeron tetralogía de Fallot, anomalía de Ebstein y un grupo heterogéneo de otras patologías, como la displasia arritmogénica de ventrículo derecho y valvulopatías terminales, entre otras (fig. 3). Desglosamos la muestra e incluimos únicamente los pacientes intervenidos los últimos 10años para ver si había cambios en la tipología de CC respecto el total de la muestra (fig. 4).
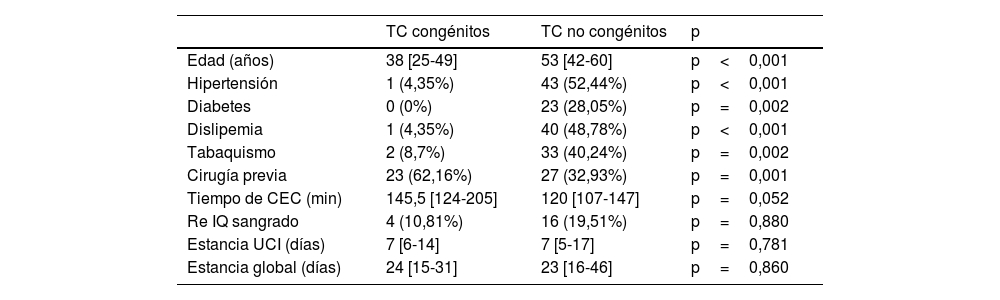
En la tabla 1 se muestran las características preoperatorias. La mediana de edad del grupoC es de 38años (IQR: 25-49), significativamente menor que la edad mediana del grupo NC (p<0,001). Solo 2 pacientes (5,4%) del grupoC presentaron algún factor de riesgo cardiovascular. También destaca el elevado porcentaje de pacientes con cirugías previas en el grupoC (23 pacientes [62,16%]). La reparación más frecuente en esta cohorte fue la corrección tipo switch auricular de la TGV: Mustard (3 pacientes) y Senning (5 pacientes). En 3 pacientes se había realizado la corrección de Glenn y un paciente presentaba circulación de Fontan completa. El resto de los pacientes presentaban fístulas previas, banding pulmonar, cierres de comunicación interventricular, entre otras reparaciones.
Tabla comparativa de las características pre, intra y postoperatorias de ambos grupos (congénitos/no congénitos)
| TC congénitos | TC no congénitos | p | |
|---|---|---|---|
| Edad (años) | 38 [25-49] | 53 [42-60] | p<0,001 |
| Hipertensión | 1 (4,35%) | 43 (52,44%) | p<0,001 |
| Diabetes | 0 (0%) | 23 (28,05%) | p=0,002 |
| Dislipemia | 1 (4,35%) | 40 (48,78%) | p<0,001 |
| Tabaquismo | 2 (8,7%) | 33 (40,24%) | p=0,002 |
| Cirugía previa | 23 (62,16%) | 27 (32,93%) | p=0,001 |
| Tiempo de CEC (min) | 145,5 [124-205] | 120 [107-147] | p=0,052 |
| Re IQ sangrado | 4 (10,81%) | 16 (19,51%) | p=0,880 |
| Estancia UCI (días) | 7 [6-14] | 7 [5-17] | p=0,781 |
| Estancia global (días) | 24 [15-31] | 23 [16-46] | p=0,860 |
CEC: circulación extracorpórea; Re IQ: reintervención quirúrgica; TC: trasplante cardíaco; UCI: unidad de cuidados intensivos.
Respecto a las variables intraoperatorias y postoperatorias (tiempo de CEC, necesidad de reintervención por sangrado, estancia en cuidados intensivos y estancia hospitalaria global), no se encontraron diferencias significativas entre ambos grupos (tabla 1). La mediana del tiempo de seguimiento fue de 6,6años (IQR: 0,8-14,4). La supervivencia del grupoC fue del 97,1%, del 90,1%, del 75,3% y del 52,6% a 1, 5, 10 y 20años, respectivamente, siendo significativamente mayor que la del grupoNC (HR: 0,44; IC95%: 0,22-0,9; p=0,024) (fig. 5).
DiscusiónLos resultados de nuestro estudio muestran un aumento significativo en el número de pacientes con CC que requieren TC, especialmente en la última década. Este incremento puede atribuirse a los avances en el diagnóstico, las técnicas quirúrgicas y el manejo postoperatorio de las CC, lo que ha permitido que más pacientes con estas patologías lleguen a la edad adulta. Muchos de ellos pueden desarrollar insuficiencia cardiaca avanzada terminal y acaban necesitando un TC. A diferencia de otras series6, donde los TC de CC siguen representando una minoría, en nuestro centro el incremento también se ha visto en la proporción de pacientes con CC del global de trasplantados (llegando a superar el 20% en los últimos 5años).
Hemos observado grandes diferencias en las características preoperatorias de ambos, todas ellas estadísticamente significativas. La cohorteC se trata de un grupo mucho más joven y con una comorbilidad mucho menor respecto a factores de riesgo cardiovascular. Estos resultados coinciden con los datos de las series publicadas en la literatura6,7. Cabe destacar también el elevado número de cirugías previas en el grupoC, dato también esperable debido a la necesidad de cirugías paliativas o correctoras de estos pacientes durante la edad pediátrica8. Las cirugías previas y la variabilidad anatómica hacen que sea un grupo particularmente complejo. La presencia de adherencias importantes esternales suele conllevar necesidad de canular los vasos femorales y aumenta la complejidad y la posibilidad de complicaciones de estos trasplantes. Además, la presencia de hipertensión pulmonar o daños en otros órganos subraya la importancia de un enfoque multidisciplinario y bien coordinado9. A menudo, para comprender la anatomía de estos pacientes es necesario una planificación quirúrgica exhaustiva, utilizando herramientas avanzadas como la reconstrucción 3D con tomografía computarizada multimodal. En nuestro centro este tipo de tecnología se ha utilizado en los últimos años y se prevé que sea una herramienta cada vez más común.
En nuestro estudio, el tipo de cardiopatía más frecuente fue la TGV, y solo disponíamos de 4 pacientes con patología de ventrículo único (3 pacientes con cirugía de Glenn y un paciente con Fontan completo). Como sucede en muchos centros, el escaso número de pacientes en la serie no permite un análisis por tipo de CC, lo que sería muy interesante debido a las diferencias fisiológicas y anatómicas de las diversas etiologías. Según el metaanálisis de Doumouras et al.9, que incluye 899 pacientes con CC, la mortalidad precoz era superior en los pacientes con cirugía de Glenn o Fontan previa. Jayakumar et al.10 analizaron 35 pacientes trasplantados con corazón univentricular: 11 Glenn y 24 Fontan. Hubo 9 fallecimientos en el grupo Fontan y únicamente uno en el grupo Glenn, presentando una supervivencia a 1año del 63% versus del 90%, respectivamente. Aun así, las diferencias no fueron estadísticamente significativas (p=0,06), seguramente debido al tamaño muestral.
Respecto a la supervivencia de ambos grupos, en nuestra serie hemos encontrado mejor supervivencia en el grupoC, incluso durante el primer año postoperatorio. Estos datos son diferentes a los encontrados en la literatura, donde usualmente se atribuye al grupoC una mayor mortalidad precoz debida a mayor fallo primario del injerto, infarto cerebral y hemorragia7,9. De hecho, nosotros no hemos encontrado diferencias entre ambos grupos en cuanto a tiempo de CEC, reintervención por sangrado o estancia en la UCI. Esto se puede deber a la escasa representación en el grupoC de patología univentricular, que, aunque con poca evidencia por falta de estudios, son los que parecen tener mayor riesgo de mortalidad precoz11.
Uno de los hallazgos más destacables de nuestro estudio es la supervivencia a largo plazo significativamente mayor en el grupoC en comparación con el grupoNC. Esta diferencia podría explicarse por varias razones. En primer lugar, los pacientes con CC eran más jóvenes y presentaban menos comorbilidades al momento del trasplante, lo que puede haber contribuido a mejores resultados postoperatorios. Por otro lado, los pacientes con CC tienen menos riesgo de muerte por neoplasias malignas, infección, rechazo y enfermedad vascular del injerto (aunque solo se encuentran diferencias estadísticamente significativas en cuanto a las neoplasias)9. Todo esto muy probablemente relacionado con la edad. De hecho, en un estudio de cohortes apareadas12, los pacientes con CC presentaron mayor mortalidad al año, pero no se encontraron diferencias estadísticamente significativas en cuanto a supervivencia de ambos grupos a 18años.
La inclusión de estos pacientes en la lista de espera para el TC debe considerarse cuidadosamente, ya que, a pesar de tener una mayor mortalidad en la lista de espera y una mayor morbimortalidad peritrasplante13, su supervivencia a largo plazo es superior a la de los pacientes con cardiopatías adquiridas. Según el último informe de la Sociedad Internacional de Trasplante Cardíaco y Pulmonar, la supervivencia media de los pacientes con CC que sobreviven al primer año tras el TC es de 15años, en comparación con los 10años de los pacientes trasplantados por cardiopatía isquémica o los 12años de aquellos con cardiopatía no isquémica. Un desafío adicional es la sensibilización al antígeno anti-HLA, especialmente en pacientes con cirugías previas con CEC que han requerido múltiples transfusiones sanguíneas. También es un factor de riesgo para la alosensibilización haber recibido homoinjertos, todo ello frecuente en el grupoC. Asimismo, en algunas ocasiones se precisan donantes especiales (no candidatos a donar el pulmón) para utilizar el tronco y la bifurcación pulmonar del donante en la reconstrucción de la circulación pulmonar proximal del receptor. Estos dos hechos disminuyen la posibilidad de encontrar donantes compatibles, lo que aumenta el tiempo en lista de espera para TC14,15.
La ausencia de cardiólogos y cirujanos con experiencia en CC en las unidades de TC puede reducir la probabilidad de que estos pacientes sean incluidos en las listas de espera. Datos recientes indican un aumento significativo en la supervivencia de estos pacientes cuando cardiólogos con experiencia en CC se integran en los equipos de trasplante y los trasplantes son realizados por cirujanos cardíacos con experiencia en estas patologías16. Aunque la mortalidad a largo plazo es menor, es crucial que estos pacientes sean atendidos en unidades especializadas con cardiólogos y cirujanos expertos en CC17.
ConclusionesNuestro estudio demuestra que el número de pacientes con CC que requieren TC está creciendo y que, a pesar de los desafíos, estos pacientes pueden lograr resultados quirúrgicos similares o mejores que los pacientes con cardiopatías no congénitas. La clave para mejorar aún más estos resultados radica en la preparación y la planificación adecuada del equipo de trasplante, así como en un enfoque multidisciplinario y continuo en el manejo de estos pacientes complejos.
Conflicto de interesesNinguno.