El foramen oval permeable presenta una incidencia del 25% en adultos y la mayoría se descubre de manera incidental. Existe controversia sobre las indicaciones de su cierre, justificándose el cierre percutáneo con el uso de dispositivos, dada la baja complejidad del procedimiento y la baja incidencia de complicaciones. Las complicaciones a largo plazo de los dispositivos utilizados no son bien conocidas, habiéndose descrito la mayoría en la literatura a través de casos clínicos. Se describen tres casos clínicos de complicaciones atípicas sobre dispositivos de cierre de foramen oval permeable: una endocarditis tardía, una endocarditis temprana y una erosión del techo de la aurícula. Es imprescindible el seguimiento a largo plazo de los pacientes con dispositivos intracardiacos, ya que existe una tasa de complicaciones a largo plazo que, a pesar de ser baja, conlleva una morbimortalidad asociada considerable.
Patent foramen ovale has an incidence of up to 25% in adults. Most cases are discovered incidentally and indications for closure are controversial. Percutaneous closure with the aid of devices is justified due to the low complexity of the procedure and the low incidence of complications. The long-term complications of the devices used are not well known and most have been described in the literature through clinical cases. We present three case reports of atypical complications of patent foramen ovale closure devices: late-onset infective endocarditis, early-onset infective endocarditis and atrial roof erosion. Long-term follow-up of patients with intracardiac devices is essential since there is a long-term complication rate that, despite being low, carries considerable associated morbidity and mortality.
El foramen oval permeable (FOP) es consecuencia de la fusión incompleta del septum primum y secundum tras el nacimiento. Presenta una incidencia del 25% en adultos y la mayoría se descubre de manera incidental1,2. Existe controversia sobre las indicaciones de su cierre por su relación con entidades como el ictus criptogénico y la migraña, sobre todo cuando se asocia a aneurismas del septo interauricular, hipermobilidad del mismo o en tamaño mayor o igual a 2 mm. Se justifica el cierre percutáneo con el uso de dispositivos dada la baja complejidad del procedimiento y la baja incidencia a priori de complicaciones (<1%)1–3. A pesar de ello, las complicaciones a largo plazo de los dispositivos utilizados no son bien conocidas, habiéndose descrito la mayoría en la literatura a través de casos clínicos, requiriendo, en muchas ocasiones, de una cirugía con circulación extracorpórea para extracción del dispositivo, con un aumento de morbimortalidad considerable4,5.
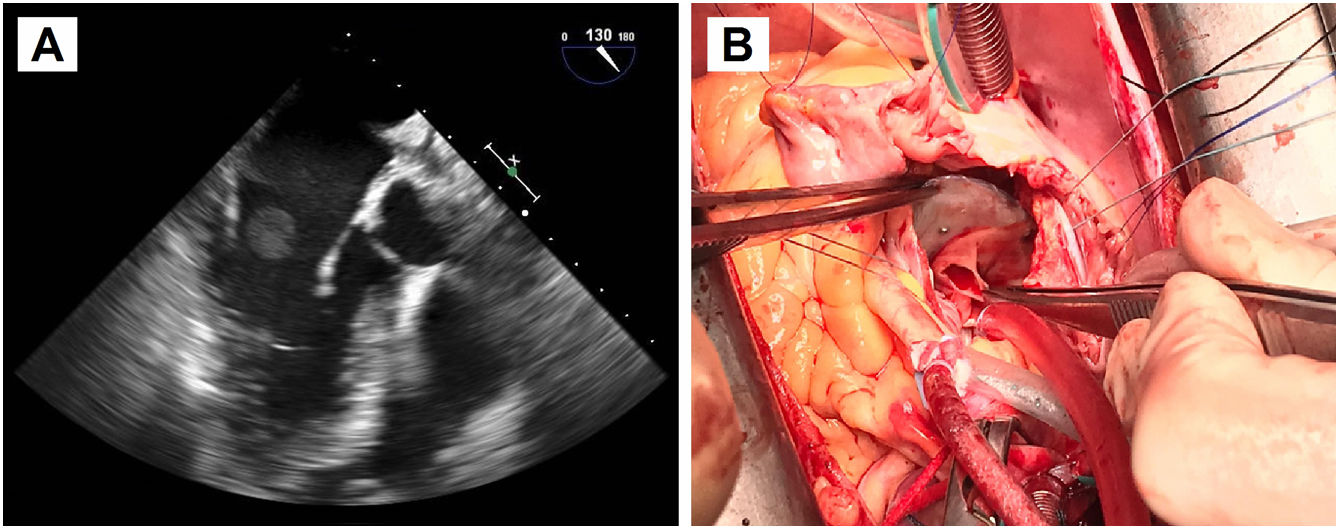
Caso clínico 1Se presenta un caso clínico de un hombre de 52 años con antecedentes de hipertensión arterial, hipercolesterolemia, migraña y adenocarcinoma de colon intervenido libre de enfermedad. Se detectó un FOP como estudio etiológico de un ictus isquémico en territorio de la arteria cerebral media derecha, llevándose a cabo su cierre percutáneo por vía venosa femoral con un dispositivo de 24 mm, sin complicaciones. Tres años después, el paciente presentó un síndrome febril con hemocultivos positivos para Staphylococcus aureus meticilín-sensible, por lo que se inició tratamiento con cloxacilina y daptomicina. En la ecocardiografía transtorácica no se apreciaron hallazgos patológicos, pero en la ecocardiografía transesofágica se objetivó una masa móvil de gran tamaño anclada a la vertiente auricular izquierda del dispositivo de cierre de FOP, con protrusión hacia la válvula mitral, compatible en ese contexto con vegetación endocardítica (fig. 1A). Se decidió cirugía urgente por el gran tamaño de la masa, bajo circulación extracorpórea y con pinzado aórtico. Se procedió a la resección del dispositivo de cierre de FOP que presentaba un absceso adherido en la vertiente auricular izquierda. Existía una endotelización incompleta del mismo (fig. 1B). Posteriormente, se reconstruyó el septo interauricular con parche de pericardio heterólogo. La evolución postoperatoria del paciente fue satisfactoria, terminando antibioterapia ambulatoria1.
A: Ecocardiografía transesofágica preoperatoria. Se aprecia la masa de gran tamaño anclada al dispositivo de cierre de FOP, en la vertiente auricular izquierda, que protruye hacia la válvula mitral. B: Fotografía del campo quirúrgico. Atriotomía derecha para acceso al septo interauricular donde se encuentra anclado el dispositivo de cierre de FOP, con endotelización incompleta. Resección del dispositivo objetivándose en la vertiente auricular izquierda un absceso adherido.
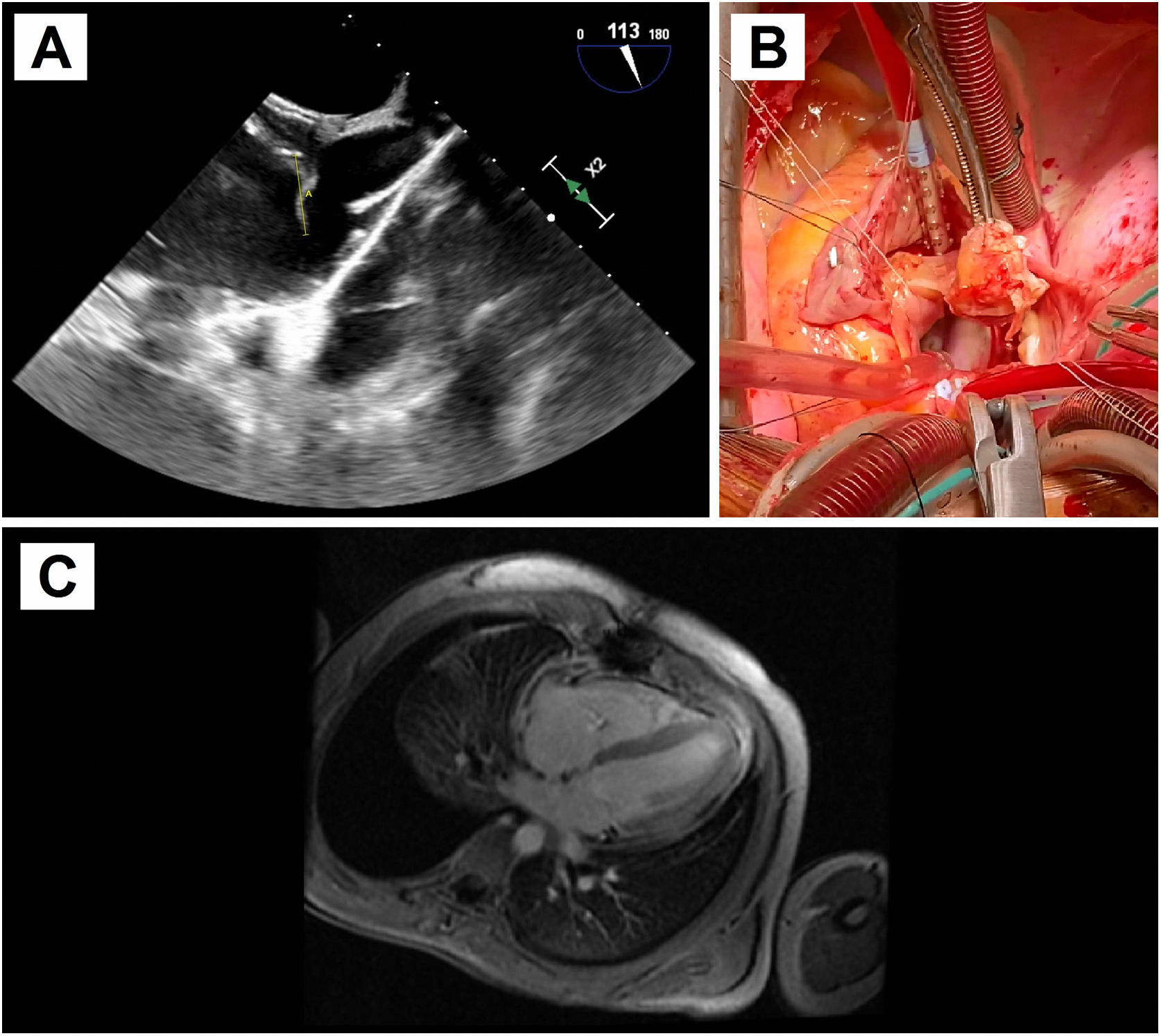
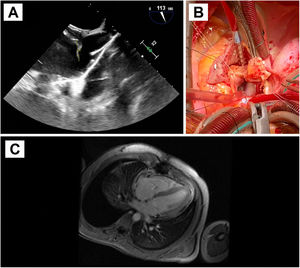
Hombre que 17 años de edad con antecedente de resección de teratoma pineal hace siete años. Presentaba una recidiva del teratoma pineal, detectándose en el estudio preoperatorio un FOP. Se decidió cierre del mismo de forma percutánea por vía venosa femoral con un dispositivo de 20 mm, sin complicaciones, para evitar embolismos paradójicos ante necesidad de reintervención neuroquirúrgica por craniectomía suboccipital en posición de sedestación. Seis meses después del implante del dispositivo y un mes y medio tras la resección del teratoma recidivado, con estudio oncológico libre de enfermedad, presentó un síndrome febril con hemocultivos positivos para Staphylococcus aureus meticilín-sensible, iniciándose tratamiento con cloxacilina y daptomicina. No se encontraron hallazgos en la ecocardiografía transtorácica, excepto una insuficiencia tricúspide ligera-moderada no presente previamente al implante del dispositivo, pero se evidenció en la ecocardiografía transesofágica una masa filamentosa móvil, de 1,9 cm, adherida al disco de aurícula derecha del dispositivo de cierre de FOP, próxima a la desembocadura de la vena cava superior, compatible con vegetación sobre el dispositivo (fig. 2A). Dado el tamaño de la vegetación y el germen identificado, se decidió cirugía urgente.
A: Ecocardiografía transesofágica preoperatoria. Se evidencia una masa filamentosa móvil adherida al disco de aurícula derecha del dispositivo de cierre de FOP, próxima a la desembocadura de la vena cava superior, compatible con vegetación sobre el dispositivo. B: Fotografía del campo quirúrgico. Atriotomía derecha para acceso al septo interauricular donde se encuentra anclado el dispositivo de cierre de FOP, con endotelización completa. Resección del dispositivo objetivándose en la vertiente auricular derecha la vegetación filamentosa. C: Resonancia magnética cardiaca postoperatoria. Se aprecia el engrosamiento pericárdico sobre pared ventricular con captación de contraste sugestivo de inflamación.
Bajo circulación extracorpórea y pinzado aórtico, se retiró el dispositivo con la vegetación anclada a la cara auricular derecha, requiriendo la reconstrucción del septo interauricular con parche de pericardio heterólogo (fig. 2B). Como habitualmente se hace, la cirugía se realizó bajo monitorización con ecocardiografía transesofágica, con resultado postoperatorio sin valvulopatías y con buena función biventricular, sin cortocircuito residual. No obstante, posteriormente se evidenció en la ecocardiografía transtorácica de control una insuficiencia tricúspide libre producida por falta de movilidad de los tres velos, de forma prácticamente simétrica, sin alteración estructural de los mismos, aparentando de funcional, pero sin asociar disfunción ni dilatación ventricular derecha significativa, ni otra alteración. El paciente se encontraba completamente asintomático, por lo que tras tres días de tratamiento depletivo, se repitió el estudio. Se encontró la insuficiencia tricúspide ligera-moderada como preoperatoriamente, con discreta disminución del diámetro ventricular derecho, pareciendo por tanto relacionado a sobrecarga de volumen en el postoperatorio inmediato.
Evolución posterior satisfactoria. Sin embargo, reingresó tras finalizar tratamiento antibiótico ambulatorio por disnea a moderados esfuerzos con derrame pleural derecho que requirió toracocentesis. Presentaba elevación de marcadores analíticos inflamatorios y se evidenciaba nuevamente aumento de la insuficiencia tricúspide asociado a desplazamiento septal inspiratorio secundario a posible fisiología constrictiva, sin dilatación de la vena cava inferior. Se completó estudio con resonancia magnética cardiaca, que objetivó derrame pericárdico ligero global y engrosamiento pericárdico con captación de contraste, sugestivo de pericarditis constrictiva inflamatoria posquirúrgica (fig. 2C). Los hemocultivos fueron negativos. Se inició tratamiento antiinflamatorio con excelente respuesta clínica y de marcadores analíticos, por lo que junto a la captación de contraste pericárdico como predictor de buena respuesta, se manejó de forma conservadora, pendiente de evaluar evolución a largo plazo6.
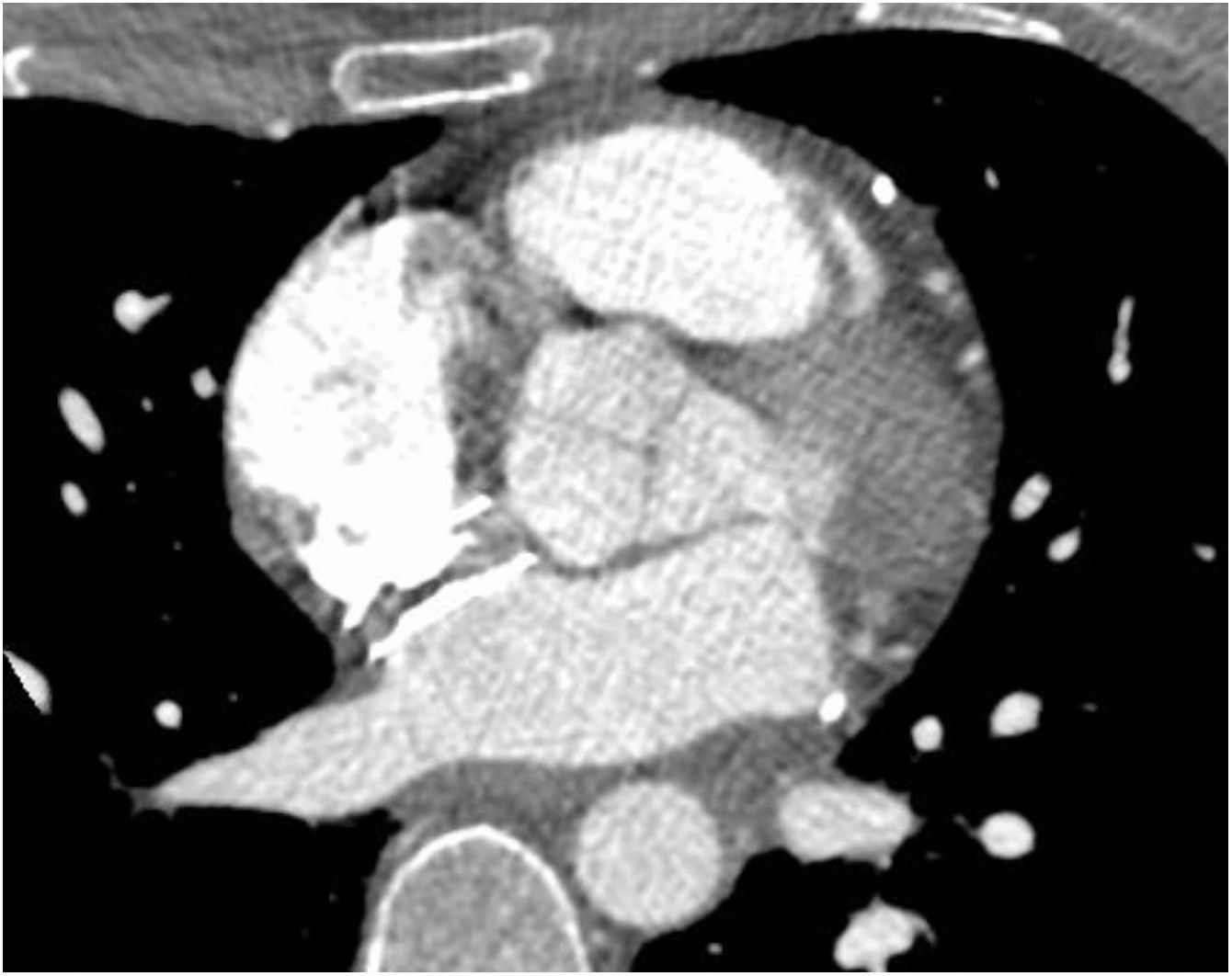
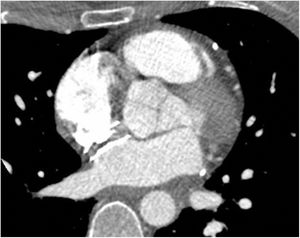
Caso clínico 3Por último, se describe el caso de una mujer de 40 años, con antecedente de ictus isquémico hacía dos años, sin secuelas, siendo diagnosticada de FOP y realizándose su cierre por vía percutánea venosa femoral con dispositivo de 24 mm. Presentó dolor torácico opresivo asociado a disnea, junto con hipotensión, evidenciándose en la ecocardiografía taponamiento cardiaco, que requirió pericardiocentesis con salida de unos 250 mL de contenido hemático. Se completó el estudio con tomografía computarizada, que objetivaba la aorta de calibre normal y descartaba síndrome aórtico agudo. El dispositivo de cierre de FOP contactaba íntimamente, a 1-2 mm, con la pared aórtica, con el techo de la aurícula izquierda y la entrada de la vena cava superior a la aurícula derecha, pero sin identificar claramente punto de solución de continuidad de la pared cardiaca (fig. 3). También se realizó ecocardiografía transesofágica, con ausencia de flujo a través del dispositivo o cámaras cardiacas. Tras discutir el caso en sesión multidisciplinar, se decidió retirada quirúrgica del dispositivo de cierre de FOP. No se encontró zona sangrante de las cavidades cardiacas, pero sí se habían establecido adherencias en el techo de la aurícula izquierda como consecuencia de posible erosión de la misma por el dispositivo. Se retiró el dispositivo y se realizó la reconstrucción del septo interauricular con parche de pericardio heterólogo. La evolución postoperatoria transcurrió sin incidencias.
Tomografía computarizada preoperatoria tras drenaje del derrame pericárdico. El dispositivo de cierre de FOP contacta íntimamente, a 1-2 mm, con la pared aórtica, con el techo de la aurícula izquierda y la entrada de la vena cava superior a la aurícula derecha, pero sin identificar claramente punto de solución de continuidad de la pared cardiaca.
Se justifica el cierre percutáneo del FOP con el uso de dispositivos, dada la baja complejidad del procedimiento y la baja incidencia de complicaciones1–3. Menos del 1% de dispositivos de cierre de FOP implantados de forma percutánea requiere su retirada. Las indicaciones para la extracción de dispositivos incluyen, de mayor a menor frecuencia, la reacción alérgica al níquel que habitualmente es infradiagnosticada y puede manifestarse como dolor torácico, la presencia de cortocircuito residual, la trombosis y la perforación. También puede darse dolor torácico por otras causas no explicadas, deformación o malposición del dispositivo, embolización y, raramente, la endocarditis del dispositivo5.
La endocarditis infecciosa es una complicación excepcional del cierre percutáneo de FOP. Respecto a todos los dispositivos intracardiacos, solo se ha descrito en el 4-8%, mientras que el riesgo llega al 20% en válvula protésicas1. Está recomendada la profilaxis antibiótica ante procedimientos dentales que supongan manipulación de la región gingival o periapical del diente, así como perforación de la mucosa oral, pero solo tras los seis primeros meses del implante del dispositivo si no queda cortocircuito residual. Es una enfermedad mortal, asociada con una morbilidad significativa, que se manifiesta de forma heterogénea, según el órgano involucrado, la cardiopatía subyacente, el microorganismo implicado y la presencia de complicaciones1,7. Lo más habitual dentro de la escasa literatura al respecto, es que sea una complicación tardía tras el implante del dispositivo, como en el caso clínico 1, siendo raro los primeros meses tras el implante como se describe en el caso clínico 2. Suele requerir la ecocardiografía transesofágica para evidenciar las lesiones endocardíticas ante la sospecha con hemocultivos positivos, y los pilares del tratamiento son la antibioterapia habitualmente durante seis semanas y la resección del dispositivo. Como existía en el caso clínico 1, se ha asociado a la endotelización incompleta del dispositivo, al igual que la trombosis7,8.
El derrame pericárdico tardío también es una complicación atípica tras el implante del dispositivo de cierre de FOP. Se da más frecuentemente de forma precoz, a las 12-96 h tras el implante, siendo raro de forma tardía y pudiendo asociarse a dolor torácico, como en el caso clínico 34,5,9,10. Habitualmente, es consecuencia de la erosión de la pared cardiaca, a pesar de no poder identificarse correctamente en las pruebas de imagen por el sellado que produce el dispositivo9. La zona de erosión puede ser la aurícula o la aorta, siendo lo más frecuente la aurícula izquierda. Podría estar relacionado con el tamaño y el tiempo desde el implante o podría existir una susceptibilidad individual4. Existen unos predictores ecocardiográficos de erosión del dispositivo: inclinación de la pared libre auricular hacia el seno transverso, anclaje de los discos entre la pared posterior y la aorta, y evidentemente la presencia de derrame pericárdico. Para prevenir la erosión del dispositivo, es importante evitar su sobredimensionado10.
Por otra parte, se ha encontrado que estos dispositivos pueden producir un aumento de las insuficiencias valvulares hasta seis meses tras su implante. Esto se explica por la alteración en las cámaras cardiacas que puede producir el dispositivo de cierre de FOP, desarrollando nuevas insuficiencias o empeorando las previas hasta en el 50% de los casos2. Esta es una de las posibles explicaciones a la insuficiencia valvular detectada en el caso clínico 2. En conclusión, es imprescindible el seguimiento a largo plazo de los pacientes con dispositivos intracardiacos, ya que existe una tasa de complicaciones a largo plazo que, a pesar de ser baja, conllevan una morbimortalidad asociada considerable. Además, dado el aumento de los procedimientos endovasculares, los procedimientos invasivos realizados y las comorbilidades de los pacientes, es probable que aumenten las complicaciones descritas.
Consideraciones éticasAprobado por el Comité de Ética de la Investigación con Medicamentos del Hospital Universitario y Politécnico La Fe.
FinanciaciónEste trabajo no ha recibido ningún tipo de financiación.
Conflicto de interesesLos autores declaran que no tienen intereses económicos en competencia o relaciones personales conocidas que puedan haber influido en el trabajo informado en este documento.