El quilopericardio es una entidad rara en pediatría. Las causas más frecuentes están asociadas a cirugía cardiaca, malformaciones del sistema linfático o idiopáticas.
ObjetivoPresentar el caso de un paciente con quilopericardio traumático, su metodología diagnóstica así como su resolución quirúrgica.
Caso clínicoPaciente varón de 6 años de edad, con antecedente de caída desde su propia altura. Radiografía de tórax con evidencia de cardiomegalia. Ecocardiograma con presencia de derrame pericárdico. Se realizó punción pericárdica, con drenaje de líquido de aspecto lechoso, similar al quilo. El tratamiento fue mediante colocación de sonda pericárdica y NPT, octeótrido y dieta con triglicéridos de cadena media persistiendo el drenaje. Se descartaron anomalías linfáticas por resonancia magnética. Se sometió a tratamiento quirúrgico mediante un abordaje toracoscópico, por falla en la respuesta al manejo conservador, con resultado favorable.
ConclusionesEl quilopericardio en niños se presenta en la mayoría de los casos después de una cirugía cardiovascular. El caso aquí presentado ha sido catalogado como traumático. Los pacientes con este padecimiento pueden cursar con síntomas graves de tamponade o asintomáticos como el caso aquí reportado. Cuando hay falla al tratamiento médico se debe resolver con cirugía de mínima invasión, con las ventajas ya conocidas de estos abordajes.
Chylopericardium is a rare occurrence in children. The most common causes are associated with cardiac surgery, malformations of the lymphatic system, idiopathic reasons, among others.
ObjectiveThe case is presented of a patient with traumatic chylopericardium, the diagnostic methodology, and in particular, its successful resolution by surgical means.
Clinical caseMale patient of 6 years old, previous accident of fall from patient's height. Chest x-ray showed evidence of cardiomegaly. An echocardiogram with pericardial effusion was performed. Pericardial puncture was performed with drainage of milky material, confirming chylous liquid. Treatment included pericardial catheterisation, total parenteral nutrition, octreotide, and diet with medium chain triglycerides, with persistent increased pericardial fluid. Lymphatic abnormalities were ruled out by MRI. He underwent surgical treatment due to failure of prior treatment. A thoracoscopic approach was adopted with a favourable outcome.
ConclusionsChylopericardium occurs in children in most cases after cardiovascular surgery. The case presented here was classified as idiopathic. Patients with this condition may present with severe symptoms, such as tamponade, or can be asymptomatic as in the case presented. If medical treatment fails, it should be resolved by surgery; the best choice is minimally invasive treatment with its well-known advantages.
El quilopericardio es la acumulación de quilo en el espacio pericárdico. Es una entidad poco frecuente en pediatría1,2. Las causas más frecuentes están asociadas a cirugía cardiaca o a malformaciones del sistema linfático, linfangiomas o incluso tumores mediastinales3–5. No siempre es posible establecer su etiología y se denomina a estos casos como idiopáticos6–9. La mayor parte de los reportes son en pacientes adultos1. Las pocas publicaciones que existen en niños se refieren a pacientes que fueron sometidos a alguna cirugía cardiovascular, siendo muy escasos los reportes de pericardio quiloso espontáneo en niños6–11.
El tratamiento inicialmente debe ser médico, utilizando nutrición parenteral, dietas con triglicéridos de cadena media y en algunos casos se ha recomendado el uso de octreótido. Cuando existe falla al tratamiento médico, si la sintomatología inicial es grave o el drenaje es elevado se debe considerar el tratamiento quirúrgico, que consiste en la ligadura del conducto torácico10–14.
El objetivo de este trabajo es presentar el caso de un niño que desarrolló quilopericardio al parecer como consecuencia de la caída que sufrió, su metodología diagnóstica así como su resolución exitosa mediante cirugía de mínima invasión.
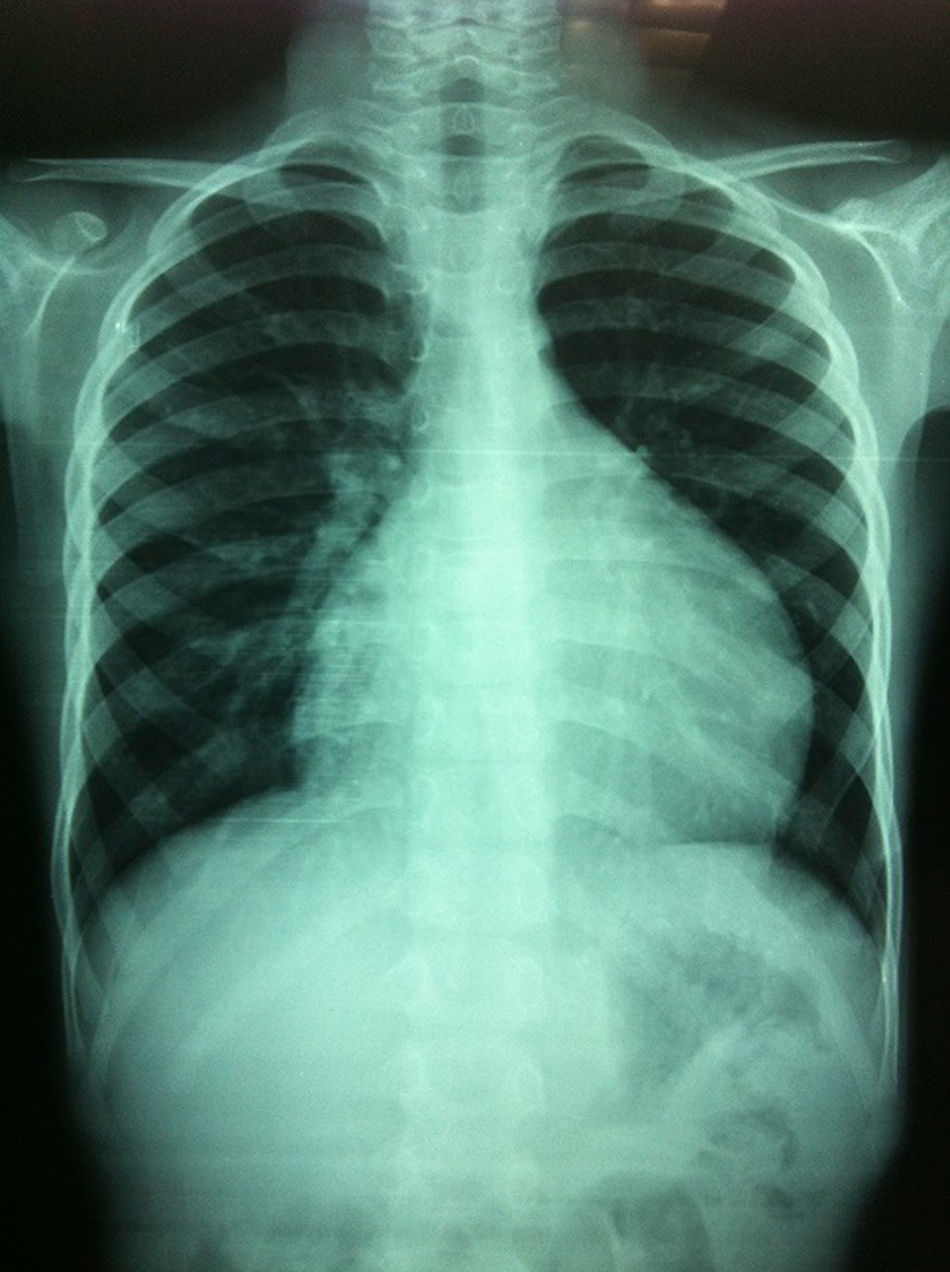
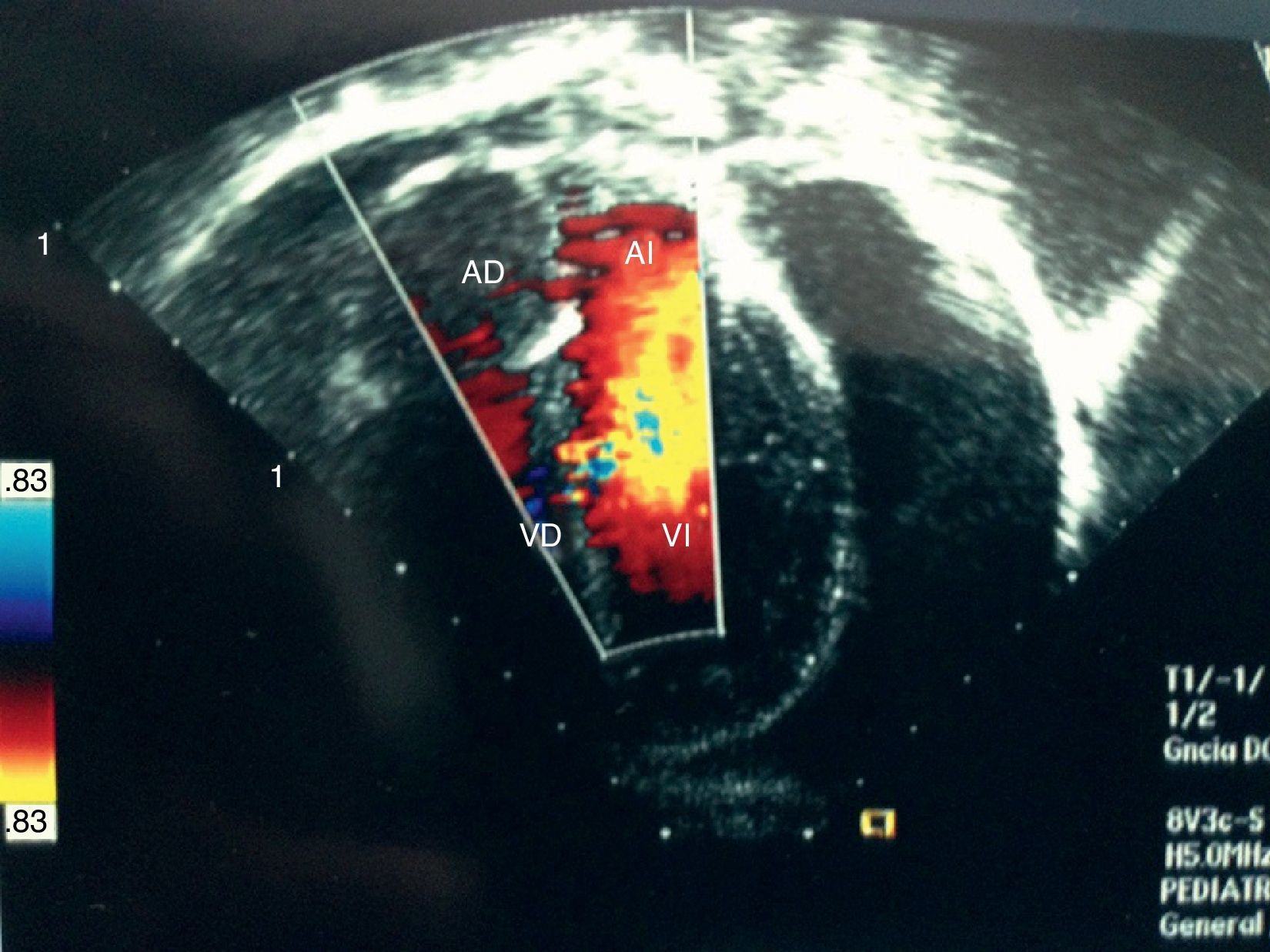
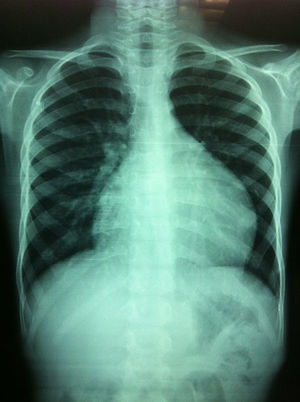
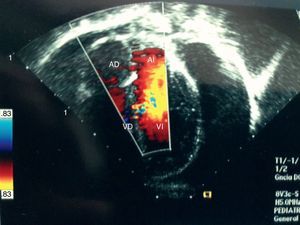
Caso clínicoSe trata de un paciente varón de 6 años de edad, sin antecedentes de importancia, que inició su padecimiento 3 semanas antes de su ingreso al sufrir una caída desde su propia altura, presentando dolor en la región cervical y lumbar. A las 2 semanas inició con dolor torácico, motivo por el que se solicitó una radiografía de tórax que mostró cardiomegalia (fig. 1). Fue valorado por cardiología pediátrica, que encontró disminución de los tonos cardiacos, sin datos de tamponade o insuficiencia cardiaca. Se practicó un electrocardiograma que mostró disminución del voltaje en todas las derivaciones y se llevó a cabo un ecocardiograma que demostró la presencia de un derrame pericárdico, que se cuantificó de 500ml (fig. 2).
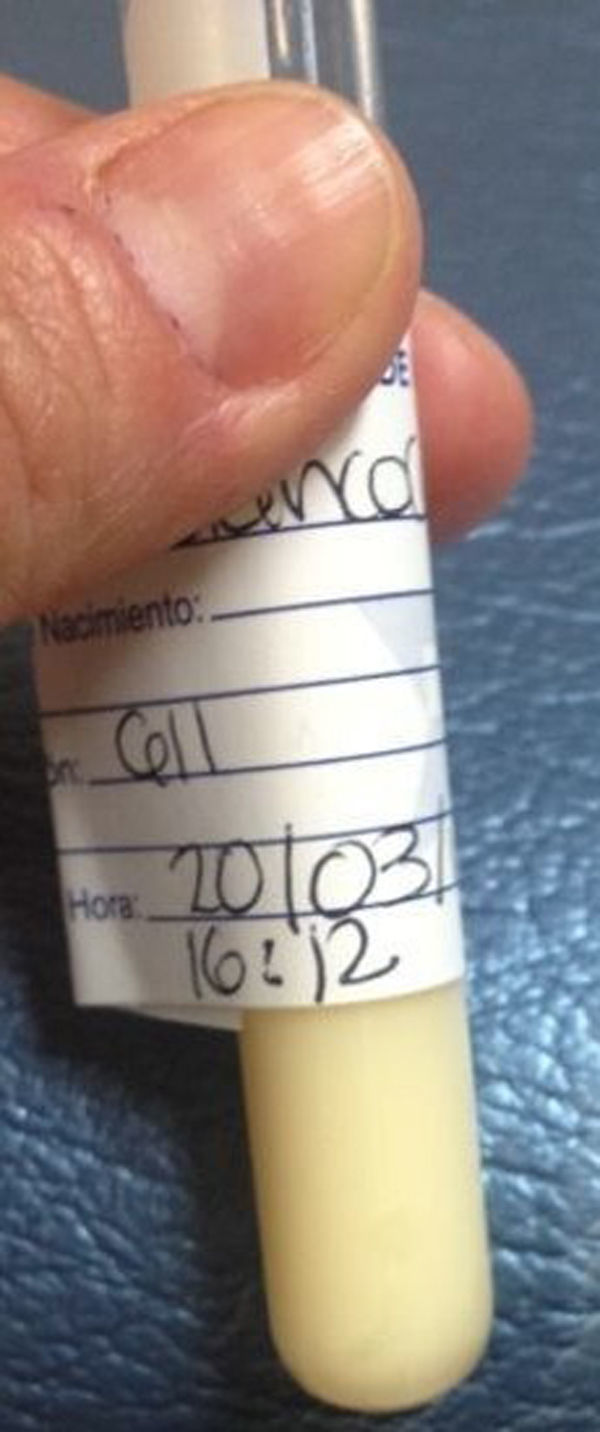
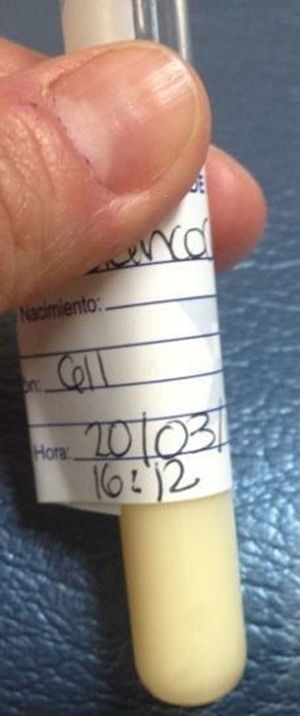
Con estos hallazgos se realizó una punción pericárdica, obteniéndose 300ml de un líquido de aspecto lechoso (fig. 3) y se colocó una sonda pericárdica anterior. El citoquímico del líquido aspirado reportó: 1,910mg/dl de triglicéridos y colesterol de 80mg/dl. La electroforesis del líquido pericárdico presentó: beta lipoproteínas 13.6mg/dl, pre beta lipoproteínas 64.1mg/dl, alfa lipoproteínas 1mg/dl, quilomicrones de 21.3mg/dl. Para descartar alguna malformación linfática o algún tumor mediastinal se realizó una resonancia magnética, que fue normal.
Se inició tratamiento con ayuno, nutrición parenteral total y octeótrido a dosis de 100mcg/m2, administrada por vía subcutánea. El gasto de quilo por la sonda el primer día fue de 0.3ml/kg/hora, que incrementó a 1ml/kg/hora, por lo que se consideró la opción de tratamiento quirúrgico por falla al tratamiento médico, ya que en lugar de disminuir el gasto con el tratamiento médico este se incrementó de manera importante.
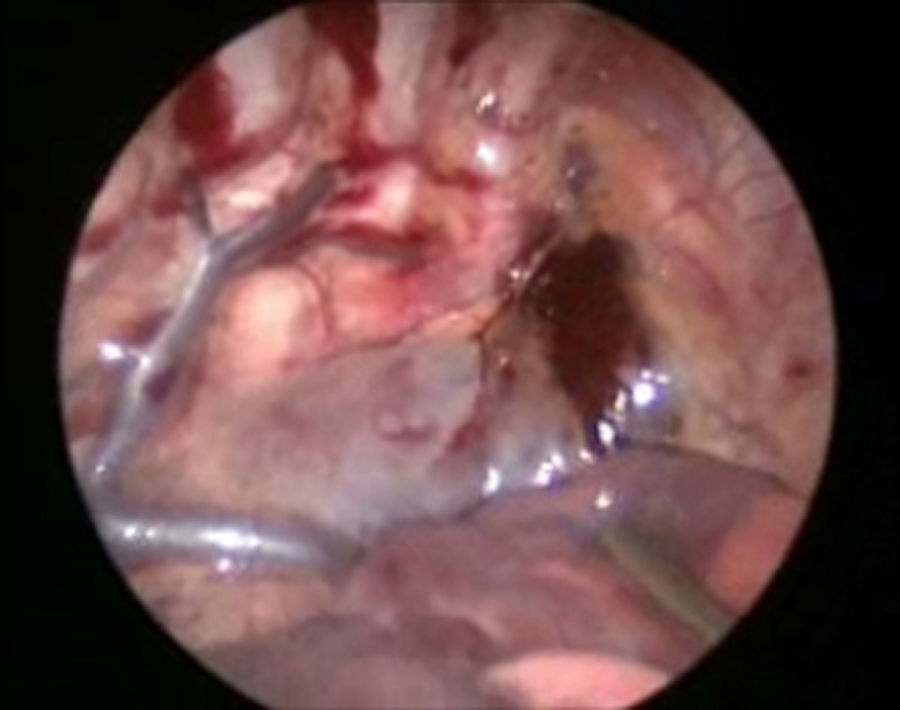
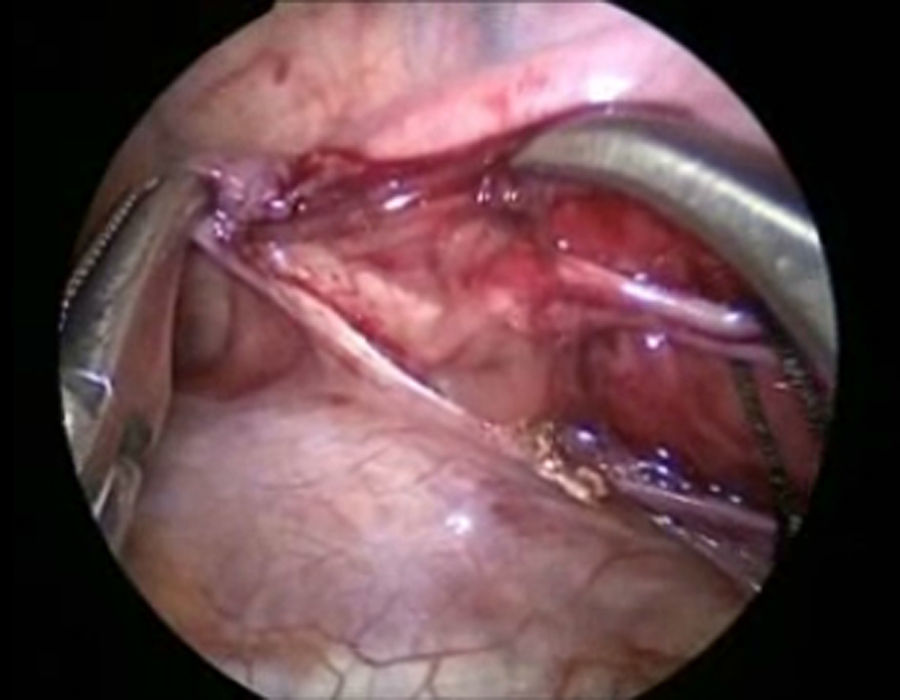
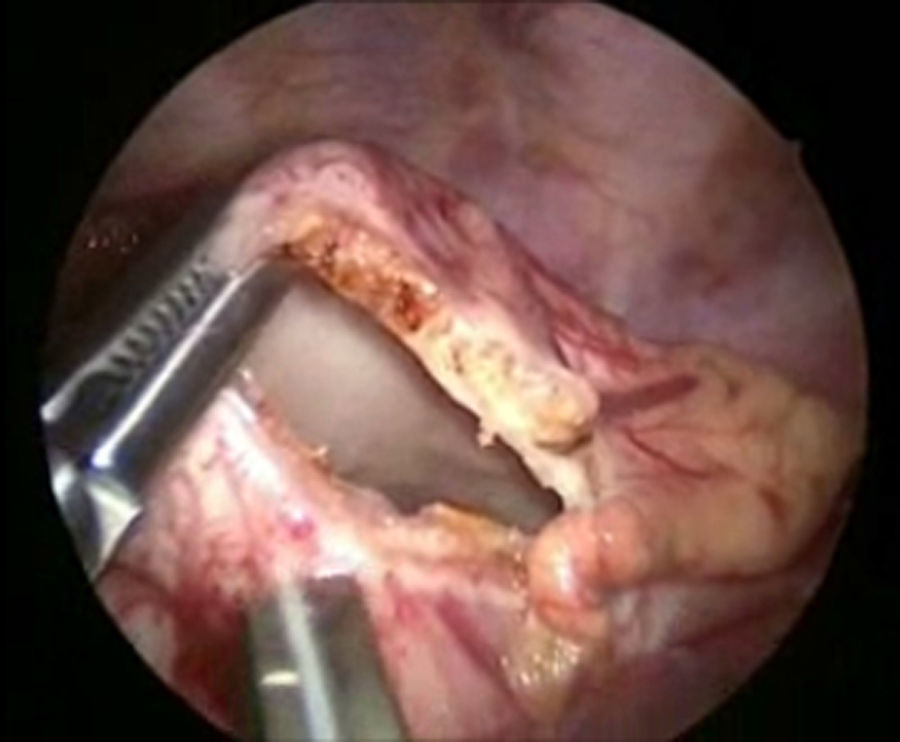
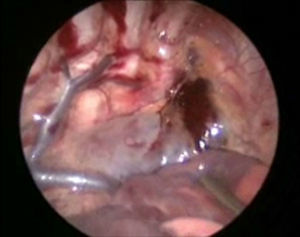
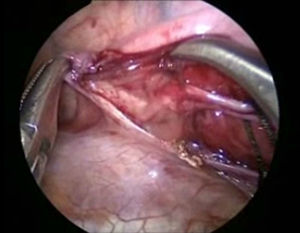
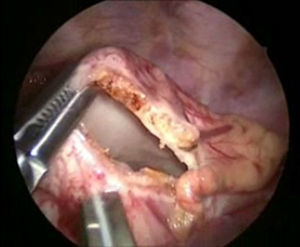
Se sometió a tratamiento quirúrgico mediante un abordaje toracoscópico derecho; con el paciente lateral izquierdo se colocaron 3 puertos de 5mm, el primero 1cm debajo de la escápula para la óptica de 30° y 5mm, se insuflo a una presión de 5mm Hg y flujo 1l/min. A continuación se colocaron 2 puertos de 5mm en la línea axilar anterior en el 4° y 7° espacio intercostal. La exploración inicial mostró un hematoma en el mediastino (fig. 4). Se disecó el conducto torácico a su entrada del tórax y se colocaron 3 ligaduras de seda 2-0 (fig. 5). A continuación se colocaron 2 puertos de 5mm en la línea axilar posterior en el 4° y 7° espacio intercostal, se identificó el nervio frénico y por arriba de este se incide el pericardio, para crear una ventana desde el diafragma hasta la unión de la cava superior y la auricular, encontrando un pericardio engrosado (fig. 6). Se colocó una sonda pleural a sello de agua y se cerraron los abordajes con sutura absorbible de 3 y 4-0. El tiempo quirúrgico fue de 50min, y cursó sin accidentes y sin complicaciones.
Se inició la vía oral a las 24h del postoperatorio con dieta normal, el gasto de la sonda pleural el primer día del postoperatorio fue de 0.1ml/kg/hora hasta que prácticamente fue nulo a las 72h, por lo que se retiró la sonda y se egresó el cuarto día del postoperatorio sin complicaciones. El seguimiento actual es de 12 meses sin recidiva, con control ecocardiográfico y radiológico normal.
DiscusiónEl quilopericardio en niños es una entidad muy rara, que casi siempre se presenta después de una cirugía cardiovascular o asociado a malformaciones linfáticas o tumores torácicos1–3,14–17. Lo más probable es que este caso tuviera alguna relación con el evento traumático, ya que marcó el inicio de los síntomas, lo que obligó a tomar una radiografía de tórax que demostró cardiomegalia y también por el hecho de que en la exploración toracoscópica se encontró un hematoma en la parte superior del mediastino posterior. Sin importar el volumen de líquido acumulado, y por alguna razón que desconocemos, los pacientes con este padecimiento pueden cursar ya sea con síntomas graves de tamponade o con muy pocos síntomas, como el caso aquí reportado1–3. En esta afección no se entiende bien la fisiopatología del cúmulo de líquido en el pericardio1–6 y no en el espacio pleural; se cree que podría ser una fuga en el sitio de inserción del conducto torácico con la vena cava superior, y de ahí favorecer la acumulación de quilo en el espacio pericárdico. Una vez hecho el diagnóstico de quilopericardio, y dependiendo de la severidad de la sintomatología, si la presentación inicial no es grave se debe intentar tratamiento médico, con ayuno, nutrición parenteral, uso de dietas con triglicéridos de cadena media e incluso la administración de algunos fármacos como el octreótido15, que en algunos casos disminuyen la producción de quilo. Pero si persiste elevada o esta en lugar de disminuir va aumentando, o si la sintomatología inicial es grave como en el tamponade, se debe llevar a cabo un tratamiento quirúrgico. Existen diversas opciones desde el punto vista quirúrgico, y pueden ser establecer una comunicación de pericardio hacia el peritoneo, colocando una válvula de Denver, o establecer una comunicación hacia la pleura con una ventana pericárdica amplia, o realizar una ligadura del conducto torácico1,5,10. Nosotros optamos por esta última opción, junto con la construcción de una ventana pericárdica amplia, lo que pudo ser llevado a cabo por mínima invasión. Esta alternativa permitió el control de la fuga de quilo con una recuperación rápida del paciente aprovechando las ventajas de la cirugía de mínima invasión.
ConclusiónPor lo anterior consideramos que la ligadura del conducto torácico junto con la creación de una ventana pericárdica por toracoscopia es una alternativa útil y segura para el tratamiento de estas pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.