Los quistes de colédoco son una rara entidad en la que se forman dilataciones quísticas del árbol biliar, con mayor prevalencia en poblaciones asiáticas.
El objetivo principal del estudio fue el análisis de los resultados clínicos y quirúrgicos en el manejo de los quistes biliares. De forma secundaria, se realizó un análisis comparativo de las principales series históricas publicadas.
MétodosEstudio observacional retrospectivo en un único centro de tercer nivel. Se incluyeron pacientes intervenidos quirúrgicamente entre enero de 1988 y diciembre de 2019. Los datos demográficos, clínicos y analíticos de los pacientes, tipos de quiste, métodos diagnósticos, técnica quirúrgica empleada, así como los resultados del seguimiento y complicaciones a corto y largo plazo fueron analizados. Se realizó un estudio descriptivo comparativo con las principales series históricas.
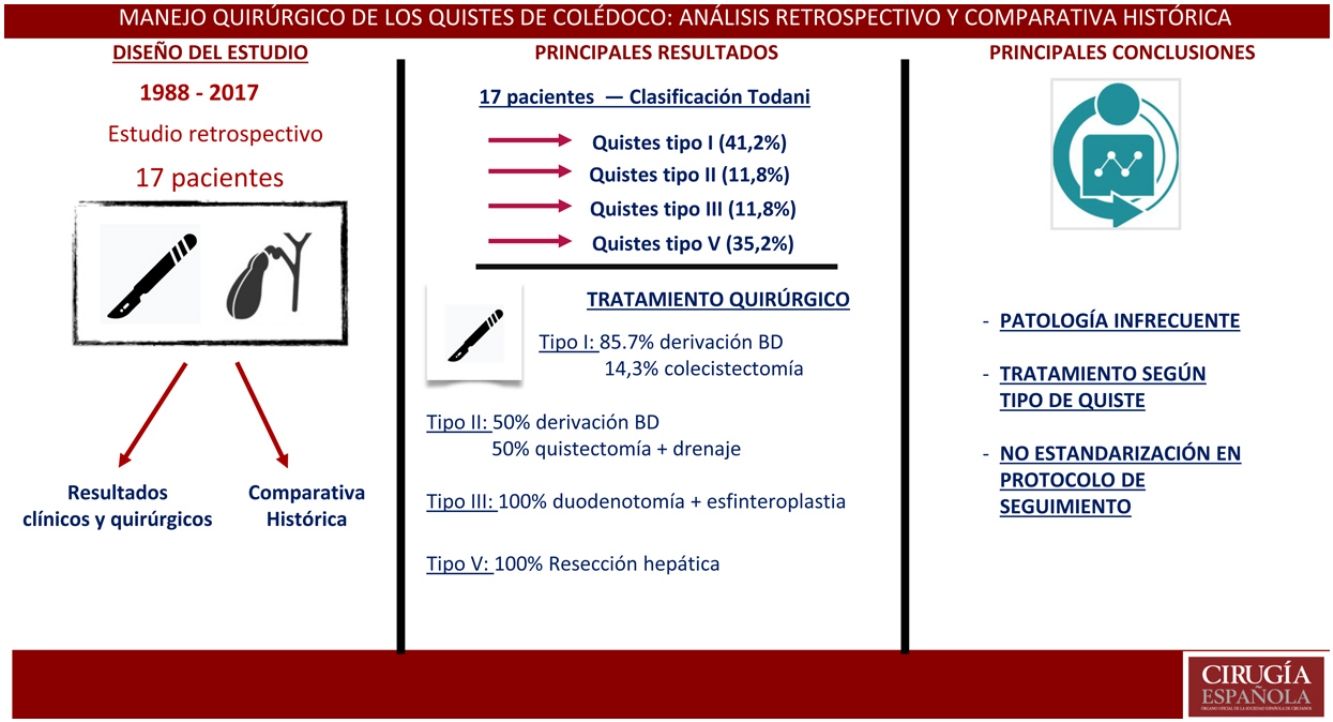
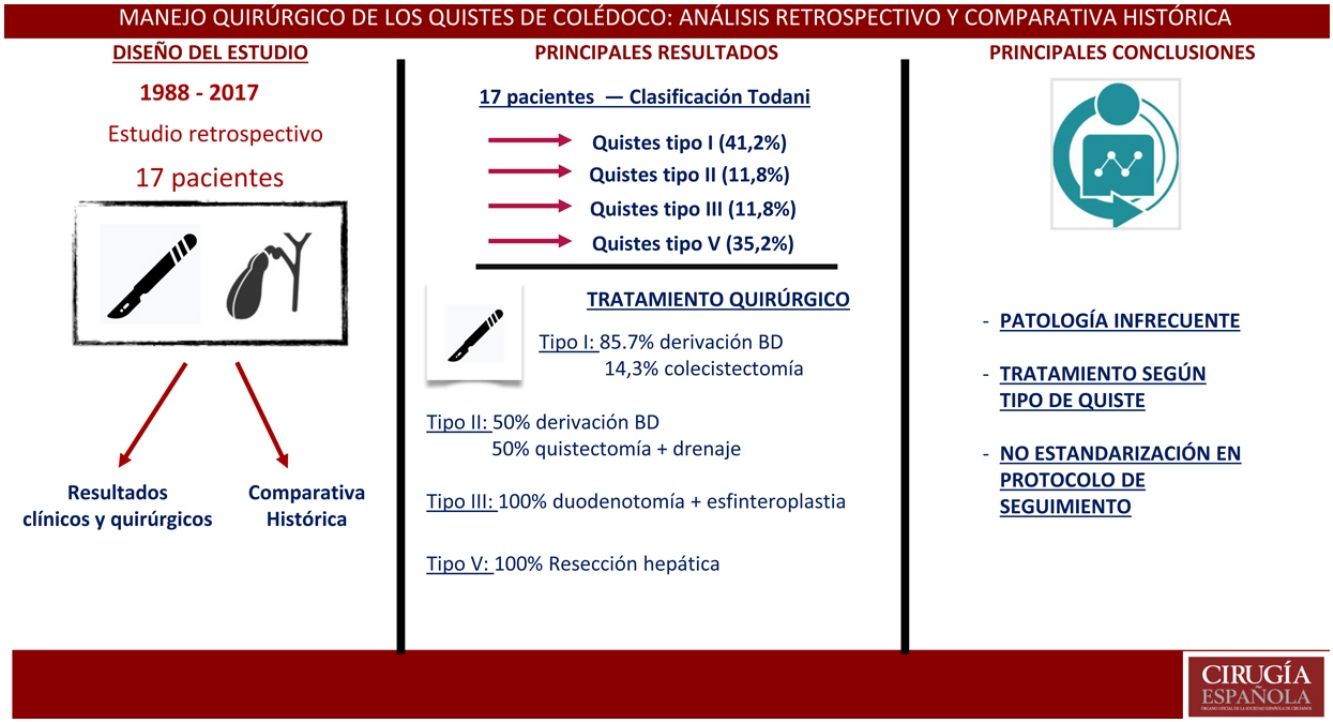
ResultadosSe identificaron 17 pacientes con edad media de 39,9años (DE: 20,54); el 58,8% eran varones. La mediana de seguimiento fue de 5años (1-15). Los quistes tipo I fueron los más frecuentes (41,2%); la manifestación clínica más frecuente fue el dolor abdominal (58,8%).
La escisión quística con derivación biliodigestiva fue el principal procedimiento realizado en quistes tipo I (85,7%). Un 29,4% presentó complicaciones posquirúrgicas. No hubo hallazgos de malignidad en el estudio anatomopatológico.
ConclusionesLos quistes de colédocos constituyen una patología de baja incidencia que requiere un alto nivel de sospecha para su diagnóstico. El tratamiento quirúrgico se ajusta al tipo de quiste, siendo la escisión del quiste y la derivación biliodigestiva el tratamiento quirúrgico más comúnmente empleado.
Choledochal cysts are rare bile duct dilatations, which have higher prevalence in Asian population.
The aim of the study was to analyze clinical and surgical results about biliary cysts management. In addition, a comparative historical analysis was performed.
MethodsPatients who underwent surgery between January 1988 and December 2019 in a single tertiary level center were retrospectively included. Demographic and clinical patient data; cyst types; diagnostic methods and surgical technique were analyzed, as well as short and long-term follow-up complications. A comparative descriptive study focus on the main historical series was also carried out.
ResultsA total of seventeen patients were identified; 58.8% were men. The mean age at diagnosis was 39.9 years (SD: 20.54). The median follow-up was 5 years (IQR 1-15). The most frequent cysts were tipe I (41.2%). Abdominal pain was the most common presenting symptom (58.8%).
Cystic excision with bilio-enteric anastomosis was the main procedure, it was underwent in 85, 7% type I cysts. 29.4% postoperative complications were recorded. Malignancy was not documented in any pathology specimen.
ConclusionsCholedochal cysts are an uncommon disorder whose diagnosis requires a high level of suspicion. Surgical treatment depends on type of cyst. In most patients with choledochal cysts disease, complete cyst excision with bilio-enteric anastomotic reconstruction is the treatment of choice.
Los quistes de colédoco constituyen una entidad poco frecuente que abarca dilataciones quísticas del árbol biliar intra- o extrahepático. La mayor parte de los casos notificados se han publicado en países asiáticos, con una incidencia de 1:1.000, frente a 1:100.000-150.000 en poblaciones occidentales; siendo más comunes en mujeres, con una relación mujer/hombre de 3:1 a 4:11–5. Clásicamente los quistes de colédoco se diagnosticaban en edad infantil, aunque estudios más recientes establecen una incidencia similar en la edad adulta6.
Los quistes pueden ser congénitos o adquiridos, secundarios a intervenciones quirúrgicas sobre la vía biliar7 y se han asociado a una amplia variedad de anomalías anatómicas congénitas. Se han propuesto varias teorías sobre la formación de quistes biliares. La teoría formulada por Babbitt8,9 en 1969 propone como factor principal una anomalía en la unión pancreatobiliar (APBJ) que condiciona un reflujo pancreático hacia el árbol biliar. Cha et al.3 y Singham et al.4 han cuestionado esta teoría debido a que la APBJ es una anomalía congénita rara, con una prevalencia registrada del 0,03% en población japonesa, presente en el 50 al 80% de los pacientes con quistes biliares. Kusunoki et al.10 propone la reducción de células ganglionares en la pared del quiste, lo que correspondería a una oligoganglionosis biliar, similar a lo que se encuentra en la enfermedad de Hirschsprung del colon como origen de formación de los quistes.
El esquema de clasificación más ampliamente empleado en la actualidad es el de Todani que en 2003 se perfeccionó para incorporar la presencia de APBJ2. Esta clasificación distingue 5 tipos principales: tipo I, el más común, (50-80%) descrito como una dilatación de la vía biliar extrahepática tipo quística (Ia), focal o segmentaria (Ib) o fusiforme (Ic); tipo II, que corresponde a divertículo extrahepático supraduodenal; el tipo III constituye un quiste intraduodenal, también denominado coledococele; el tipo IV (15-35%) incluye tanto quistes extrahepáticos e intrahepáticos; y tipo V, compuesto por múltiples quistes intrahepáticos (enfermedad de Caroli).
El objetivo principal de este estudio es la revisión y comparativa de los resultados clínicos y quirúrgicos en el manejo de los quistes biliares. Para un análisis completo exponemos los datos clínicos diagnósticos y quirúrgicos referentes a un centro nacional de tercer nivel y establecemos una comparativa con las series históricas más extensas publicadas.
MétodosDiseñoSe trata de un estudio observacional retrospectivo sobre una base de datos prospectiva, realizada en un único centro de tercer nivel. Se establece un estudio descriptivo comparativo con otras series publicadas en la literatura.
PacientesSe incluyeron 17 pacientes con diagnóstico de quiste de colédoco intervenidos entre el 1 de enero de 1988 y el 1 de diciembre de 2019. En cuanto a los criterios de inclusión, se seleccionaron aquellos pacientes con confirmación diagnóstica anatomopatológica de quiste de colédoco tras la intervención quirúrgica.
Para establecer el análisis descriptivo comparativo los criterios de selección fueron: 1) las 5 series publicadas con mayor volumen de pacientes con diagnóstico de quiste de colédoco, sometidos a intervención quirúrgica; 2) series publicadas en los últimos 20 años; 3) datos registrados según la clasificación de Todani; 4) estudios que incluyen los datos clínicos y métodos diagnósticos. Los criterios de exclusión fueron: 1) series con pacientes no intervenidos quirúrgicamente; 2) series exclusivamente pediátricas; 3) casos no clasificados según clasificación Todani.
VariablesSe han analizado los datos demográficos, clínicos y analíticos de los pacientes; tipos de quiste, métodos diagnósticos, técnica quirúrgica empleada, así como los resultados del seguimiento y complicaciones a corto y largo plazo.
Análisis estadísticoLas variables categóricas se describieron como porcentajes y las variables continuas con la media y la desviación estándar (DE), en caso de que siguieran una distribución normal, y con mediana y rango intercuartílico, en caso de que no siguiesen distribución normal. El análisis de la normalidad se efectuó mediante la prueba de Shapiro-Wilk. SPSS Statistics® v.22. fue empleado en el desarrollo del estudio.
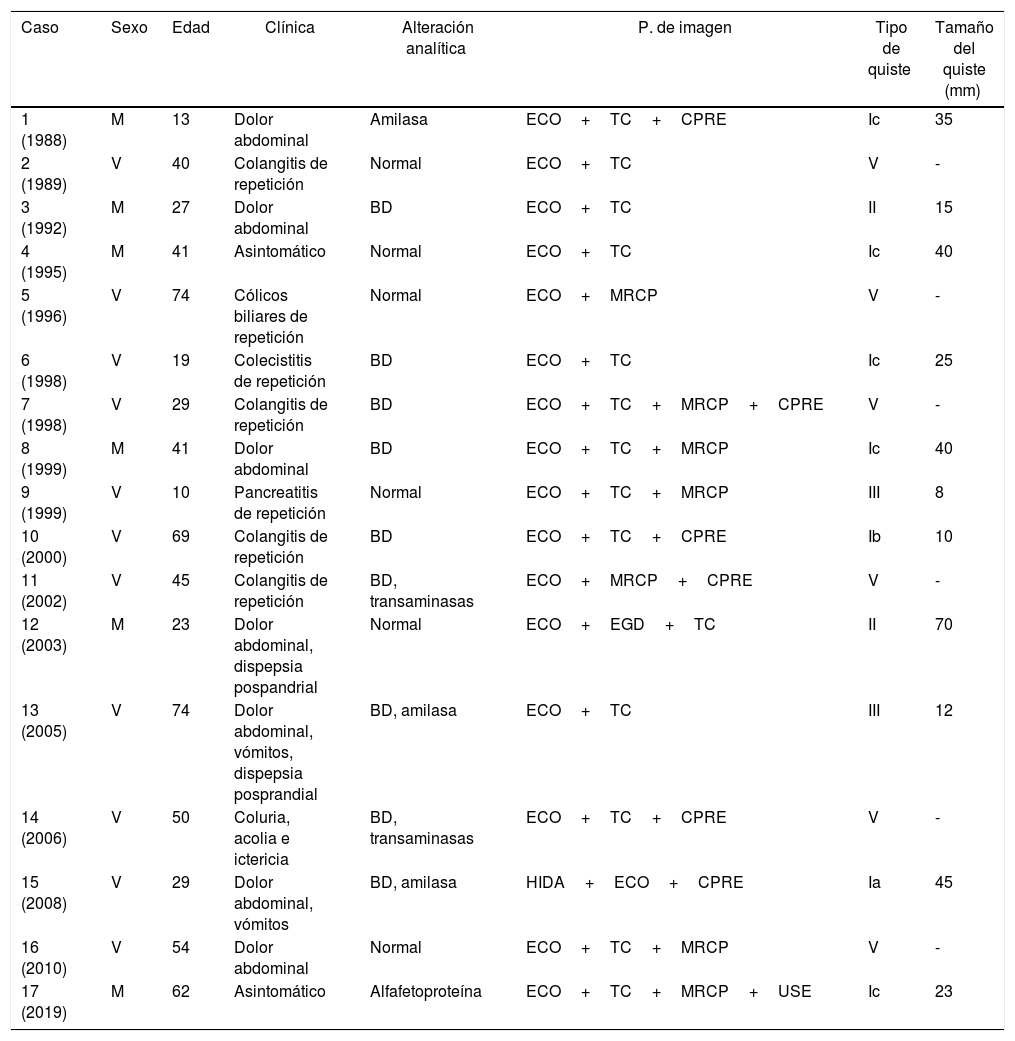
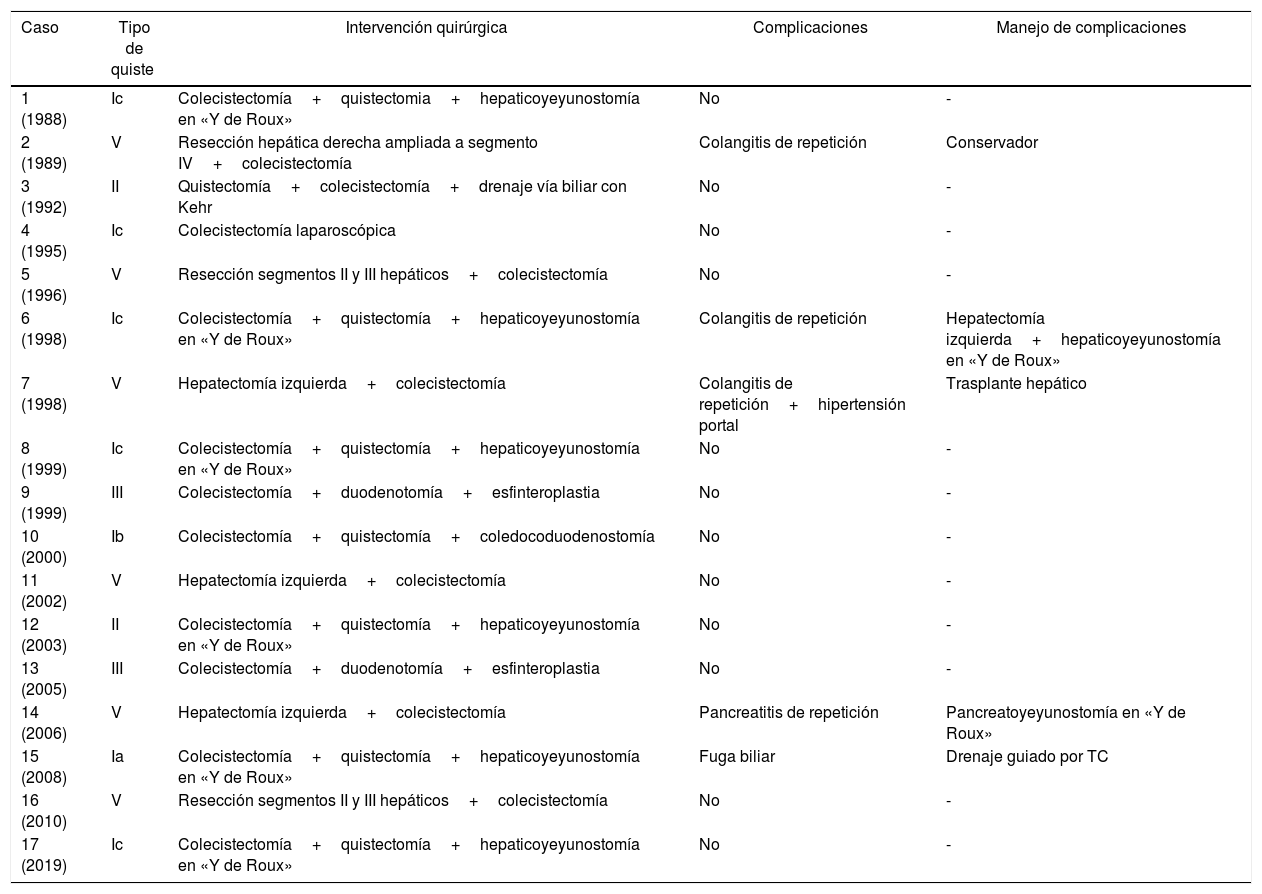
ResultadosSe incluyeron 17 pacientes en el estudio con una mediana de seguimiento de 5años (1-15). Las variables sociodemográficas y características prequirúrgicas de los pacientes se muestran en la tabla 1. La distribución por sexos fue de 11 hombres (64,7%) y 6 mujeres (35,3%), con una edad media de 41,2años (DE: 20,47). En cuanto a la clasificación de Todani, la mayor parte de los quistes fueron tipo I, 7 pacientes (41,2%); seguidos del tipo V, 6 pacientes (35,3%). Se registraron un 11,8% de quistes tipo II y III; y ningún caso tipo IV. Las manifestaciones clínicas más frecuentes al diagnóstico fueron dolor abdominal en un 58,8% de los pacientes, seguido de ictericia (41,2%) y vómitos (35,3%). Cuatro pacientes (23,5%) presentaron colangitis de repetición como cuadro principal. En 2 casos (11,6%) el diagnóstico fue incidental en pacientes asintomáticos. En todos los casos la técnica de imagen diagnóstica inicial fue la ecografía abdominal, seguida en un 82,4% de TC. El diagnóstico se confirmó mediante colangiopancreatografía por resonancia magnética (MRCP) en el 63,6% de los pacientes; en un 35,3% mediante colangiopancreatografía retrógrada endoscópica (CPRE); y tan solo en un paciente (5,9%) con ecoendoscopia. En un 55,6% de los casos se objetivaron quistes entre 2-4cm y en un 22,2%, mayores de 4cm. La técnica quirúrgica empleada en cada caso, las complicaciones registradas, según el tipo de quiste, y su manejo aparecen resumidos en la tabla 2.
Características sociodemográficas y prequirúrgicas
| Caso | Sexo | Edad | Clínica | Alteración analítica | P. de imagen | Tipo de quiste | Tamaño del quiste (mm) |
|---|---|---|---|---|---|---|---|
| 1 (1988) | M | 13 | Dolor abdominal | Amilasa | ECO+TC+CPRE | Ic | 35 |
| 2 (1989) | V | 40 | Colangitis de repetición | Normal | ECO+TC | V | - |
| 3 (1992) | M | 27 | Dolor abdominal | BD | ECO+TC | II | 15 |
| 4 (1995) | M | 41 | Asintomático | Normal | ECO+TC | Ic | 40 |
| 5 (1996) | V | 74 | Cólicos biliares de repetición | Normal | ECO+MRCP | V | - |
| 6 (1998) | V | 19 | Colecistitis de repetición | BD | ECO+TC | Ic | 25 |
| 7 (1998) | V | 29 | Colangitis de repetición | BD | ECO+TC+MRCP+CPRE | V | - |
| 8 (1999) | M | 41 | Dolor abdominal | BD | ECO+TC+MRCP | Ic | 40 |
| 9 (1999) | V | 10 | Pancreatitis de repetición | Normal | ECO+TC+MRCP | III | 8 |
| 10 (2000) | V | 69 | Colangitis de repetición | BD | ECO+TC+CPRE | Ib | 10 |
| 11 (2002) | V | 45 | Colangitis de repetición | BD, transaminasas | ECO+MRCP+CPRE | V | - |
| 12 (2003) | M | 23 | Dolor abdominal, dispepsia pospandrial | Normal | ECO+EGD+TC | II | 70 |
| 13 (2005) | V | 74 | Dolor abdominal, vómitos, dispepsia posprandial | BD, amilasa | ECO+TC | III | 12 |
| 14 (2006) | V | 50 | Coluria, acolia e ictericia | BD, transaminasas | ECO+TC+CPRE | V | - |
| 15 (2008) | V | 29 | Dolor abdominal, vómitos | BD, amilasa | HIDA+ECO+CPRE | Ia | 45 |
| 16 (2010) | V | 54 | Dolor abdominal | Normal | ECO+TC+MRCP | V | - |
| 17 (2019) | M | 62 | Asintomático | Alfafetoproteína | ECO+TC+MRCP+USE | Ic | 23 |
BD: bilirrubina directa; CPRE: colangiopancreatografía retrógrada endoscópica; ECO: ecografía; EGD: tránsito esófago-gastroduodenal; HIDA: gammagrafía con ácido iminodiacético hepatobiliar; M: mujer; MRCP: colangiopancreatografía por resonancia magnética; TC: tomografía computarizada; USE: ecoendoscopia; V: varón.
Intervención quirúrgica, complicaciones y manejo
| Caso | Tipo de quiste | Intervención quirúrgica | Complicaciones | Manejo de complicaciones |
|---|---|---|---|---|
| 1 (1988) | Ic | Colecistectomía+quistectomia+hepaticoyeyunostomía en «Y de Roux» | No | - |
| 2 (1989) | V | Resección hepática derecha ampliada a segmento IV+colecistectomía | Colangitis de repetición | Conservador |
| 3 (1992) | II | Quistectomía+colecistectomía+drenaje vía biliar con Kehr | No | - |
| 4 (1995) | Ic | Colecistectomía laparoscópica | No | - |
| 5 (1996) | V | Resección segmentos II y III hepáticos+colecistectomía | No | - |
| 6 (1998) | Ic | Colecistectomía+quistectomía+hepaticoyeyunostomía en «Y de Roux» | Colangitis de repetición | Hepatectomía izquierda+hepaticoyeyunostomía en «Y de Roux» |
| 7 (1998) | V | Hepatectomía izquierda+colecistectomía | Colangitis de repetición+hipertensión portal | Trasplante hepático |
| 8 (1999) | Ic | Colecistectomía+quistectomía+hepaticoyeyunostomía en «Y de Roux» | No | - |
| 9 (1999) | III | Colecistectomía+duodenotomía+esfinteroplastia | No | - |
| 10 (2000) | Ib | Colecistectomía+quistectomía+coledocoduodenostomía | No | - |
| 11 (2002) | V | Hepatectomía izquierda+colecistectomía | No | - |
| 12 (2003) | II | Colecistectomía+quistectomía+hepaticoyeyunostomía en «Y de Roux» | No | - |
| 13 (2005) | III | Colecistectomía+duodenotomía+esfinteroplastia | No | - |
| 14 (2006) | V | Hepatectomía izquierda+colecistectomía | Pancreatitis de repetición | Pancreatoyeyunostomía en «Y de Roux» |
| 15 (2008) | Ia | Colecistectomía+quistectomía+hepaticoyeyunostomía en «Y de Roux» | Fuga biliar | Drenaje guiado por TC |
| 16 (2010) | V | Resección segmentos II y III hepáticos+colecistectomía | No | - |
| 17 (2019) | Ic | Colecistectomía+quistectomía+hepaticoyeyunostomía en «Y de Roux» | No | - |
La mediana de duración de la cirugía fue de 210min (rango 120-360). En los quistes tipo I se realizó colecistectomía con quistectomía y derivación biliodigestiva en 6 de los 7 casos (85,7%). La técnica de derivación empleada fue la hepaticoyeyunostomía en «Y de Roux» en 5 pacientes y la coledocoduodenostomía en un paciente. En un paciente con quiste tipo I se realizó exclusivamente una colecistectomía laparoscópica sin escisión del quiste, dado que se encontraba asintomático y presentaba como anomalía anatómica un quiste de duplicación duodenal que dificultaba la derivación. Dos pacientes presentaron quiste tipo II; en uno de ellos se efectuó una colecistectomía, quistectomía y derivación (hepaticoyeyunostomía en «Y de Roux»); mientras que el otro paciente se manejó con colecistectomía y escisión simple del quiste con drenaje de vía biliar mediante tubo de Kehr ya que el cuello del quiste presentaba un tamaño reducido. En los 2 pacientes con quiste tipo III se efectuó una colecistectomía con duodenotomía y esfinteroplastia abierta sin precisar quistectomía debido al bajo riesgo de malignización, menor que en quistes tipo I o IV. En 3 de los 6 pacientes con quiste tipo V se realizó hepatectomía izquierda, en 2 pacientes se realizó una segmentectomía II y III y en un único paciente una hepatectomía derecha ampliada, con embolización portal preoperatoria.
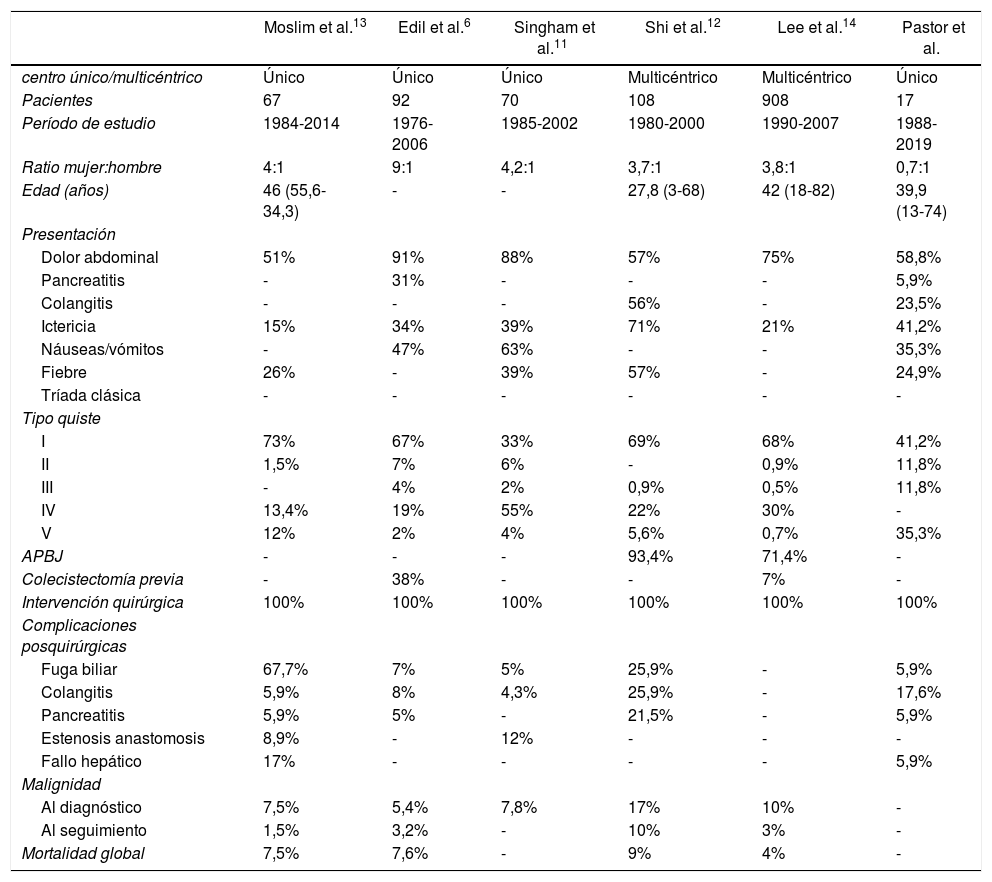
De los 5 pacientes (29,4%) que presentaron complicaciones posquirúrgicas, tan solo un paciente presentó una complicación en el postoperatorio inmediato (Clavien-Dindo III-A) (tabla 2). La mediana de días de ingreso fue de 9 días (rango 4-26). El diagnóstico anatomopatológico fue de quiste biliar en el 100% de los casos, sin hallazgos de malignidad. La mortalidad postoperatoria fue del 0%. Durante el seguimiento no se ha encontrado recidiva del quiste ni malignidad. En la tabla 3 se presentan los datos comparativos de nuestra serie con las 5 series más extensas publicadas en los últimos 20 años6,11–14.
Comparativa de las series más largas de quiste de colédoco de los últimos 20 años con nuestra serie
| Moslim et al.13 | Edil et al.6 | Singham et al.11 | Shi et al.12 | Lee et al.14 | Pastor et al. | |
|---|---|---|---|---|---|---|
| centro único/multicéntrico | Único | Único | Único | Multicéntrico | Multicéntrico | Único |
| Pacientes | 67 | 92 | 70 | 108 | 908 | 17 |
| Período de estudio | 1984-2014 | 1976-2006 | 1985-2002 | 1980-2000 | 1990-2007 | 1988-2019 |
| Ratio mujer:hombre | 4:1 | 9:1 | 4,2:1 | 3,7:1 | 3,8:1 | 0,7:1 |
| Edad (años) | 46 (55,6-34,3) | - | - | 27,8 (3-68) | 42 (18-82) | 39,9 (13-74) |
| Presentación | ||||||
| Dolor abdominal | 51% | 91% | 88% | 57% | 75% | 58,8% |
| Pancreatitis | - | 31% | - | - | - | 5,9% |
| Colangitis | - | - | - | 56% | - | 23,5% |
| Ictericia | 15% | 34% | 39% | 71% | 21% | 41,2% |
| Náuseas/vómitos | - | 47% | 63% | - | - | 35,3% |
| Fiebre | 26% | - | 39% | 57% | - | 24,9% |
| Tríada clásica | - | - | - | - | - | - |
| Tipo quiste | ||||||
| I | 73% | 67% | 33% | 69% | 68% | 41,2% |
| II | 1,5% | 7% | 6% | - | 0,9% | 11,8% |
| III | - | 4% | 2% | 0,9% | 0,5% | 11,8% |
| IV | 13,4% | 19% | 55% | 22% | 30% | - |
| V | 12% | 2% | 4% | 5,6% | 0,7% | 35,3% |
| APBJ | - | - | - | 93,4% | 71,4% | - |
| Colecistectomía previa | - | 38% | - | - | 7% | - |
| Intervención quirúrgica | 100% | 100% | 100% | 100% | 100% | 100% |
| Complicaciones posquirúrgicas | ||||||
| Fuga biliar | 67,7% | 7% | 5% | 25,9% | - | 5,9% |
| Colangitis | 5,9% | 8% | 4,3% | 25,9% | - | 17,6% |
| Pancreatitis | 5,9% | 5% | - | 21,5% | - | 5,9% |
| Estenosis anastomosis | 8,9% | - | 12% | - | - | - |
| Fallo hepático | 17% | - | - | - | - | 5,9% |
| Malignidad | ||||||
| Al diagnóstico | 7,5% | 5,4% | 7,8% | 17% | 10% | - |
| Al seguimiento | 1,5% | 3,2% | - | 10% | 3% | - |
| Mortalidad global | 7,5% | 7,6% | - | 9% | 4% | - |
APBJ: anomalía de la unión pancreatobiliar.
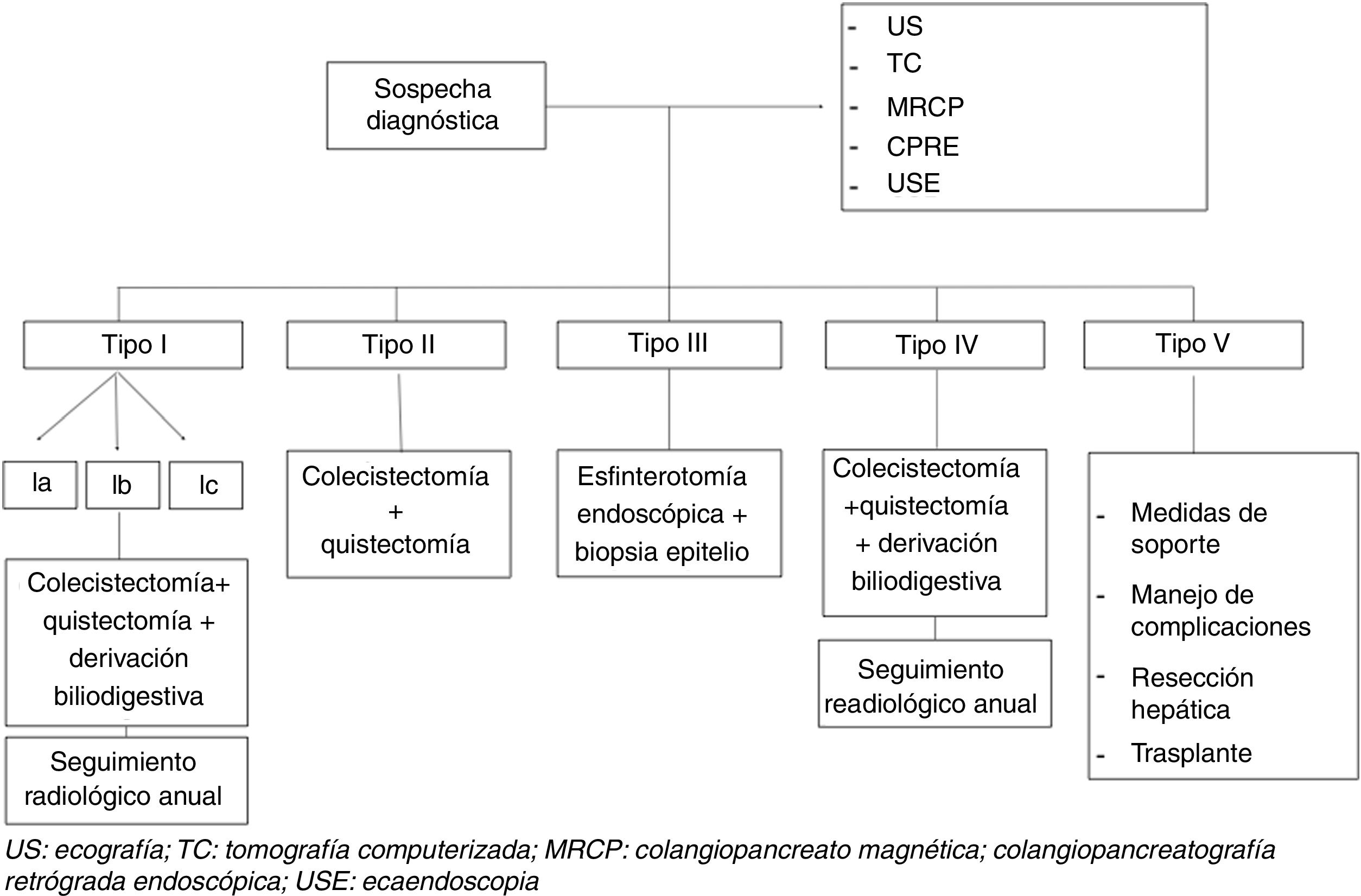
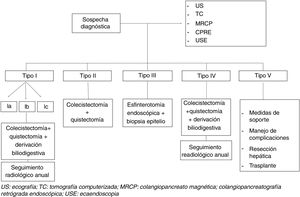
El manejo de los quistes de colédoco se representa en la figura 1.
DiscusiónActualmente existe controversia sobre la etiología, la fisiopatología y el curso natural de la enfermedad quística biliar. Se proponen varias teorías sobre la etiología de los quistes, sin existir consenso, como la presencia de una APBJ condicionando reflujo pancreático hacia el árbol biliar8,9 o la oligoganglionosis biliar10. A su vez, las causas de malignización asociadas al tipo de quiste son desconocidas.
Aunque los quistes biliares habitualmente se diagnostican en la infancia, tan solo 2 pacientes (11,8%) de nuestro estudio eran menores de edad. Gracias a los avances en las pruebas de imagen, los pacientes adultos son diagnosticados cada vez con más frecuencia. Las series realizadas recientemente sobre niños y los adultos confirman esta tendencia6.
La presencia de la tríada de dolor abdominal, ictericia y masa palpable no se presentó al completo en ningún caso de nuestra cohorte. La literatura recoge la presencia de la tríada completa en menos del 20% de los pacientes11. De los 17 casos, el dolor abdominal fue el síntoma más común al diagnóstico (58,8%) seguido de ictericia (41,2%). Esto coincide con otros trabajos publicados5,6,11,15. Edil et al. recogieron una incidencia de pancreatitis del 30%, relativamente alta en comparación con nuestros hallazgos (5,9%)6. Dos pacientes (11,8%) de nuestra serie no presentaron sintomatología al diagnóstico.
La ecografía es la prueba de imagen más comúnmente utilizada en el diagnóstico inicial16,17. En la serie de Moslim et al. la MRCP fue la modalidad más utilizada (66%) en el estudio preoperatorio, mientras que la CPRE se realizó en el 43% de los casos13. En el grupo de Singham et al.11 la CPRE fue la prueba de elección en un 80% de pacientes, ya que en aquella época la CPRE era más utilizada que la MRCP. En el momento actual, la MRCP ha sustituido a la CPRE como la prueba diagnóstica de elección en primer lugar.
Shi et al.12 objetivaron un 93,4% de APBJ en los pacientes examinados con CPRE. O’Neill también informó una asociación del 92,2% entre quistes de colédoco y APBJ en 645 casos18. En ninguno de los casos de nuestro estudio se describía tal anomalía en las pruebas de imagen realizadas, si bien solo se realizó CPRE en un 35,3% de los casos. Aunque la CPRE es considerada el gold standard en la visualización de dicha unión anormal, la MRCP constituye una prueba eficiente, no agresiva y sin complicaciones para detectar anomalías más frecuentes.
Comúnmente, los quistes tipo I y IV son los más frecuentes. Los tipos II y V en general son raros, representando el 2% y 20% de los quistes en la literatura, respectivamente. No obstante, no se ha documentado ningún quiste tipo IV en nuestro centro, con un predominio de quistes tipo I y V (el 41 y el 35% respectivamente).
El manejo de pacientes con quistes biliares depende del tipo de quiste y de la sintomatología8. Para los pacientes con quistes de tipo I o IV se recomienda la extirpación quirúrgica completa del quiste con hepaticoyeyunostomía en lugar de tratamiento conservador16, debido a su alto riesgo de malignidad. En nuestro estudio, se realizó este tipo de cirugía en un 71,4% de los casos.
Narayanan et al.19 publicaron un metaanálisis de 6 estudios que comprenden 679 pacientes sometidos a resección de quiste de colédoco, comparando hepaticoyeyunostomía versus hepaticoduodenostomía. Los resultados sugieren que la hepaticoduodenostomía es comparable a la hepaticoyeyunostomía en cuanto a beneficios y resultados. Se recoge, no obstante, un nivel de reflujo/gastritis postoperatorio más alto en hepaticoduodenostomía que en hepaticoyeyunostomía, pero una estancia hospitalaria más corta. En otra serie de 59 pacientes17 la hepaticoduodenostomía requirió menos tiempo quirúrgico y permitió una recuperación más rápida de la función intestinal. Sin embargo, no siempre es factible su ejecución, ya que depende en gran medida de la facilidad de aproximación del duodeno a la confluencia hepática tras realizar una extensa maniobra de Kocher, permitiendo una anastomosis sin tensión. De los 7 pacientes con quiste tipo I, se realizó coledocoduodenostomía en un paciente con quiste tipo Ib (14,3%) sin registrarse complicaciones y con resultados posquirúrgicos similares a la hepaticoyeyunostomía.
En los quistes tipo II se sugiere la extirpación simple del quiste16,20, salvo en aquellos con presentación clínica complicada (incluyendo ictericia persistente o malignidad en el quiste) que pueden requerir una resección más extensa.
En cuanto a los quistes tipo III, el manejo quirúrgico es menos claro. Se sugiere el tratamiento de quistes sintomáticos, así como quistes asintomáticos en pacientes jóvenes8. La esfinterotomía con frecuencia es suficiente para aliviar los síntomas, acompañada de una biopsia del epitelio del quiste para excluir displasia. En la serie de Edil et al.6 se llevó a cabo escisión quística y esfinteroplastia quirúrgica en el 50% de los pacientes tipo III. En el 50% restante, se realizó pancreaticoduodenectomía por sospecha de malignidad. En ninguno de los pacientes de nuestro estudio se extirpó el quiste, limitándose a duodenotomía y esfinteroplastia, con biopsia del epitelio del quiste para descartar displasia.
El tratamiento de los quistes tipo V se basa principalmente en medidas de soporte y debe de ser individualizado, centrándose en el manejo de complicaciones frecuentes como son la colangitis recurrente y la sepsis21,22. La hepatectomía parcial puede ser curativa en pacientes en los que la enfermedad se limita a un solo lóbulo del hígado, con una morbilidad postoperatoria reducida y con buenos resultados a largo plazo (supervivencia a 10 años del 82%)23. En nuestra serie encontramos 6 pacientes con quistes tipo V, de los cuales uno de ellos requirió trasplante hepático por complicación posquirúrgica. Edil et al.6 definieron como la complicación más frecuente la colangitis (8%), seguida de la fuga biliar (7%). El grupo de Moslim registró con más frecuencia colecciones intraabdominales (11,9%) y fugas biliares (10,5%) manejadas principalmente con drenaje percutáneo13. En cambio, la incidencia registrada de colangitis fue del 6%. En nuestro trabajo la principal complicación durante el seguimiento fue la colangitis en un 17,4%. Solo uno de los casos (5,8%) presentó fístula biliar en el postoperatorio, manejada mediante drenaje percutáneo guiado por TC.
El riesgo de malignidad aumenta con la edad, siendo menor en la primera década de vida (0,7%) y aumentando hasta el 10% tras la segunda década. Lee et al.14 encontraron neoplasias malignas del tracto biliar en el 9,9% de los casos, de los cuales el 50% fueron colangiocarcinomas, mientras que Shi et al.12 recogieron un mayor número, de hasta el 17% de casos. Sin embargo, los datos publicados probablemente sobreestiman el riesgo de cáncer en los quistes biliares dado que la mayoría de las series incluyen solo pacientes sintomáticos que presentan complicaciones, incluyendo neoplasia maligna. Para calcular el verdadero riesgo de malignización, la incidencia de quistes biliares asintomáticos en la población debe usarse como denominador, un valor que se desconoce. En lo que respecta al seguimiento apropiado para pacientes que han sido intervenidos por un quiste biliar, no existe consenso ni estandarización. El valor de las pruebas de imagen periódicas para detectar malignidad no está probado, pero parece aconsejable una prueba de imagen anual en caso de resección parcial del quiste. La resección parcial no debería realizarse salvo imposibilidad de resección completa. En este caso, es obligado practicar una prueba de imagen anual debido al riesgo de malignización. El estudio anatomopatológico va a orientar a un seguimiento más o menos estrecho según presencia de displasia y grado. En casos de quistes I y IV también parece aconsejable un control evolutivo radiológico por el mayor riesgo de malignización de estos tipos de quistes.
Dado el carácter retrospectivo del estudio, se asocian sesgos inherentes al diseño del mismo. El número reducido de casos incluidos impide establecer conclusiones con alto nivel de evidencia científica. Dada la baja incidencia de la enfermedad el período del estudio se extiende hasta 30 años atrás, por lo que la menor disponibilidad de pruebas diagnósticas presentes en ese momento y el cambio en los cuidados perioperatorios del paciente pueden introducir un sesgo.
ConclusiónLos quistes de colédoco suponen una patología infrecuente que requiere un alto nivel de sospecha para su diagnóstico. Es fundamental una correcta clasificación ya que el tratamiento del quiste viene dado por el tipo de quiste desde la quistectomía con o sin derivación asociada hasta la hepatectomía o el trasplante. Dada la baja incidencia de los quistes de colédoco, el tratamiento debería centralizarse en centros especializados. Es necesario el desarrollo de estudios multicéntricos para establecer guías de tratamiento y seguimiento adecuadas basadas en una mayor evidencia científica.
FinanciaciónNo se recibió financiación ni ningún tipo de beca para la realización de este manuscrito.
Conflicto de interesesNo existen conflictos de intereses que declarar.