Introducción
La enfermedad hemorroidal es una de las más frecuentes en el mundo occidental. Estudios epidemiológicos han descrito una prevalencia del 5 al 36%1,2. Otros datos epidemiológicos basados en exploraciones endoscópicas reportan hemorroides en el 86% de las rectoscopias realizadas en un hospital3.
Sin embargo, la mayoría de estas personas permanecerán asintomáticas o responderán a tratamientos conservadores. Sólo alrededor del 5 al 10% de los pacientes requerirá cirugía4,5.
Indicaciones
En general, hay bastante uniformidad en las indicaciones quirúrgicas de las hemorroides. Las Guías Clínicas de la Asociación Española de Cirujanos recomiendan operar a pacientes con hemorroides sintomáticas de tercer y cuarto grado, sobre todo en aquellos con importante alteración de la arquitectura anorrectal (trombosis, ulceración, componente externo, papila hipertrófica), en los que no ha dado resultado el tratamiento conservador y en los casos complicados con otras afecciones (fisura anal, fístula, papila hipertrófica, repliegues cutáneos extensos)6.
Las Guías de la Asociación Americana de Gastroenterología incluyen como indicaciones el fallo del tratamiento no quirúrgico, hemorroides grandes para tratamiento no quirúrgico, preferencia del paciente y si hay enfermedad asociada (fisura, fístula)7.
La Asociación Americana de Cirujanos Colorrectales, en sus recientes guías, establece como indicaciones: pacientes refractarios a procedimientos conservadores, o que no los toleran, pacientes con hemorroides externas grandes y pacientes con combinación de hemorroides internas y externas con prolapso significativo, con un nivel de evidencia I y un grado de recomendación B8.
Agencias de medicina basada en la evidencia, como UpToDate, incluyen como indicaciones: fallo del tratamiento médico, hemorroides de grados III o IV sintomáticas, mixtas internas-externas, hemorroides sintomáticas con enfermedad concomitante que requiera cirugía, la preferencia del paciente y las hemorroides internas trombosadas9.
Por tanto, y realizando un resumen de todas estas recomendaciones, se podrían establecer como indicaciones quirúrgicas: hemorroides sintomáticas grados III-IV que no han respondido al tratamiento conservador, enfermedad asociada (fisura, fístula, colgajos cutáneos grandes) y trombosis hemorroidal.
Preparación del paciente
No es necesario realizar ninguna preparación. Hay autores que recomiendan el uso de un enema el mismo día de la cirugía para vaciar el recto de heces10,11. Tampoco es necesario el uso profiláctico de antibióticos.
Tipo de anestesia
Con relación al tipo de anestesia no hay una evidencia de cuál es la mejor técnica. Un estudio aleatorizado que comparaba anestesia local y general12 no encontró diferencias en el tiempo operatorio, el dolor postoperatorio, el tiempo libre de dolor después de la operación, el requerimiento de analgésicos, las náuseas o los vómitos y el grado de satisfacción del paciente.
Otro estudio aleatorizado sobre diferentes procedimientos de anestesia encuentra que los que recibieron anestesia caudal tuvieron mayor frecuencia de retención urinaria y necesidad de sondaje vesical, y por tanto no ofrece ventajas para cirugía en régimen ambulatorio13.
Por todo ello, un reciente metaanálisis14 establece que la hemorroidectomía puede realizarse con anestesia tanto local como locorregional o general, y que elegir una u otra depende de la disponibilidad de cada centro, el estado general del paciente o las preferencias tanto del paciente como del cirujano, con un grado de recomendación B.
Cirugía ambulatoria
Con relación a si la cirugía de las hemorroides se puede realizar en régimen de cirugía mayor ambulatoria, estudios recientes parecen no encontrar diferencias con grupos tratados en régimen de hospitalización. Así, un ensayo aleatorizado en que se comparaban 2 grupos de pacientes tratados por hemorroidectomía abierta, uno con ingreso hospitalario y otro en cirugía ambulatoria, no encontró diferencias en la tasa de complicaciones ni en las escalas de dolor postoperatorio15. Según este ensayo, y en otros estudios cuyo diseño aleatorizaba a pacientes para comparar procedimientos para reducir el dolor postoperatorio en cirugía sin ingreso, un reciente metaanálisis14 estableció que la cirugía ambulatoria puede indicarse en pacientes a los que se vaya a realizar una hemorroidectomía, con un grado de recomendación A.
Técnicas quirúrgicas
La hemorroidectomía sigue siendo la técnica más efectiva para el tratamiento de la enfermedad hemorroidal8. Se basa en la resección del anodermo, el tejido hemorroidal y la mucosa rectal en un número variable de paquetes que puede variar desde 1 hasta los 3 clásicos o incluso 4, pero considerando que es fundamental conservar unos puentes cutáneos suficientemente amplios para evitar la estenosis. En el metaanálisis ya referido14, se establece que el número de paquetes que resecar dependerá de los hallazgos quirúrgicos en cada paciente, con un grado de recomendación B.
El mayor problema de la hemorroidectomía es el dolor, de ahí que se haya realizado múltiples estudios aleatorizados para comparar diferentes procedimientos para minimizarlo. Uno de éstos es la hemorroidopexia de Longo16 que, además, cambia el fundamento del tratamiento quirúrgico, dado que en vez de una exéresis de los paquetes hemorroidales lleva a cabo una fijación de la mucosa rectal por encima de las columnas hemorroidales con el objetivo de evitar su prolapso.
Hemorroidectomía
Hay diferentes técnicas: abierta de Milligan-Morgan, cerrada de Ferguson, submucosa de Parks y circunferencial de Whitehead, si bien esta última prácticamente ha dejado de realizarse por la alta tasa de estenosis anal que causa17.
Hay estudios que han comparado la hemorroidectomía abierta con la cerrada, sobre todo con el objetivo de valorar si hay diferencias en el dolor postoperatorio (tabla 1). En uno de los primeros estudios aleatorizados18, en que se comparaba la técnica abierta con la submucosa de Parks, no se encontraron diferencias en las escalas de dolor postoperatorio, e incluso se describieron amplios rangos de dolor en ambos grupos. Sí refirió encontrar una mejor sensibilidad anal medida mediante técnica de electrosensibilidad mucosa en el grupo de hemorroidectomía submucosa, que sin embargo no se refleja clínicamente al no encontrar diferencias en la función defecatoria, tanto en la discriminación como en las alteraciones de la continencia anal. Sin embargo, otro estudio aleatorizado en que se compara también la técnica de Milligan-Morgan con la submucosa de Parks, durante las primeras 2 semanas después de la cirugía19, encuentra que el grupo de la técnica submucosa tiene menos dolor en el momento de la defecación y después de ella, menos dolor al sentarse, menos prurito y menos ensuciamiento. Igualmente, el grupo de técnica submucosa tiene una menor estancia en el hospital y una menor incapacidad laboral.
Los estudios comparativos, aleatorizados entre la técnica de Milligan-Morgan y Ferguson20-24, no encuentran diferencias a favor de la técnica cerrada. En estos ensayos, salvo en uno en que la disección quirúrgica se realizó con tijera22, en el resto se llevó a cabo con diatermia. Con relación al dolor, sólo 1 de los estudios23 refiere un menor dolor el primer día postoperatorio, y otro durante la defecación24. El resto de los estudios no encuentran diferencias tanto en la propia valoración del dolor como en los requerimientos adicionales de analgésicos. Tampoco hay diferencias en la estancia hospitalaria20,23 ni en el tiempo de incapacidad laboral21,23. Las únicas diferencias encontradas son con relación a la duración de la cirugía, mayor en el procedimiento cerrado22,23, y en el tiempo de cicatrización de la herida, menor en la técnica de Ferguson20,22-24, si bien el porcentaje de dehiscencias de la herida es alto, que puede oscilar desde el 24%20 hasta el 56%21.
Técnica de disección
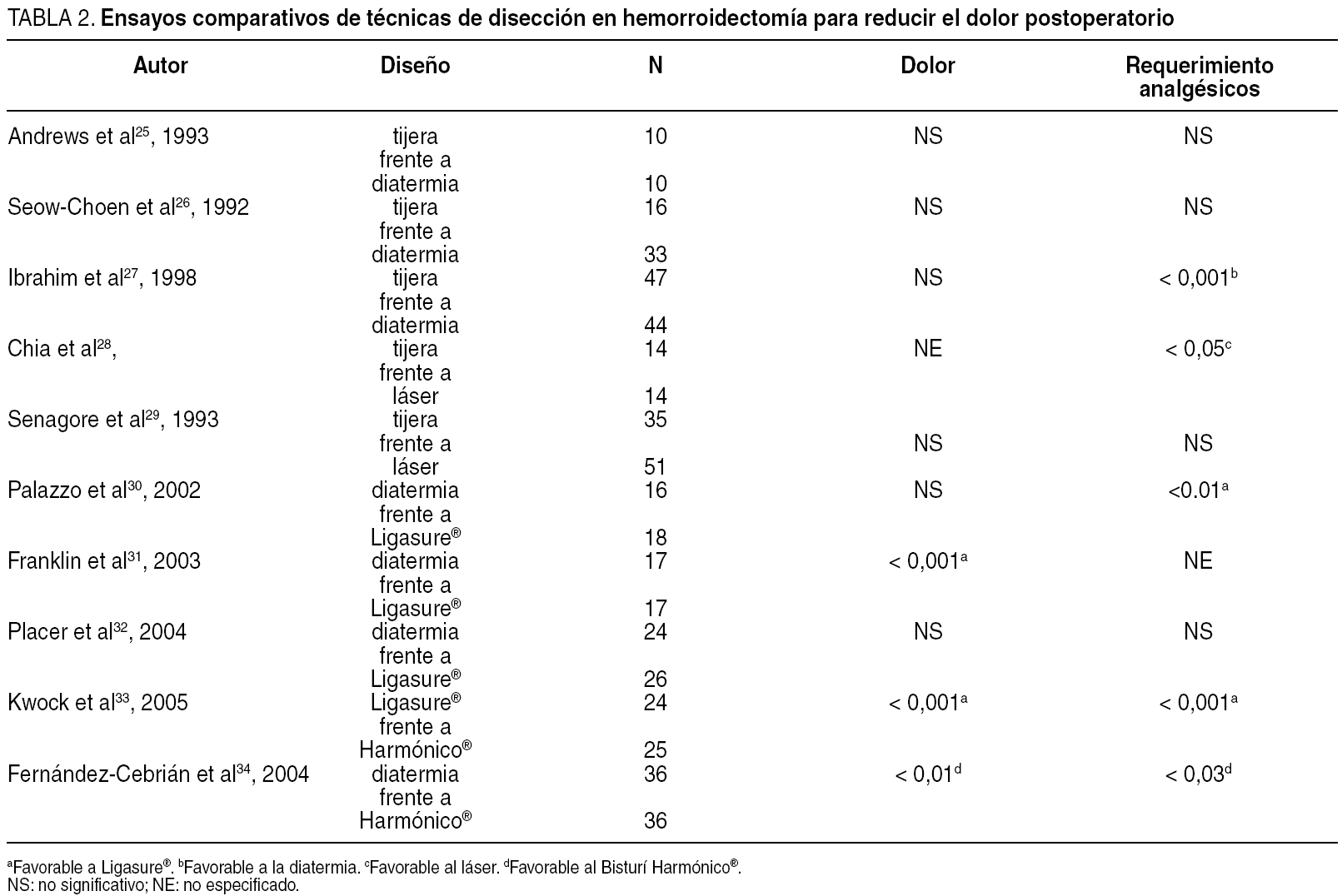
Se han realizado varios ensayos para evaluar diferentes procedimientos de disección quirúrgica durante la hemorroidectomía con el objetivo de minimizar el dolor (tabla 2). Se ha comparado la disección con tijeras y la diatermia25-27 y en ninguno de ellos se han encontrado diferencias en las escalas de dolor postoperatorio, y sólo uno de ellos refiere un menor requerimiento de analgésicos con diatermia27.
Otros ensayos han comparado el láser con la disección con tijera28,29 no encontrando tampoco diferencias en el dolor postoperatorio, por lo que un reciente metaanálisis14 concluye que el láser es caro y no ofrece ventajas sobre las tijeras o la diatermia, con un grado de recomendación A.
Más recientemente se han publicado varios ensayos aleatorizados comparativos entre la hemorroidectomía con Ligasure® y diatermia30-32, y se ha encontrado una reducción del tiempo quirúrgico y del dolor postoperatorio sólo en uno de ellos31. Hay otros ensayos comparativos de Ligasure® con Bisturí Harmónico®33, y se ha encontrado un menor dolor postoperatorio en el grupo del Ligasure®. En otro ensayo en que se compara la diatermia con el Bisturí Harmónico® se refiere un menor dolor postoperatorio con el harmónico34.
En este mismo apartado se podría incluir otro reciente ensayo aleatorizado en que se compara la hemorroidectomía abierta con la ablación con radiofrecuencia35, con un seguimiento de 2 años. Este estudio encuentra que la radiofrecuencia, siendo tan eficaz como la técnica convencional de hemorroidectomía, presenta un menor dolor postoperatorio, una estancia hospitalaria más corta y una recuperación de la actividad normal más rápida.
Hemorroidopexia frente a hemorroidectomía
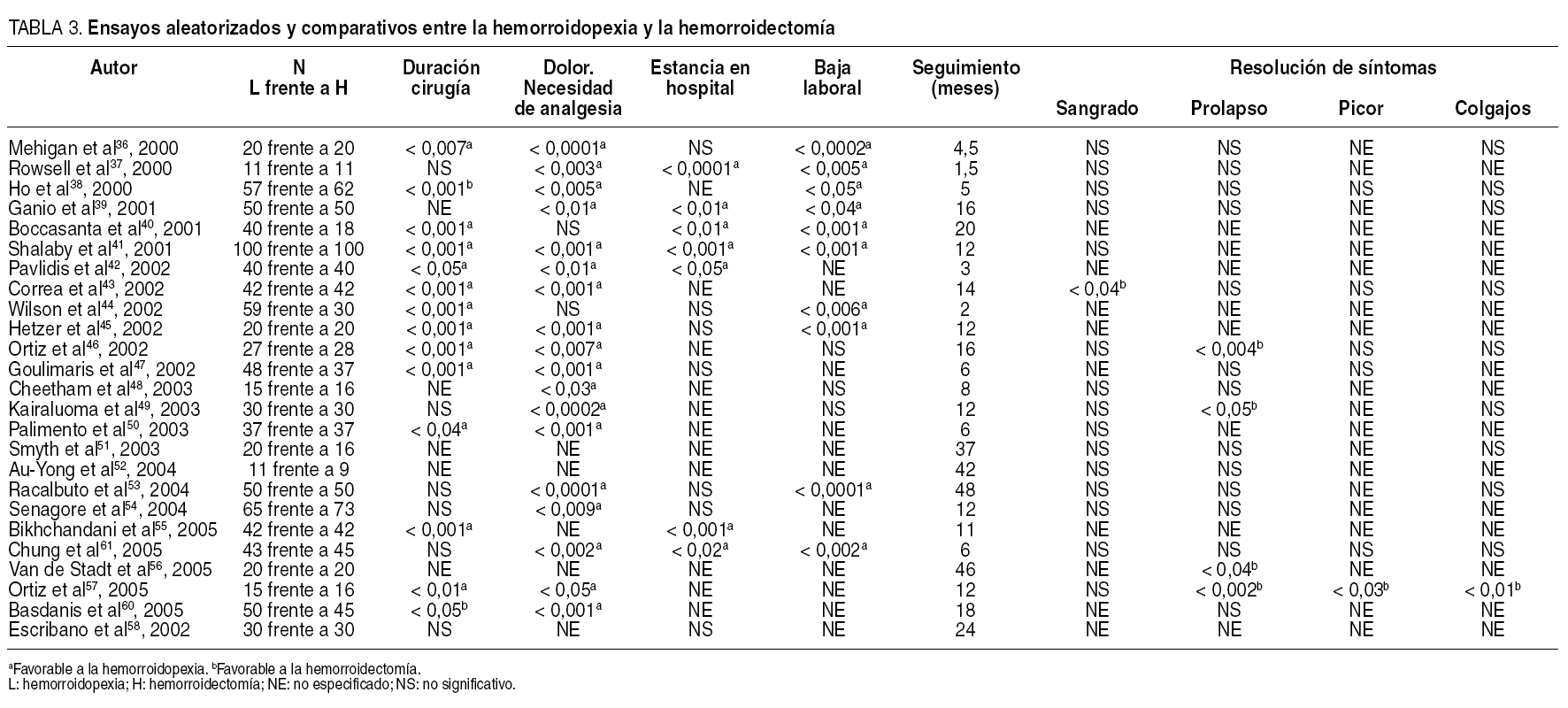
Desde la introducción, en 1998, de la hemorroidopexia por Longo16 se han publicado en la bibliografía médica 22 ensayos aleatorizados indexados en Medline36-57, otro publicado en España58 y un metaanálisis59 (tabla 3). Incluso se han publicado 2 ensayos aleatorizados y comparativos de la hemorroidopexia frente a la hemorroidectomía con Ligasure®60 o frente a Bisturí Harmónico®61. Una de las dificultades para el análisis de estos ensayos comparativos es la gran variabilidad en la selección de los casos, en la metodología de los resultados y en los tiempos de seguimiento.
No obstante, se puede obtener una serie de datos. Con relación a la propia técnica, la mayoría de los ensayos encuentran un significativo menor tiempo quirúrgico a favor de la técnica de hemorroidopexia36,38,40-47,50,55,57,60, y ello a pesar de que también la mayoría de ellos refiere una significativa mayor proporción de pacientes que necesitan maniobras adicionales para controlar el sangrado de la línea de grapado, que puede superar incluso el 70% de los casos47,57.
Con relación a las complicaciones postoperatorias de la hemorroidopexia, aunque se han descrito casos graves de sepsis, perforaciones rectales y fístulas anovaginales62-66, shock hipovolémico por hematomas perirrectales o retroperitoneales67,68 o dolor anorrectal crónico invalidante69, la técnica de Longo no parece tener una frecuencia de complicaciones mayor que la hemorroidectomía en los diferentes ensayos, metaanálisis59 y revisiones publicadas70,71.
Con relación al dolor postoperatorio los ensayos encuentran diferencias significativas a favor de la hemorroidopexia36-39,41-43,46-50,53,54,57,60,61 tanto en las primeras 24 h como en las primeras dos semanas. Incluso otro reciente ensayo en el que se compara de forma aleatorizada hemorroidopexia de 1 o 2 líneas de grapado encuentra menos dolor en el grupo de 2 disparos72. El ensayo comparativo frente a Ligasure® encuentra menos dolor con la hemorroidopexia60. Sin embargo, en el estudio comparativo frente al Bisturí Harmónico® el dolor es superior con la hemorroidopexia61.
También varios ensayos encuentran una significativa menor estancia hospitalaria37,39-42,55,61 y un tiempo de incorporación a su actividad laboral más corto36-41,44,45,53,61 con la técnica de hemorroidopexia.
Sin embargo, cuando se analizan los resultados comparativos de ambos procedimientos con relación a la resolución de los síntomas de las hemorroides, se aprecian diferencias más favorables a la técnica convencional de Milligan-Morgan, sobre todo en los ensayos con seguimiento más largo, dado que con seguimiento corto de pocos meses estas diferencias no son tan marcadas, tal y como se ha reflejado en un reciente metaanálisis59. En este sentido, en varios de estos ensayos se encuentra una significativa recidiva o persistencia de síntomas con la hemorroidopexia: prolapso hasta en el 53%46,47,49,56,57, sangrado hasta en el 47%47, colgajos cutáneos residuales hasta en el 90%47,57 o prurito hasta en el 40%57, sobre todo en hemorroides de grado IV57, lo que conlleva que el paciente no perciba una mejoría en los síntomas que motivaron su intervención. Por ello, varios ensayos y revisiones recientes han concluido que la hemorroidopexia no es efectiva en hemorroides de grado IV8,57,70.
Incluso se han publicado alteraciones de la función defecatoria como urgencia48,51,57 o aparición de síntomas nuevos como tenesmo rectal57. De hecho, un documento de consenso73 aconseja incluir en el consentimiento informado de los pacientes que vayan a ser intervenidos mediante la técnica de hemorroidopexia la posible aparición de estos síntomas.
Por todo ello, el metaanálisis59 que analiza varios de estos ensayos controlados concluye que aunque la hemorroidopexia se usa de forma generalizada, los datos de sus resultados a largo plazo son limitados, y aunque parece ser que produce menos dolor postoperatorio, sin embargo es menos efectiva que la hemorroidectomía, por lo que la hemorroidectomía sigue siendo el patrón oro para el tratamiento de las hemorroides.
Ligadura con Doppler
Es un procedimiento que se basa en la ligadura de las arterias de las hemorroides guiada por un rectoscopio especial provisto de un Doppler en su extremo. Este procedimiento fue descrito hace 10 años74, y sin embargo, son escasas las series pu-blicadas y sólo hay un reciente ensayo aleatoriazado en el que se compara con la hemorroidectomía abierta de Milligan-Morgan con un seguimiento de 1 año75. En este estudio, la ligadura con Doppler es tan eficaz como la técnica de Milligan-Morgan para el tratamiento de las hemorroides, con un significativo menor dolor postoperatorio, un menor consumo de analgésicos, una menor estancia hospitalaria y un período de incapacidad más corto. Este estudio, con 30 pacientes por rama, puede tener el sesgo de que se ha incluido a pacientes con hemorroides de grado II en el grupo de hemorroidectomía y hemorroides grado IV en el grupo del Doppler, lo que pudiera suponer una indicación no adecuada. Por tanto, son necesarios más estudios controlados para poder evaluar este procedimiento.
Tratamiento del dolor
La hemorroidectomía está asociada con dolor anal intenso en el período postoperatorio76, y es probablemente la complicación más temida por los pacientes. No está claro cuál es la etiología del dolor anal después de la cirugía de hemorroides.
Se ha intentado disminuir el dolor asociado a esta cirugía recomendando el uso de laxantes (lactulosa)77 antes de la cirugía, para conseguir heces de consistencia más blanda. También se ha recomendado evitar maniobras de drenaje del canal anal78,79.
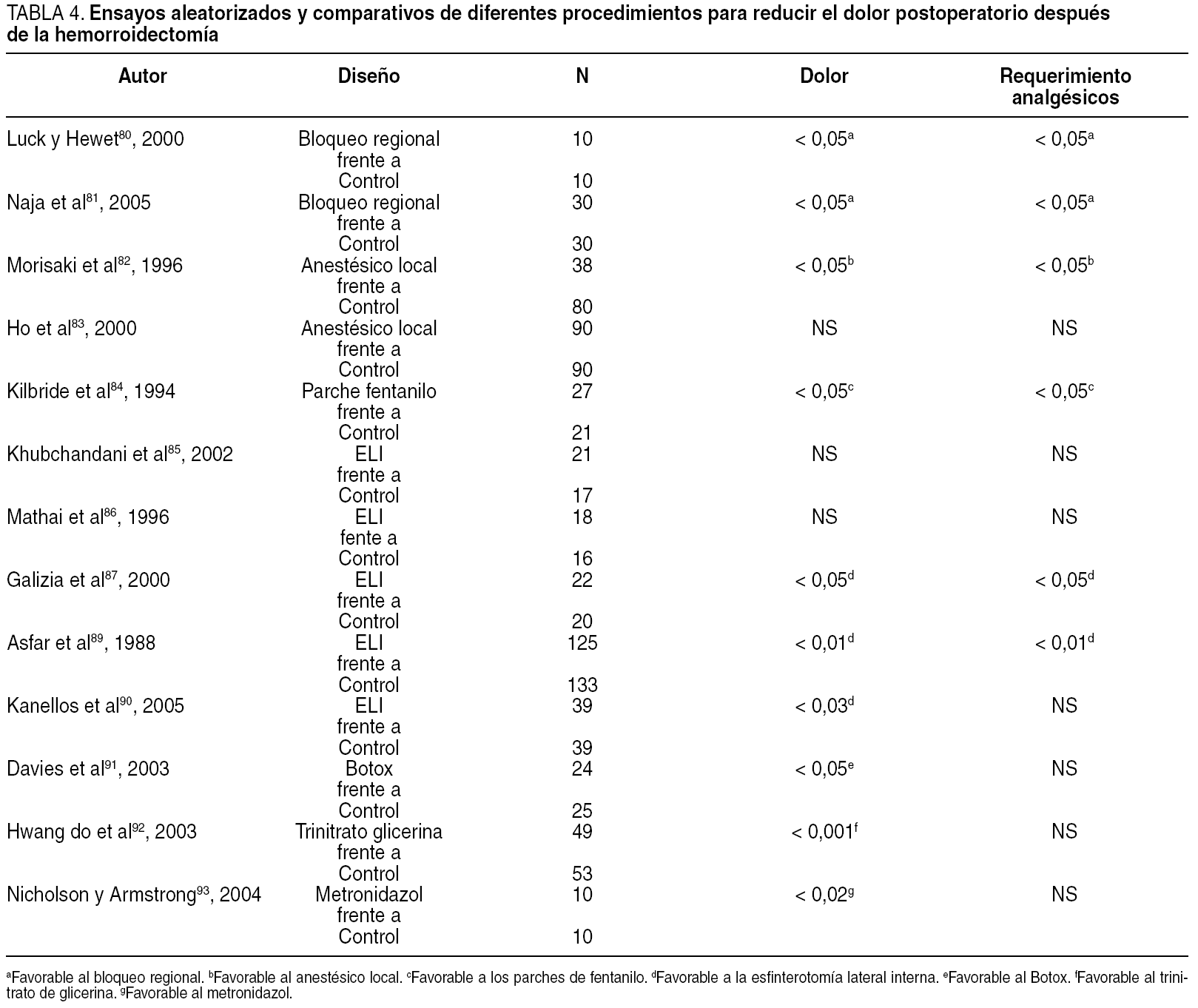
Hay varios ensayos aleatorizados que encuentran un menor dolor postoperatorio mediante el uso de bloqueo regional con anestésico local80,81, la infiltración local de anestésicos82,83 o el uso de parches transdérmicos de fentanilo84.
Basándose en estudios de fisiología, en los que se encuentra un incremento en la presión anal máxima de reposo2, se ha considerado que este espasmo del esfínter interno pueda ser la causa principal del dolor postoperatorio después de esta cirugía76,85. Por ello se han publicado distintos trabajos donde se acompaña a la hemorroidectomía de un gesto, quirúrgico o químico, que disminuya la presión de reposo del esfínter interno: esfinterotomía lateral interna (ELI), inyección de toxina botulínica o aplicación de trinitrato de glicerina al 0,2%.
La realización de una ELI es un tema controvertido. Hay trabajos aleatorizados que no han encontrado diferencias significativas en el dolor postoperatorio85,86, e incluso lleva el riesgo añadido de incontinencia86. Otros autores han publicado diferencias significativas en términos de dolor postoperatorio y requerimiento de analgésicos87-89. Por ello, un metaanálisis reciente14 concluye que la ELI no reduce el dolor postoperatorio y puede incrementar la incidencia de incontinencia con un grado de recomendación A. Sin embargo, en otro estudio prospectivo aleatorizado90 más reciente se encuentra que la percepción del dolor alcanza significación sólo después de la primera defecación, y que los requerimientos de analgesia fueron menores en el grupo con esfinterotomía, pero sin alcanzar significación; una mayor proporción de pacientes del grupo con esfinterotomía presentaba incontinencia a gases o ensuciamiento, pero sin alcanzar significación estadística. En este estudio se concluye que la realización de esfinterotomía lateral interna tras la hemorroidectomía abierta puede tener un efecto positivo en reducir el dolor postoperatorio en pacientes bien seleccionados, pero sin indicar los criterios de selección.
En otro ensayo aleatorizado y doble ciego se ha evaluado la toxina botulínica (Botox) en el control del dolor postoperatorio después de hemorroidectomía de Milligan-Morgan para hemorroides de tercer grado usando una inyección perioperatoria de 20 unidades en esfínter interno91. A pesar de que los pacientes que recibieron Botox tenían significativamente menos dolor los días 6 y 7 que el grupo control, no hubo diferencias en los requerimientos de analgesia oral.
Otro ensayo doble ciego ha evaluado el efecto del trinitrato de glicerina al 0,2% tras la hemorroidectomía en hemorroides de tercer y cuarto grado92. La media de dolor el primer día postoperatorio fue más baja en el grupo con trinitrato, pero no encontró diferencias significativas en los requerimientos de analgesia entre los 2 grupos. Recientemente se ha publicado en la bibliografía el empleo de nifedipino por vía oral en el tratamiento del dolor después de la hemorroidopexia69.
Basándose en la hipótesis de que el dolor posthemorroidectomía es secundario a la inflamación de los tejidos y a la infiltración bacteriana de las heridas, se ha propuesto dejar las heridas abiertas para facilitar el drenaje y prevenir la infección. Igualmente, en un estudio prospectivo y aleatorizado se ha propuesto el uso de metronidazol tó-pico aprovechando sus propiedades antibacteriana y an-tiinflamatoria93, y se ha encontrado que el grupo de pa-cientes con metronidazol presentó menos dolor postoperatorio los días 7 y 14, un menor edema y una curación de los tejidos más rápida, pero sin diferencias significativas en el uso de analgésicos entre ambos grupos.
Por todo ello, excepto medidas analgésico-anestésicas, no hay una clara evidencia actual de ningún tratamiento que disminuya, de forma global y mantenida, el dolor y los requerimientos de analgesia posthemorroidectomia (tabla 4).
Hemorroides trombosadas
El tratamiento de las hemorroides prolapsadas y trombosadas sigue siendo controvertido, ya que no hay suficientes ensayos aleatorizados para poder establecer conclusiones. No obstante, en un ensayo aleatorizado en que se comparaba la hemorroidectomía de urgencia con la trombectomía y posterior ligadura elástica94, el grupo de trombectomía y ligadura tuvo una menor necesidad de analgésicos; sin embargo, requirió un mayor número de hemorroidectomías.
Hay otro estudio no aleatorizado, comparativo de 2 grupos de pacientes uno tratado con hemorroidectomía de urgencia y otro con medidas conservadoras95, en el que sin incrementar las complicaciones, la hemorroidectomía de urgencia resuelve de manera definitiva el problema hemorroidal al no requerirse posteriormente cirugía electiva.
Incluso se ha publicado un ensayo aleatorizado de hemorroidopexia de urgencia frente a hemorroidectomía96, que refiere un menor dolor en las escalas de dolor con la hemorroidopexia. Con un seguimiento a las 6 semanas, el grupo de hemorroidectomía tiene más síntomas de dolor y sangrado, por lo que su reincorporación al trabajo es significativamente más tardía.
No obstante, un reciente metaanálisis concluye que, en pacientes con hemorroides estranguladas, el tratamiento puede ser conservador o con hemorroidectomía de urgencia, de acuerdo con el cuadro clínico y con la experiencia del cirujano, con un grado de recomendación B14.
Conclusiones
La hemorroidectomía sigue siendo el patrón oro para el tratamiento quirúrgico de las hemorroides. La técnica cerrada, las diferentes técnicas de disección y los procedimientos añadidos a la cirugía no han demostrado ventajas para reducir el dolor, salvo el uso de fármacos analgésicos o anestésicos. La hemorroidopexia grapada produce menos dolor postoperatorio con relación a la hemorroidectomía, pero es menos eficaz para resolver los síntomas asociados a las hemorroides. En las hemorroides internas prolapsadas y trombosadas se puede realizar una hemorroidectomía de urgencia con los mismos resultados que en cirugía electiva.
Correspondencia: Dr. M. de Miguel.
Servicio de Cirugía General. Hospital Virgen del Camino.
Irunlarrea, 4. 31008 Pamplona. España.
Correo electrónico: Mario.demiguel@cfnavarra.es