Introducción
La utilización de la ecografía endoanal es, sin lugar a dudas, uno de los mayores avances de la última década en la evaluación de la enfermedad anorrectal y del suelo de la pelvis, debido a su escaso coste, su buena tolerancia, la facilidad de uso y la calidad de las imágenes obtenidas. Estas circunstancias hacen que sea extraordinariamente útil y se debe considerar imprescindible como arma diagnóstica en una unidad de coloproctología. En 1989 se publicó el primer trabajo sobre ecografía endoluminal del conducto anal aplicada al estudio de las fístulas perianales. Los doctores Law y Bartram1, del Hospital de St. Marks, obtuvieron estas imágenes recubriendo el transductor ecográfico empleado hasta ese momento para el estudio del recto con un capuchón de plástico rígido. A partir de ese momento progresivamente se fue generalizando el empleo de este método de diagnóstico por la imagen en las enfermedades del conducto anal y del suelo pelviano, en general. La introducción de la ecografía endoanal en España tiene lugar a mediados de la década de los noventa2.
Utillaje de la ecografía endoanal
El ecógrafo utilizado y también el más extendido para esta exploración es el B&K Medical Systems, en sus distintos modelos, que permite la aplicación de una sonda endoluminal (modelo 1850), que contiene un motor con mando de control integrado y que provoca la rotación de una barra de 24 cm de longitud en cuyo extremo se aplica el transductor de ultrasonidos. Toda la barra se recubre con un tubo rectal de 17 mm de diámetro máximo, y el transductor se cubre con un cono o capuchón (PTX). Para la exploración se perfunde agua exenta de burbujas aéreas que rellena todo el espacio que queda entre la barra y el transductor y el tubo con el capuchón.
El transductor gira a 5-6 vueltas por segundo produciendo una imagen (corte transverso) de 360° en tiempo real alrededor del eje del instrumento. La situación de la sonda es importante para la orientación en el espacio de las imágenes obtenidas; así, la orientación en la pantalla del monitor más frecuente es superior (cara anterior), inferior (cara posterior), derecha (izquierda del paciente) e izquierda (derecha del paciente). El transductor utilizado más común es de multifrecuencia, que nos ofrece la posibilidad de usar las frecuencias de 5, 7 y 10 MHz. De esta forma se puede cambiar de frecuencia sin cambiar el transductor, variando la distancia focal y la resolución axial.
Técnica de exploración
El paciente no requiere ningún tipo de preparación, y la exploración se practica, por supuesto, en régimen ambulatorio; su duración media es de entre 5 y 7 min. La posición del paciente es en decúbito lateral izquierdo con las piernas flexionadas (posición de Sims) y después de relajar al paciente se comienza con un tacto rectal para, posteriormente, introducir el transductor ecográfico con el capuchón aislado con un protector de látex (preservativo) lubricado con gel ecográfico.
Imágenes ecográficas del conducto anal y del suelo pelviano
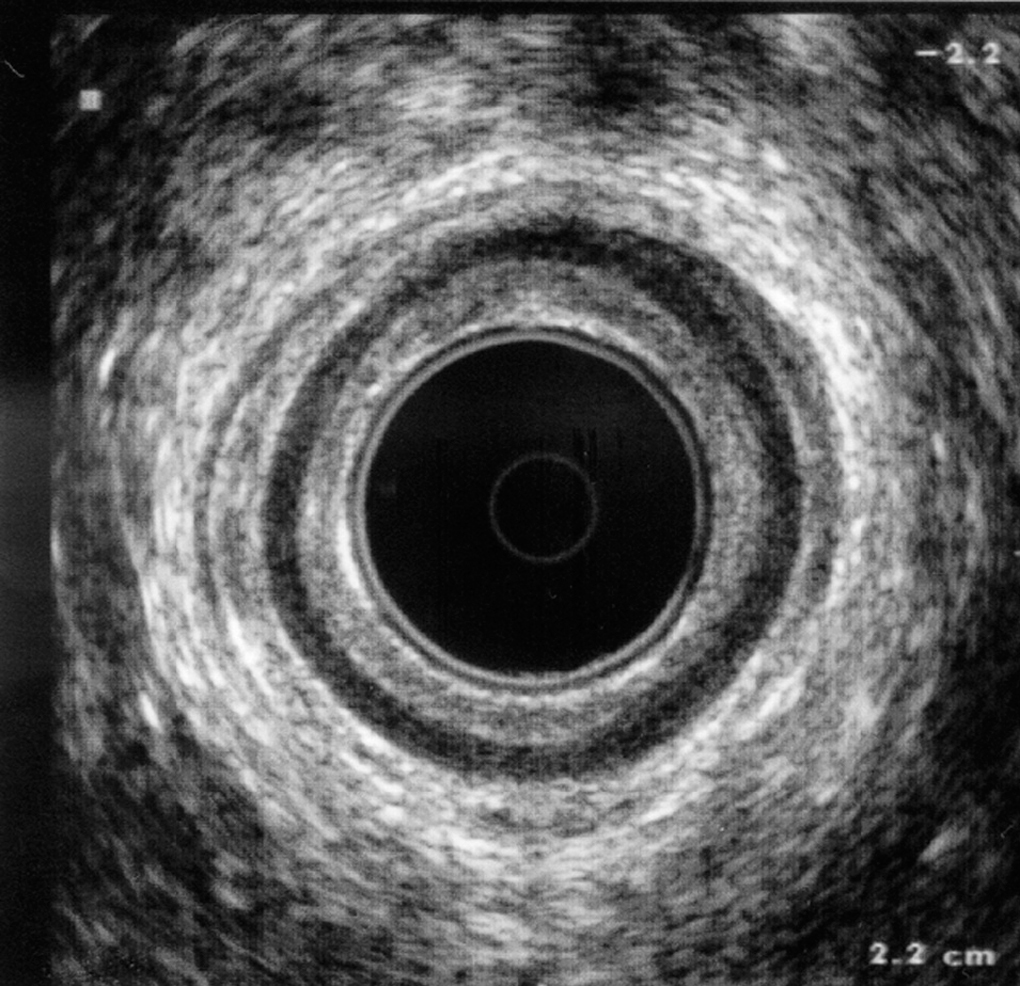
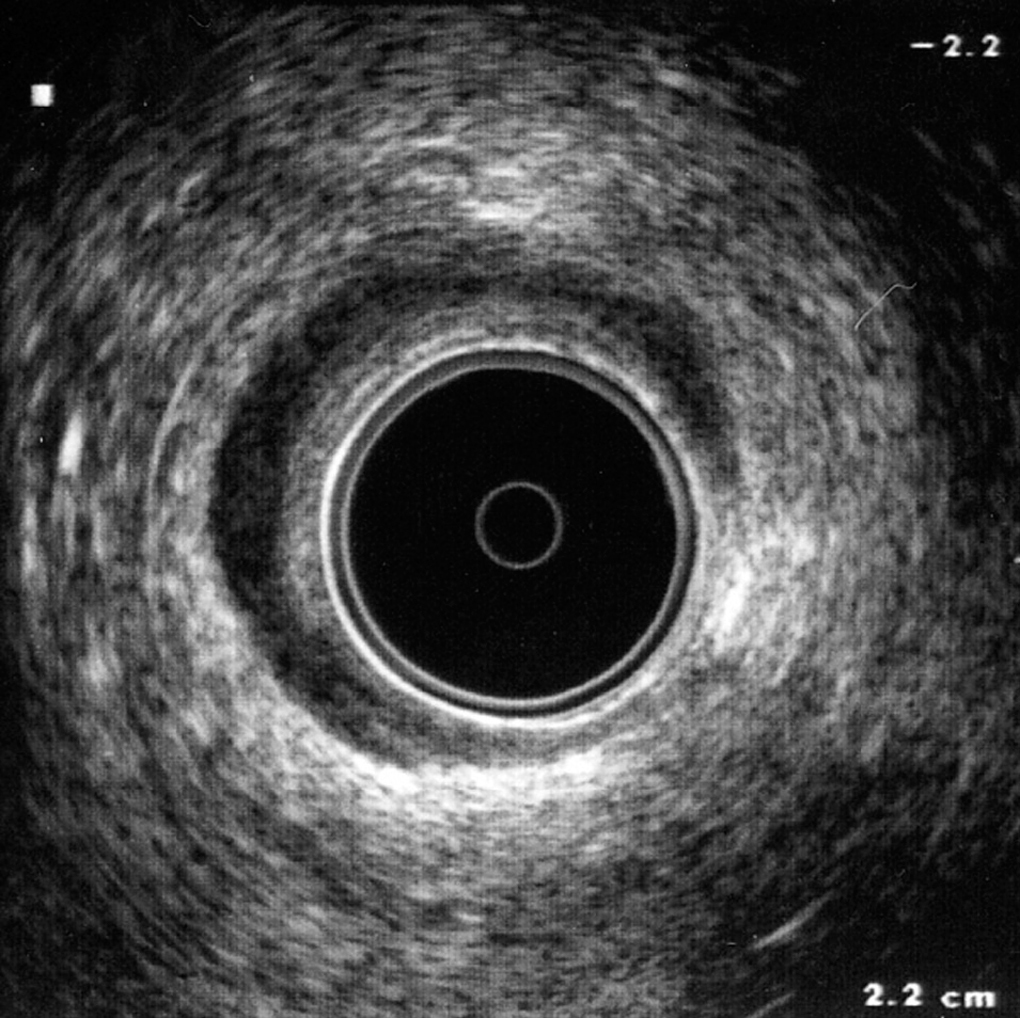
A partir de la imagen del cono o capuchón que recubre el transductor ecográfico se pueden distinguir 5 capas en el conducto anal3,4 (fig. 1):
Fig. 1. Imagen ecográfica de las 5 capas del canal anal.
1. Plano acústico hiperecoico que corresponde a la mucosa y el tejido subepitelial.
2. Plano acústico hipoecoico que corresponde al esfínter anal interno (EAI): se trata de un anillo perfectamente definido y que cambia de grosor dependiendo de la edad; entre 1 y 3 mm se considera normal5.
3. Plano acústico mixto, que corresponde a las fibras del músculo longitudinal (ML): posee un patrón heterogéneo y existen, a veces, dificultades para identificar esta estructura.
4. Plano acústico hiperecoico que corresponde al esfínter anal externo (EAE), que muestra una gran mezcla de ecos, por lo que domina la heterogeneidad.
5. Plano acústico heterogéneo por fuera del EAE y que corresponde a la grasa perianal.
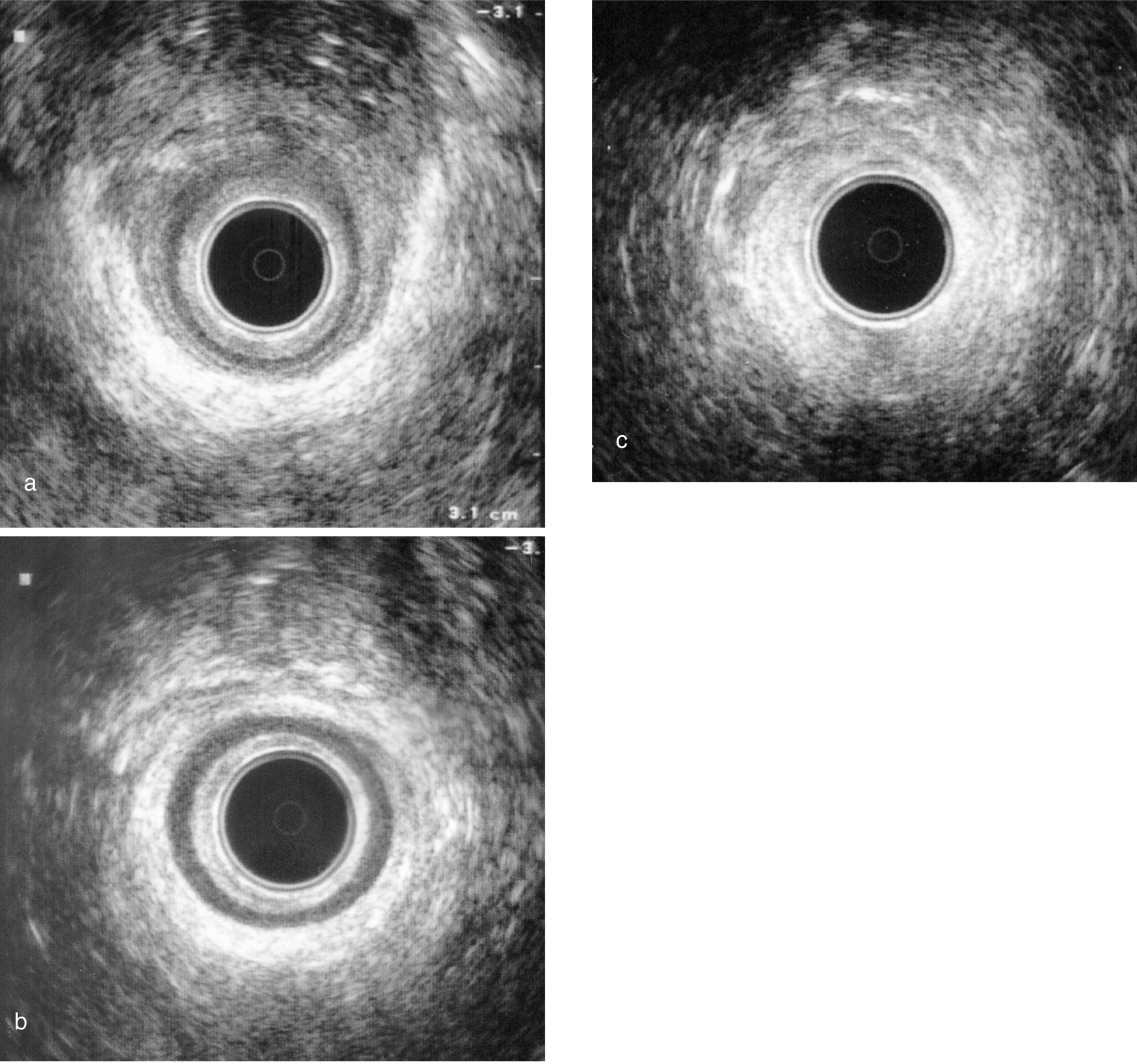
La anatomía ecográfica del conducto anal depende de su altura; así, de forma clásica se han diferenciado 3 "cortes" ecográficos distintos dentro del conducto anal, que definen 3 niveles o "tercios" dentro de este conducto:
1. Tercio superior del conducto anal. En este "corte" se identifica perfectamente de dentro afuera el EAI, el músculo puborrectal (PBR) que representa el límite anatómico entre el canal anal y el recto, entre ambos elementos, las fibras correspondientes al ML y en la zona inferior de este nivel, las fibras más altas del EAE. La grasa que rodea el conducto anal en esta zona representa el espacio isquiorrectal (fig. 2a).
Fig. 2. Tercio superior del canal anal (a), tercio medio (b) y tercio inferior (c).
2. Tercio medio del conducto anal. En esta zona se identifica con facilidad el EAI, rodeado simétricamente por el anillo hiperecoico correspondiente al EAE; entre ambos se observan las imágenes correspondientes a las fibras del ML. La grasa perianal por fuera del EAE sigue correspondiendo a la parte más superficial del espacio isquiorrectal (fig. 2b).
3. Tercio inferior del conducto anal. En esta zona ha desaparecido la imagen hipoecoica del EAI, y el transductor está rodeado por la circunferencia hiperecogénica correspondiente al EAE. La grasa de alrededor corresponde al espacio perianal (fig. 2c).
Indicaciones de la ecografía endoanal
Las principales indicaciones de la ecografía endoanal son el estudio morfológico del aparato esfinteriano en la incontinencia fecal, el estudio de localización de abscesos y fístulas perianales, la estadificación del cáncer de ano, así como el estudio evolutivo después del tratamiento conservador del cáncer epidermoide, y el estudio del aparato esfinteriano en pacientes con fisura de ano, así como la confirmación morfológica de la esfinterotomía interna en esta misma afección y otras. Además de estas indicaciones, que consideramos perfectamente establecidas, existen otras enfermedades del suelo de la pelvis, como el rectocele, el prolapso rectal, el periné descendido, el anismo, etc., donde la ecografía endoanal desempeña un papel importante en su metodología diagnóstica.
Ecografía endoanal en la incontinencia
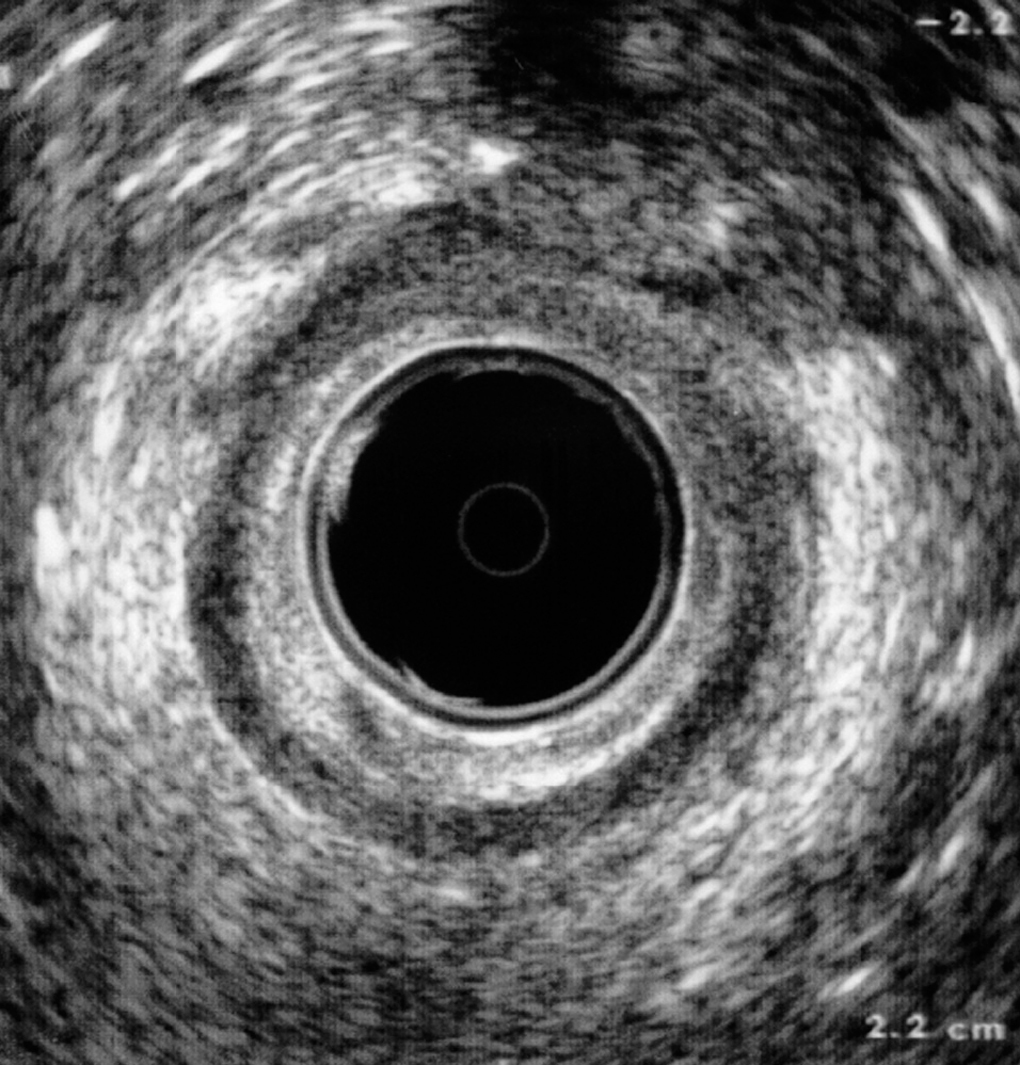
La principal indicación de la ecografía endoanal es el estudio de pacientes con incontinencia fecal. De esta manera se detectan defectos en el aparato esfinteriano que podrían ser susceptibles de una reparación quirúrgica. Las lesiones del EAE se identifican como zonas o áreas hipoecoicas que rompen la homogeneidad hiperecoica del EAE, y pueden medir la magnitud de esta lesión, así como la distancia entre los extremos del esfínter lesionado (fig. 3). Las lesiones del EAI son fácilmente identificables ecográficamente como un defecto total o parcial del anillo hipoecoico, que acompaña con frecuencia a una gran retracción de los extremos lesionados.
Fig. 3. Imagen de una rotura del esfínter anal externo entre las 12 y las 2 h en el tercio medio del canal anal. El esfínter anal interno se muestra íntegro.
Trastornos del esfínter anal interno
El grosor normal del EAI aumenta con la edad debido a un incremento en el depósito de colágeno5,6. Un engrosamiento del EAI también puede visualizarse en pacientes con prolapso rectal o síndrome de úlcera solitaria de recto, mientras que un adelgazamiento del EAI puede observarse en ancianos sin evidencia de un defecto, probablemente debido a una degeneración primaria del EAI7,8. Unas presiones manométricas bajas pueden asociarse a un grosor del EAI por debajo de 2 mm en pacientes con esfínteres íntegros9.
Trastornos del esfínter anal externo
El traumatismo obstétrico es la causa más frecuente de incontinencia fecal en mujeres, mientras que en varones es el antecedente de cirugía anal previa o traumatismo no asociado con la cirugía9. Law et al9 demostraron que las presiones del canal anal eran significativamente más bajas en pacientes con una pérdida de la integridad de ambos componentes del mecanismo esfinteriano y que existe una concordancia entre los hallazgos de la ecografía endoanal y el mapeo electromiográfico. La ecografía endoanal es capaz de detectar defectos en los esfínteres anales en pacientes previamente etiquetados como con incontinencia idiopática o neurogénica por estudios convencionales9,10. Esta técnica también ha demostrado identificar defectos ocultos postoperatorios de los esfínteres en pacientes sometidos a cirugía anorrectal que no presentaban síntomas de incontinencia fecal11 y con estudios manométricos normales12. Del mismo modo, De Leeuw et al13 no encontraron una asociación entre los defectos de esfínteres detectados por ecografía endoanal y la presencia o no de clínica de incontinencia fecal.
La mayoría de pacientes con incontinencia fecal postobstétrica presentan defectos en el EAE proximal y anterior12, que comienzan en el cuerpo perineal7. Sentovich14 demostró una fiabilidad de la ecografía endoanal del 100% para el diagnóstico de defectos del esfínter anal anterior en pacientes con una lesión esfinteriana conocida, pero sólo del 35% en aquellos con esfínteres intactos. También demostró la dependencia del explorador en la precisión del diagnóstico de las lesiones localizadas en la cara anterior del EAE en mujeres, así como que la exploración resultaba más fiable cuando se limitaba a los últimos 1,5 cm del canal anal, y reseñó las dificultades en el diagnóstico de los defectos en el EAE anteriores y proximales. Las medidas del cuerpo perineal se toman insertando un dedo en la vagina y midiendo la distancia entre la superficie interior del EAI y la reflexión ultrasonográfica del dedo, lo que puede mejorar la visualización de lesiones esfinterianas en estos pacientes15. Un grosor del cuerpo perineal de 10 mm o menor se considera anormal, y hay una excelente correlación entre el grosor del cuerpo perineal y la presencia del defecto esfinteriano16.
Hay autores que sugieren una mejor visualización de los defectos esfinterianos con la utilización de la resonancia magnética endoanal en pacientes con incontinencia fecal17, aunque es probable que las 2 exploraciones sean complementarias, con una excelente concordancia entre ambas técnicas; si bien, el EAI se visualiza mejor mediante la ecografía17,18 y la atrofia del EAE/puborrectal, mediante resonancia magnética19. La ecografía tridimensional demuestra unas marcadas diferencias en la configuración esfinteriana con una longitud del EAE anterior más corta en las mujeres, así como una relación directa entre la longitud del defecto esfinteriano y su extensión radial demostrado por cortes axiales20. Según nuestra experiencia, la ecografía endoanal es imprescindible en la valoración diagnóstica de pacientes con incontinencia fecal y ha hecho cambiar la actitud diagnóstica en esta afección; actualmente la ecografía endoanal se considera la prueba diagnóstica gold standard.
Ecografía endoanal y sepsis perianal
Abscesos perianales
Un conocimiento anatómico detallado de los esfínteres y, en particular, su relación con los trayectos fistulosos y la identificación de todas las colecciones purulentas, es importante para planificar la cirugía de abscesos/fístulas y asegurar un drenaje completo, para minimizar las tasas de recurrencia e incontinencia postoperatoria. La ecografía ha demostrado tener una sensibilidad y una especificidad para el diagnóstico de los abscesos perianales del 100%, en un estudio prospectivo en que se comparó la ecografía endoanal con los hallazgos operatorios. También se ha encontrado un gran valor para el diagnóstico de abscesos no detectados con la exploración física21. En nuestra opinión, la ecografía endoanal es útil en casos de abscesos drenados parcialmente con supuración crónica y en casos de proctalgia, con o sin fiebre, y se ha encontrado una rentabilidad diagnóstica alta, aunque no se ha estudiado estadísticamente22. La exploración puede estar limitada por la estenosis o el dolor anal.
Fístulas perianales
La utilidad de la ecografía endoanal en el diagnóstico de las fístulas del ano está muy discutida, y los resultados, en cuanto a la precisión diagnóstica, también son muy distintos según los grupos. Choen et al23 definieron los criterios ecográficos para la identificación del orificio interno de las fístulas perianales: una rotura hipoecoica de la capa subepitelial anorrectal, un defecto en el músculo circular del EAI y una lesión hipoecoica del músculo liso longitudinal, habitualmente hiperecoico, que protruye sobre el músculo liso circular, normalmente hipoecoico. En este estudio prospectivo se compara el examen clínico mediante tacto rectal con la exploración ecográfica sin encontrar diferencias significativas entre la evaluación de un cirujano experto y la ecografía. La ecografía fue, asimismo, incapaz de visualizar trayectos supra y extraesfinterianos o trayectos secundarios supra o infralevadores. Éste podría explicarse por un desacoplamiento ultrasonográfico entre el cono plástico que cubre el transductor y la pared rectal o por una corta penetrancia acústica del transductor23. Cho et al24, mediante la modificación de los criterios anteriores, encontraron que, usando una combinación de 3 criterios, la sensibilidad y la especificidad de la ecografía endoanal en la identificación de orificios internos en las fístulas anales era del 94 y el 87%, respectivamente24. Sin embargo, Deen et al25 encontraron que la fiabilidad de la ecografía endoanal era del 94%, aunque con escasa utilidad en la identificación de los orificios internos.
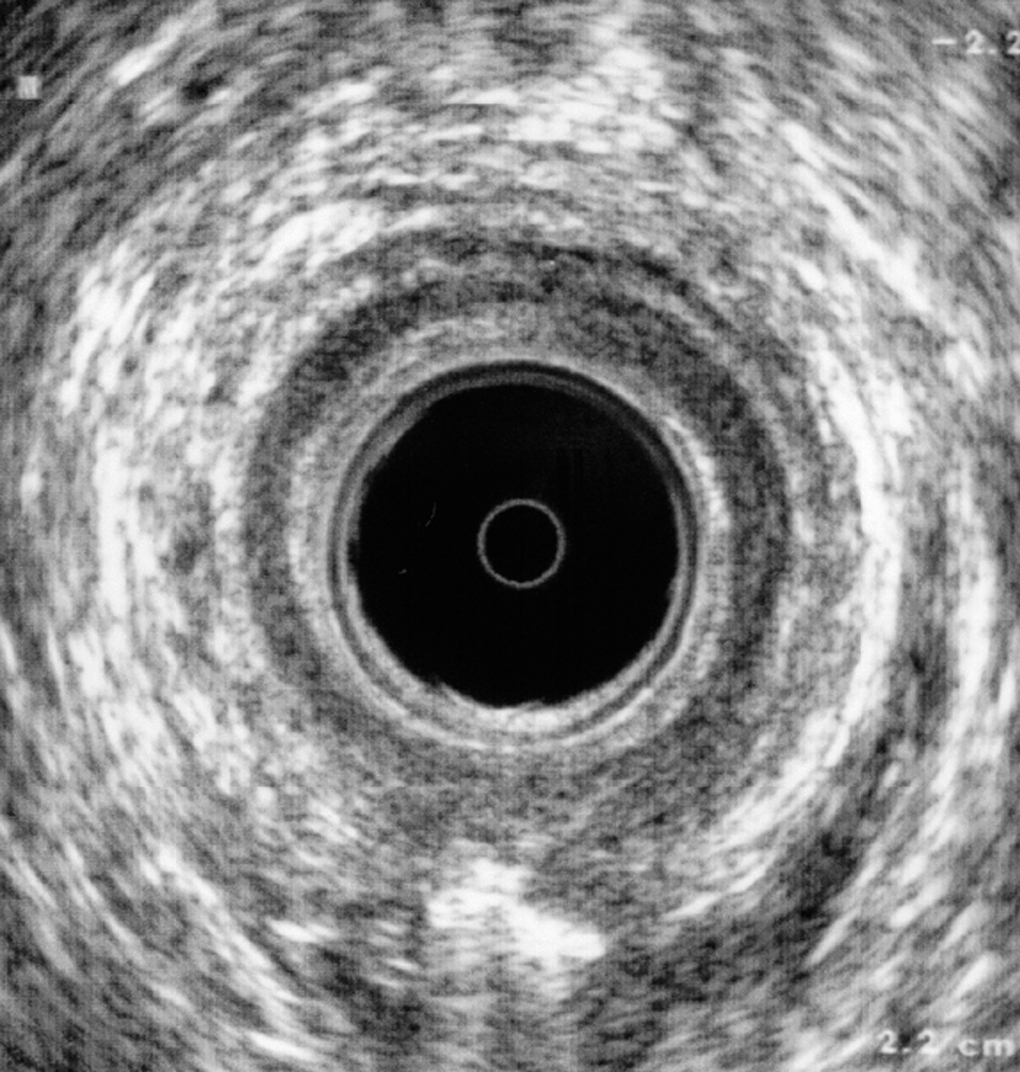
La instilación de agua oxigenada a través del orificio fistuloso externo26 ha demostrado mejorar la identificación de tractos fistulosos y orificios internos (fig. 4). Ratto et al27 describieron que la utilización de agua oxigenada mejoraba la visualización y la identificación de trayectos fistulosos perianales cuando se comparaba con el examen clínico convencional o con la ecografía endoanal, sin la utilización de agua oxigenada, lo que es de especial utilidad para la identificación y la extensión de trayectos inter y transesfinterianos y las prolongaciones en herradura. Otro estudio demostró la identificación del 100% de los trayectos fistulosos y del 95,83% de los orificios internos cuando se utilizaba la instilación de agua oxigenada28. Poen et al29 encontraron que la utilizaci ón de agua oxigenada incrementaba la tasa de detección de trayectos fistulosos del 62 al 95% y del 5 al 48% en la identificación de orificios internos. En este mismo estudio se demuestra que la exploración clínica es capaz de identificar el 71% de los orificios internos sin otro método diagnóstico añadido. En un estudio más reciente, Navarro-Luna et al30 compararon, de forma prospectiva, la identificación ecográfica del orificio interno tras la utilización de agua oxigenada, con su posterior identificación quirúrgica, lo que dio como resultado una correcta identificación en el 94% de los casos y de la dirección del trayecto en un 95%.
Fig. 4. Imagen de una exploración ecográfica tras la inyección de agua oxigenada por el orificio fistuloso externo. Se muestra una fístula transesfinteriana media a las 6 h en herradura posterior.
Hussain et al31 han demostrado la superioridad en la detección y la clasificación de fístulas perianales de la resonancia magnética nuclear con endocoil respecto de la ultrasonografía endoanal y la exploración clínica. Sin embargo, este mismo grupo, más recientemente, ha demostrado una mejora en los resultados obtenidos cuando se utiliza la instilación de agua oxigenada junto con una exploración ultrasonográfica tridimensional y, por tanto, una mayor concordancia con los datos de la resonancia magnética nuclear con endocoil. Con este método se alcanza una concordancia entre ambas pruebas diagnósticas del 88% para los trayectos fistulosos primarios, de un 90% para la localización del orificio interno, de un 78% para los trayectos fistulosos secundarios y de un 88% para la localización de colecciones abscesificadas, sin encontrar diferencias en el confort o la preferencia del paciente de una técnica sobre la otra32. De esta manera, la identificación del orificio interno pudo realizarse correctamente en el 95% de los pacientes en el caso de la ultrasonografía y del 98% en el caso de la resonancia magnética nuclear, con resultados muy similares. En otro estudio se comparó la ultrasonografía tridimensional con la utilización de agua oxigenada y sin ella, y se encontró que no existían diferencias entre ambas, reservando el uso del agua oxigenada para la identificación de trayectos y orificios internos en casos difíciles33.
En resumen, la ultrasonografía endoanal es un método diagnóstico rápido, con un bajo coste y con posibilidad de utilización intraoperatoria. Se tolera bien por los pacientes y ha demostrado su utilidad en la identificación de orificios internos, trayectos fistulosos y trayectos asociados a fístulas y abscesos. La utilización de agua oxigenada y la aparición de la ultrasonografía tridimensional pueden mejorar la fiabilidad y la potencial identificación de trayectos complejos y abscesos ocultos de esta técnica.
Fístulas rectovaginales
La mayoría de las fístulas rectovaginales están localizadas en la zona anterior del ano o en el recto inferior y son consecuencia de iatrogenia obstétrica, abscesos o fístulas de origen criptoglandular o enfermedad de Crohn. Estas lesiones están habitualmente relacionadas con una alta incidencia de incontinencia anal. La ultrasonografía endoanal puede ayudar a la descripción anatómica de la lesión esfinteriana y a la identificación y la confirmación de las fístulas rectovaginales. En un estudio retrospectivo, Yee et al34 encontraron que la ecografía endoanal identifica el 28% de fístulas rectovaginales y el 92% de los defectos anteriores esfinterianos. Así, este estudio recomienda la utilización de la ecografía para la localización de defectos ocultos del esfínter pero no para la identificación de fístulas rectovaginales. Sin embargo, Baig et al35 reportan una fiabilidad del 73% con la ultrasonografía endoanal en la identificación de fístulas rectovaginales.
Evaluación postoperatoria de esfínteres
Esfinterotomía lateral interna
La ecografía endoanal es capaz de evaluar el resultado anatómico de la esfinterotomía lateral interna, y puede llegar a clasificarla en completa o incompleta, en cuanto a su extensión radial, además de poder evaluar su extensión longitudinal (fig. 5). De esta manera, se puede considerar que la ecografía endoanal supone un test de calidad en el tratamiento quirúrgico de la fisura anal. Se ha utilizado también para evaluar el daño producido tras la dilatación forzada del EAI36. La extensión longitudinal de la esfinterotomía se ha evaluado tradicionalmente mediante los datos recogidos en los informes quirúrgicos37 y, más recientemente, con métodos más fiables, como la ecografía endoanal38,39. Nuestro grupo ha publicado un estudio en el que se demostró que la presencia ecográfica de una esfinterotomía incompleta se asocia con la persistencia o la recurrencia de la fisura anal40. García-Aguilar et al37, en un intento de identificar lesiones entre los pacientes con continencia e incontinencia anal tras una esfinterotomía, no encontraron diferencias significativas entre ambos grupos tras la evaluación ecográfica. A pesar de los datos aportados por estos estudios, la altura o la extensión longitudinal de la esfinterotomía es aún controvertida. En nuestro grupo creemos que se debe realizar una esfinterotomía lateral interna completa y limitada al tercio inferior del EAI para obtener una alta tasa de curación y una baja tasa de incontinencias en los pacientes con fisura anal41.
Fig. 5. Imagen ecográfica de una esfinterotomía lateral interna completa entre las 3 y las 5 h.
En resumen, podríamos establecer que la indicación de la ecografía endoanal en la fisura del ano es en los casos de persistencia del dolor tras la cirugía o en casos de incontinencia tras la cirugía, para valorar el daño esfinteriano.
Evaluación del aparato esfinteriano tras la reconstrucción quirúrgica
Una reparación incompleta del músculo esfinteriano puede desembocar en un mal resultado tras la cirugía de la incontinencia. La ultrasonografía endoanal puede utilizarse para la evaluación postoperatoria tras esta cirugía y explicar alguna de las causas que conducen a esos resultados en un determinado grupo de pacientes42. Las imágenes ecográficas de la superposición esfinteriana, tras la reparación quirúrgica, tienen una buena correlación con los resultados clínicos y manométricos finales, identificando la persistencia de la incontinencia con defectos no corregidos en el esfínter43,44. Así, imágenes específicas, como la denominada overlapping sign o la de sutura término-terminal, se asocian a un buen resultado clínico, mientras que la persistencia de defectos esfinterianos se encuentran asociados a malos resultados finales45.
Correspondencia: Dr. J.P. Esclapez Valero.
Servicio de Cirugía General y Digestiva.
Hospital Clínico Universitario.
Avda. Blasco Ibáñez, 17. 46010 Valencia. España.
Correo electrónico: esclapez@uv.es