OR-261 - FACTORES PREDICTORES E IMPACTO DE LA FUGA ANASTOMÓTICA CERVICAL TRAS ESOFAGUECTOMÍA POR CÁNCER: ¿ES LA COMPLICACIÓN QUE MÁS DEBE PREOCUPAR AL CIRUJANO ESOFAGOGÁSTRICO?
Hospital Universitario Virgen de las Nieves, Granada.
Objetivos: Analizar la incidencia, tipo y tratamiento de la fuga anastomótica cervical (FAC), identificar factores predictores y evaluar sus consecuencias tras esofaguectomía por cáncer esofágico (CE).
Métodos: Estudio observacional, retrospectivo y unicéntrico que incluye pacientes sometidos a esofaguectomía subtotal con plastia gástrica y anastomosis cervical por CE entre enero 2004-enero 2021. Las variables cualitativas se expresaron mediante porcentajes; las cuantitativas por su mediana y rango intercuartílico. Se utilizó el test de t de Student y U de Mann-Whitney para variables cuantitativas; chi-cuadrado y exacto de Fisher para cualitativas, Kaplan-Meier y log-rank para estudio de supervivencia. Se consideró significativo un valor p < 0,05.
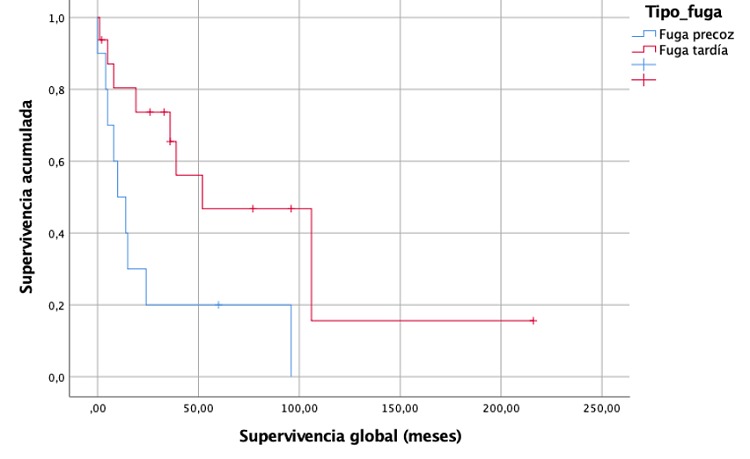
Resultados: 69 pacientes fueron incluidos en el estudio, de los cuales 26 (37,7%) presentaron FAC: 12 (46,2%) precoces ( 7º día). El tratamiento fue conservador en 22 (84,6%) casos. 4 (15,4%) pacientes fueron reintervenidos: uno para drenaje de absceso cervical; los restantes para realización de esofagostoma. El tiempo mediano transcurrido para el cierre de la fístula fue de 15 (0-30) días. Los principales factores analizados se muestran en la tabla. No hubo diferencias estadísticamente significativas en la supervivencia global ni libre de enfermedad a 3, 6 meses, 1, 3 y 5 años. Cuanto estratificamos la fuga en función de su gravedad (tratamiento conservador vs. quirúrgico), la enfermedad hepática (p = 0,017) y un mayor tamaño tumoral (p = 0,020) se relacionaron con la necesidad de tratamiento quirúrgico. Este, se relacionó con tendencia a la significación con una mayor mortalidad posoperatoria (p = 0,063). Cuando comparamos fuga precoz vs. tardía obtuvimos mayor tasa de reingresos (p = 0,001) y menor supervivencia global al año (p = 0,003) y 3 años (p = 0,050), y libre de enfermedad al año (p = 0,005) en la fuga precoz (fig.).
|
FAC+ (n = 26) |
FAC- (n = 43) |
p |
||
|
Parámetros preoperatorios quirúrgicos posoperatorios |
Edad (años) |
66 (60,7-73) |
64 (56-73) |
0,486 |
|
Sexo varón |
24 (92,3%) |
37 (86%) |
0,431 |
|
|
ASA |
0,381 |
|||
|
III |
13 (54,2%) |
13 (33,3%) |
||
|
IV |
2 (8,3%) |
4 (10,3%) |
||
|
HTA |
14 (53,8%) |
20 (46,5%) |
0,555 |
|
|
DM II |
6 (23,1%) |
7 (16,3%) |
0,484 |
|
|
EPOC |
5 (19,2%) |
12 (27,9%) |
0,418 |
|
|
Índice Charlson |
4,23 (2,7-7,7) |
4 (2,1-5,8) |
0,645 |
|
|
Tabaquismo |
16 (61,5%) |
24 (55,8%) |
0,641 |
|
|
Alcohol |
10 (38,5%) |
9 (20,9%) |
0,114 |
|
|
IMC preoperatorio (kg/m2) |
27,2 (23,1-29) |
26,5 (22,8-29,5) |
0,837 |
|
|
Tipo histológico |
0,234 |
|||
|
Adenocarcinoma |
16 (69,6%) |
33 (82,5%) |
||
|
Epidermoide |
7 (30,4%) |
7 (17,5%) |
||
|
Neoadyuvancia |
16 (61,5%) |
23 (57,1%) |
0,663 |
|
|
Técnica |
0,202 |
|||
|
Orringer (abierta) |
11 (42,3%) |
25 (58,1%) |
||
|
McKeown (mínimamente invasiva) |
15 (57,7%) |
18 (41,9%) |
||
|
Cirugía R1 |
3 (11,5%) |
0 |
0,041 |
|
|
Tipo anastomosis |
0,005 |
|||
|
Mecánica circular |
6 (85,7%) |
1 (14,3%) |
||
|
Manual |
18 (31,6%) |
39 (68,4%) |
||
|
Yeyunostomía |
11 (42,3%) |
21 (50%) |
0,537 |
|
|
Momento colocación yeyunostomía |
0,035 |
|||
|
Preneoadyuvancia |
2 (18,2%) |
3 (14,3%) |
||
|
Cirugía |
6 (54,5%) |
18 (85,7%) |
||
|
Posoperatoria |
3 (27,3%) |
0 |
||
|
Triple drenaje |
13 (50%) |
11 (26,2%) |
0,018 |
|
|
Reintervención |
5 (19,2%) |
2 (4,7%) |
0,049 |
|
|
Dindo-Clavien |
0,008 |
|||
|
I |
2 (7,7%) |
20 (46,5%) |
||
|
II |
15 (57,7%) |
10 (23,3%) |
||
|
III |
1 (3,8%) |
1 (2,3%) |
||
|
IV |
4 (15,4%) |
8 (18,6%) |
||
|
V |
4 (15,4%) |
4 (9,3%) |
||
|
Complicaciones respiratorias |
9 (34,6%) |
16 (37,2%) |
0,828 |
|
|
Estancia hospitalaria (días) |
36 (16-56) |
14 (4-24) |
0,001 |
|
|
Reingreso |
6 (26,1%) |
3 (7,7%) |
0,047 |
|
|
Estenosis anastomosis |
11 (50%) |
11 (28,2%) |
0,069 |
|
|
Mortalidad posoperatoria |
4 (15,4%) |
4 (9,5%) |
0,585 |
|
|
Mortalidad global |
18 (69,2%) |
25 (58,1%) |
0,53 |
|
Conclusiones: En nuestra serie no se detectó ningún factor preoperatorio como predisponente para el desarrollo de FAC. La anastomosis mecánica circular fue el factor quirúrgico más relevante relacionado con la misma. Aunque la FAC fue frecuente, la mayoría resolvieron sin necesidad de tratamiento quirúrgico, y pese a que su impacto en la morbilidad posoperatoria no fue desdeñable, no influyó en la mortalidad y supervivencia a corto ni a largo plazo.








