Hace seis años tuvimos el honor de publicar una revisión en Enfermedades Infecciosas y Microbiología Clínica bajo el título «Utilidad de los biomarcadores de inflamación e infección en los servicios de urgencias»1. La intención de aquella revisión era poner de manifiesto las evidencias científicas publicadas, aclarar las controversias existentes, comparar la utilidad de los principales biomarcadores de inflamación e infección (BMRII) y generar, a partir de ella, una serie de recomendaciones para su uso con el objetivo de mejorar el diagnóstico, la valoración pronóstica y el manejo de los pacientes con infección en urgencias. Asimismo, se revisaban los distintos modelos predictores de bacteriemia publicados hasta entonces, desde los más difundidos y validados en los servicios de urgencias (SU), como el de Shapiro et al. 2, hasta otros más sencillos, pero también utilizados e incluso validados tras la publicación de la revisión, como el de Cuervo et al.3. Pero entonces concluíamos que se debería continuar en la búsqueda de un modelo predictor de bacteriemia más útil y fácil de obtener en la primera atención del paciente en los SU para poder ser implementado en la práctica clínica habitual1. Del mismo modo, se hacía referencia a distintos aspectos sobre la indicación y obtención de hemocultivos en los SU. Aunque aún hoy en día, no hay respuestas definitivas a todas las incógnitas que se planteaban entonces, si es cierto que se han conseguido algunos progresos significativos, tal y como solicitábamos en aquel momento y todavía buscamos actualmente4, a través de un trabajo colaborativo de Sociedades Científicas de Medicina de Urgencias e Infectología Clínica que compartimos los mismos problemas, idioma y realidades5.
Aquella revisión terminaba señalando en una de sus reflexiones finales que en un futuro próximo otras variables, entre ellas los BMRII6, con el paso del tiempo se incorporarían a los modelos clásicos utilizados casi con exclusividad hasta entonces como el de Shapiro et al.2. En esta línea, tras seis años de investigación podemos decir que la procalcitonina (PCT) se ha hecho un hueco importante en los últimos modelos predictivos publicados que ofrecen una mayor capacidad pronóstica de la existencia de bacteriemia7; y así se ha reconocido por diversos autores que en artículos recientes investigan de forma individual los factores predictores de bacteriemia. Para estos el hallazgo de una concentración de PCT ≥ 0,51 ng/mL obtiene el mayor rendimiento pronóstico, entre las distintas variables analizadas con una odds ratio de 4,52 (IC 95%: 4,20-4,84, p < 0,001)8. De la misma forma, en artículos que comparan los resultados de varios BMRII para predecir sepsis o la existencia de bacteriemia en los pacientes diagnosticados de infección grave en los SU9,10, la PCT obtiene un rendimiento parecido para el diagnóstico de sepsis que, por ejemplo, la presepsina. Pero, su poder es significativamente superior a esta para predecir bacteriemia en los hemocultivos obtenidos en el SU de pacientes con sospecha de infección grave4,9. Todo ello se ha podido desarrollar y validar en un estudio recientemente publicado donde hemos desarrollado un modelo predictivo de bacteriemia con cinco variables («5MPB-Toled»)7. El modelo incluye la temperatura > 38,3°C (1 punto), el índice de Charlson ≥ 3 (1 punto), una frecuencia respiratoria ≥ 22 respiraciones por minuto (1 punto), un recuento de leucocitos > 12.000/mm3 (1 punto) y una PCT ≥ 0,51 ng/mL (4 puntos). Así, se categoriza a los pacientes en bajo (0-2 puntos), moderado (3-5 puntos) y alto (6-8 puntos) riesgo, con una probabilidad de bacteriemia de 1,1%, 10,5% y 77%, respectivamente. El área bajo la curva de la característica operativa del receptor (ABC-COR) del modelo tras remuestreo fue excelente, de 0,946 (IC 95%: 0,922-0,969).
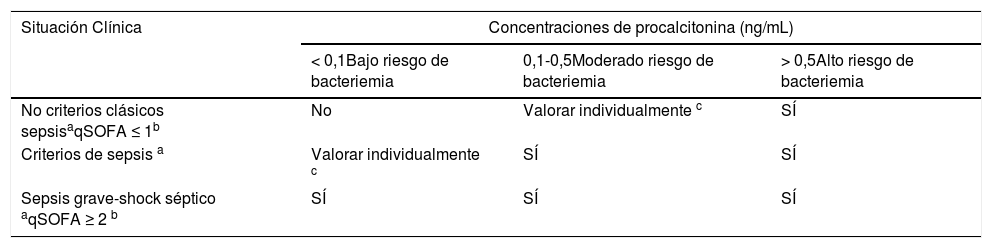
Por todo ello, y como la sospecha de bacteriemia desde los SU tiene una gran trascendencia para el paciente y para el sistema (toma de hemocultivos, administración adecuada y precoz del antimicrobiano, decisión de alta o ingreso, etc.)4, hemos actualizado las recomendaciones publicadas hace seis años en la citada revisión1 (tabla 1), teniendo en cuenta los nuevos puntos de corte elegidos de PCT y las definiciones de sepsis (clásicas y sepsis-3 que se utilizan en los SU)5. De esta manera, «seis años después», seguimos avanzando y seguiremos investigando por el bien de nuestros pacientes.
Recomendaciones de toma de hemocultivos en el Servicio de Urgencias en función de la probabilidad de bacteriemia
| Situación Clínica | Concentraciones de procalcitonina (ng/mL) | ||
|---|---|---|---|
| < 0,1Bajo riesgo de bacteriemia | 0,1-0,5Moderado riesgo de bacteriemia | > 0,5Alto riesgo de bacteriemia | |
| No criterios clásicos sepsisaqSOFA ≤ 1b | No | Valorar individualmente c | SÍ |
| Criterios de sepsis a | Valorar individualmente c | SÍ | SÍ |
| Sepsis grave-shock séptico aqSOFA ≥ 2 b | SÍ | SÍ | SÍ |
Criterios de sepsis: Síndrome de respuesta inflamatoria sistémica (SRIS) más infección. SRIS con dos de los cuatro criterios: Temperatura > 38°C o < 36°C; leucocitosis > 12.000 o < 4.000/mm3 o > 10% cayados; taquipnea >20 respiraciones por minuto (rpm) o PaCo2 < 32 mmHg; y taquicardia > 90 latidos por minuto. Sepsis grave: sepsis con disfunción orgánica, hipotensión o hipoperfusión (hiperlactacidemia). Shock séptico: hipotensión persistente a pesar de reposición de fluidos que precisa vasopresores.
Este trabajo no ha recibido ningún tipo de financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de interés.