The diagnostic and therapeutic strategy in severe lower gastrointestinal bleeding (LGIB) varies depending on the patient’s clinical situation. Actual clinical practice guidelines propose different management strategies. We aim to know the attitude of the gastroenterologists from different hospitalary centers in the management of this entity.
MethodsDescriptive and observational study using an on-line questionnaire, addressed to gastroenterologists in Spain and Latin America, in December 2021.
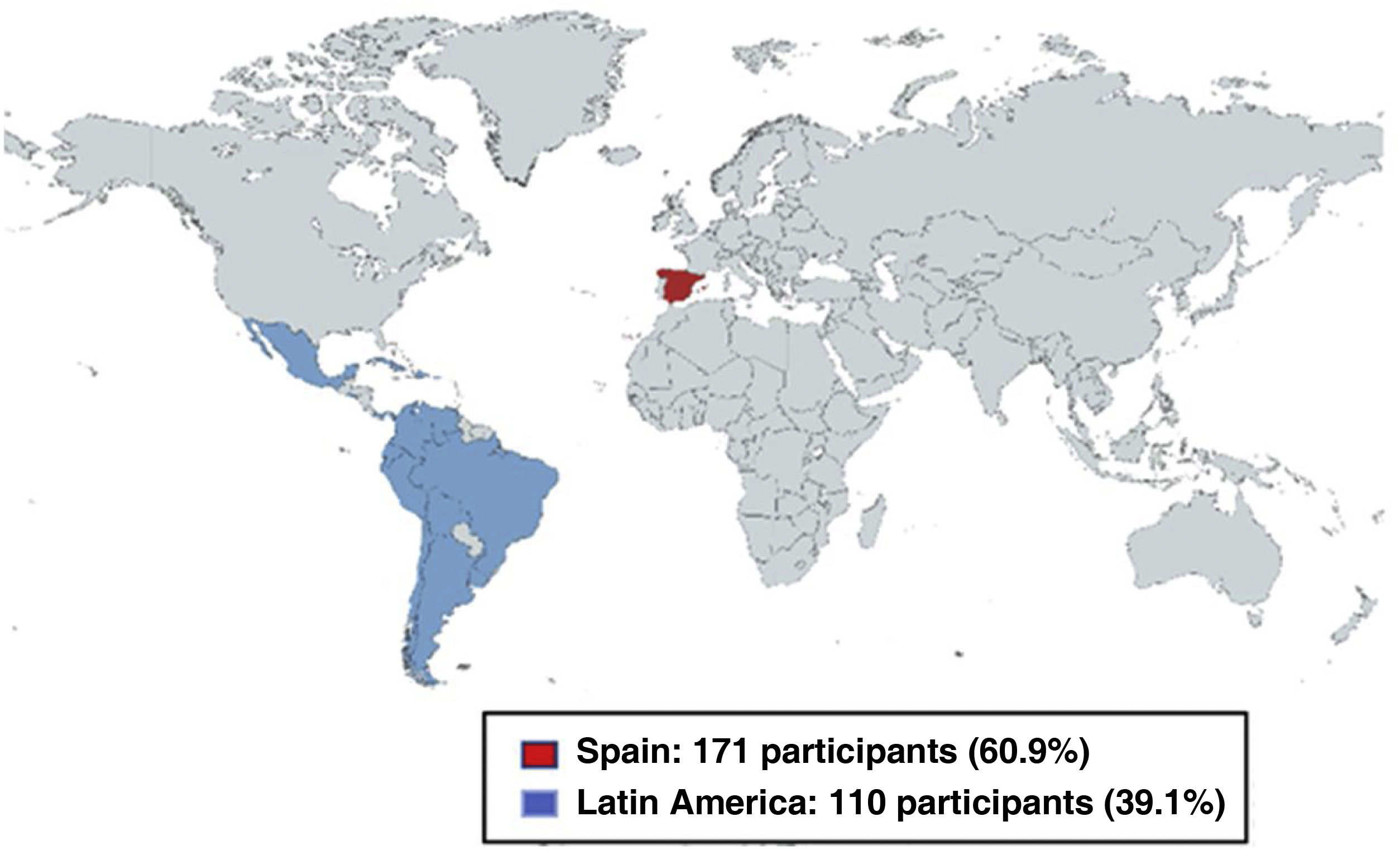
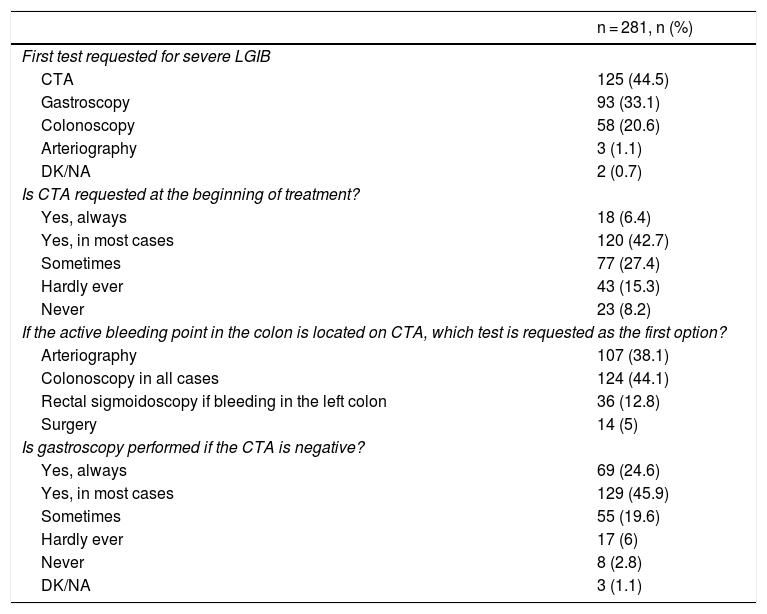
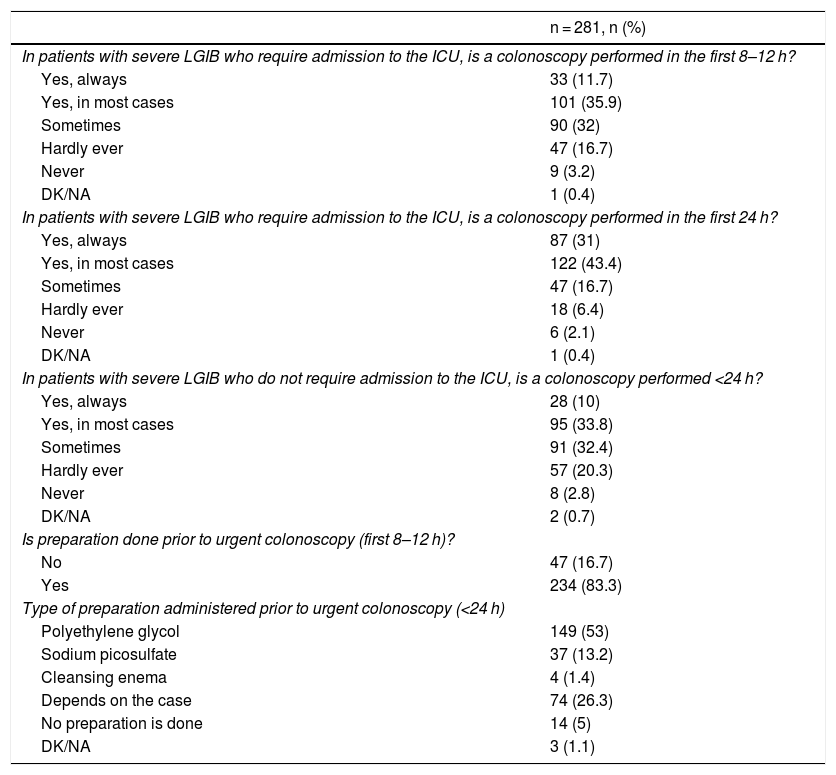
ResultsWe included 281 anonymous questionnaires of gastroenterologists from Spain and Latin America. Diagnostic and therapeutic management of severe LGIB was heterogeneous among the participants. Regarding to the first diagnostic modalities they showed variability between performing computed tomography angiography (CTA) (44.5%), gastroscopy (33.1%), colonoscopy (20.6%) and arteriography (1.1%). The therapeutic attitude after a positive CTA mostly varied between performing arteriography (38.1%) and colonoscopy (44.1%). If negative CTA, in the majority of cases a gastroscopy was performed. If the patient needed intensive critical unit (ICU) care and to undergo colonoscopy, most participants performed an urgent colonoscopy (<24 h) (31% always, 43.4% in most cases); while if the patient did not require ICU admission this percentage was lower (10% always, 33.8% in most cases). The 40.9% of the participants admitted having doubts about the management of this patients and the 98.2% considered the need for a creation of an action protocol.
ConclusionsThere is a high interhospitalary variability on the management of severe lower gastrointestinal bleeding among gastroenterologyits. It is necessary to unify the diagnostic and therapeutic management of this patology.
La estrategia diagnóstico-terapéutica en la hemorragia digestiva baja (HDB) grave varía según la situación clínica del paciente. Las guías de práctica clínica actuales proponen diferentes estrategias de manejo.
ObjetivoConocer la toma de decisiones de los gastroenterólogos de distintos centros hospitalarios en el manejo de esta patología.
MétodosEstudio observacional descriptivo mediante una encuesta on-line, dirigida a facultativos de Aparato Digestivo de España y Latinoamérica, en diciembre de 2021.
ResultadosSe incluyeron 281 encuestas anónimas de facultativos de España y Latinoamérica. El manejo diagnóstico-terapéutico de la HDB grave fue heterogéneo entre los encuestados. Con respecto a los estudios iniciales mostraron variabilidad entre la solicitud de angiografía por tomografía computarizada (angioTC) (44,5%), gastroscopia (33,1%), colonoscopia (20,6%) y arteriografía (1,1%). La decisión terapéutica tras angioTC positiva variaba mayoritariamente entre la solicitud de arteriografía (38,1%) y colonoscopia (44,1%). Si la angioTC era negativa se realizaba gastroscopia en la mayoría de los casos. Si el paciente ingresaba en una Unidad de Cuidados Intensivos y precisaba colonoscopia, la mayor parte de los encuestados la realizaban urgente (<24 horas) (31% siempre, 43,4% en la mayoría de los casos); mientras que, si no requerían ingreso en intensivos este porcentaje se reducía (10% siempre, 33,8% en la mayoría de los casos). Reconocían tener dudas en el manejo de estos pacientes el 40,9% de los encuestados y consideraban necesario la creación de un protocolo de actuación el 98,2% de los participantes.
ConclusionesExiste una gran variabilidad interhospitalaria en el manejo de la HDB grave entre los gastroenterólogos. Es necesario unificar la actuación diagnóstico-terapéutica en esta patología.