La deshabituación tabáquica supone un reto en prevención secundaria. Los programas de rehabilitación cardiaca (PRC) incrementan los resultados de abstinencia. El objetivo fue valorar si una intervención antitabaco precoz (IAP) mejora la tasa de abstinencia obtenida tras un PRC.
MétodosEnsayo clínico multicéntrico que incluyó pacientes fumadores ingresados por síndrome coronario agudo (SCA) revascularizados percutáneamente, aleatorizados 1:1 a recibir o no IAP desde el primer día de ingreso. Al alta ambos grupos fueron remitidos al PRC. Se realizaron controles periódicos de cooximetría para verificar abstinencia.
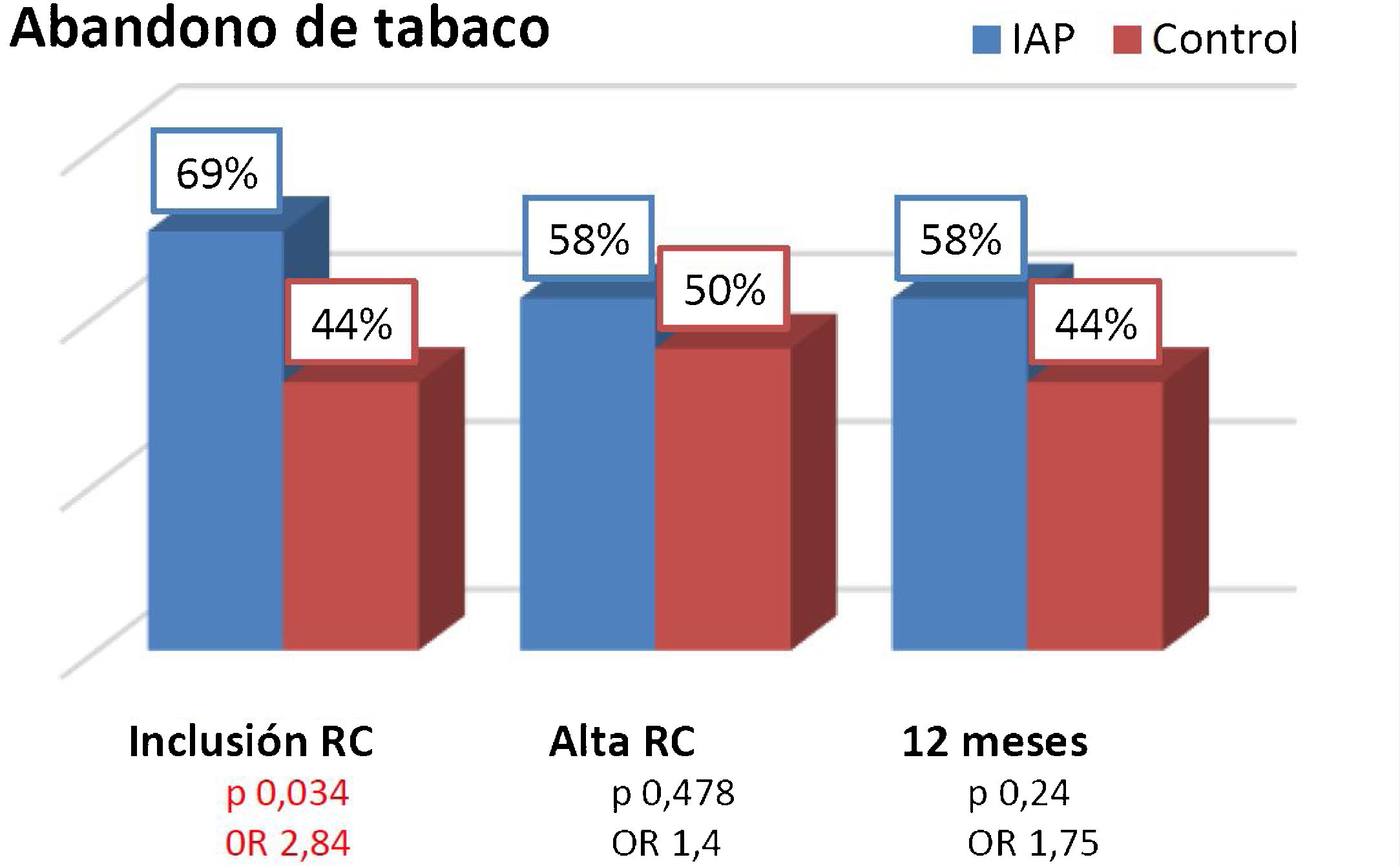
ResultadosSe incluyeron 72 pacientes, 58 hombres (80,5%), edad media 53 ± 8,1 años. Ingresaron por SCA con elevación de ST 42 (58%) y sin elevación de ST 30 (42%). Fumaban de media 22 ± 11,3 cigarrillos/día. Cumplimentaron el test de Richmond (8,8 ± 1,3) y Fagestrom (5,69 ± 2,1). Se aleatorizó a IAP a 36 pacientes (50%), sin diferencias en las características basales de ambos grupos. La tasa de abandono en el momento de inclusión en PRC fue mayor en el grupo de IAP (69 vs. 44%; p = 0,034; 0R 2,84), sin alcanzar la significación estadística al alta del PRC (58 vs. 50%; p = 0,478; OR 1,4) ni a los 12 meses (58 vs. 44%; p = 0,24; OR 1,75). Se produjeron 12 pérdidas, consideradas fumadores.
ConclusionesEn pacientes con SCA revascularizados percutáneamente, una IAP durante el ingreso mejora significativamente la tasa de abandono en el momento de inclusión en el PRC. Sin embargo, parte de estos efectos beneficiosos parecen neutralizarse con el tiempo perdiendo significación estadística respecto al grupo control.
Smoking is a challenge in secondary prevention after acute coronary syndrome (ACS). The objective was to assess whether the early anti-smoking intervention (ASI), in the acute hospitalization phase, improves the abstinence rate obtained during a cardiac rehabilitation program (CRP).
MethodsMulticenter clinical trial in which smoker patients admitted for ACS were randomized 1:1 to receive or not ASI from the first day of admission. Upon discharge, both groups were referred to the CRP, performing abstinence controls using co-oximetry. Patients lost were considered smokers.
Results72 patients were included, 58 men (80.5%), mean age 53 ± 8.1 years. They were admitted for ST elevation myocardial infarction 42 (58%), non-ST elevation myocardial infarction 29 (40%) and unstable angina 1 (1.3%). They smoked an average of 22 ± 11.3 cigarettes/day (pack-year index 37 ± 20). They completed the Richmond test (8.8 ± 1.3) and Fagestrom (5.69 ± 2.1). 36 patients (50%) were randomized to ASI, with no differences in the baseline characteristics of both groups. The dropout rate at the time of inclusion in CRP was higher in the ASI group (69 vs. 44%; p 0.034; OR 2.84), without statistical significance at discharge from the CRP (58 vs. 50%; p 0.478; OR 1.4) or at 12 months (58 vs. 44%; p 0.24; OR 1.75).
ConclusionsThe ASI during admission significantly improves the smoking cessation rate at the time of inclusion in the CRP. Part of these beneficial effects are reduced in the follow-up losing statistical significance with respect to the control group.
El tabaco es uno de los principales factores de riesgo modificables en las enfermedades cardiovasculares, incrementando en dos a tres veces el riesgo de infarto de miocardio, ictus o arteriopatía periférica1. Además, el tabaquismo es especialmente relevante en la enfermedad coronaria precoz siendo el factor de riesgo más prevalente en los pacientes menores de 45 años que sufren un infarto de miocardio2. En el reciente registro Euroaspire V que incluye datos de 27 países, 19% de los pacientes ingresados por cardiopatía isquémica eran fumadores y el 55% de estos persistía fumando a los seis meses del evento3. Son pocos los pacientes que consiguen la abstinencia tabáquica a largo plazo, incluso con ayuda farmacológica: más de 2/3 de los pacientes que abandonan el tabaco tras un síndrome coronario agudo (SCA) vuelven a fumar en el primer año4. Sin embargo, aquellos pacientes que continúan fumando tras un SCA presentan 35% más de riesgo de reinfarto o muerte en comparación con los que abandonan el tabaco, además, los pacientes que abandonan el tabaco podrían vivir cinco años más de la media y presentar dichos eventos adversos cardiovasculares hasta 10 años más tarde que aquellos que persisten fumando5. Debido al significativo impacto pronóstico que tiene el cese del tabaco en cuanto a morbilidad y mortalidad, las últimas guías de prevención de enfermedad cardiovascular sitúan la intervención antitabaco como una de las medidas potencialmente más efectivas tras un evento coronario6. Entre los tratamientos disponibles, bupropion, vareniclina, terapia sustitutiva de nicotina y las terapias conductuales han demostrado su eficacia en los pacientes cardiovasculares7. Los protocolos de deshabituación intensivos en pacientes hospitalizados son igualmente eficaces si se acompañan de un seguimiento posterior8. Asimismo, los pacientes remitidos a un programa de rehabilitación cardiaca (PRC) tienen mayor probabilidad de persistir abstinentes9. Sin embargo, es escasa le evidencia sobre el beneficio adicional de una intervención antitabaco precoz (IAP) en pacientes ingresados por SCA que son incluidos posteriormente en un PRC.
El objetivo del estudio fue valorar si la intervención antitabaco específica iniciada de forma más precoz, durante la hospitalización por SCA, mejora la tasa de abstinencia conseguida con la intervención realizada durante un PRC.
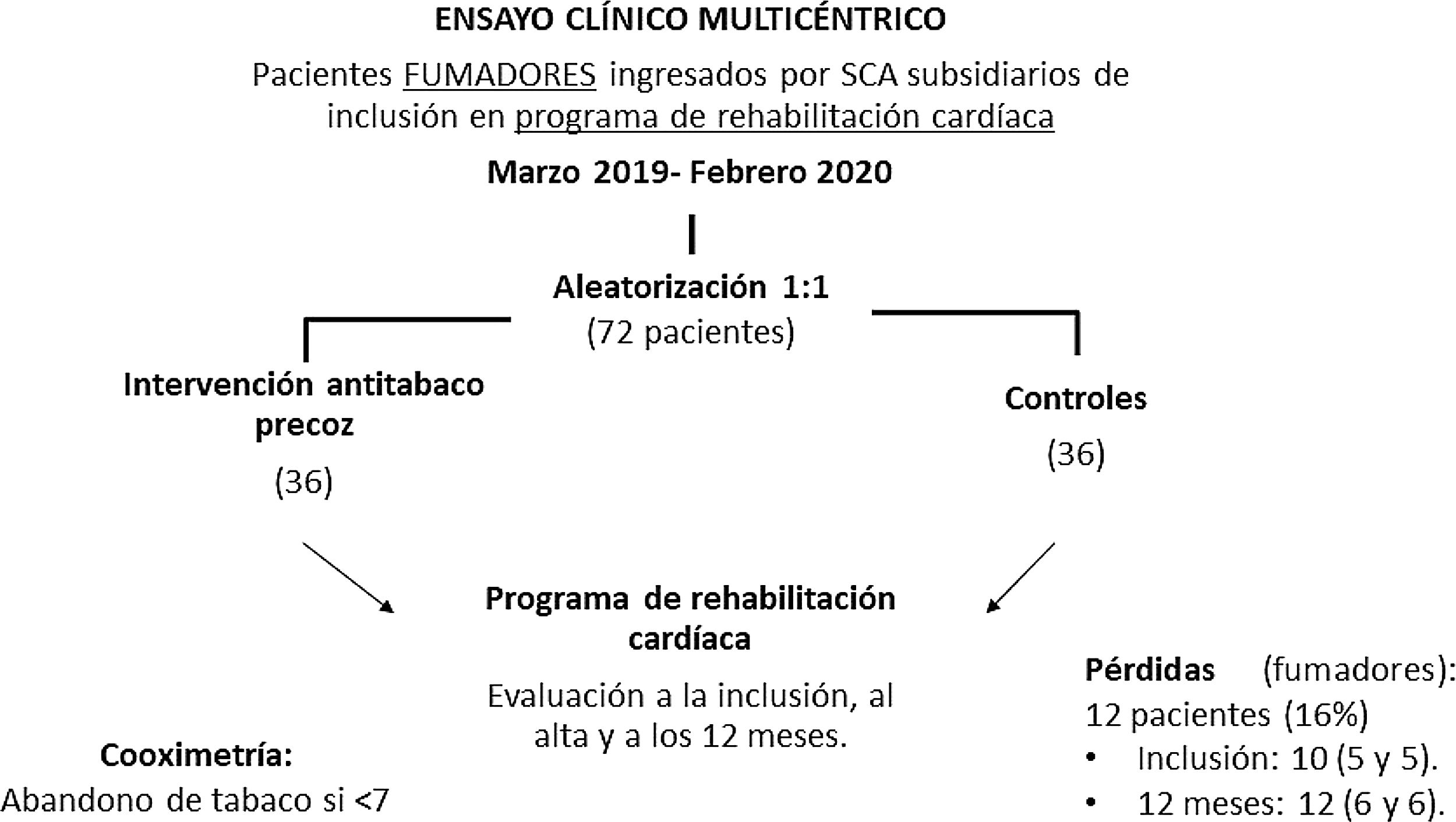
Sujetos y métodosPoblación participanteEnsayo clínico multicéntrico en el que participaron los centros hospitalarios de Zaragoza Miguel Servet, Clínico, Lozano Blesa, Royo Villanova y Nuestra Señora de Gracia, y en el que se incluyeron de forma consecutiva 72 pacientes fumadores activos ingresados por SCA en el periodo comprendido desde abril de 2019 a marzo de 2020. En la figura 1 se ilustra el diseño del estudio.
Criterios de inclusión y exclusiónTodos los pacientes habían sido revascularizados percutáneamente. Los pacientes seleccionados debían cumplir los criterios de inclusión del PRC, centralizado en el Hospital Nuestra Señora de Gracia. Estos criterios de inclusión ya han sido expresados con detalle en publicaciones previas10. Asimismo, los pacientes incluidos no presentaron ninguno de los siguientes criterios de exclusión: imposibilidad de realizar la intervención antitabaco de forma inmediata (intubación orotraqueal o situación hemodinámica inestable prolongada), intervención antitabaco en los tres meses previos, no cumplir los criterios de inclusión de la Unidad para realizar el PRC o bien, rechazar la inclusión en el estudio.
Todos los pacientes que aceptaron participar en el ensayo firmaron durante el ingreso una hoja de consentimiento informado. El estudio de investigación fue aprobado por el Comité de Ética de la Investigación de la Comunidad Autónoma de Aragón (CEICA).
Variables estudiadasSe recogieron datos epidemiológicos (edad, factores de riesgo cardiovascular, índice de masa corporal, país de origen, nivel educativo, situación laboral, enfermedad psiquiátrica previa diagnosticada, SCA previo), variables relacionadas con el ingreso por SCA (motivo de ingreso, número de vasos afectados, tipo de revascularización, estancia media, escala subjetiva de miedo) y variables relacionadas con el hábito tabáquico (número de cigarrillos diarios y años fumando, índice paquetes año (IPA), consumo de otros tóxicos, tentativas previas de dejar de fumar y meses de abstinencia conseguida, motivo de recaída, test de Fagerström y Richmond).
IAPSe aleatorizó 1:1 a recibir o no IAP desde el primer día de ingreso (fase I hospitalaria) y de forma diaria hasta recibir el alta hospitalaria. La IAP fue realizada por cardiólogos formados en intervención tabáquica y consistió principalmente en consejo breve, terapia cognitivo-conductual individual y material de autoayuda. Tras firmar el consentimiento informado el paciente se sometió a una primera evaluación mediante entrevista estructurada en la que se recogían datos sociodemográficos e información sobre la conducta tabáquica del paciente. La terapia cognitivo-conductual se basó en intervención personalizada estructurada en tres fases: preparación para dejar de fumar, abandono del tabaco y prevención de recaídas. Para ello se utilizaron diversas estrategias: psicoeducación, reestructuración cognitiva, solución de problemas y apoyo social. Se enfatizó sobre la importancia del abandono tabáquico tras un reciente SCA y se repasaron los motivos para dejar de fumar. Se valoró la dependencia a la nicotina mediante el test de Fagerström y la voluntad para dejar de fumar mediante el test de Richmond. El refuerzo motivacional mediante entrevista personalizada fue una constante en cada sesión. Excepcionalmente se planteó durante el ingreso tratamiento farmacológico adicional en aquellos pacientes con muy alta dependencia.
Tras el alta hospitalaria, periodo considerado vulnerable, se realizaron dos intervenciones antitabaco presenciales hasta comenzar el PRC únicamente en aquellos pacientes aleatorizados al grupo de IAP.
Inclusión en el PRCPosteriormente todos los pacientes iniciaron el PRC aproximadamente transcurrido un mes desde el alta hospitalaria. La fase II del PRC se prolongó durante ocho semanas, en la que se realizó intervención de deshabituación tabáquica de forma convencional en ambos grupos. Las intervenciones durante el PRC consistían en consultas monográficas de unos 15 minutos cada tres semanas en los que se reforzaba el consejo motivacional, pautas de terapia cognitivo-conductual y, en último término, se indicaba terapia farmacológica si se consideraba necesario y el paciente lo aceptaba.
Abstinencia tabáquicaLa abstinencia tabáquica se comprobó mediante la medida de monóxido de carbono en el aire expirado (cooximetría). Se definió abstinencia cuando el valor de la cooximetría fue menor a siete partes por millón según las directrices del fabricante (Cooxímetro NewpiCO TouchScreen). Se tomaron como referencia para el estudio los controles de cooximetría en el momento de inclusión en el PRC, al alta del PRC y a los 12 meses del evento inicial. Los pacientes perdidos durante el seguimiento o que rechazaron continuar en el estudio fueron considerados fumadores activos a todos los efectos, independientemente de si fumaban o no en el momento del abandono.
Análisis estadísticoEn el análisis estadístico se evaluó la normalidad con el test de Kolmogorow-Smirnov y Fisher según correspondiera. Las variables cualitativas se expresan en frecuencia (porcentaje) y las cuantitativas en media (desviación estándar). Se estimaron las diferencias entre ambos grupos usando el test X2, el test t Student y test no paramétricos en el caso de variables sin distribución normal. Mediante análisis de regresión logística univariable y multivariable con método por pasos de avance (stepwise forward method) se comprobó si la IAP se asociaba a una mayor probabilidad de éxito en la cesación tabáquica. Las tasas de abandono de tabaco en el momento de inclusión en el PRC, al alta del PRC y a los 12 meses del evento coronario fueron presentadas con Odds Radio ajustados (ORs). El nivel de significación estadística se estableció en 0,05 para todos los análisis. El análisis estadístico se realizó con el programa Stata versión 16 para Windows (StataCorp LLC, Texas, EE. UU.).
ResultadosSe incluyeron 72 pacientes, 58 de los cuales fueron hombres (80,5%). La edad media fue de 53 ± 8,1 años. El sobrepeso/obesidad, el sedentarismo y el hipercolesterolemia fueron, por este orden, los factores de riesgo más prevalentes. Respecto a las variables relacionadas con el infarto, 42 pacientes (58%) ingresaron por SCA con elevación de ST. La valoración media de la escala de miedo subjetiva percibida, codificada del 1 (ausencia de miedo) al 10 (sensación de muerte inminente) fue de 6,5 ± 2,7. En cuanto al consumo de tabaco, los pacientes fumaban una media de 22 ± 11,3 cigarrillos diarios durante 34 ± 10 años (IPA 37 ± 20). El 58% de la muestra habían intentado abandonar el tabaco previamente (media de abstinencia nueve meses).
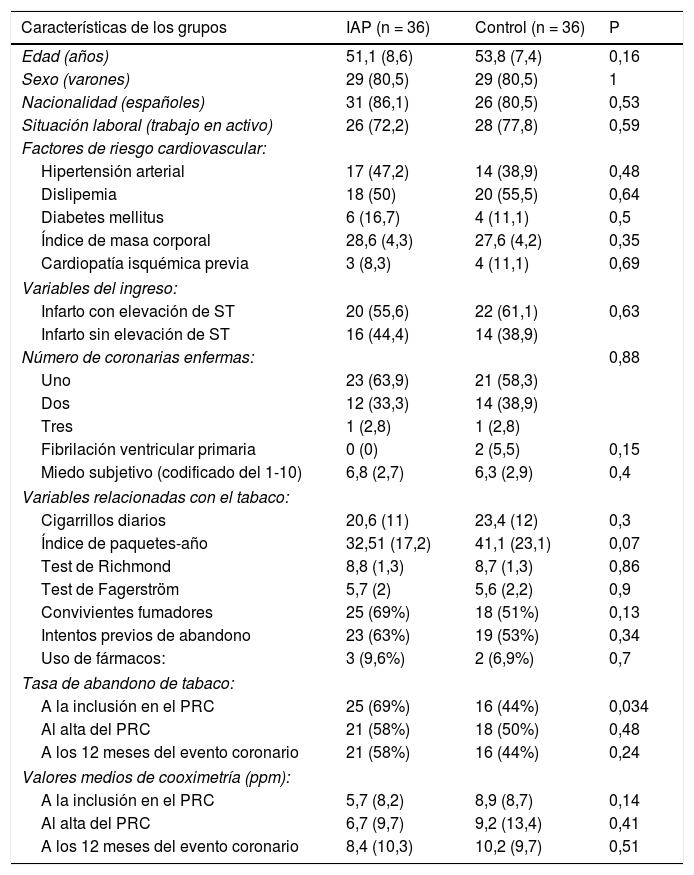
Se aleatorizó 1:1 a IAP a 36 pacientes (50%) y a grupo control a 36 pacientes (50%). No hubo diferencias significativas en cuanto a las características basales entre ambos grupos (tabla 1). Se produjeron 12 pérdidas de sujetos, seis durante la Fase II del PRC y seis más durante el seguimiento hasta los 12 meses. Estas pérdidas se consideraron fumadores a todos los efectos independientemente de si fumaban o no en el momento en que se produjo el abandono. Teniendo en cuenta este hecho, la tasa total de abstinencia a los 12 meses fue de 52%. Se prescribieron fármacos antitabaco durante el ingreso a tres (9,6%) de los pacientes en el grupo de IAP y a dos (6,9%) de los pacientes en el grupo control (p 0,7). Durante el PRC se indicó el inicio de tratamiento con fármacos antitabaco a 60% de los pacientes de ambos grupos que aún seguían fumando, sin diferencias significativas. La tasa de abandono de tabaco en el momento de inclusión en el PRC fue significativamente mayor en el grupo de IAP con respecto al grupo control (69 vs. 44%; p = 0,034; OR 2,84), sin alcanzar la significación estadística al alta del PRC (58 vs. 50%; p = 0,478; OR 1,4) ni a los 12 meses (58 vs. 44%; p = 0,24; OR 1,75) (fig. 2). En el análisis multivariable ninguna otra variable se asoció de forma significativa a la abstinencia tabáquica.
Características de los grupos
| Características de los grupos | IAP (n = 36) | Control (n = 36) | P |
|---|---|---|---|
| Edad (años) | 51,1 (8,6) | 53,8 (7,4) | 0,16 |
| Sexo (varones) | 29 (80,5) | 29 (80,5) | 1 |
| Nacionalidad (españoles) | 31 (86,1) | 26 (80,5) | 0,53 |
| Situación laboral (trabajo en activo) | 26 (72,2) | 28 (77,8) | 0,59 |
| Factores de riesgo cardiovascular: | |||
| Hipertensión arterial | 17 (47,2) | 14 (38,9) | 0,48 |
| Dislipemia | 18 (50) | 20 (55,5) | 0,64 |
| Diabetes mellitus | 6 (16,7) | 4 (11,1) | 0,5 |
| Índice de masa corporal | 28,6 (4,3) | 27,6 (4,2) | 0,35 |
| Cardiopatía isquémica previa | 3 (8,3) | 4 (11,1) | 0,69 |
| Variables del ingreso: | |||
| Infarto con elevación de ST | 20 (55,6) | 22 (61,1) | 0,63 |
| Infarto sin elevación de ST | 16 (44,4) | 14 (38,9) | |
| Número de coronarias enfermas: | 0,88 | ||
| Uno | 23 (63,9) | 21 (58,3) | |
| Dos | 12 (33,3) | 14 (38,9) | |
| Tres | 1 (2,8) | 1 (2,8) | |
| Fibrilación ventricular primaria | 0 (0) | 2 (5,5) | 0,15 |
| Miedo subjetivo (codificado del 1-10) | 6,8 (2,7) | 6,3 (2,9) | 0,4 |
| Variables relacionadas con el tabaco: | |||
| Cigarrillos diarios | 20,6 (11) | 23,4 (12) | 0,3 |
| Índice de paquetes-año | 32,51 (17,2) | 41,1 (23,1) | 0,07 |
| Test de Richmond | 8,8 (1,3) | 8,7 (1,3) | 0,86 |
| Test de Fagerström | 5,7 (2) | 5,6 (2,2) | 0,9 |
| Convivientes fumadores | 25 (69%) | 18 (51%) | 0,13 |
| Intentos previos de abandono | 23 (63%) | 19 (53%) | 0,34 |
| Uso de fármacos: | 3 (9,6%) | 2 (6,9%) | 0,7 |
| Tasa de abandono de tabaco: | |||
| A la inclusión en el PRC | 25 (69%) | 16 (44%) | 0,034 |
| Al alta del PRC | 21 (58%) | 18 (50%) | 0,48 |
| A los 12 meses del evento coronario | 21 (58%) | 16 (44%) | 0,24 |
| Valores medios de cooximetría (ppm): | |||
| A la inclusión en el PRC | 5,7 (8,2) | 8,9 (8,7) | 0,14 |
| Al alta del PRC | 6,7 (9,7) | 9,2 (13,4) | 0,41 |
| A los 12 meses del evento coronario | 8,4 (10,3) | 10,2 (9,7) | 0,51 |
PRC: programa de rehabilitación cardiaca. Las variables cualitativas se expresan en frecuencia (porcentaje) y las cuantitativas en media (desviación estándar); IAP: intervención antitabaco precoz; PPM: partes por millón.
En prevención secundaria el tabaquismo sigue siendo uno de los principales aspectos mejorables, debido a la alta dependencia que produce el consumo de nicotina. Los progresivos registros EUROASPIRE han demostrado mejorías significativas en el control de la mayoría de factores de riesgo cardiovascular en pacientes ingresados por cardiopatía isquémica, salvo en el caso concreto del tabaco: únicamente la mitad de los pacientes fumadores expresaban la intención de abandonar el tabaco3. Las medidas implementadas en este sentido parecen ser insuficientes teniendo en cuenta la contrastada evidencia sobre el beneficio que supone el cese del hábito tabáquico11. A pesar de las pérdidas durante el seguimiento, consideradas a todos los efectos fumadores, nuestra tasa global de abandono tabáquico al año fue de 52%, datos concordantes con los descritos en la literatura1,3,12. Un metaanálisis de 38 estudios que incluyó a 11,228 pacientes determinó que únicamente un 45% de pacientes conseguían abandonar el tabaco tras un SCA12. A tal efecto, debemos recordar que en nuestra muestra existía un porcentaje no despreciable de 10% de pacientes que ya habían padecido previamente al ingreso otro SCA y seguían fumando.
Los PRC han demostrado ser una herramienta muy útil en este escenario. Mediante intervenciones individualizadas, en grupo y, más recientemente, con el desarrollo de medios telemáticos, los PRC han mostrado mejorar la tasa de éxito en estudios poblacionales13. Las Guías de Prevención Cardiovascular de la Sociedad Española de Cardiología plantean con un grado de recomendación IIa ofrecer a todos los fumadores un apoyo en la deshabituación y un seguimiento, usando todos los medios disponibles para alcanzar el cese6. En los PRC se fomentan distintas terapias antitabaco de forma sinérgica, incluyendo el tratamiento farmacológico de sustitución con nicotina, vareniclina o bupropion. El consejo motivacional y las terapias cognitivo-conductuales juegan también un papel primordial en estos PRC a la hora de conseguir la deshabituación, si bien su rol en el momento agudo continúa sin estar bien determinado.
En nuestro estudio, la intervención precoz consistente en terapia motivacional y cognitivo-conductual realizada precozmente durante la hospitalización por SCA consiguió una tasa de abstinencia tabáquica significativamente mayor en el grupo con IAP respecto al grupo control en el momento de la inclusión en el PRC, aproximadamente transcurrido un mes del evento agudo. La justificación de iniciar precozmente esta intervención radica en potenciar la motivación de dejar de fumar ante la percepción de situación de riesgo vital. Esta percepción de riesgo se valoró mediante una escala de sensación subjetiva de miedo, respondida con elevadas puntuaciones (media de 6,5 ± 2,7). Igualmente existía al ingreso una alta motivación para abandonar el tabaco (media del test de Richmond de 8,8 ± 1,3). Con el tiempo, esta sensación de miedo y/o motivación podrían disiparse y favorecer las recaídas tras el alta hospitalaria, especialmente en el paciente revascularizado percutáneamente y con un ingreso corto no complicado.
En este sentido parece adecuado potenciar ya desde la hospitalización las distintas terapias antitabaco disponibles, incluyendo apoyo motivacional y cognitivo-conductual. Un metaanálisis de 14 ensayos clínicos en pacientes hospitalizados por problemas cardiovasculares agudos en los que se realizó una terapia intensiva desde su estancia en el hospital mostró una mayor eficacia que los cuidados habituales8. Además, en uno de esos estudios también se demostró una menor tasa de mortalidad y reingreso en pacientes fumadores hospitalizados por patología cardiovascular aguda que recibieron consejo motivacional y tratamiento farmacológico durante tres meses14. Por otra parte, al igual que en registros previos4,11,15, el uso de fármacos antitabaco durante el ingreso, si bien poco frecuente en nuestra muestra, fue seguro y no se reportaron complicaciones asociadas a su utilización. En cuanto a la literatura, se han descrito resultados dispares con respecto a las terapias conductuales, pudiendo justificarse por su heterogeneidad, distinta frecuencia y duración. Si bien existen estudios en los que no se demuestra beneficio adicional de la intervención de grupo respecto a la farmacoterapia aislada, existen otros con resultados positivos en los que la terapia motivacional (intensiva y diaria) desde la hospitalización ha tenido un mayor éxito respecto a la terapia farmacológica aislada16,17. Asimismo, para alcanzar los resultados de nuestro estudio, debemos destacar las dos intervenciones antitabaco que se realizaron en el grupo de intervención durante el intervalo de tiempo comprendido entre el alta hospitalaria y el inicio del PRC. Consideramos de vital importancia mantener las intervenciones inmediatas tras el ingreso ya que suele ser un periodo vulnerable de alto riesgo de recaídas.
Sin embargo, si bien nuestro estudio muestra que una IAP consigue una rentabilidad adicional hasta el momento de inclusión en el PRC, parte de estos efectos beneficiosos parecen neutralizarse con el tiempo hasta llegar a perder la significación estadística respecto al grupo control. Este hecho no hace sino refrendar el importante número de recaídas a corto y medio plazo, en un escenario donde en muchas ocasiones se pierde el seguimiento del paciente. Por lo tanto, la continuidad asistencial, las intervenciones programadas durante el seguimiento por personal especializado y el mayor uso de las nuevas tecnologías en estos pacientes es claramente necesario para conseguir el cese tabáquico, así como para evitar, detectar y tratar precozmente las recaídas, que por otra parte son muy frecuentes en esta población.
Limitaciones del estudioInicialmente se había realizado un cálculo del tamaño muestral con base en una comparación de proporciones estimándose una muestra necesaria de 100 pacientes. En este cálculo se tuvo en cuenta un porcentaje aproximado de pérdidas de 5% y una potencia mínima del test de 80%. Sin embargo, la brusca irrupción de la pandemia SARS-CoV-2 en nuestro país en marzo de 2020 impidió alcanzar el tamaño muestral calculado. Aceptando un riesgo alfa de 0,05 en un contraste bilateral con 36 sujetos en el primer grupo y 36 en el segundo, la potencia del contraste de hipótesis es de 22% para detectar como estadísticamente significativa la diferencia de tasa de abandono tabáquico que existe a los 12 meses entre 58% del primer grupo y 44% del segundo. Por consiguiente, nuevos estudios similares con mayor muestra pudieran alcanzar resultados significativos, posiblemente incorporando protocolos que permitan una continuidad asistencial más allá del corto-medio plazo.
La pandemia SARS-CoV-2 también dificultó el seguimiento global de los pacientes y las revisiones a los 12 meses por el colapso sanitario, lo que se tradujo en un número de pérdidas superior al esperado durante el seguimiento. Estas pérdidas penalizaron los resultados del estudio de forma indirecta, pues hay que recordar que se consideraron fumadores a todos los efectos. No obstante, la mayor parte del estudio y toda la fase de reclutamiento alcanzada fue previa al inicio de la cuarentena. Por otro lado, se sabe que la pandemia generó situaciones variadas de estrés, ansiedad y preocupación laboral que han podido condicionar un obstáculo para dejar de fumar o favorecer las recaídas, habiendo algunos registros en los que consta un mayor hábito tabáquico durante la pandemia18. Finalmente, remarcar que el estudio fue diseñado específicamente para pacientes con SCA revascularizados percutáneamente y sus resultados no se pueden extrapolar al resto de pacientes que ingresan por un SCA (revascularización quirúrgica o tratamiento farmacológico conservador). Seguramente, el perfil del paciente incluido en nuestra muestra (paciente joven con SCA revascularizado percutáneamente, de bajo riesgo, estancia media hospitalaria corta y escasas complicaciones durante el ingreso) ayudan a banalizar con el tiempo la sensación de gravedad de su patología y favorezca las recaídas tras el alta hospitalaria.
FinanciaciónEste trabajo no ha recibido ningún tipo de financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.