Conocer las percepciones y las actitudes de los médicos de familia sobre la deprescripción.
Material y métodosSe trata de un estudio transversal realizado en la Organización Sanitaria Integrada Bidasoa-Osakidetza. En noviembre de 2018 se realizaron sesiones sobre deprescripción en los centros de salud a los médicos de familia, tras las cuales se entregó el cuestionario PACPD-12, traducido al castellano y adaptado. Se recogieron las respuestas al cuestionario, junto con las variables sociodemográficas.
ResultadosRespondieron 42 de los 58 médicos que recibieron la encuesta (72%). El 100% consideró la deprescripción beneficiosa en el escenario actual. Los grupos de fármacos en los que más habitualmente se planteaban la deprescripción fueron benzodiacepinas, bisfosfonatos e inhibidores de la bomba de protones. Las razones principales señaladas para deprescribir fueron reducir daños debidos a efectos adversos y beneficio mínimo de la medicación en las circunstancias del paciente, e indicaron que una formación específica en deprescripción y alertas del farmacéutico en la historia clínica les facilitarían la misma. Las barreras destacadas fueron falta de tiempo, prescripción por otros profesionales o resistencia del paciente/familia.
ConclusionesConocer la opinión de los médicos sobre la deprescripción y sus barreras y facilitadores son necesarios para planificar una estrategia que facilite la misma. A pesar de que todos los encuestados indicaron que consideran la deprescripción beneficiosa, encontraban barreras en la práctica diaria para poder llevarla a cabo
To learn about the perceptions and attitudes of family doctors regarding deprescription.
Material and methodsThis is a cross-sectional study conducted at the Organización Sanitaria Integrada Bidasoa, Osakidetza. In November 2018, sessions were held at health centres on deprescribing for family doctors, following which the PACPD-12 questionnaire was handed out, translated into Spanish and adapted. The responses to the questionnaire were collected, together with the socio-demographic variables.
ResultsForty-two of the 58 doctors who received the survey responded (72%). One hundred percent considered deprescription beneficial in the current scenario. The drug groups that they most frequently considered deprescribing were the benzodiazepines, bisphosphonates and proton pump inhibitors. The main reasons they gave for deprescribing were to reduce harm from adverse effects and that the medication was of minimal benefit in the patient's circumstances, and they indicated that specific training in deprescribing and pharmacist alerts in the clinical history would facilitate deprescription. Barriers highlighted were lack of time, prescribing by other professionals, or resistance on the part of the patient or their family.
ConclusionsKnowing what doctors think about deprescribing and its barriers and facilitators are necessary to plan a strategy to facilitate the practice. Although all the respondents indicated that they consider deprescription beneficial, they found barriers in their daily practice to their being able to implement it.
La polifarmacia, entendida como el uso de múltiples medicamentos por un paciente, ha crecido extraordinariamente en los últimos años con el aumento de la esperanza de vida y la pluripatología de los pacientes. La polifarmacia incrementa a su vez la probabilidad de efectos adversos, así como el riesgo de interacciones entre los fármacos, lo que dificulta la adherencia1. La OMS señaló la polifarmacia como una de las áreas prioritarias a trabajar en el documento «Tercer reto mundial por la seguridad del paciente: reducir los daños causados por los medicamentos» y por ello, invita a los agentes sanitarios a desarrollar estrategias, guías, planes y herramientas para asegurar la seguridad en la utilización de medicamentos1.
La deprescripción es una estrategia propuesta para reducir la polifarmacia. Consiste en un proceso planificado de reducción o retirada de medicamentos de la prescripción que lleva un paciente, que podrían no estar produciendo beneficio o estar causando daño. Su objetivo es reducir la carga terapéutica y mejorar la calidad de vida de los pacientes2.
En los últimos años se han desarrollado herramientas de ayuda a la deprescripción, tanto en pacientes individuales3–5, como de diferentes grupos de fármacos6–8, pero todavía algunos prescriptores encuentran dificultades para ponerlas en práctica en su actividad diaria. Hemos encontrado diversos artículos que estudian las actitudes y las creencias de los médicos a la hora de deprescribir9–11, pero ninguno en el ámbito nacional. Por ello, y aprovechando una sesión clínica teórica sobre deprescripción que se llevó a cabo en los centros de nuestra organización, se decidió recopilar datos de los médicos de familia de la Organización Sanitaria Integrada (OSI) Bidasoa en relación con la deprescripción.
El objetivo del presente trabajo fue conocer las percepciones y las actitudes de una cohorte de médicos de familia en relación con la deprescripción, para diseñar la estrategia más conveniente para facilitar dicha deprescripción en la práctica clínica.
Material y métodosDescripción del estudioSe diseñó un estudio observacional de corte transversal que se llevó a cabo en el ámbito de la atención primaria de la OSI Bidasoa, compuesta por un hospital y 3 centros de salud, perteneciente a Osakidetza-Servicio Vasco de Salud y que atiende a una población de alrededor de 85.000 habitantes.
En noviembre de 2018 se impartió una sesión sobre deprescripción en cada uno de los centros de salud de la organización para médicos especialistas en medicina familiar y comunitaria y médicos internos residentes (MIR). Al finalizar la misma se entregó a los asistentes un cuestionario para recabar información sobre su opinión en relación con la deprescripción. A los que no pudieron acudir a las sesiones se les hizo llegar el cuestionario y la hoja de consentimiento informado, acompañados de una carta informativa sobre el estudio, incluyendo un sobre franqueado. Se contactó, por lo tanto, con la totalidad de los perfiles médicos arriba indicados, que trabajaban en el ámbito de atención primaria de la organización.
Variables estudiadasSe recogió información sociodemográfica, datos sobre los años de experiencia, el centro de trabajo actual y el tipo de contrato, así como el cuestionario PACPD-1212.
El PACPD-12 es una herramienta recientemente creada, de naturaleza exploratoria, que recoge una serie de 12 preguntas sobre diferentes aspectos de la deprescripción. Su función es ayudar a describir la visión del médico y su percepción de los retos a los que se enfrenta en relación con la deprescripción. Cuenta con validez de cara y validez de contenido. Sus ítems presentan buena fiabilidad test-retest. La escala no dispone de un escore total. Seis de las preguntas PACPD-12 admiten múltiples respuestas. En ellas, los participantes del presente estudio tenían que indicar el orden de importancia de cada respuesta. El PACPD-1212 fue traducido y adaptado al castellano por el presente grupo investigador. Todos los participantes firmaron el consentimiento informado de la participación en el estudio.
Análisis estadísticoLas variables continuas con distribución «Normal» se describen con medias y desviaciones estándar (DE), mientras que variables con distribución distinta a la «Normal» se presentan en términos de medianas y rangos intercuartílicos (Q1, Q3). Las variables categóricas se presentan con frecuencias y porcentajes (%). Se compararon los grupos de asistentes y no asistentes en términos de su edad, sexo y años de experiencia, así como sus respuestas en preguntas generales sobre la deprescripción. Las comparaciones entre grupos se basaron en el t-test, Wilcoxon rank-sum y Chi-cuadrado según las características y distribución de las variables. Los análisis se realizaron con el software SAS® versión 9.3.
ResultadosSe contactaron 54 médicos de familia y 4 MIR, y se obtuvieron 42 respuestas, lo que supone un índice de respuesta del 72%. La edad media de los participantes fue de 46,6 años, y el 67% eran mujeres. La mayoría asistió a la formación (71%). Las características basales de la muestra se presentan en la tabla 1.
Características basales de la muestra de médicos encuestados
| Variable | N=42 |
|---|---|
| Edad; media (DE) | 46,6 (11,1) |
| min-máx | 28-66 |
| Sexo; n (%) | |
| Varón | 14 (33) |
| Mujer | 28 (67) |
| Años de experiencia; media (DE) | 18,5 (11,2) |
| min-máx | 1-49 |
| Centro; n (%) | |
| Dumboa | 14 (33) |
| Hondarribia | 8 (19) |
| Irún centro | 18 (43) |
| Residencias | 2 (5) |
| Situación laboral; n (%) | |
| Fijo | 25 (60) |
| Residente | 2 (5) |
| Sustituto | 9 (21) |
| Temporal | 6 (14) |
| Asiste a la formación; n (%) | |
| No | 12 (29) |
| Sí | 30 (71) |
DE: desviación estándar; min-máx: valores mínimo y máximo, respectivamente; N (%): frecuencia (porcentaje).
Las respuestas a las preguntas del cuestionario PACPD-12 se presentan en la tabla 2. Según ellas, todos los encuestados consideran la deprescripción beneficiosa en el escenario actual. Los grupos de fármacos en los que más habitualmente se planteaban la deprescripción fueron, por este orden, benzodiacepinas (90%), bisfosfonatos (79%) e inhibidores de la bomba de protones (74%). Las razones principales que se señalaron para deprescribir un fármaco fueron reducir daños debidos a efectos adversos (100%) o beneficio mínimo de la medicación en las circunstancias del paciente (88%).
Respuestas en el cuestionario PACPD-12
| Num. | Pregunta | N=42n (%) | Mediana(Q1, Q3) |
|---|---|---|---|
| 1 | La deprescripción es beneficiosa en el escenario actual | ||
| Totalmente de acuerdo | 26 (62) | ||
| De acuerdo | 16 (38) | ||
| Neutral | 0 | ||
| En desacuerdo | 0 | ||
| Totalmente en desacuerdo | 0 | ||
| 2 | ¿En qué grupo realizarías preferiblemente la deprescripción? | ||
| Pediatría | 0 | ||
| Adultos | 2 (5) | ||
| Geriatría | 25 (59) | ||
| Todos | 15 (36) | ||
| Ninguno | 0 | ||
| 3 | ¿Cuáles de los siguientes fármacos consideras habitualmente deprescribir? | ||
| Benzodiacepinas | 38 (90) | 1 (1, 3) | |
| Antidepresivos | 30 (71) | 5 (2, 7) | |
| Antiagregantes plaquetarios | 15 (36) | 9 (6, 11) | |
| Antibióticos | 21 (50) | 5 (3, 8) | |
| Antipsicóticos y anticonvulsivantes | 19 (45) | 9 (3, 12) | |
| Antihipertensivos | 19 (45) | 8 (6, 10) | |
| Inhibidores de la bomba de protones | 31 (74) | 4 (2, 5) | |
| Estatinas | 30 (71) | 5 (3, 7) | |
| Bisfosfonatos | 33 (79) | 3 (3, 5) | |
| Inhibidores de la colinesterasa | 27 (64) | 4 (3, 9) | |
| Antiarrítmicos | 16 (38) | 11 (9, 12) | |
| Opioides | 29 (69) | 5 (4, 7) | |
| Vitaminas/suplementos | 28 (67) | 4 (1, 6) | |
| Otros: AINE; anticoagulantes | 2 (5) | — | |
| 4 | ¿Cuáles son las razones para deprescribir un fármaco? | ||
| Reducir el coste del tratamiento | 30 (71) | 5 (4, 5) | |
| Reducir daños debidos a efectos adversos | 42 (100) | 1 (1, 1) | |
| Reducir la carga terapéutica | 33 (79) | 3 (2, 4) | |
| En las ultimas guías el fármaco no está indicado | 31 (74) | 4 (3, 4) | |
| La medicación tiene un beneficio mínimo para el paciente a la vista de su edad y comorbilidades | 37 (88) | 2 (2, 3) | |
| 5 | La deprescripción NO debería ser algo prioritario en la práctica diaria | ||
| Totalmente de acuerdo | 1 (2) | ||
| De acuerdo | 5 (12) | ||
| Neutral | 4 (10) | ||
| En desacuerdo | 23 (55) | ||
| Totalmente en desacuerdo | 9 (21) | ||
| 6 | Tengo una manera específica de abordar la deprescripción | ||
| Totalmente de acuerdo | 0 | ||
| De acuerdo | 18 (43) | ||
| Neutral | 16 (38) | ||
| En desacuerdo | 7 (17) | ||
| Totalmente en desacuerdo | 1 (2) | ||
| 7 | ¿Crees que alguno de los criterios señalados debajo son importantes a la hora de guiar la deprescripción? | ||
| No | 1 (2) | — | |
| STOPP/START | 21 (50) | 1 (1, 2,5) | |
| STOPP-Frail | 10 (24) | 2 (1,5, 2) | |
| Beers | 7 (17) | 3 (2, 4) | |
| LESS-CHRON | 14 (33) | 1 (1, 2) | |
| Otros: no conoce criterios; conoce solo LESS-CHRON | 5 (12) | ||
| Número de sujetos SIN ninguna respuesta en la pregunta 7 | 16 (38) | ||
| 8 | ¿Cuál de los siguientes enunciados expresa mejor tu opinión sobre la deprescripción de medicamentos? | ||
| Hace más mal que bien a los pacientes | 8 (19) | ||
| No estoy seguro/a | 0 | ||
| Hace más bien que mal a los pacientes | 34 (81) | ||
| Ni beneficia ni daña a los pacientes | 0 | ||
| 9 | ¿Qué crees que te facilitaría deprescribir medicamentos? | ||
| Formación en deprescripción de medicamentos específicos | 33 (79) | 1 (1, 2) | |
| Incorporar otro miembro en tu equipo | 19 (45) | 3 (2, 3) | |
| Alertas del farmacéutico en la historia clínica | 29 (69) | 2 (2, 3) | |
| La organización ponga el foco en la deprescripción | 24 (57) | 3 (2, 4) | |
| Otros: apoyo; más tiempo consulta; educar la población; medios de comunicación | 16 (38) | ||
| 10 | ¿Cuáles son las barreras con las que te encuentras a la hora de deprescribir medicamentos? | ||
| Falta de tiempo para abordar la deprescripción | 37 (88) | 2 (1, 3) | |
| Fármacos prescritos por otros, no seguro de la indicación | 37 (88) | 2 (1, 2,5) | |
| Preocupación por efectos adversos tras deprescripción | 27 (64) | 3 (3, 5) | |
| Dañar la relación con el medico prescriptor | 20 (47) | 7 (4, 9) | |
| Resistencia del paciente/familia | 34 (81) | 3 (2,5, 5) | |
| Presión para prescribir de acuerdo a las guías | 20 (48) | 6 (4, 7) | |
| Falta de información sobre los beneficios/riesgos de la deprescripción | 24 (57) | 5 (4, 7) | |
| Falta de experiencia | 26 (62) | 5,5 (3, 7) | |
| Que el paciente cree que no merece la pena tratarle | 21 (50) | 6 (4, 9) | |
| 11 | ¿Cómo de positivo eres en relación con la deprescripción a tus pacientes? (1-muy negativo/5-muy positivo) | ||
| 1 | 0 | ||
| 2 | 1 (2) | ||
| 3 | 14 (33) | ||
| 4 | 23 (55) | ||
| 5 | 4 (10) | ||
| 12 | ¿Cuáles de los siguientes factores te harían ser más favorable a deprescribir medicamentos? | ||
| Gran número de medicamentos prescritos | 31 (74) | 4 (3, 5) | |
| Existencia de medicación potencialmente inapropiada | 38 (90) | 2 (1, 2) | |
| Existencia de patologías crónicas | 20 (48) | 7 (6, 7) | |
| Síntomas agudos posiblemente relacionados con la medicación | 37 (88) | 2 (1, 3) | |
| Abuso concomitantes de alcohol | 24 (57) | 6 (3, 7) | |
| Comorbilidades concomitantes como alteración hepática que afecte al metabolismo de los fármacos | 37 (88) | 3 (3, 4) | |
| Edad avanzada | 32 (76) | 4 (3, 5) | |
| Estatus socioeconómico bajo del paciente | 17 (40) | 8 (6,5, 8) |
Los datos son n (%) salvo si se indica lo contrario. Las preguntas 3, 4, 7, 9, 10 y 12 aceptan múltiples respuestas; en las que se indica además su orden de importancia. Mediana (Q1, Q3): valores de mediana y rango intercuartílico para aquellas preguntas que se responden según orden de importancia.
El 43% de los médicos indicó tener una manera específica de abordar la deprescripción. Pero al mismo tiempo, cabe mencionar que n=16 de los encuestados no marcó ninguna respuesta en la pregunta 7. ¿Crees que alguno de los criterios señalados debajo son importantes a la hora de guiar la deprescripción?; n=4 respondieron que no conocían ningún criterio, mientras que n=1 estaba familiarizado solamente con los LESS-CHRON. La mitad de la muestra señaló los criterios STOPP-START como los más importantes para guiar esta tarea.
Señalaron que las herramientas que más facilitarían la deprescripción serían formación específica (79%) y alertas del farmacéutico en la historia clínica (69%). Por el contrario, las barreras que indicaron fueron el tiempo (88%), la prescripción por otros profesionales, sin que conociesen la indicación del fármaco (88%) o la resistencia del paciente/familia (81%).
La mayoría de los encuestados indicaron ser positivos sobre la deprescripción en sus propios pacientes. En una escala de 1 a 5 (peor, mejor) la correspondiente pregunta se puntuó con una mediana de 4 (Q1, Q3: 3, 4). En cuanto a los factores que favorecerían la deprescripción destacan la existencia de medicación potencialmente inapropiada (90%), síntomas agudos posiblemente relacionados con la medicación (88%) o comorbilidades concomitantes como alteración hepática que afecte al metabolismo de los fármacos (88%).
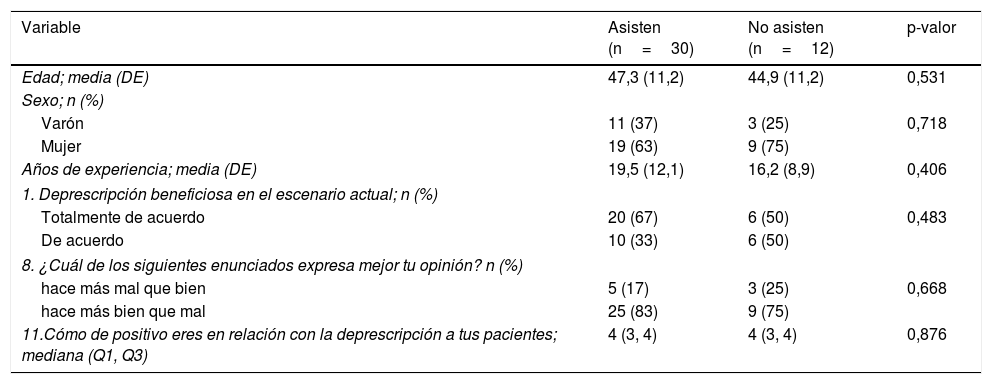
Por último, se quiso evaluar si la opinión de los que asistieron al taller y los que no asistieron podría ser diferente, para lo que se realizó una comparación que se presenta en la tabla 3. Los asistentes tenían una edad media mayor y más años de experiencia laboral. Eran más proclives a estar totalmente de acuerdo con los beneficios de la deprescripción en el escenario actual. A pesar de ello, ninguna de las diferencias resultaron ser estadísticamente significativas (p>0,400), mientras ambos grupos presentaron respuestas prácticamente idénticas en la pregunta 11. Cómo de positivo eres en relación con la deprescripción a tus pacientes?
Comparación de las características y respuestas entre los asistentes y no asistentes al taller formativo
| Variable | Asisten (n=30) | No asisten (n=12) | p-valor |
|---|---|---|---|
| Edad; media (DE) | 47,3 (11,2) | 44,9 (11,2) | 0,531 |
| Sexo; n (%) | |||
| Varón | 11 (37) | 3 (25) | 0,718 |
| Mujer | 19 (63) | 9 (75) | |
| Años de experiencia; media (DE) | 19,5 (12,1) | 16,2 (8,9) | 0,406 |
| 1. Deprescripción beneficiosa en el escenario actual; n (%) | |||
| Totalmente de acuerdo | 20 (67) | 6 (50) | 0,483 |
| De acuerdo | 10 (33) | 6 (50) | |
| 8. ¿Cuál de los siguientes enunciados expresa mejor tu opinión? n (%) | |||
| hace más mal que bien | 5 (17) | 3 (25) | 0,668 |
| hace más bien que mal | 25 (83) | 9 (75) | |
| 11.Cómo de positivo eres en relación con la deprescripción a tus pacientes; mediana (Q1, Q3) | 4 (3, 4) | 4 (3, 4) | 0,876 |
DE: desviación estándar; n (%): frecuencia (porcentaje); Q1, Q3: rango intercuartílico.
p-valor: nivel de significación basado en el t-test (edad y años experiencia), en el test exacto de Fisher (deprescripción beneficiosa y opinión sobre deprescripción) y en el test de Wilcoxon (positivismo sobre deprescripción).
En los últimos años la deprescripción ha adquirido gran protagonismo en el ámbito de la seguridad del paciente y, aunque se han publicado estudios que recogen la opinión tanto de pacientes como de profesionales sanitarios al respecto, no hemos encontrado ninguno específicamente desarrollado en nuestro medio. Es un hecho destacable que todos los médicos que respondieron al cuestionario en nuestro estudio afirmaron considerar la deprescripción beneficiosa en el escenario actual, y que la razón principal para deprescribir era reducir los daños debidos a efectos adversos. Esto coincide con resultados publicados anteriormente9–11. La concordancia es menor, sin embargo, en cuanto a los grupos de fármacos en los que más habitualmente se plantean la deprescripción, con distintos grupos de fármacos priorizados en diferentes estudios.
En cuanto a las herramientas que facilitarían deprescribir medicamentos, destacan la formación, las alertas del farmacéutico en la historia clínica y que la organización ponga el foco en la deprescripción, que son también las más señaladas en los mencionados estudios9,10. Por otra parte, las barreras que encuentran a la hora de deprescribir son la falta de tiempo, fármacos prescritos por otros profesionales sin que conozcan con seguridad la indicación y la resistencia del paciente/familia. En el estudio de Linsky et al.11, en el que se consulta acerca de intervenciones que mejorarían la deprescripción, la intervención preferida por la mayoría de los 326 encuestados fue requerir que todas las prescripciones estén asociadas a indicación.
El resto de la bibliografía revisada que sondea la opinión de los médicos sobre la deprescripción tiene una metodología diferente (grupos focales) y/o están centrados en grupos de pacientes muy concretos, por lo que la comparación de los resultados con nuestro estudio resulta complicada13–18. Sin embargo, hemos podido comprobar que las barreras mencionadas en ellos coinciden en esencia con lo encontrado en nuestro trabajo (falta de tiempo, formación, falta de guías de deprescripción, problemas de comunicación entre diferentes prescriptores y/o con los pacientes…), así como las herramientas facilitadoras (alertas en la historia clínica, incorporación del farmacéutico a los equipos, sistemas de ayudas a la prescripción…).
La resistencia de los pacientes o sus familiares a la deprescripción, que aparece en todos los estudios como una barrera que encuentran los profesionales sanitarios para deprescribir, es una cuestión que merece una reflexión aparte. En un estudio publicado en 201819 el 92% de los 1.981 pacientes ≥65 años encuestados afirmó estar dispuesto a dejar de tomar uno o más medicamentos, si su médico les dijera que esto era posible. Resultados similares se observaron en un estudio anterior20. Es más, entre los pacientes norteamericanos preguntados en la Encuesta Nacional sobre Envejecimiento Saludable21, solo el 14% cree que «más tratamiento médico es mejor para la salud», mientras que el 25% opina que sus médicos le han recomendado medicamentos, pruebas o procedimientos que no necesitan.
Llama la atención que algunos de nuestros encuestados han señalado no conocer los criterios de Beers, STOPP/START, etc., y que un número considerable de los participantes no han marcado ninguna respuesta en dicha pregunta. Esto conduce a pensar que existe desconocimiento acerca de estos criterios, que podrían ser de utilidad en la ayuda a la deprescripción. En un estudio llevado a cabo en nuestro entorno22, en el que se priorizaron 15 criterios de prescripción potencialmente inapropiada (PPI) de entre los STOPP/START, Beers y las alertas de seguridad de la Agencia Española de Medicamentos y Productos, se redujeron tanto la polimedicación excesiva como la PPI.
Nuestro estudio presenta algunas limitaciones, como que la encuesta se administra únicamente a los médicos de familia de la OSI Bidasoa, por lo que es una muestra pequeña y los resultados pueden no ser extrapolables a otros entornos. A pesar de ello, se espera que estos datos iniciales sirvan de base y referencia para futuros trabajos sobre deprescripción, aspecto poco estudiado en nuestro entorno. Por otra parte, y debido a la dinámica habitual de las reuniones en nuestra organización, el cuestionario se ha pasado al final de las mismas. Esto puede suponer que la exposición haya afectado a las respuestas de los participantes, por lo que se han querido comparar las respuestas de los asistentes y no asistentes a la reunión y no se han encontrado diferencias estadísticamente significativas. Aunque la reducida frecuencia de los últimos quizás no haya permitido encontrar estas posibles diferencias. Sin embargo, y puesto que el objetivo del estudio no es medir la efectividad de las sesiones impartidas, no se ha considerado que este potencial sesgo sea de importancia para nuestro estudio.
Conocer la opinión de los médicos sobre la deprescripción y sobre cuáles son las barreras y los facilitadores que encuentran en la práctica diaria es necesario para planificar una estrategia que facilite la misma. Se comprueba que, aunque la deprescripción es un concepto relativamente nuevo, los médicos de nuestra organización son favorables a la misma. Las barreras y facilitadores que se han señalado son parecidas a las de estudios realizados en otros países. La observación del posible desconocimiento por una parte de los encuestados de los criterios Beers, STOPP/START, etc., junto con los resultados de un estudio realizado en nuestro entorno22, nos insta a iniciar la estrategia mediante la formación sobre estos criterios a los profesionales de nuestra organización.
Conflicto de interesesLas autoras declaran no tener conflicto de intereses para la realización de este estudio.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Las autoras queremos agradecer a la Unidad de Investigación de Atención Primaria-OSIS de Gipuzkoa su inestimable colaboración en la elaboración del protocolo del estudio y análisis de los datos, así como en la redacción de este documento.