Las segundas víctimas son aquellos trabajadores de salud que están involucrados en un evento adverso (EA) y presentan afección física, emocional, psicológica o laboral. Para evitar estas afecciones es importante recibir medidas de apoyo.
ObjetivoDeterminar qué relación existe entre las consecuencias de un EA sobre las segundas víctimas y la calidad de las medidas de apoyo percibidas en instituciones de salud públicas y privadas de la Región Metropolitana de Chile durante el segundo semestre del año 2018.
Materiales y métodoEstudio cuantitativo, exploratorio, descriptivo, correlacional y transversal, del tipo muestra por conveniencia. A través de una plataforma online se aplicó un cuestionario con variables sociodemográficas y el instrumento SVEST (Second Victim Experience and Support Tool), que consta de 9dimensiones relacionadas con las consecuencias del EA y la calidad del apoyo percibido.
ResultadosMuestra de 301 trabajadores de salud entre instituciones públicas y privadas; el 39,2% se involucró en un EA y, de estos, el 73,0% manifestó ser segunda víctima. De estas segundas víctimas, el 69,1% pertenecía al sexo femenino y el 45,7% se desempeñaba como profesional de enfermería. Existe una relación negativa entre la calidad del apoyo percibido y la consecuencia psicológica y laboral del EA (público y privado p<0,05) y un aumento del riesgo de tener consecuencias graves al recibir una baja calidad de apoyo (OR=3,8; IC 95%: 1,32-11,47).
ConclusionesEs de gran importancia conocer este fenómeno y ofrecer medidas de apoyo adecuadas a la segunda víctima para disminuir el impacto físico, psicológico, emocional o laboral que conlleva verse involucrado en un EA.
Second victims are health workers who have been involved in an adverse event (AE), or have been injured by physical, emotional, psychological and/or work conditions. To avoid these conditions, it is important to receive supportive measures.
ObjectiveTo determine the relationship between the consequences of an AE on the second victims and quality support measures perceived from public and private health institutions of the Metropolitan Region of Chile during the second semester of 2018.
Materials and methodQuantitative, exploratory, descriptive, correlational and cross-sectional study, convenience sample type. Through an online platform, a questionnaire with sociodemographic variables and the Second Victim Experience and Support Tool (SVEST) instrument were applied, which consists of 9dimensions related to consequences of AE and quality of perceived support.
ResultsThere were 301 health workers from public and private institutions, 39.2% were involved in an AE and of these, 73.0% manifested themselves in second victim; 69.1% was female sex and 45.7% work as a nursing professional. There is a negative relationship between the quality of perceived support and the psychological and occupational consequence of AE (public and private; p<0.05) and an increased risk of having serious consequences when receiving low quality of support (OR=3.8, 95% CI: 1.32-11.47).
ConclusionsIt is very important to know this phenomenon and deliver adequate support measures to the second victim, in order to reduce the physical, psychological, emotional and/or work impact involved in being involved in an AE.
En la estrecha relación existente entre los trabajadores de salud y el paciente en un contexto asistencial, pueden ocurrir diversas situaciones que conllevan una situación no esperada de la atención, los cuales son llamados eventos adversos (EA) y se definen como todo accidente imprevisto e inesperado, recogido en la historia clínica del paciente y asociado a la asistencia sanitaria y no a la enfermedad de base1, que le ha provocado muerte, lesión, incapacidad o prolongación de la estancia hospitalaria y ha alterado el cuidado integral de este paciente.
Con base en la epidemiología nacional, en el Hospital Padre Hurtado2 se identificó una tasa de incidencia de EA en pacientes de 8,3 por cada 100 altas, sin mortalidad asociada. Además, Lancis y Asenjo3 detectaron que la mayor incidencia de EA provocados por los profesionales de salud se daba en la Unidad de Paciente Crítico, con una tasa de 21,43 por cada 100 altas.
Cuando ocurre un EA, todo el apoyo se destina al paciente afectado, a quien se designa «primera víctima» del suceso. Al trabajador de salud que está involucrado en dicho EA se le otorga el nombre de «segunda víctima», que se define como todos aquellos trabajadores de salud que están involucrados directa o indirectamente en un EA, un error médico o una lesión hacia el paciente y que, producto del suceso, presentan alguna afección física o psicológica que altera su quehacer profesional4.
Según White et al.5 los profesionales de salud experimentan una angustia emocional y física con sentimientos de culpa, ira y miedo, acompañada en algunos casos de cuestionamientos de la competencia clínica y de su capacidad para seguir prestando los servicios de salud.
Los países que han implementado la cultura de calidad y seguridad asistencial proponen medidas de soporte a las segundas víctimas, integrando programas de apoyo emocional en las instituciones de salud. Un ejemplo de medidas de apoyo es el programa Resilience in Stressful Events implementado por Edrees et al.6 en el Hospital Johns Hopkins de Baltimore (Maryland, EE. UU.).
Con base en lo expuesto, es importante estudiar a las segundas víctimas y, a su vez, la implementación de medidas de apoyo en las instituciones de salud. Por esta razón, el objetivo de esta investigación es determinar qué relación existe entre las consecuencias de un EA sobre las segundas víctimas y la calidad de las medidas de soporte percibidas en instituciones de salud públicas y privadas de la Región Metropolitana de Chile durante el segundo semestre del año 2018.
Materiales y métodosSe realizó un estudio descriptivo correlacional, de corte transversal con enfoque cuantitativo y exploratorio. Se ejecutó un muestreo no probabilístico y por conveniencia en 2instituciones, una perteneciente al sector público y otra al sector privado de salud, en la Región Metropolitana de Chile. Se encuestó a un total de 301 trabajadores de salud, 176 pertenecientes a la institución pública y 125 a la institución privada. Considerando los criterios de inclusión y exclusión expuestos en la tabla 1, se encuestó solo a trabajadores de salud que desempeñaran sus labores en la institución evaluada, que tuvieran contacto directo con los pacientes y que aceptaran el consentimiento informado.
Criterios de inclusión y exclusión de la investigación
| Criterios de inclusión | Criterios de exclusión |
|---|---|
| Enfermeros, médicos cirujanos, matrones y técnicos de enfermería de nivel superior que desempeñen sus labores en la institución evaluada, ya sea pública o privada donde se desarrolle la investigación | Todo profesional y técnico de salud que no trabaje como prestador de servicios de atención intrahospitalaria y que no tenga contacto directo con los pacientes |
| Todo profesional de salud que se considere segunda víctima | Profesionales que no hayan estado involucrados en algún EA o no se consideren segundas víctimas |
| Todo profesional de salud que haya firmado el consentimiento informado y que haya respondido la encuesta en su totalidad | Profesionales que no hayan firmado el consentimiento informado y que no hayan respondido la encuesta en su totalidad |
Los datos se recolectaron mediante una encuesta autoaplicada en una plataforma online que constó de 2partes: una caracterización sociodemográfica y el instrumento Second Victim Experience and Support Tool (SVEST). Los participantes ingresaban desde sus celulares escaneando un código QR o desde sus computadores mediante un enlace que direccionaba a la encuesta; ahí tenían acceso al consentimiento informado, donde podían voluntariamente aceptar o rechazar su participación de la investigación.
Entre las variables sociodemográficas se consideró sexo, rango de edad, modalidad de turno, complejidad del servicio, profesión, participación en un EA y sintomatología de segunda víctima. Las variables relacionadas con la segunda víctima fueron: el impacto del EA y la calidad de las medidas de soporte recibidas tras el EA, las cuales fueron evaluadas a través del instrumento SVEST, que ha sido validado psicométricamente en diversas culturas y ha sido sometido a pruebas de análisis factorial confirmatorio.
Según Brunelli et al.7, dicho instrumento consta de 28 ítems que se agrupan en 9 dimensiones relacionadas con el impacto del EA en la segunda víctima y su percepción sobre la calidad de las medidas de soporte. Estas se detallan a continuación:
- 1.
Cuatro dimensiones relacionadas con el impacto del EA sobre la salud de la segunda víctima:
- -
Estrés físico: alteraciones tales como taquicardia, alteraciones del sueño, náuseas, agotamiento, falta de apetito, entre otros.
- -
Estrés psicológico: alteraciones tales como, estrés emocional, depresión, ansiedad, miedo, vergüenza, entre otros.
- -
Autoeficacia profesional.
- -
Ausentismo y abandono laboral.
- 2.
Cuatro dimensiones relacionadas con las medidas de soporte recibidas tras un EA:
- -
Apoyo entre colegas.
- -
Apoyo de supervisores.
- -
Apoyo recibido de la institución.
- -
Apoyo obtenido fuera del trabajo (amigos o familiares).
- 3.
Deseabilidad de recibir medidas de soporte
Estos ítem son medidos en escala de Likert de 1 a 5 puntos, en la que 1 significa «muy en desacuerdo» y 5 significa «muy de acuerdo». Las puntuaciones mayores a 4 en cada dimensión indican mayor estrés en respuesta al EA y mayor percepción de calidad sobre las medidas de soporte brindadas.
Para la aplicación del SVEST, se solicitó la adaptación al español realizada por Brunelli et al.7. Como dicho instrumento no está validado en Chile, la adaptación se sometió a revisión por 4 expertos en el área de Calidad y Seguridad Asistencial y posteriormente se realizó un pretest con la participación de 34 trabajadores de salud, de los cuales 10 cumplieron con los criterios de inclusión. Con la evaluación del pretest, se obtuvo un αde Cronbach de 0,826.
Al finalizar la recolección de datos, se utilizó el programa Excel para un análisis univariado, empleando frecuencias (n) y porcentajes. Posteriormente, a través del programa estadístico SPSS versión 23, se realizó un análisis comparativo entre ambas muestras (sector público y privado) mediante pruebas de Levene y pruebas t de Student, con el objetivo de establecer diferencias estadísticamente significativas.
Para el análisis bivariado, se utilizaron tablas de contingencia y pruebas de Chi-cuadrado y, si existía una relación estadísticamente significativa, se aplicaron pruebas direccionales para establecer si era una relación positiva o negativa. Por último, se realizó un análisis inferencial mediante la odds ratio entre variables.
Cabe destacar que este estudio garantizó en todo momento la privacidad y anonimato de los datos recolectados y que el fue revisado y aprobado por el Comité de Ética de la Universidad San Sebastián y por el Comité Ético Científico de las instituciones tanto pública como privada de salud.
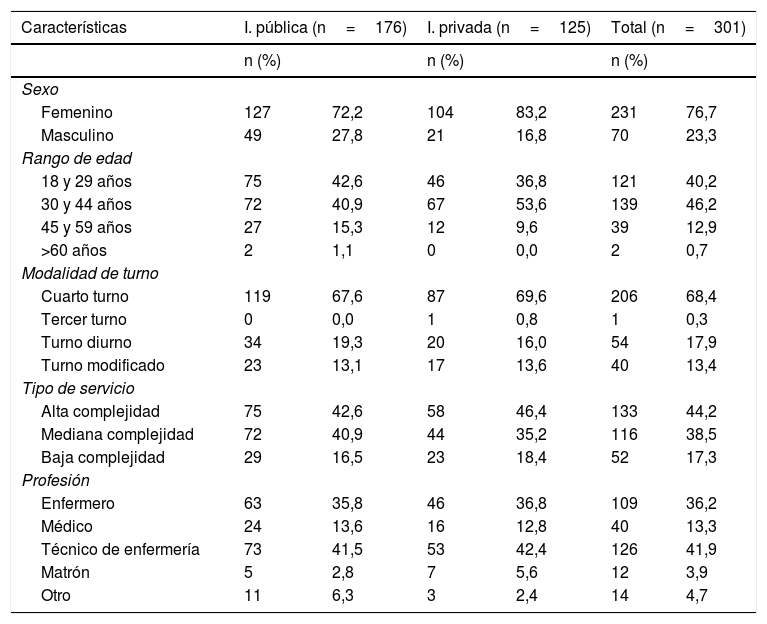
ResultadosCaracterísticas sociodemográficas de la muestra estudiadaSegún lo expuesto en la tabla 2, de la muestra total (n=301), el 76,7% era de sexo femenino; el 46,2% de los encuestados tenía entre 30 y 44 años; el 68,4% trabajaba en el cuarto turno, el 44,2% en servicio de alta complejidad; el 41,9% era técnico en enfermería y el 36,2% se desempeñaba como enfermero.
Características sociodemográficas
| Características | I. pública (n=176) | I. privada (n=125) | Total (n=301) | |||
|---|---|---|---|---|---|---|
| n (%) | n (%) | n (%) | ||||
| Sexo | ||||||
| Femenino | 127 | 72,2 | 104 | 83,2 | 231 | 76,7 |
| Masculino | 49 | 27,8 | 21 | 16,8 | 70 | 23,3 |
| Rango de edad | ||||||
| 18 y 29 años | 75 | 42,6 | 46 | 36,8 | 121 | 40,2 |
| 30 y 44 años | 72 | 40,9 | 67 | 53,6 | 139 | 46,2 |
| 45 y 59 años | 27 | 15,3 | 12 | 9,6 | 39 | 12,9 |
| >60 años | 2 | 1,1 | 0 | 0,0 | 2 | 0,7 |
| Modalidad de turno | ||||||
| Cuarto turno | 119 | 67,6 | 87 | 69,6 | 206 | 68,4 |
| Tercer turno | 0 | 0,0 | 1 | 0,8 | 1 | 0,3 |
| Turno diurno | 34 | 19,3 | 20 | 16,0 | 54 | 17,9 |
| Turno modificado | 23 | 13,1 | 17 | 13,6 | 40 | 13,4 |
| Tipo de servicio | ||||||
| Alta complejidad | 75 | 42,6 | 58 | 46,4 | 133 | 44,2 |
| Mediana complejidad | 72 | 40,9 | 44 | 35,2 | 116 | 38,5 |
| Baja complejidad | 29 | 16,5 | 23 | 18,4 | 52 | 17,3 |
| Profesión | ||||||
| Enfermero | 63 | 35,8 | 46 | 36,8 | 109 | 36,2 |
| Médico | 24 | 13,6 | 16 | 12,8 | 40 | 13,3 |
| Técnico de enfermería | 73 | 41,5 | 53 | 42,4 | 126 | 41,9 |
| Matrón | 5 | 2,8 | 7 | 5,6 | 12 | 3,9 |
| Otro | 11 | 6,3 | 3 | 2,4 | 14 | 4,7 |
| Características relacionadas con el EA | ||||||
|---|---|---|---|---|---|---|
| I. pública (n=176) | I. privada (n=125) | Total (n=301) | ||||
| Participación en un EA | n % | n % | n % | |||
| Sí | 70 | 36,9 | 48 | 38,5 | 118 | 39,2 |
| No | 106 | 60,4 | 77 | 61,5 | 183 | 60,8 |
| Notificación del EA | n % | n % | n % | |||
| Sí | 59 | 92,2 | 44 | 93,6 | 103 | 92,8 |
| No | 5 | 7,8 | 3 | 6,4 | 8 | 7,2 |
| Síntomas de segunda víctima | n % | n % | n % | |||
| Sí | 43 | 67,2 | 38 | 80,8 | 81 | 73,0 |
| No | 21 | 32,8 | 9 | 19,2 | 30 | 27,0 |
En la tabla 2, también se observa que, del total de la muestra (n=301), el 39,2% se vio involucrado en un EA y, de estos involucrados el 73,0% manifestó sintomatología de segunda víctima.
No hay diferencias estadísticamente significativas entre ambas muestras (p<0,05). La segunda parte de la encuesta fue aplicada solamente a aquellos profesionales que manifestaron haber tenido sintomatología de segunda víctima posterior al EA (n=81).
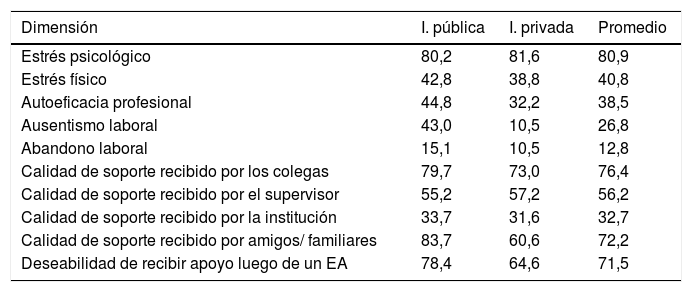
Resultados por dimensión evaluada en el instrumento Second Victim Experience and Support Tool (SVEST)Según la tabla 3, del total de segundas víctimas (n=81), el 80,9% manifestó tener estrés psicológico posterior al EA: destacaba que la sintomatología más frecuente era sentir vergüenza, con el 72,1% en institución pública y el 63,1% en institución privada. Además, de la muestra (n=81), el 40,8% indicaba tener manifestaciones físicas, principalmente sentirse agotado luego de un EA, representado por el 88,3% en institución pública y el 73,7% en institución privada.
Porcentajes promedio de respuestas «de acuerdo» y «muy de acuerdo», según dimensión en institución pública y privada
| Dimensión | I. pública | I. privada | Promedio |
|---|---|---|---|
| Estrés psicológico | 80,2 | 81,6 | 80,9 |
| Estrés físico | 42,8 | 38,8 | 40,8 |
| Autoeficacia profesional | 44,8 | 32,2 | 38,5 |
| Ausentismo laboral | 43,0 | 10,5 | 26,8 |
| Abandono laboral | 15,1 | 10,5 | 12,8 |
| Calidad de soporte recibido por los colegas | 79,7 | 73,0 | 76,4 |
| Calidad de soporte recibido por el supervisor | 55,2 | 57,2 | 56,2 |
| Calidad de soporte recibido por la institución | 33,7 | 31,6 | 32,7 |
| Calidad de soporte recibido por amigos/ familiares | 83,7 | 60,6 | 72,2 |
| Deseabilidad de recibir apoyo luego de un EA | 78,4 | 64,6 | 71,5 |
En cuanto a la autoeficacia profesional, la principal sintomatología luego de un EA correspondía a sensación de inseguridad acerca de las propias habilidades profesionales, con un 55,8% en institución pública y un 39,5% en institución privada.
El 26,8% de las segundas víctimas (n=81) indicaba tener deseos de ausentarse de sus labores después del EA (43,0% en institución pública y 10,5% en institución privada). Existe una diferencia estadísticamente significativa entre los porcentajes de acuerdo de ambas instituciones (p<0,05; IC 95%: 0,42-2,396).
Las medidas de apoyo brindadas por los colegas son las más aceptadas por las segundas víctimas (n=81), con el 76,4% entre ambas instituciones. Destaca que «hablar de lo que pasó con sus colegas le generó alivio» tuvo una preferencia del 83,7% en institución pública y del 76,3% en institución privada.
El 56,2% de las segundas víctimas (n=81) consideraba de calidad el apoyo brindado por el supervisor jefe. En este aspecto, la afirmación «siento que el supervisor tiene en cuenta la complejidad del paciente cuando evalúa estas situaciones» tiene una aprobación del 67,4% en institución pública y del 68,4% en institución privada.
El apoyo brindado por la institución solo obtuvo la aprobación del 32,7% en promedio en ambas instituciones. Destacó que «en mi institución se entiende que quienes se equivocan pueden necesitar ayuda» obtiene mayor aprobación, con un 39,5% en institución pública y un 41,2% en institución privada.
Por último, las segundas víctimas (n=81) recibían un apoyo de alta calidad de familiares o amigos, con el 83,7% en institución pública y el 60,6% en institución privada. Existe una diferencia estadísticamente significativa entre los porcentajes de acuerdo de ambas instituciones (p<0,05; IC 95%: 0,472-2,405).
La deseabilidad de recibir medidas de soporte para la segunda víctima (n=81) obtuvo el 78,4% en institución pública y el 64,6% en la privada. Además, en institución pública el 93,0% deseaba tener como apoyo «un programa de asistencia psicológica o de consejería fuera de la institución» y en institución pública el 81,6% deseaba «establecer una conversación con el supervisor sobre el incidente».
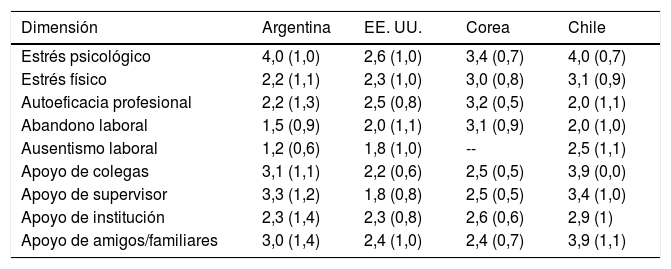
La tabla 4 compara los resultados obtenidos en Chile con las anteriores aplicaciones del SVEST. Su construcción fue con base en la tabla elaborada por Brunelli et al.7 y se considera el promedio de respuesta por cada dimensión, en la que un valor igual o mayor a 4 indica que el encuestado está de acuerdo con haber sufrido un alto impacto posterior al EA y una alta calidad de medidas de soporte.
Promedio de respuestas obtenidas según dimensión y su desviación estándar (DE)
| Dimensión | Argentina | EE. UU. | Corea | Chile |
|---|---|---|---|---|
| Estrés psicológico | 4,0 (1,0) | 2,6 (1,0) | 3,4 (0,7) | 4,0 (0,7) |
| Estrés físico | 2,2 (1,1) | 2,3 (1,0) | 3,0 (0,8) | 3,1 (0,9) |
| Autoeficacia profesional | 2,2 (1,3) | 2,5 (0,8) | 3,2 (0,5) | 2,0 (1,1) |
| Abandono laboral | 1,5 (0,9) | 2,0 (1,1) | 3,1 (0,9) | 2,0 (1,0) |
| Ausentismo laboral | 1,2 (0,6) | 1,8 (1,0) | -- | 2,5 (1,1) |
| Apoyo de colegas | 3,1 (1,1) | 2,2 (0,6) | 2,5 (0,5) | 3,9 (0,0) |
| Apoyo de supervisor | 3,3 (1,2) | 1,8 (0,8) | 2,5 (0,5) | 3,4 (1,0) |
| Apoyo de institución | 2,3 (1,4) | 2,3 (0,8) | 2,6 (0,6) | 2,9 (1) |
| Apoyo de amigos/familiares | 3,0 (1,4) | 2,4 (1,0) | 2,4 (0,7) | 3,9 (1,1) |
Al hacer análisis cruzados mediante las tablas de contingencia, considerando las variables sociodemográficas como independientes y las dimensiones del SVEST como dependientes, no se obtienen relaciones estadísticamente significativas. En cuanto a la tabla 5, el 71,6% de las segundas víctimas (n=81) manifestaron estrés psicológico, de las cuales, el 67,2% pertenece al sexo femenino y el 32,7% al masculino.
Tabla de contingencia entre las variables sexo y estrés psicológico por el EA
| Estrés psicológico % (n) | ||||
|---|---|---|---|---|
| Sexo | En desacuerdo | Ni de acuerdo ni en desacuerdo | De acuerdo | Total |
| Femenino | 0 (0) | 30,4 (17) | 69,6 (39) | 100 (56) |
| Masculino | 4 (1) | 20 (5) | 76 (19) | 100 (25) |
| Total | 1,2 (1) | 27,2 (22) | 71,6 (58) | 100 (81) |
Es importante destacar que, en el ámbito laboral, del total de segundas víctimas (n=81), en la institución pública el 32,6% recibieron una alta calidad de apoyo y no sufrieron consecuencias graves tras el EA. Por otra parte, en la institución privada, el 44,7% recibieron una calidad de soporte moderada y tenían consecuencias bajas tras el EA. Existe una relación significativa (p<0,05) entre estas variables y χ2=13,061 en institución pública y χ2=9,575 en privada, con una relación negativa entre variables (d de Somers: −0,026 y −0,363, respectivamente), lo que refleja que, a mayor calidad del soporte recibido, menor es la consecuencia laboral del EA.
DiscusiónEn este estudio se busca cuantificar, de modo general, la existencia de segundas víctimas de un EA para así encontrar alguna relación entre las consecuencias físicas, psicológicas o emocionales del EA y la calidad de las medidas de soporte percibidas por la segunda vìctima ante esta situación, tanto de los pares como de los representantes de la institución involucrada. El fin es contribuir a la visualización de esta problemática a nivel nacional para que en un futuro próximo sea un tema de investigación y se incorpore a políticas públicas en salud.
Con base en los datos obtenidos de esta investigación, en la variable sexo se obtuvieron resultados muy similares a los observados a nivel nacional, ya que según registros de trabajadores de salud del año 2017 en la Superintendencia de Salud8, un 66,9% eran mujeres y un 33,1%, hombres. Además, en el ámbito internacional, se presentan de la misma manera, ya que, en el año 2016, Van Gerven et al.9 mencionaron que el 72,3% de la muestra pertenecía al sexo femenino y el 27,7% al masculino. Por otro lado, la profesión con mayor prevalencia en ambas instituciones de salud correspondía a los profesionales de enfermería, seguida por médicos cirujanos y matrones. Esto se condice a los resultados expuestos en el estudio de Van Gerven et al.9, en el que el 61,4% corresponde a profesionales de enfermería, el 18,1% a profesionales de medicina y el 3,9% a matrones. Esto indica que la mayor cantidad de colaboradores en los centros de salud tanto en el ámbito nacional como en el mundial corresponde a los profesionales de enfermería.
Según lo publicado por Van Gerven et al.9, cerca del 50% de los trabajadores de salud se involucraron directa e indirectamente en un EA a lo largo de su carrera. Esto contrasta con los datos obtenidos en este estudio: solo el 39,2% manifestó haber estado involucrado en un EA. Sin embargo, este dato no puede ser extrapolable a todas las instituciones, dado que la cultura de seguridad y calidad asistencial no se desarrolla con los mismos parámetros en todos las instituciones de salud del país.
De los involucrados en un EA, el 73,0% manifestó ser segunda víctima, en comparación con datos internacionales: la prevalencia de segundas víctimas en EE. UU.10-13 es entre un 10% y un 60% y en España13,14 entre un 66% y 75%. Los resultados obtenidos en Chile se distribuyen de manera similar a los existentes en otros países, por lo que se muestra como un problema actual en los centros de salud en todo el mundo.
En la aplicación del instrumento SVEST, el promedio de respuesta obtenido en las dimensiones «estrés psicológico», «estrés físico» y «abandono laboral» es mayor a los obtenidos en EE. UU, Corea y Argentina, lugares donde fue previamente aplicado este instrumento. De las dimensiones ya nombradas, destaca la dimensión del estrés psicológico: el ítem «sentí tristeza por la experiencia del evento adverso» contó con la mayor aprobación de los encuestados; además, gran parte de los profesionales sintió miedo luego de verse involucrado nuevamente en un EA. Las cifras son superiores a las descritas por Scott et al.4, quienes encontraton que los profesionales de EE. UU. presentaban sensación de tristeza en un 68% de los casos e ideas intrusivas de verse involucrado en un EA de un 52%.
Por otro lado, la dimensión de estrés físico para el ítem «verse involucrado en un EA fue agotador» obtuvo un alto promedio de respuestas y, según Scott et al.3, los síntomas físicos más frecuentes son fatiga extrema (52%), taquicardias (42%), aumento de la presión arterial (42%), tensión muscular (39%) y taquipnea (35%), sintomatología que se presenta de manera individual o colectiva entre los profesionales de salud.
Las segundas víctimas que pertenecen a la institución privada manifiestan que los supervisores de los servicios toman en consideración la complejidad de los pacientes al verse involucrados en un EA; pese a esto, de igual manera el supervisor juzga a los involucrados en el EA. Al contrario de la institución pública, en la que gran parte de los encuestados manifiesta que los supervisores culpan a los individuos cuando ocurre un EA9. Estas aseveraciones son de gran interés y plantea nuevas aristas para estudiar con relación a la calidad y efectividad de la cultura no punitiva que se desprende en los departamentos de calidad y seguridad en las instituciones de salud.
Respecto a la calidad de soporte percibida por las segundas víctimas, el 62% no recibió ningún tipo de apoyo luego de un EA, cifra similar a la publicada por Van Gerven et al.9 en el año 2016: el 53,8% de los profesionales manifestó no recibir ningún tipo de apoyo. Esto se puede explicar, ya que la problemática de las segundas víctimas no es un tema de investigación en Chile, por lo tanto, aún está alejado de la realidad nacional considerar estudios al respecto para esclarecer este problema e implementar medidas de soporte. No obstante, en cuanto a la calidad de las medidas de soporte, Chile presenta un promedio muy similar a los de los demás países. Destaca el ítem «apoyo brindado por parte de la institución», con un promedio de 2,9 (DE 1,1), lo que indica que la opción más seleccionada es «en desacuerdo» y «muy en desacuerdo», calificación que no difiere de la aplicación del instrumento en Argentina con 2,3 (DE 1,4), EE. UU. con 2,3 (DE 1,8) y Corea con 2,6 (DE 0,6).
La dimensión «percepción de la calidad de apoyo recibido» es la primera vez que se estudia en todas las aplicaciones existentes del instrumento SVEST, por lo cual no hay forma de comparar los resultados de este estudio con la estadística nacional. Pese a esto, es importante destacar que los resultados obtenidos en este estudio indican que el 43,2% de las segundas víctimas tienen una percepción de calidad alta ante las medidas de soporte recibidas. A pesar de que esto no es un resultado tangible, se realizó un análisis inferencial entre la calidad de soporte percibido (baja y moderada) y las consecuencias del EA (leves, moderadas y graves), con lo que se obtiene una probabilidad de tener consecuencias graves hasta 4 veces mayor cuando se percibe una calidad de soporte baja.
Respecto a la dimensión «deseabilidad de recibir medidas de soporte», queda de manifiesto que la opción más deseada por la segunda víctima es el apoyo de un compañero. Este resultado es muy similar al obtenido en el estudio de Burlison et al.15 en 2014, en el que el 80,5% de los profesionales preferían establecer una conversación respecto a lo ocurrido con un colega de su confianza antes que con la jefatura o con un representante de la institución involucrada.
Dentro del cuestionamiento que presentan las segundas víctimas, en el instrumento se evalúa la injerencia del EA con la «autoeficacia profesional» y se obtienen resultados muy contrastados entre ambas instituciones, ya que en la institución pública el 52,3% presentaba cuestionamiento a su autoeficacia como profesional y, además, el 69,8% consideró el abandono laboral posterior al EA. En cambio, en la institución privada solo el 40% cuestionaba su autoeficacia profesional y, de estos, solo el 12% presentó deseos de abandonar su lugar de trabajo. Esto se condice con el estudio realizado en 2015 por Mira et al.10, en el que un 32,8% de los encuestados presentó dudas sobre su autoeficacia profesional y también el estudio de Burlison et al.15, quienes detallan que las segundas víctimas manifestaron sintomatología que podría conllevar consecuencias en su bienestar emocional, físico y psicológico. Estos resultados se pueden relacionar con el hecho de que la institución privada en la cual se realizó el estudio estaba implementando auxilios psicológicos como soporte para las segundas víctimas, mientras que en la institución pública aún hay desconocimiento ante la existencia de las segundas víctimas del EA, por lo cual esta situación interfiere en las medidas de soporte que pueden implementarse frente a un EA ya que pueden o no considerar las necesidades que presente la segunda víctima
ConclusionesPara caracterizar la población de segundas víctimas es importante destacar que el sexo que predomina es el femenino y que pertenecen al tramo de edad de 30-44 años. Por su parte, en cuanto al rol que desempeñan los encuestados, en orden de mayor a menor frecuencia se encontraron técnico en enfermería de nivel superior, enfermeros, médicos cirujanos y matrones en un servicio de alta complejidad en sistema de cuarto turno. Según White et al.5, los profesionales de salud experimentan una angustia emocional y física con sentimientos de culpa, ira y miedo, acompañada en algunos casos de cuestionamientos de la competencia clínica y de su capacidad para seguir prestando los servicios de salud, lo cual se puede incrementar en áreas de mayor complejidad.
De los trabajadores que manifestaron ser segunda víctima, la sintomatología más predominante era estrés físico y psicológico. Además, los trabajadores de salud afirmaron que sentían efectivas las formas de apoyo recibidas de sus compañeros de trabajo y de su supervisor, en las que destacaba sentirse comprendidos y apoyados, sin repercusiones laborales tras el EA. Ante esta situación, Quillivan et al.16 enfatizan la importancia de brindar apoyo de los pares sin repercusiones laborales a la segunda víctima, para así disminuir la cultura punitiva y la sintomatología asociada a la ocurrencia del EA. También Cabilan y Kynoch17 afirman que las medidas de soporte, como el apoyo emocional, son prioridad para disminuir la repercusión en la salud física, mental y emocional de los trabajadores involucrados. Además, la ausencia de apoyo entre colegas y supervisores puede afectar profundamente el afrontamiento efectivo de las segundas víctimas y conllevar una mayor angustia o una prolongada recuperación posterior al EA.
Con base en el estudio realizado, se logra visualizar por primera vez en Chile el concepto de segunda víctima y las repercusiones que tiene en los trabajadores de salud. Si bien la muestra no es extrapolable a otros centros, ofrece referencias del fenómeno descrito para que las instituciones de salud implementen medidas de soporte acordes con las necesidades de los profesionales.
Además de implementar medidas de apoyo, es importante que los profesionales reconozcan el concepto de segunda víctima. Para esto, se debe incorporar en las asignaturas de pregrado los conceptos de primera, segunda y tercera víctima, con lo que fortalecer los conocimientos de calidad y seguridad asistencial.
A modo de sugerencia, se enfatiza en realizar una nueva aplicación del instrumento SVEST a través de un diseño metodológico longitudinal, con un muestreo probabilístico, e incluso un estudio de casos y controles posterior a la implementación de medidas de soporte, para lograr mayor especificidad de las estrategias que se deben considerar en los profesionales de salud involucrados en un EA.
Conflictos de interésLos autores participantes de esta investigación declaran no tener conflicto de intereses.
A todos los docentes que contribuyeron a nuestro conocimiento y desarrollo profesional. En especial, a nuestro tutor, don Carlos Vejar Reyes, por confiar en nuestro proyecto de investigación y permitir explotar nuestro potencial en investigación. A la Dra. Marcela Potin y a nuestra docente Mat. Alejandra Valdés por creer en nuestro proyecto y representarlo en los comités de ética de sus instituciones de salud, aquí estudiadas. A la Sra. María Victoria Brunelli por facilitarnos el instrumento SVEST validado y traducido al español. Por último, pero no por eso menos importante, a nuestros compañeros de investigación en la tesina para obtener el grado de Licenciado de Enfermería: Nerio Bastidas, Valentina Echevarría, Thalía Millán, Daniela Núñez y Andrés Ubilla.