El objetivo del estudio es analizar la comorbilidad, la supervivencia y la mortalidad por embolia pulmonar (EP) en población con cáncer y sin cáncer. Asimismo, el estudio trata de determinar si el índice de Charlson (ICh) predice la mortalidad a corto y largo plazo en esta población.
MétodosEstudio observacional retrospectivo de supervivencia en pacientes hospitalizados en el Hospital Central de la Defensa diagnosticados de EP desde el 1-01-2009 al 15-03-2018, estratificándose en grupo EP tumoral (EPT) y grupo EP no tumoral (EPnT), siendo todos ellos clasificados según el ICh ajustado por edad.
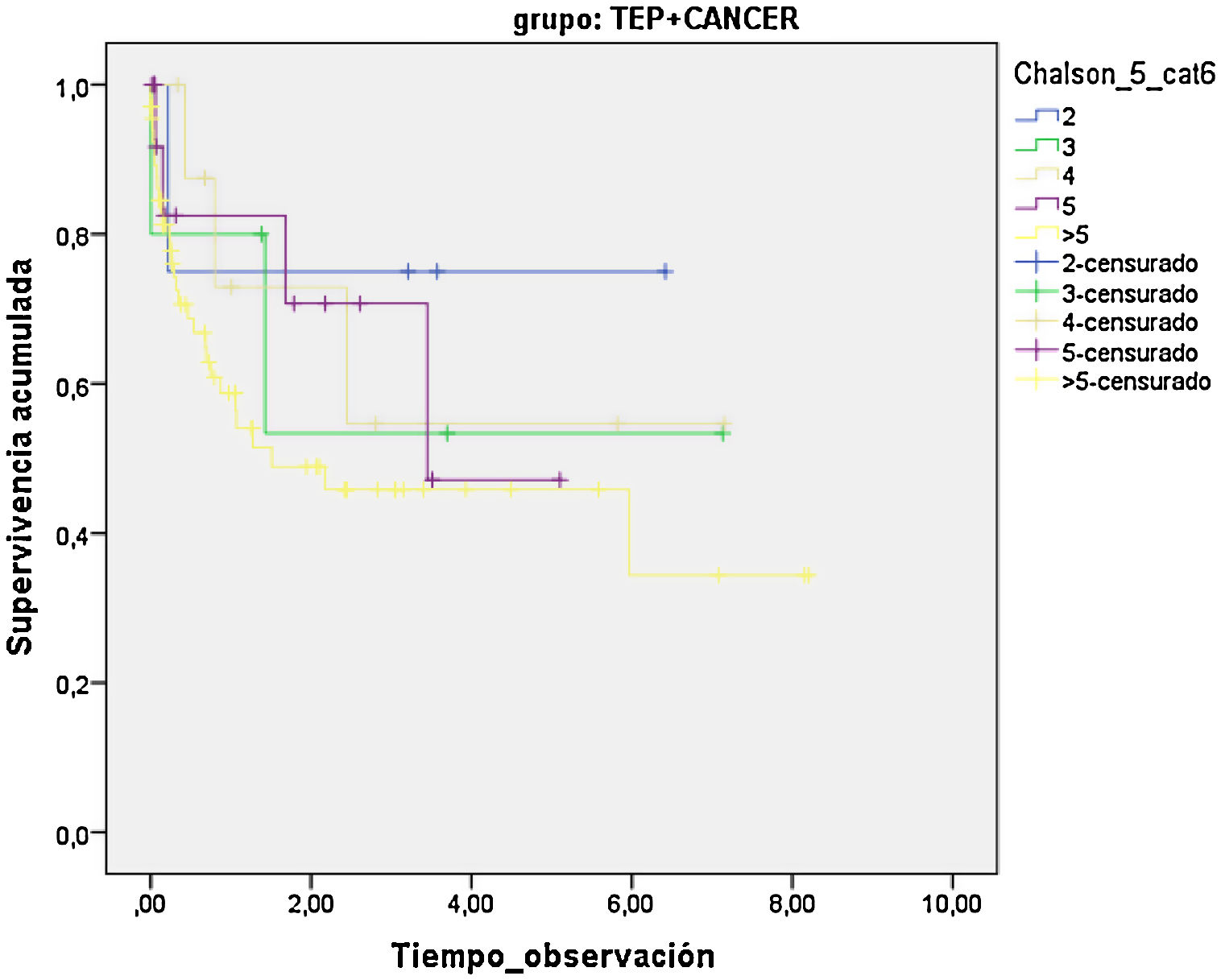
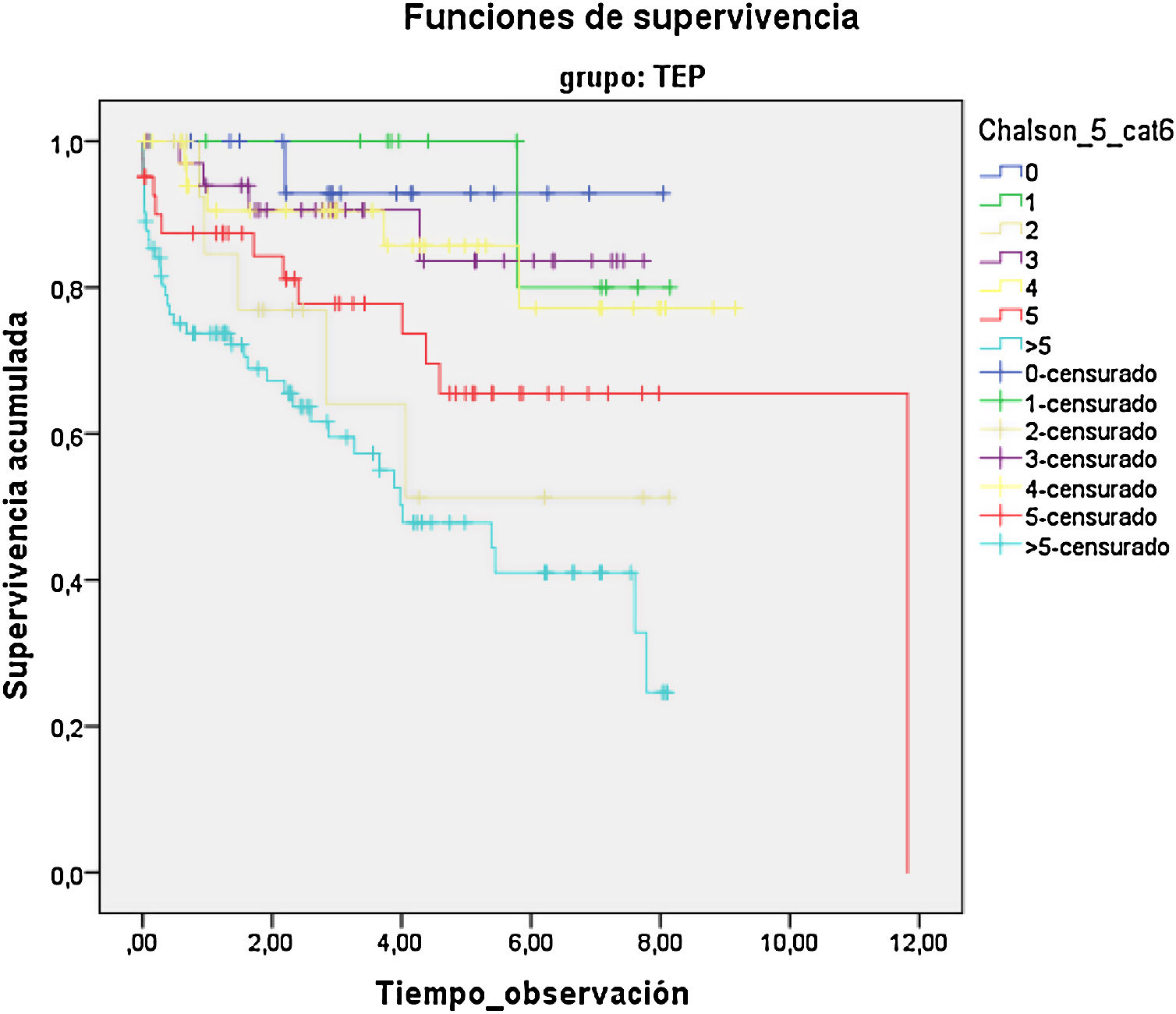
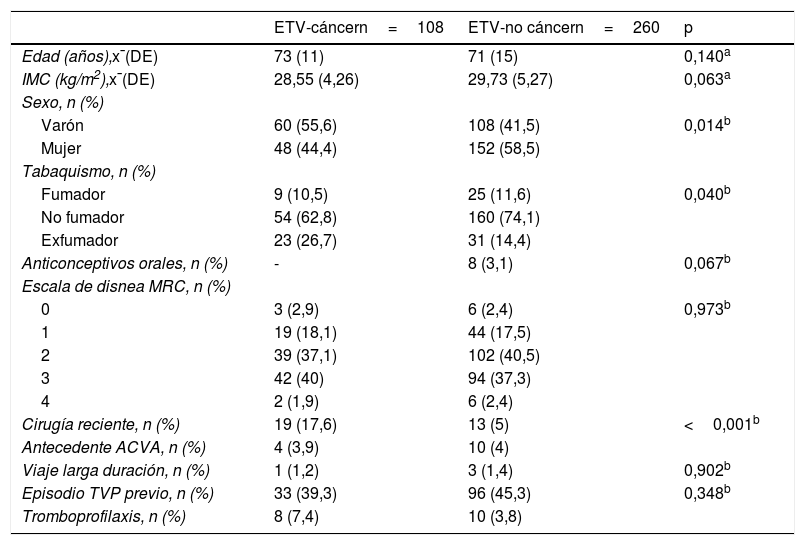
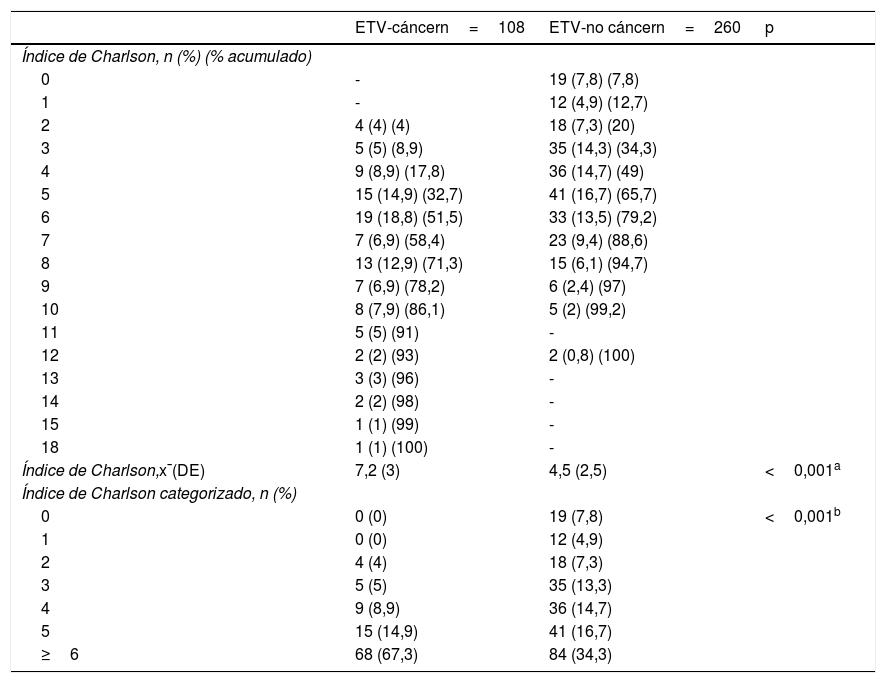
ResultadosUn total de 368 pacientes fueron diagnosticados de EP, 108 con cáncer. La media de ICh en el grupo EPT fue de 7,2, y de 4,5 en el grupo EPnT. Los pacientes con EP y un ICh>5 presentaron 10,7 veces más riesgo de muerte (IC 95% 1,5-77,6) que los que tienen un ICh de 0 (p=0,019). Los pacientes con EPT tuvieron 2,6 puntos más de ICh (IC 95% 1,9-33) que los no tumorales (p<0,001). Los pacientes con cáncer presentaron 1,9 veces más riesgo de muerte (IC 95% 1,23-2,8) y una mayor mortalidad a 30 días y al año del episodio, con una mediana de supervivencia de 8,98 y 3,4 años, respectivamente (p<0,001).
ConclusionesEl ICh en la EPT es un factor de riesgo independiente relacionado con la mortalidad. El ICh predice una mayor mortalidad a corto y largo plazo en pacientes con EP.
The aim of this study is to analyse comorbidity, survival, and mortality from pulmonary embolism (PE) in people with cancer and without cancer. And to determine whether the Charlson Comorbidity Index (CCI) predicts mortality in the short and long term in this population.
MethodsA retrospective observational study on survival in patients hospitalized in the Hospital Central de la Defensa from 1-01-2009 to 15-03-2018, stratifying into tumour PE group (EPT) and non-tumour PE group (EPnT), all of whom were classified according to age adjusted CCI.
ResultsA total of 368 patients were diagnosed with PE, 108 with associated cancer. The mean CCI in the EPT group was 7.2 and 4.5 in the EPnT group. Patients with PE and CCI>5 were 10.7 times more likely to die (95%CI 1.5-77.6) compared to CCI 0 (P=.019). The CCI of patients with EPT was 2.6 points higher (95%CI 1.9-33) than EPnT patients (P<.001). Cancer patients were 1.9 times more likely to die (95%CI 1.23-2.8) and had higher mortality at 30 days and at one year after the event, with a median survival of 8.98 years and 3.4 years, respectively (P<.001).
ConclusionsThe CCI in EPT is an independent risk factor related to mortality. The CCI can predict higher mortality in the short and long term in patients with PE.