La pandemia por COVID-19 ha provocado un desajuste en todos los sistemas de salud. La mayoría de los países habían olvidado cómo comportarse ante una epidemia de estas características sin disponer de los recursos adecuados. Es preciso realizar un balance de todo lo sucedido, instruir a la población y generar un nuevo conocimiento que nos permita afrontar nuevas epidemias.
The COVID-19 pandemic has caused a mismatch in all health systems. Most countries had forgotten how to behave in the face of such an epidemic without adequate resources. We need to take stock of everything that has happened, instruct the population and generate a new knowledge that allows us to face new epidemics.
A principios de diciembre de 2019, se detectó una neumonía de origen desconocido en la ciudad de Wuhan (China)1. A raíz de ello, las autoridades sanitarias de China se vieron sorprendidas por una serie de neumonías de origen desconocido que poseía una gran facilidad para su expansión. No se tardó en encontrar cierto paralelismo con las epidemias previas de coronavirus del síndrome respiratorio agudo severo (SARS-CoV) producida en 2003 y del síndrome respiratorio del Medio Oriente (MERS) ocurrida en 2012. Esta nueva epidemia provocaba más fallecimientos, aunque con una menor letalidad. Al virus causante, perteneciente a la familia Coronarividae, se le denominó coronavirus 2 del síndrome respiratorio agudo grave (SARS-CoV-2), y a la enfermedad, COVID-19.
De epidemia a pandemiaEl 01 de enero de 2020, la Organización Mundial de la Salud (OMS) solicitó nueva información a las autoridades sanitarias de China para evaluar adecuadamente el riesgo real de la epidemia. En aquel tiempo se consideraron válidas las medidas que previamente se aconsejaban para la gripe y las infecciones respiratorias graves y no se consideró necesario limitar los viajes internacionales.
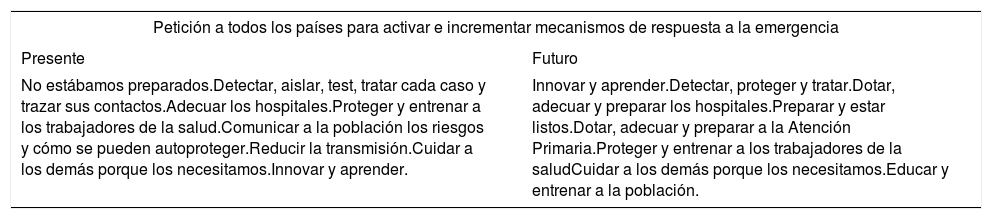
En un principio se pensó que el brote epidémico podría ser controlado a nivel local en China. El 11 de marzo de 2020, ante la rápida y progresiva expansión de la epidemia a nivel internacional, la OMS decretó el estado de pandemia, recordando a los países el camino a seguir (tabla 1)2:
Consejos de la OMS a todos los países
| Petición a todos los países para activar e incrementar mecanismos de respuesta a la emergencia | |
|---|---|
| Presente | Futuro |
| No estábamos preparados.Detectar, aislar, test, tratar cada caso y trazar sus contactos.Adecuar los hospitales.Proteger y entrenar a los trabajadores de la salud.Comunicar a la población los riesgos y cómo se pueden autoproteger.Reducir la transmisión.Cuidar a los demás porque los necesitamos.Innovar y aprender. | Innovar y aprender.Detectar, proteger y tratar.Dotar, adecuar y preparar los hospitales.Preparar y estar listos.Dotar, adecuar y preparar a la Atención Primaria.Proteger y entrenar a los trabajadores de la saludCuidar a los demás porque los necesitamos.Educar y entrenar a la población. |
Elaboración propia. Modificada de OMS.
El 31 de enero de 2020 se detectó el primer caso de COVID-19 en la isla de la Gomera (España), tratándose como un caso importado de un contagio en Alemania. El 24 de febrero 2020 surgieron los primeros casos en la España peninsular hasta llegar a la situación actual (29/05/2020) en la que se han detectado 237.906 casos confirmados con RT-PCR (reacción en cadena de la polimerasa con transcriptasa inversa) y se han producido 27.119 muertes debidas a la COVID-193. Persisten las dudas sobre el futuro comportamiento y evolución de la epidemia y si cabe esperar una nueva oleada de la enfermedad, puesto que se sigue observando hasta un 78% de sujetos asintomáticos o pre-sintomáticos que presentan un resultado positivo en la prueba de RT-PCR frente al SARS-CoV-24. Estos datos refuerzan la necesidad de poner en práctica una de las recomendaciones más aplaudidas de la OMS frente a la COVID-19, en la que priorizaba el éxito de la lucha en la realización extensiva de pruebas para identificar la presencia del virus, y que resumieron como TEST-TEST-TEST.
Esta nueva situación ha desbordado toda previsión de los Sistemas de Salud, al igual que ocurrió en situaciones similares en épocas previas. Baste con recordar lo ocurrido en la epidemia de gripe acaecida en el año 1918, en la que se estima que al menos hubo 50 millones de muertos a nivel mundial a consecuencia del virus H1N15. Probablemente la responsabilidad de tan alarmante mortalidad en aquella epidemia no fuera achacable, exclusivamente, al virus y deba compartirla con otras circunstancias reinantes en aquel año (no existían vacunas, medicina menos desarrollada, pobreza y malnutrición, hacinamiento, poca accesibilidad a la medicina). Esto último debería alertar sobre el efecto de la pandemia por SARS-CoV-2 en las poblaciones menos favorecidas en las que se ha observado una mayor incidencia y mortalidad de la COVID-196–8, recordando a las minorías étnicas y a aquellos mal llamados «marginados» (quizás se les debiera denominar «abandonados»).
Otras epidemias en la historiaQuizás, y aunque la etiología fuera diferente, epidemias previas pueden remedar las situaciones y comportamientos vistos en la actual epidemia COVID-19. En el año 1665 la ciudad de Londres se vio sometida a una grave epidemia de peste y, casualmente, existe un relato recogido del año 1663 que alababa el beneficio de la quinina suministrada por un cacique indio en Perú para curar una fiebre gravísima. En esos mismos años, se empezó a utilizar la quinina en el tratamiento del paludismo. Recientemente, en el contexto de la pandemia COVID-19, se ha descartado el empleo tanto de cloroquina como de hidroxicloroquina en los casos graves hospitalizados debido al aumento de la mortalidad y de la frecuencia en la aparición de arritmias ventriculares9, estando pendiente de comprobar su posible utilidad en las etapas más tempranas de la infección.
En el libro «Historia de la Medicina» de Douglas Guthrie10, se hace referencia a Sydenham, y se construye un relato de lo ocurrido en Londres durante la epidemia de peste de 1665 y que se podría comparar con los hechos acaecidos con la actual pandemia COVID-19, como a continuación se expone.
- •
Peste 1665: Empezó por los barrios pobres.
- •
COVID-19: En Boston, los «sintecho» presentaron una prevalencia de PCR positiva frente al SARS-CoV-2 del 36% siendo el 87,8% de ellos asintomáticos5.
- •
Peste 1665: Cierre forzoso de las casas infectadas.
- •
COVID-19: Aislamiento de los infectados en una habitación de su domicilio. Confinamiento de las residencias de ancianos, incluso con los cuidadores.
- •
Peste 1665: Se marcaban las casas infectadas con la siguiente frase: «Dios tenga piedad de nosotros».
- •
COVID-19: Covid Prayer Study: Estudio multicéntrico, aleatorizado y doble ciego sobre el beneficio de rezar en la Unidad de Cuidados Intensivos en el contexto de la pandemia COVID-1911.
- •
Peste 1665: La enfermedad es terrible y está de tal forma extendida que…
- •
COVID-19: 5.808.946 infectados y 360.308 muertos a nivel mundial (29/05/2020)12.
- •
Peste 1665: Nadie podía entrar ni salir de la casa señalada, excepto el médico cuando se encontraba uno.
- •
COVID-19: El déficit global de médicos estimado es de un 2,9% para el año 2018, «ascenderá hasta el 12% según se aproxime 2030»13.
- •
Peste 1665: Los cadáveres mostraban con frecuencia manchas de un color oscuro.
- •
COVID-19: Aparición de lesiones cutáneas, con mayor frecuencia rash o eritema generalizado, ocasionalmente lesiones similares a la acrocianosis14,15.
- •
Peste 1665: La notificación de la muerte no podía comprobarse.
- •
COVID-19: AUTOPSIA DE COVID-19: Se recomienda no realizar por el riesgo biológico de contagio para los ejecutores de la misma y por el riesgo de propagación del virus16.
- •
Peste 1665: La estadística de mortalidad no se llevaba con cuidado ni mucho menos.
- •
COVID-19: Baile de datos a lo largo de la epidemia. Diferente forma de registrar según comunidades. Continuas correcciones incluso en el número de fallecidos3.
- •
Peste 1665: La ley se burlaba con frecuencia. Muchas personas huían de los edificios infectados y propagaban la enfermedad.
- •
COVID-19: España registra ya 650.000 denuncias por incumplir el confinamiento17.
- •
Peste 1665: Reconocieron que la infección se propagaba por el aire.
- •
COVID-19: Mediante expulsión de microgotas de Flügge (tos, estornudos e incluso hablando) en distancias menores a un metro, y los aerosoles ambientales a distancias mayores a un metro18.
- •
Peste 1665: Se creía que los perros propagaban la infección (no se hizo guerra alguna contra las ratas).
- •
COVID-19: Se ha hipotetizado sobre el intestino de los cánidos como intermediario19 y reservorio de los betacoronavirus, incluidos el SARS, MERS y SARS-CoV-2.
- •
Peste 1665: Duró todo el verano de 1665. Empezó en junio, alcanzó una espantosa virulencia en septiembre y comenzó a declinar gradualmente hasta desaparecer durante el mes de noviembre.
- •
COVID-19: Primer caso en Wuhan el 08 de diciembre 2019 y se desconoce cuál será su evolución.
- •
Peste 1665: Los trabajos se paralizaron, las calles estaban desiertas.
- •
COVID-19: El Gobierno ha decidido que las personas pueden circular por las calles sólo para hacer ciertas actividades. Sólo las personas con discapacidad podrán ir acompañadas o por otra causa con justificación20.
- •
Peste 1665: Se prohibieron los funerales.
- •
COVID-19: Se prohíben los velatorios, se prohíbe cualquier actuación invasiva sobre el cadáver, se posponen los funerales religiosos o las ceremonias civiles mientras el estado de alarma siga vigente21.
- •
Peste 1665: Se contabilizaron hasta 5.000 defunciones en una semana para una población de 500.000.
- •
COVID-19: El 31 de marzo de 2020 se contabilizaron en Madrid 3.419 fallecimientos nuevos22.
- •
Peste 1665: Durante la tercera semana fallecieron 2.297 sujetos mientras que otro autor refirió, probablemente con mayor acierto, la cifra de 12.000 fallecidos durante esa misma semana.
- •
COVID-19: La afectación a nivel mundial sigue una terrorífica escalada a pesar de los grandes esfuerzos por parte de todos los países y de las restricciones impuestas23.
- •
Peste 1665: En el mes de diciembre las personas regresaron a la ciudad, se abrieron de nuevo las tiendas y la vida reanudó su curso normal, aunque la epidemia siguió produciendo estragos en otras ciudades durante el siguiente año.
- •
COVID-19: Se autoriza y libera los paseos, además de permitir la apertura de comercios y bares con restricciones24. Se provocan aglomeraciones alarmantes no consentidas.
- •
Peste 1665: Algunos médicos prescribieron y recetaron a los demás hasta que las manchas aparecieron sobre su piel y ellos mismos cayeron muertos, heridos por el mismo enemigo del que querían salvar a los demás.
- •
COVID-19: En España25 más de 51.000 afectados entre el personal sanitario y 53 fallecidos por COVID-19 a fecha 11/05/2020.
- •
Peste 1665: El médico cayó enfermo en dos ocasiones y temió haber sido contagiado por la peste. Pero un vaso de vino generoso le sirvió de infalible antídoto.
- •
COVID-19: Reacciones frecuentes al COVID-1926: Preocupación acerca de cómo protegerse, preocupación por la posible interrupción de los servicios comunitarios y de atención médica, sentirse socialmente aislados, culpa, mayores niveles de angustia.
- •
Peste 1665: Merecedores de todo honor son realmente estos valientes médicos que se quedaron en Londres para luchar contra la peste, aunque con armas tan imperfectas.
- •
COVID-19: Numerosas muestras de ámbito local, nacional e internacional, de apoyo al personal sanitario, reconociendo la falta de material y, en demasiadas ocasiones, inadecuado para la autoprotección durante el desarrollo de su trabajo.
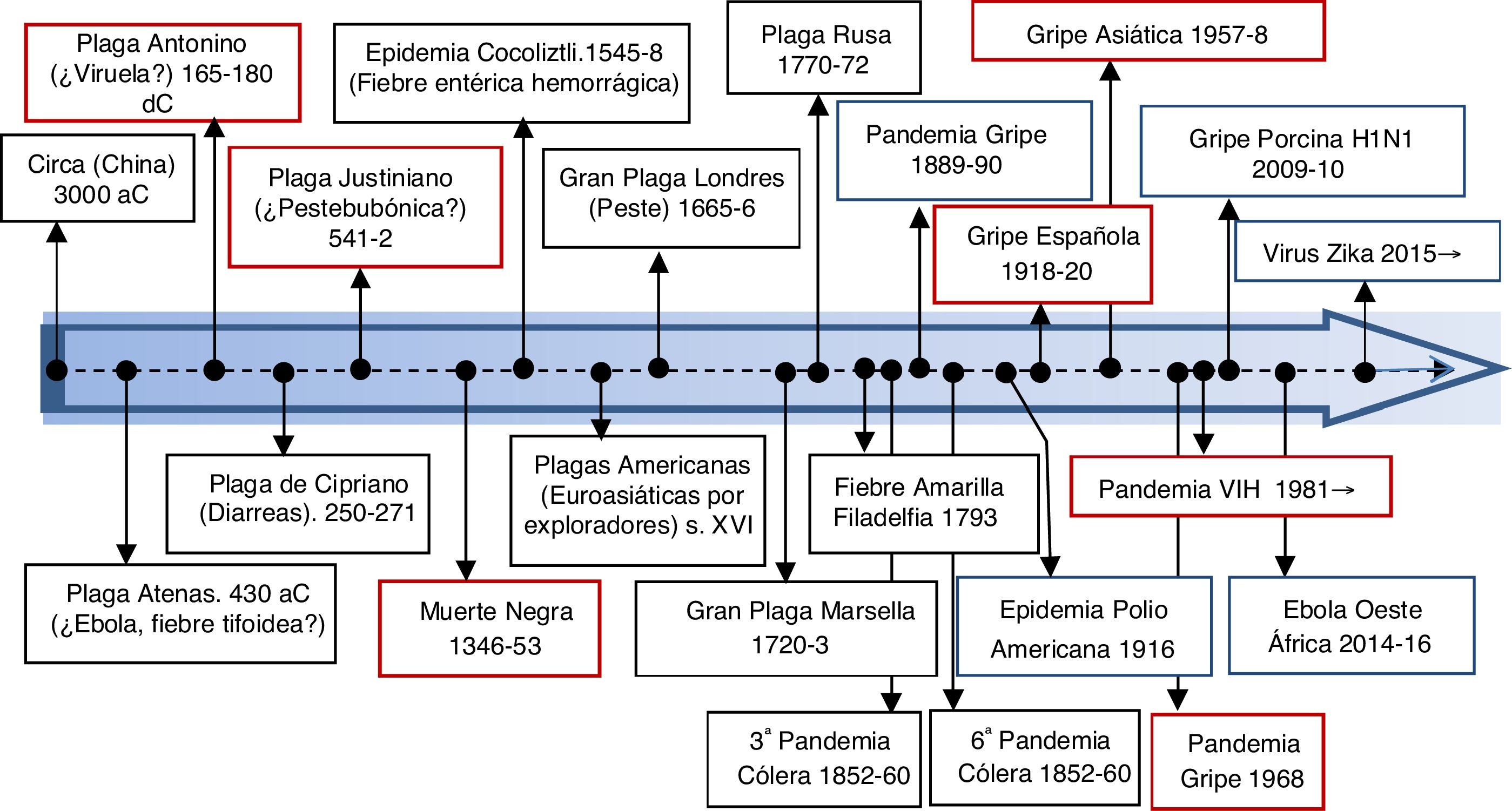
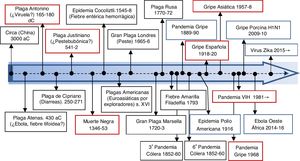
La aparición de la actual pandemia por el SARS-CoV-2 parece haberse vivido con cierta sorpresa. Sin embargo, las epidemias o pandemias han ido acompañando a la humanidad a lo largo de su historia (fig. 1)27,28, por lo que más que una sorpresa, se debería hablar de un olvido de gran importancia. El hombre es el único animal que tropieza dos veces en la misma piedra.
Pandemia a nivel mundialEn lo que respecta a la pandemia por el SARS-CoV-2, la afectación mundial ha sido rápida, extensa y en continuo crecimiento debido a una vía común de contagio, como es la vía respiratoria, la gran contagiosidad demostrada y el rápido intercambio de bienes y personas. Su afectación a recaído, aunque en diferente medida, en todos los extractos sociales tanto de los países ricos como de aquellos emergentes y pobres.
La impresión actual es que la epidemia sigue extendiéndose a nivel mundial con distintas fases evolutivas en los diferentes países, con un número creciente de afectados y fallecidos a pesar de una menor letalidad del virus, sea por la menor virulencia del mismo, la mejor comprensión de la enfermedad entre el personal sanitario y la menor saturación hospitalaria por nuevos casos. A pesar de ello, la pandemia sigue activa afectando especialmente a la población de mayor edad, con comorbilidades asociadas y pertenecientes a grupos sociales menos favorecidos.
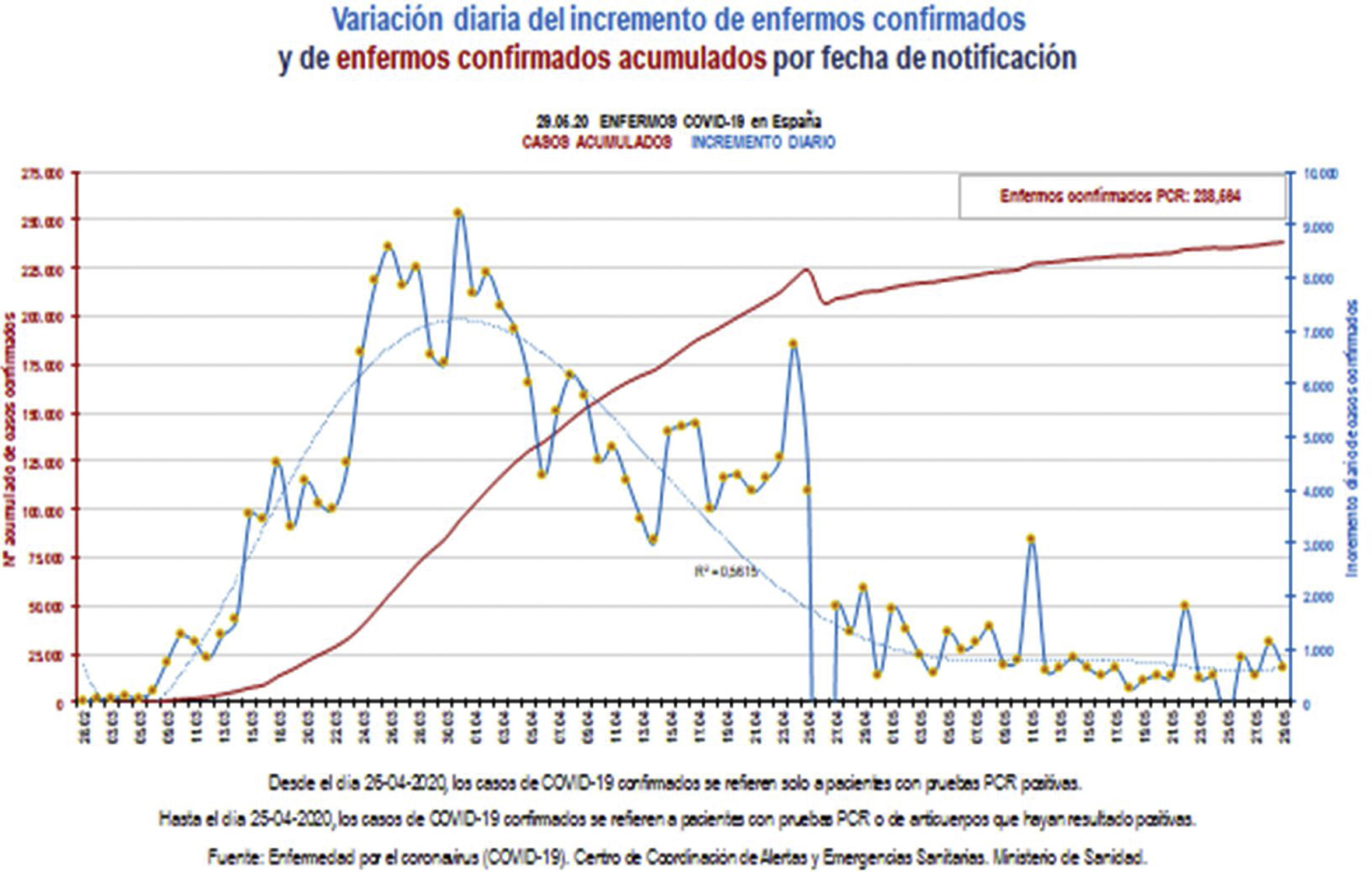
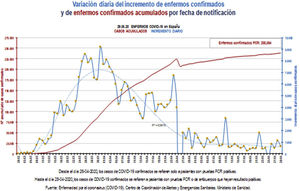
Futuro de la pandemiaEn España las cifras de la epidemia van decayendo (fig. 2), habiéndose iniciado la flexibilización de las medidas tomadas e iniciando las sucesivas fases de desescalada29.
Esto puede hacer creer a la población que el problema ya se ha solucionado y que las medidas de contención y lucha contra la pandemia han de ser más laxas o incluso abandonadas.
Sin embargo, hay que ser conscientes de que se desconoce cuál será la evolución futura de esta pandemia, si se presentará un rebrote tras la laxitud en las medidas de autoprotección, si habrá nuevos brotes estacionales, si la persistencia de la infección por SARS-CoV-2 en otros países facilitará la existencia de casos importados o si simplemente, la infección desaparecerá a la espera de que un nuevo salto desde algún reservorio del actual virus o alguna nueva mutación del mismo, origine una nueva pandemia.
Hasta que no se obtenga una vacuna eficaz al alcance de toda la población, la esperanza se centra en el reconocimiento de cuáles son los condicionantes que permiten a la infección por SARS-CoV-2 desencadenar la afectación multiorgánica a través de la tormenta de citocinas y del estado de hipercoagulabilidad. Mientras tanto, es preciso continuar identificando e investigando con el fin de encontrar el manejo terapéutico más adecuado para contrarrestarla.
Hasta que ese momento llegue, dada la repercusión ocasionada por la actual pandemia SARS-CoV-2, se debería encontrar un equilibrio entre el comportamiento cotidiano y el mantenimiento de medidas adecuadas de autoprotección, mantenerse preparado para ofrecer una rápida respuesta ante cualquier nuevo brote. Por todo ello, se debe insistir en aplicar tanto las medidas de control del brote como aquellas medidas permanentes que ayuden a controlar la enfermedad, entendiendo que el problema asienta en la comunidad y que todos sus estamentos, incluida la población, tienen la obligación de colaborar para el bien común asumiendo las responsabilidades pertinentes (tabla 2)30–34.
Responsabilidades no opcionales que tenemos que asumir
| Población General |
|---|
| Personales:Higiene: Lavado exhaustivo de manos y cara, utilización de pañuelos de papel desechándolos adecuadamente.Lavado: De ropa con posible contacto al virus a temperaturas > 60°C.Aislamiento precoz ante sintomatología compatible con COVID-19 y hasta confirmación o no de la misma.Uso de vacuna cuando se disponga de ella.Cumplimentación de los tratamientos, tanto para COVID-19 como para otras patologías.Desinfección del inodoro con lejía en caso de diarrea.Uso de preservativo tras la COVID-19 por la posible persistencia del virus en el semen, por un tiempo aún por definir pero que podría ser de 31 días tras el alta.Comunitarias:Uso adecuado de mascarilla especialmente en sitios cerrados, locales con aire acondicionado y cuando no se pueda mantener la distancia de seguridad.Mantenimiento de distancia de seguridad evitando las aglomeraciones. |
| Personal Sanitario |
|---|
| Identificar, diagnosticar y notificar a la mayor brevedad los nuevos casos.Promover medidas de protección personal (EPI completo, mascarilla adecuada, guantes, gafas protectoras, etc.), del paciente y de la comunidad.Fomentar el uso de la vacuna cuando se disponga de ella.Investigar sobre aspectos relacionados con la COVID-19 (infección por SARS-CoV-2, complicaciones, identificación y clasificación adecuada de los pacientes, tratamientos adecuados).Formación continuada.Seguimiento de los casos e identificación y seguimiento de los contactos. |
| Centros de Salud |
|---|
| Perfeccionar las normas de control de infecciones y sus procedimientos, adaptando su aplicación a establecimientos alternativos de atención de salud.Comprobar y perfeccionar las normas de bioseguridad de laboratorio.Estudiar la necesidad de educación y adiestramiento de trabajadores sanitarios y otros voluntarios.Comprobar la disponibilidad del equipo necesario para el control de las infecciones y las medidas de bioseguridad recomendadas.Accesibilidad total a la prueba RT-PCR (resultados < 48 horas) y a test rápidos de detección de IgM e IgG. |
| Gestores Sanitarios |
|---|
| Crear y coordinar una infraestructura sólida, eficaz y ágil de información sobre datos sanitarios que sea pública y de fácil acceso.Valoración diaria y urgente de las notificaciones de casos COVID-19.Valorar indicadores del incremento de casos en la comunidad (identificar el virus en aguas residuales).Proporcionar el material adecuado (diagnóstico, terapéutico y de protección) para el personal sanitario y los pacientes.Fomentar, proporcionar y facilitar la formación continuada como parte del trabajo.Adecuar (en número y formación) el personal sanitario a las nuevas circunstancias.Integrar personal encargado de identificar y seguir a los posibles contactos ante un caso índice.Mantener un stock de material médico y farmacológico ante nuevos brotes.Programa de actuación ante nuevos brotes que permitan redirigir y adecuar las estructuras existentes y aprovisionamiento de los medios necesarios. |
| Gestores Políticos |
|---|
| Apoyar y reordenar las iniciativas de los Gestores y del Personal sanitario que permitan disponer de la información precisa que facilite la toma ágil de decisiones ante futuras epidemias.Disponer de planes de emergencia específicos ante la presentación de epidemias como la COVID-19.Supervisar, actualizar y ejercitar simulaciones de actuación.Marcar responsables perfectamente identificados y sus líneas de actuación.Reconocer, con urgencia, nuevos brotes favoreciendo la implementación de medidas proporcionadas y adecuadas.Dotar y adecuar los medios necesarios para el control permanente y de los posibles brotes (personal, material y otros medios acordes con la epidemia).Coordinar los medios necesarios para el cumplimiento del objetivo.Valorar y decidir las limitaciones de movilidad y socialización de subgrupos de la población para frenar la epidemia. |
Elaboración propia. Modificada de ref. 29-34.
Las enfermedades infecciosas, sea en forma de epidemia o de pandemia, han acompañado a la humanidad a lo largo de su historia. El gran número de afectados y el incremento de la mortalidad hacen que sean, ante la incertidumbre creada, un verdadero problema de salud con repercusiones sociales. Es necesario crear las bases necesarias bien consolidadas que sustenten una rápida respuesta ante los primeros signos de un nuevo brote de una vieja epidemia o de una epidemia nueva.
FinanciaciónEl presente trabajo no ha recibido ayuda económica ni de ningún otro tipo.
Conflicto de interesesLos autores declaran que no existen conflictos de intereses.