Congreso Nacional SERAM Málaga 2022: Informe radiológico: ¿qué y cómo?
More infoLa patología intersticial pulmonar, también conocida como enfermedad pulmonar infiltrativa difusa (EPID), comprende un amplio grupo de enfermedades agudas y crónicas, de causa conocida y desconocida. Las más frecuentes son la fibrosis pulmonar idiopática, la sarcoidosis, la neumonitis por hipersensibilidad y las neumopatías intersticiales asociadas a colagenopatías. A pesar de que la radiografía simple de tórax sigue siendo una técnica útil en el diagnóstico de estas enfermedades, su baja sensibilidad diagnóstica y su dificultad de lectura han hecho que la tomografía computarizada de alta resolución (TCAR) sea la técnica de elección en su diagnóstico.
El diagnóstico definitivo de las EPID debe realizarse por consenso clínico-radiológico-patológico, siendo el informe radiológico una de las partes imprescindibles en su valoración. El informe debe ser claro, sucinto y ofrecer una información básica que incluya los hallazgos de imagen, el diagnóstico diferencial y, cuando sea necesario, información de las zonas más adecuadas para realizar una biopsia pulmonar.
Revisaremos el papel del informe radiológico en las EPID, incluyendo el informe estructurado.
Interstitial lung disease, also known as diffuse parenchymal lung disease, comprises a broad group of acute and chronic conditions, some of which have known causes and others whose cause remains to be determined. The most common of these conditions are idiopathic pulmonary fibrosis, sarcoidosis, hypersensitivity pneumonitis, and interstitial lung diseases associated with collagen vascular diseases. Although plain-film chest X-rays remain useful in the diagnosis of these diseases, they are difficult to interpret and have low diagnostic sensitivity. Thus, high-resolution computed tomography (CT) is the technique of choice for their diagnosis.
The definitive diagnosis of interstitial lung disease should be reached through a consensus among clinicians, radiologists, and pathologists, so the radiology report is an essential part of the diagnostic process. The report must be clear and succinct, providing basic information including the imaging findings, the differential diagnosis, and, when necessary, information about the most appropriate lung areas for biopsy.
We review the role of the radiological report in interstitial lung disease, including the structured report.
Los términos enfermedad pulmonar intersticial (EPI) o enfermedad pulmonar infiltrativa difusa (EPID) son un cajón de sastre que engloba a un grupo heterogéneo de enfermedades (tabla 1). En general, las EPID se agrupan en los siguientes grupos: a) EPID de etiología conocida (p. ej., secundarias a fármacos o a enfermedades del tejido conectivo); b) neumonías intersticiales idiopáticas (con su propia clasificación y sujeta a recientes actualizaciones); c) EPID de origen granulomatoso, y d) miscelánea, entre las que se incluyen la histiocitosis de células de Langerhans y la linfangioleiomiomatosis.
Clasificación de enfermedades pulmonares infiltrativas difusas (EPID)
| EPID de causa conocida | Neumonías intersticiales idiopáticas (NII) | EPID granulomatosas | Miscelánea |
|---|---|---|---|
| Enfermedades del tejido conectivo | NII fibrosantes: | Sarcoidosis | Histiocitosis de células de Langerhans |
| • Fibrosis pulmonar idiopática (FPI) | |||
| • Neumonía intersticial no específica (NINE) | |||
| Asbestosis | NII asociadas al tabaco: | Silicosis | Linfangioleiomiomatosis |
| • Neumonía intersticial descamativa (NID) | |||
| • Bronquiolitis respiratoria-enfermedad intersticial pulmonar (BR-EIP) | |||
| Neumonitis por hipersensibilidad | Neumonías intersticiales agudas o subagudas: | Neumonitis por hipersensibilidad | Síndrome de Birt-Hogg-Dubbé |
| • Neumonía organizada criptogenética (NOC) | |||
| • Neumonía intersticial aguda (NIA) | |||
| Otras | NII raras: | Neumonitis farmacológica | Proteinosis alveolar |
| • Neumonía intersticial linfocítica (NIL) | |||
| • Fibroelastosis pleuroparenquimatosa | |||
| Otras | Otras |
La tomografía computarizada de alta resolución (TCAR) de tórax es la técnica de elección en el estudio de las EPID. Ofrece una excelente resolución espacial, aportando un detalle anatómico similar a la anatomía macroscópica. La utilización de reconstrucciones multiplanares volumétricas y algoritmos de reconstrucción de máxima y de mínima intensidad de proyección (MIP y minIP) constituyen herramientas básicas en su valoración. La obtención de imágenes espiratorias es útil para valorar la presencia de atrapamiento aéreo y sugerir diagnósticos alternativos como la neumonitis por hipersensibilidad o enfermedades del tejido conectivo. La obtención de imágenes en decúbito prono es útil en la valoración de opacidades pulmonares en territorios declives.
El diagnóstico de las EPID debe ser multidisciplinar. El manejo de estos pacientes es complejo y los hallazgos clínicos difíciles de valorar. El clínico interpreta la historia y la exploración física del paciente; el radiólogo torácico, el patrón de la TCAR, y en los casos pertinentes, el patólogo los hallazgos histopatológicos de la biopsia pulmonar. La información obtenida debe ser expresada en un lenguaje claro que permita la toma de decisiones clínicas.
El informe radiológico es una parte básica en este proceso y tiene importantes connotaciones a nivel médico-legal. Su estructura y contenido es variable y dependerá de diversos factores, como el contenido de la consulta clínica y la experiencia del radiólogo. No existe consenso universal en la definición de un buen informe radiológico, pudiendo variar los puntos de vista sobre su estilo y contenido óptimo.
El informe radiológico libre sigue siendo el formato más común en la práctica radiológica clínica habitual1, pero su marcada heterogeneidad, influida muchas veces por factores lingüísticos y culturales, puede afectar a la transmisión del núcleo de la información, a la comparación evolutiva de los diferentes informes y al hallazgo de detalles específicos. Todo ello es muy importante en el informe radiológico de la EPID, ya que incluye gran cantidad de variables sobre las que no existe todavía un claro consenso estructural. En esta patología, un informe estructurado puede reducir la variabilidad de la información aportada, facilitando tanto un diagnóstico específico como la formación y el aprendizaje radiológico. Sin embargo, la creación de un informe estructurado sigue siendo discutible y su aceptación clínica, dispar.
El sistema de informe estructurado en patología mamaria (BI-RADS) ha sido aceptado de forma generalizada2. La aplicación del informe estructurado en otras patologías va tomando forma en los últimos años, especialmente en la patología hepática (LI-RADS), prostática (PI-RADS) y en la enfermedad coronaria (CAD-RADS)3,4. Para estandarizar los hallazgos del cribado de cáncer de pulmón mediante tomografía computarizada (TC) torácica de baja dosis, el American College of Radiology (ACR) desarrolló en el año 2014 un sistema de informe estructurado que ha sido ampliamente aceptado5.
Más recientemente, en el contexto de pandemia COVID-19, la British Society of Thoracic Imaging (BSTI) ha propuesto un informe estructurado para la lectura radiológica del tórax en la infección COVID-19 basada en las características y localización de las alteraciones radiológicas6. Dicho informe se añade a los realizados por la Radiological Society of North America (RSNA), la Thoracic Society of Radiology (STR) y el American College of Radiology (ACR)7.
Actualización en la clasificación de las neumonías intersticiales idiopáticasLa última clasificación de consenso de la American Thoracic Society-European Respiratory Society (ATS-ERS) de las neumonías intersticiales idiopáticas (NII) data del año 2013 y constituye una revisión de la clasificación previa del año 20028.
En la clasificación actual de las neumonías intersticiales idiopáticas, las entidades principales se agrupan en: a) NII fibrosantes crónicas, que incluyen la fibrosis pulmonar idiopática (FPI) y la neumonía intersticial no específica idiopática (NINE); b) NII asociadas a tabaco, constituidas por la bronquiolitis respiratoria-enfermedad intersticial pulmonar (BR-EIP) y la neumonía intersticial descamativa (NID), y c) NII agudas o subagudas, que incluyen la neumonía organizada criptogenética (NOC) y la neumonía intersticial aguda (NIA). Como novedad, en la clasificación actual se incluye la fibroelastosis pleuroparenquimatosa, junto con la neumonía intersticial linfocítica (NIL), formando parte del grupo llamado (d) NII raras (tabla 1).
Debido a que en la práctica clínica habitual un número significativo de casos no tienen un diagnóstico definitivo a pesar de la valoración multidisciplinar, se añade el término de neumonías “inclasificables”.
De igual manera, se enfatiza el manejo de estas entidades mediante la introducción de una clasificación basándose en su comportamiento evolutivo, especialmente importante en los casos considerados como inclasificables o en los que no es posible tener un diagnóstico histológico. Se consideran cinco nuevos grupos:
- •
Enfermedad reversible y autolimitada (p. ej., muchos casos de BR-EIP).
- •
Enfermedad reversible, pero con riesgo de progresión (p. ej., NINE celular y alguna NINE fibrótica, NID y NOC).
- •
Enfermedad estable con lesiones residuales (p. ej., alguna NINE fibrótica).
- •
Enfermedad progresiva e irreversible, a pesar del tratamiento (p. ej., FPI y alguna NINE fibrótica).
Un nuevo concepto introducido recientemente en la EPID es el de las anomalías intersticiales pulmonares (ILA, interstitial lung abnormalities)9, descrito en un 10% de pacientes asintomáticos para EPID y participantes en programa de cribado de cáncer de pulmón. Corresponden a mínimos hallazgos de enfermedad intersticial en pacientes habitualmente asintomáticos, que incluyen vidrio deslustrado, patrón reticular, bronquiectasias de tracción, quistes no enfisematosos y nodulillos centrolobulillares asociados a vidrio deslustrado. Estos hallazgos, aunque mínimos, deben ser referidos en el informe TCAR, ya que en algunos casos requerirán seguimiento.
Nuevos criterios diagnósticos en la fibrosis pulmonar idiopáticaEs de gran importancia el establecimiento de un correcto diagnóstico de neumonía intersticial usual (NIU), distinguiéndolo de otras neumopatías intersticiales, idiopáticas o no. Un patrón TCAR o histológico de NIU, en un contexto clínico apropiado, puede ser diagnóstico de FPI, lo que supone un peor pronóstico frente al resto de las neumopatías intersticiales10.
En los últimos años, la aprobación de nuevos tratamientos farmacológicos para la FPI ha marcado el inicio de una nueva etapa en esta enfermedad, mejorando sustancialmente su pronóstico. Los criterios diagnósticos publicados por la American Thoracic Society (ATS), la European Respiratory Society (ERS), la Japanese Respiratory Society (JRS) y la Latin American Thoracic Association (ALAT) en el año 201111 son de gran importancia en la selección de pacientes, lo que justifica su entrada en ensayos clínicos prospectivos.
El diagnóstico de la FPI requiere de la colaboración de múltiples especialistas, así como de una gran experiencia en la interpretación y comunicación de datos clínicos, radiológicos y patológicos complejos. El clínico interpretará la historia y la exploración física del paciente, el radiólogo torácico leerá la TCAR y el patólogo interpretará, cuando se disponga de material, los hallazgos histopatológicos. Es básico que toda la información aportada sea compartida en un lenguaje común y asequible, para facilitar la toma de decisiones. En este contexto, en el año 2018 la Sociedad Fleischner publicó un Documento Blanco de criterios diagnósticos de la FPI12.
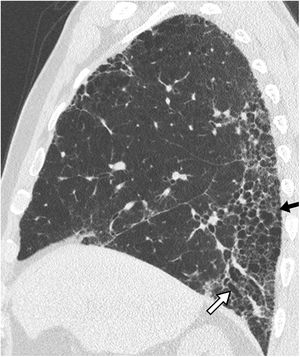
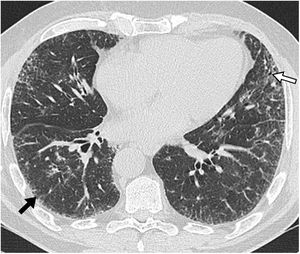
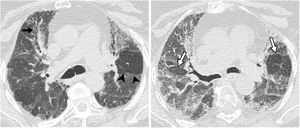
En este documento se reafirma que el diagnóstico de confianza de la FPI puede realizarse, en el contexto clínico adecuado, cuando en la TCAR se observe un patrón típico (fig. 1) o probable (fig. 2) de neumonía intersticial usual (NIU). En los casos en que el contexto clínico sea indeterminado, o el patrón TCAR no sea típico o probable, o presente hallazgos inconsistentes con patrón de NIU (fig. 3), deberá considerarse la realización de biopsia pulmonar (tabla 2)11.
Patrón típico de neumonía intersticial usual en paciente con fibrosis pulmonar idiopática. Tomografía computarizada de alta resolución en reconstrucción multiplanar y plano coronal de pulmón derecho, que muestra abundantes imágenes de patrón en panal (flecha negra) y bronquiectasias de tracción (flecha blanca), predominantemente localizadas en porciones posteriores e inferiores.
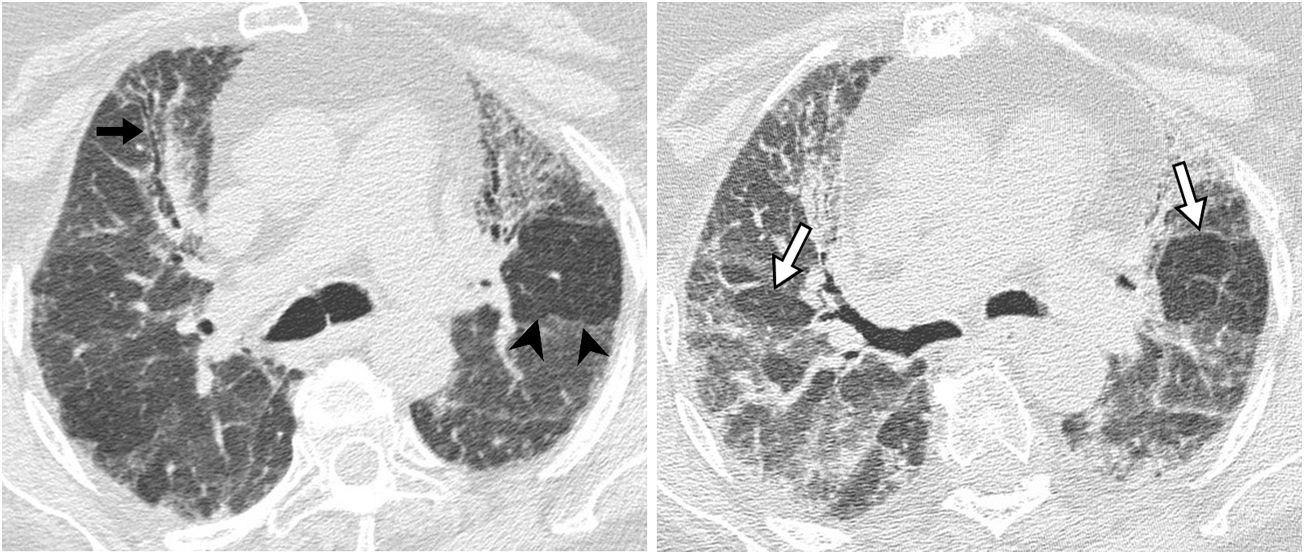
Patrón de probable neumonía intersticial usual. Tomografía computarizada de alta resolución en plano transverso, incluyendo bases pulmonares, que muestra patrón reticular (flecha negra) y bronquiolectasias de tracción (flecha blanca) de distribución bilateral, periférica y subpleural. Destaca la ausencia de patrón en panal.
Patrón inconsistente con neumonía intersticial usual en paciente con neumonitis por hipersensibilidad diagnosticada mediante biopsia pulmonar. Tomografía computarizada de alta resolución en inspiración (A) donde destaca la presencia de retículo, bronquiectasias de tracción (flecha negra) y áreas de hipoatenuación del parénquima pulmonar en relación con patrón de perfusión en mosaico (puntas de flecha). B) El corte en espiración al mismo nivel destaca áreas de atrapamiento aéreo bilateral (flechas).
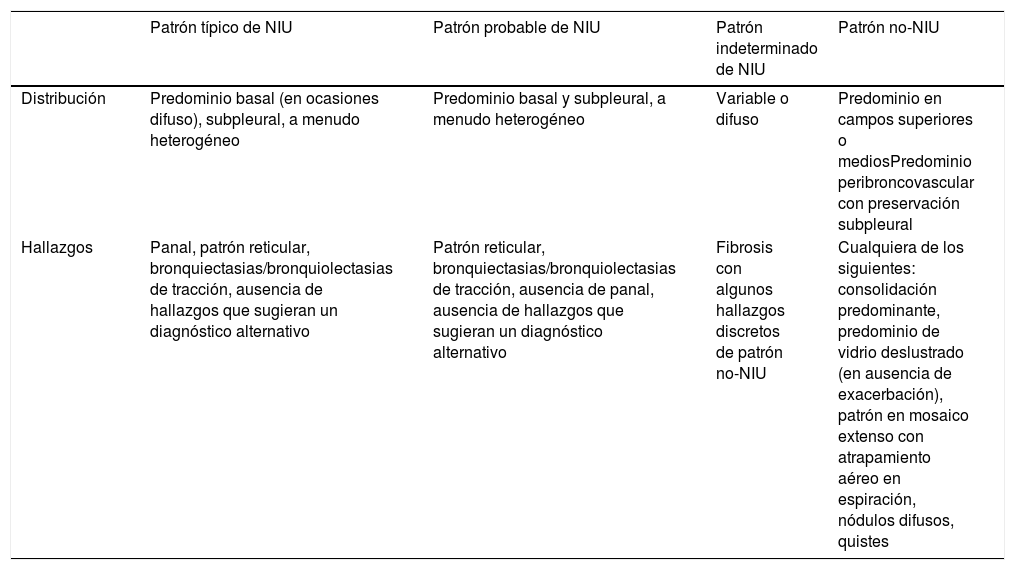
Clasificación de las categorías diagnósticas de la neumonía intersticial usual basándose en el patrón en tomografía computarizada
| Patrón típico de NIU | Patrón probable de NIU | Patrón indeterminado de NIU | Patrón no-NIU | |
|---|---|---|---|---|
| Distribución | Predominio basal (en ocasiones difuso), subpleural, a menudo heterogéneo | Predominio basal y subpleural, a menudo heterogéneo | Variable o difuso | Predominio en campos superiores o mediosPredominio peribroncovascular con preservación subpleural |
| Hallazgos | Panal, patrón reticular, bronquiectasias/bronquiolectasias de tracción, ausencia de hallazgos que sugieran un diagnóstico alternativo | Patrón reticular, bronquiectasias/bronquiolectasias de tracción, ausencia de panal, ausencia de hallazgos que sugieran un diagnóstico alternativo | Fibrosis con algunos hallazgos discretos de patrón no-NIU | Cualquiera de los siguientes: consolidación predominante, predominio de vidrio deslustrado (en ausencia de exacerbación), patrón en mosaico extenso con atrapamiento aéreo en espiración, nódulos difusos, quistes |
NIU: neumonía intersticial usual.
El informe radiológico es una parte esencial en cualquier campo de la medicina. Recoge información fundamental para el manejo del paciente y tiene importantes connotaciones legales. Su estructura y contenido varían dependiendo de varios factores, incluidos el contexto clínico y la experticia del radiólogo. El formato libre sigue siendo el informe TCAR más utilizado en la EPID. Sin embargo, no existe un consenso radiológico universalmente aceptado sobre la información básica que debe de incluir. Este hecho tiene especial trascendencia en este grupo de enfermedades, habitualmente complejas y de difícil descripción. El manejo de los pacientes con EPID en grupos interdisciplinares hace más necesaria la utilización de un lenguaje común, reproducible y de fácil interpretación.
A partir de estas premisas, el informe radiológico dependerá de la implicación del radiólogo en el grupo interdisciplinar de manejo de la EPID. Este informe debe de ser claro y sucinto, ofreciendo una información básica que debe incluir los hallazgos, el diagnóstico diferencial y también, cuando sea necesario, información sobre las zonas más adecuadas para realizar una biopsia pulmonar.
Se recomienda utilizar la terminología del glosario de la Sociedad Fleischner13. A continuación, referimos una breve descripción de los mismos:
Panal: La identificación de panal en la TCAR es importante para establecer un diagnóstico y también un pronóstico de la enfermedad. Su presencia constituye un hallazgo clave en el diagnóstico del patrón de NIU, determinando la presencia de un pulmón en estadio final. Su presencia debe quedar correctamente referida en el informe radiológico. La TCAR demuestra lesiones aéreas redondeadas de pared bien definida y tamaño similar, habitualmente de 3-10 mm, pero ocasionalmente de hasta 2,5 cm, agrupadas, normalmente subpleurales y muchas veces asociadas a bronquiectasias de tracción.
Patrón reticular: Su presencia es característica en la enfermedad intersticial pulmonar. Lo constituyen el engrosamiento de los septos interlobulares, las líneas intralobulares y también las paredes de los quistes aéreos de panal. En el patrón de NIU suele presentarse de forma irregular, alternando líneas finas y gruesas, a diferencia del patrón de NINE, con mayor homogeneidad en su grosor.
Bronquiectasias de tracción: La presencia de bronquiectasias y bronquiolectasias de tracción constituyen un hallazgo clave en el diagnóstico de fibrosis pulmonar, así como un marcador pronóstico en el patrón de NIU. Representan dilataciones irregulares de bronquios y bronquiolos, causadas por fibrosis retráctil en el parénquima circundante. En el patrón de NIU se localizan periféricamente, conformando una dilatación arrosariada e irregular de la vía aérea afectada. La presencia de reticulación o panal circundante establece el diagnóstico diferencial con bronquiectasias sin relación con fibrosis pulmonar. También es un hallazgo frecuente en el patrón de NINE, pero en este último suelen presentarse de forma más central. Es importante detallar su diferenciación del patrón de panal, ya que la presencia de este último aumenta de forma significativa la posibilidad diagnóstica de patrón de NIU. Es básico en estos casos la obtención de diferentes planos de reconstrucción multiplanar y la utilización de diferentes algoritmos de reconstrucción (p. ej., minIP) de cara a facilitar el diagnóstico diferencial14.
Opacidad en vidrio deslustrado: Tenue aumento de densidad con preservación de los márgenes bronquiales y vasculares. Las opacidades en vidrio deslustrado no constituyen un hallazgo frecuente en el patrón de NIU, a pesar de que en muchos pacientes con neumopatía fibrosante pueden coexistir con panal o bronquiectasias de tracción. Sin embargo, su presencia de forma aislada debe poner en duda el diagnóstico de EPID. Su presencia predominante sugiere exacerbación o infección.
Nódulos: Se presentan como opacidades pulmonares redondeadas, únicas o múltiples, de márgenes bien o mal delimitados, con un diámetro de hasta 3 cm. Pueden ser:
- •
Nódulos centrolobulares: Aparecen separados varios milímetros de la superficie pleural, de las cisuras y de los septos interlobulares. Pueden presentar densidad de partes blandas o vidrio deslustrado, y su contorno es mal delimitado.
- •
Micronódulo: Opacidad nodular de menos de 3 mm de diámetro.
- •
Nódulo de vidrio deslustrado: Opacidad nodular de ligera hiperatenuación, que no oblitera los márgenes bronquiales o vasculares.
- •
Nódulo sólido: Opacidad nodular de densidad homogénea en partes blandas.
- •
Nódulo parcialmente sólido o semisólido: Opacidad nodular que presenta conjuntamente densidad en vidrio deslustrado y partes blandas.
Quistes: Áreas de contenido aéreo o líquido, de contornos redondeados y bien delimitados, con pared fina (<2 mm).
Patrón en mosaico o de atenuación en mosaico: Constituido por áreas parcheadas de diferente atenuación. Requiere valoración con estudio complementario dinámico espiratorio. Puede representar:
- •
Enfermedad intersticial parcheada.
- •
Bronquiolitis obliterativa.
- •
Enfermedad oclusiva de pequeño vaso pulmonar.
Consolidación: Área de aumento de densidad homogéneo que oblitera márgenes vasculares y bronquiales. Puede presentar broncograma aéreo:
- •
Enfisema: Áreas focales o regiones de baja atenuación, habitualmente sin pared visible. Se divide en bulloso, centrolobular, panacinar y paraseptal.
Otros hallazgos: La osificación dendriforme es un hallazgo ocasional en el patrón de NIU, pero que se presenta de forma más frecuente que en otras neumopatías fibrosantes15. La presencia de hallazgos correspondientes a anormalidades intersticiales pulmonares (ILA) también deben ser incluidos en el informe.
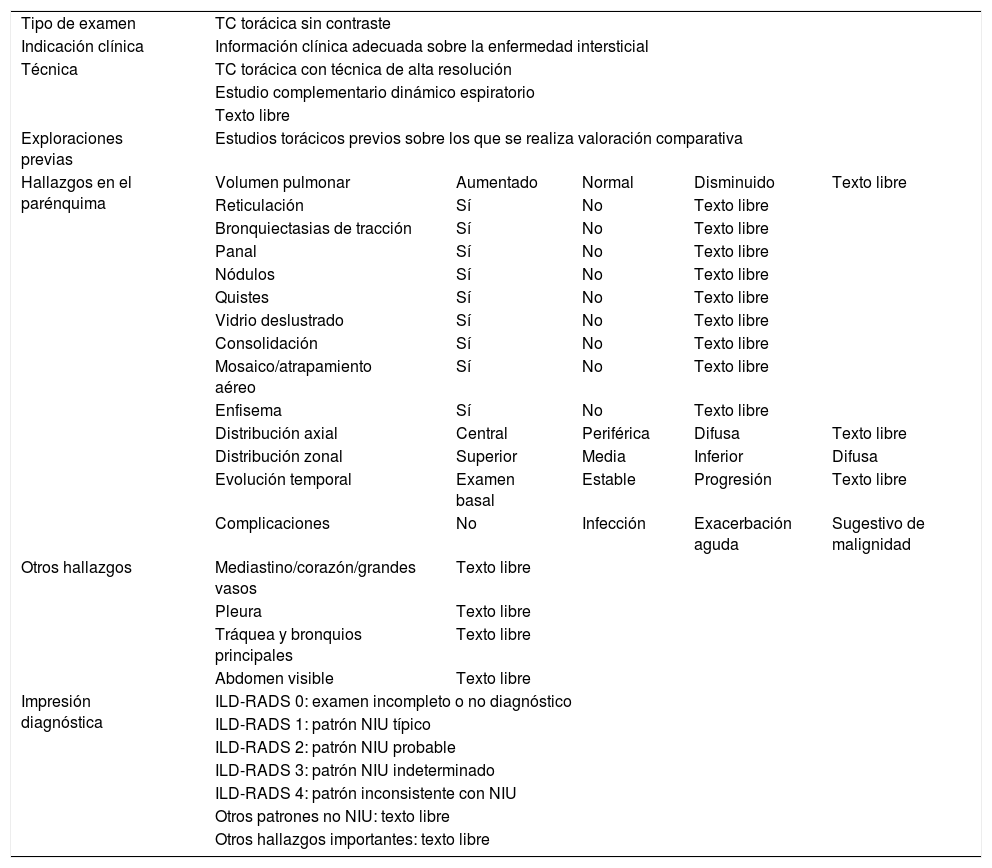
Informe estructurado y enfermedad pulmonar infiltrativa difusaLa incorporación a la práctica clínica del informe estructurado en la EPID sigue siendo controvertida y no existe un consenso unánime en los hallazgos que deben ser recogidos en el mismo. En el año 2019, el ACR publicó un estudio piloto con su propuesta de plantilla estructurada de informe en la enfermedad intersticial pulmonar (tabla 3)16. El objetivo de la misma es reducir la variabilidad en el informe radiológico de las EPID, facilitando la transmisión interdisciplinaria de la información de la TC torácica, así como facilitar la educación en la formación radiológica.
Plantilla de informe estructurado en la enfermedad pulmonar infiltrativa difusa
| Tipo de examen | TC torácica sin contraste | ||||
| Indicación clínica | Información clínica adecuada sobre la enfermedad intersticial | ||||
| Técnica | TC torácica con técnica de alta resolución | ||||
| Estudio complementario dinámico espiratorio | |||||
| Texto libre | |||||
| Exploraciones previas | Estudios torácicos previos sobre los que se realiza valoración comparativa | ||||
| Hallazgos en el parénquima | Volumen pulmonar | Aumentado | Normal | Disminuido | Texto libre |
| Reticulación | Sí | No | Texto libre | ||
| Bronquiectasias de tracción | Sí | No | Texto libre | ||
| Panal | Sí | No | Texto libre | ||
| Nódulos | Sí | No | Texto libre | ||
| Quistes | Sí | No | Texto libre | ||
| Vidrio deslustrado | Sí | No | Texto libre | ||
| Consolidación | Sí | No | Texto libre | ||
| Mosaico/atrapamiento aéreo | Sí | No | Texto libre | ||
| Enfisema | Sí | No | Texto libre | ||
| Distribución axial | Central | Periférica | Difusa | Texto libre | |
| Distribución zonal | Superior | Media | Inferior | Difusa | |
| Evolución temporal | Examen basal | Estable | Progresión | Texto libre | |
| Complicaciones | No | Infección | Exacerbación aguda | Sugestivo de malignidad | |
| Otros hallazgos | Mediastino/corazón/grandes vasos | Texto libre | |||
| Pleura | Texto libre | ||||
| Tráquea y bronquios principales | Texto libre | ||||
| Abdomen visible | Texto libre | ||||
| Impresión diagnóstica | ILD-RADS 0: examen incompleto o no diagnóstico | ||||
| ILD-RADS 1: patrón NIU típico | |||||
| ILD-RADS 2: patrón NIU probable | |||||
| ILD-RADS 3: patrón NIU indeterminado | |||||
| ILD-RADS 4: patrón inconsistente con NIU | |||||
| Otros patrones no NIU: texto libre | |||||
| Otros hallazgos importantes: texto libre | |||||
Las recomendaciones sobre el informe estructurado en la EPID propuestas por la ACR establecen unas premisas sobre los datos que debe incluir el informe de TC en la patología intersticial. Se incluye una propuesta de 5 categorías ILD-RADS en la impresión diagnóstica, que adaptan las categorías diagnósticas del patrón de NIU según la imagen TCAR incluidas en la clasificación de consenso ATS/ERS/JRS/ALAT del año 2018 de la fibrosis pulmonar idiopática11,16. Estas categorías se numeran del 0 al 4. La categoría ILD-RADS 0 se aplica a estudios de TC incompletos o que no permiten una valoración correcta. La categoría ILD-RADS 1 corresponde al patrón NIU típico. La categoría ILD-RADS 2 corresponde al patrón del NIU probable. La categoría ILD-RADS 3 corresponde al patrón indeterminado de NIU. Finalmente, la categoría ILD-RADS 4 incluye aquellos casos que no sugieren un diagnóstico de NIU. Se incluye también un apartado para enumerar otros patrones TCAR con diagnóstico alternativo. En otros modelos de informe estructurado en la EPID se incluye la descripción de otros diagnósticos en la plantilla de informe17.
Independientemente del tipo de informe seleccionado, libre o estructurado, la transmisión de la información debe ser lo más clara posible. El lenguaje utilizado debería de ser interpretable por diferentes niveles de experiencia clínica y se deben de evitar descripciones largas y de limitado interés.
Es de especial importancia la realización de valoraciones comparativas con los estudios previos, y la descripción de posibles complicaciones sobreañadidas para establecer el pronóstico de la enfermedad.
ConclusiónEl informe radiológico en la EPID constituye el principal método de comunicación entre radiólogos y clínicos, independientemente de la realización de comités multidisciplinares para la valoración integral de estas patologías. La estructura y el contenido del informe son necesariamente variables y están influidos por la complejidad en la descripción de estas enfermedades, muy basada en la experticia del radiólogo. A pesar de no existir un consenso generalizado en favor del informe libre o del estructurado, el objeto de este debe ser la transmisión clara de la información.
Autoría- 1.
Responsable de la integridad del estudio: AG.
- 2.
Concepción del estudio: AG.
- 3.
Diseño del estudio: AG.
- 4.
Obtención de los datos: AG, SM.
- 5.
Análisis e interpretación de los datos: AG, TF.
- 6.
Tratamiento estadístico: N/A.
- 7.
Búsqueda bibliográfica: AG, SM, TF.
- 8.
Redacción del trabajo: AG, SM, TF.
- 9.
Revisión crítica del manuscrito con aportaciones intelectualmente relevantes: AG, SM, TF.
- 10.
Aprobación de la versión final: AG, SM, TF.
Los autores declaran no tener ningún conflicto de intereses.