La enfermedad pulmonar intersticial (EPI) suele tener una pobre respuesta terapéutica y un mal pronóstico. Uno de los métodos que podrían ayudar a su diagnóstico y optimizar el manejo de estos pacientes es la capilaroscopia. El objetivo del estudio fue determinar las características clínicas y capilaroscópicas de pacientes con EPI y la frecuencia de los hallazgos que sugieran enfermedad autoinmune.
MétodosEstudio observacional descriptivo que evaluó pacientes con EPI, sin diagnóstico previo de enfermedad autoinmune, atendidos entre los años 2010 y 2019, a quienes se les realizó entrevista, capilaroscopia y se tomó laboratorio.
ResultadosSe evaluaron 28 pacientes, 16 (57,1%) de los cuales fueron mujeres y 17 (60,7%) tenían HTA. Tres pacientes (10,7%) refirieron rigidez matinal mayor de 60min y uno edema digital inexplicable. No se encontraron telangiectasias, fenómeno de Raynaud, manos de mecánico, esclerodactilia o signo de Gottron, ni ANA con títulos superiores a 1:80. El resto de los paraclínicos fueron negativos en el 100% de los pacientes. En las capilaroscopias, 13 (46,4%) pacientes tenían un patrón capilaroscópico normal y 15 (53,6%) tenían anormalidades capilaroscópicas con significado indeterminado. No hubo ninguno con patrón de esclerosis sistémica o similar.
ConclusionesNo se hicieron hallazgos de laboratorio o capilaroscópicos que sugirieran enfermedad intersticial con características autoinmunes, posiblemente debido a la baja prevalencia de la enfermedad, su alta mortalidad y subdiagnóstico. Estos hallazgos refuerzan el concepto de la normalidad capilaroscópica en pacientes con EPI no autoinmune y constituyen un llamado a la búsqueda activa de la EPI con características autoinmunes para fines pronósticos.
Interstitial lung disease (ILD) usually has a poor therapeutic response and prognosis. One of the methods that could help in the diagnosis and optimize the management of these patients is capillaroscopy. The study aimed to determine the clinical and capillaroscopic characteristics of patients with ILD and the frequency of findings suggestive of autoimmune disease.
MethodsA descriptive observational study that evaluated patients with ILD treated between 2010 and 2019 without a previous diagnosis of autoimmune disease. An interview, capillaroscopy, and a laboratory tests were performed.
Results28 patients were evaluated, 16 (57.1%) were women and 17 (60.7%) had hypertension. Three patients (10.7%) reported morning stiffness for more than 60minutes and there was one unexplained digital oedema. There were no telangiectasias, Raynaud's phenomenon, mechanic's hands, sclerodactyly or Gottron's sign, or ANAs titres greater than 1:80. The rest of the laboratory tests were negative in 100% of the patients. In the capillaroscopies, 13 (46.4%) patients had a normal capillaroscopic pattern and 15 (53.6%) had capillaroscopic abnormalities of undetermined significance. There were none with a pattern of systemic sclerosis or similar.
ConclusionsNo laboratory or capillaroscopy findings were found that suggested interstitial disease with autoimmune features, possibly due to the low prevalence of the disease, its high mortality, and underdiagnosis. These findings reinforce the concept of capillaroscopic normality in patients with non-autoimmune ILD and call for an active search for ILD with autoimmune features for prognostic purposes.
La enfermedad pulmonar intersticial es un grupo heterogéneo de trastornos crónicos que se caracterizan por afectar la vía aérea inferior, especialmente las estructuras alveolointersticiales, y suelen tener una pobre respuesta terapéutica, lo que conlleva un mal pronóstico1,2. Entre las múltiples etiologías, destaca su fuerte asociación con enfermedades autoinmunes como la esclerosis sistémica (ES), el lupus eritematoso sistémico (LES), la artritis reumatoide (AR) y el síndrome de Sjögren (SS), entre otras; sin embargo, hasta el 35% de los casos se han catalogado como idiopáticos, y en algunos de ellos el cuadro clínico sugiere un proceso autoinmune subyacente sin cumplir criterios clasificatorios para alguna enfermedad reumatológica determinada1. Por eso, en el año 2015 la Sociedad Respiratoria Europea (European Respiratory Society [ERS]) y la Sociedad Torácica Estadounidense (American Thoracic Society [ATS]) publicaron un consenso en el cual propusieron el término «enfermedad pulmonar intersticial con características autoinmunes» (interstitial pneumonia with autoimmune features [IPAF]) y unificaron criterios de clasificación con dominios clínicos, serológicos y morfológicos3-5.
Dentro de los métodos diagnósticos usados en la actualidad para el estudio de pacientes con enfermedades reumáticas se encuentra la capilaroscopia, una técnica no invasiva que se utiliza para visualizar la microcirculación cutánea del lecho ungular mediante instrumentos de aumento óptico, y asimismo permite detectar cambios tempranos en la microvasculatura que sugieran presencia de una enfermedad sistémica subyacente6-8.
El objetivo del estudio fue determinar las características clínicas, radiológicas, serológicas y de capilaroscopia de pacientes con enfermedad pulmonar intersticial, sin clasificación previa de origen autoinmune, que se hubieran catalogado como idiopáticos y no se hubieran considerado IPAF, con el fin de evaluar si en esa población, de la cual no se tenía claro el origen de su enfermedad pulmonar intersticial, había hallazgos de laboratorio y de capilaroscopia que pudieran orientar hacia IPAF, en pacientes de 2 instituciones de salud en Medellín durante el periodo 2010-2019.
MetodologíaDiseño y población de estudioEstudio de tipo observacional descriptivo cuya población fueron todos los pacientes atendidos en 2 instituciones de salud de alta complejidad entre el año 2010 y el 2019, con diagnóstico de enfermedad pulmonar intersticial sin origen autoinmune conocido. Se incluyeron pacientes mayores de 18años con diagnóstico realizado por TACAR, fibrobroncoscopia o biopsia (criterios definidos por la ATS y la ERS)4,5, en tanto que se excluyeron aquellos con diagnóstico previo de cualquier enfermedad autoinmune de base, enfermedades psiquiátricas, discapacidad cognitiva o alguna otra condición que impidiera dar su consentimiento para participar en la investigación, además de pacientes fallecidos o sin datos de contacto.
Proceso de recolecciónUna vez se obtuvo el aval por parte del comité de investigación en salud de la Universidad Pontificia Bolivariana (UPB) y de las instituciones participantes, se procedió a revisar las historias clínicas para seleccionar los pacientes identificados con los códigos CIE-10 para enfermedad pulmonar intersticial y diagnósticos relacionados: trastornos pulmonares intersticiales agudos inducidos por drogas (J702), trastornos pulmonares intersticiales crónicos inducidos por drogas (J703), trastornos pulmonares intersticiales no especificados inducidos por drogas (J704), otras enfermedades pulmonares intersticiales, otras enfermedades pulmonares intersticiales con fibrosis (J841), otras enfermedades pulmonares intersticiales especificadas (J848), enfermedad pulmonar intersticial, no especificada (J849), enfisema intersticial (J982), eosinofilia pulmonar no clasificada en otra parte (J82X) y otras enfermedades cardiopulmonares especificadas (I278).
Los investigadores recolectaron la información en un formulario electrónico diseñado en la herramienta Magpi® y semanalmente se verificó la calidad de los datos, en los cuales se detectaron oportunamente los errores o las omisiones que se hubieran cometido. De estos pacientes se seleccionaron los que cumplían con los criterios de elegibilidad para participar en el estudio.
Con posterioridad, los pacientes fueron contactados por vía telefónica y se los convocó para participar en la investigación. Los que aceptaron, fueron citados en la institución de salud, donde se les informó más detalladamente sobre el proyecto y se solicitó el consentimiento informado. A quienes dieron su consentimiento, se les realizó una capilaroscopia por parte de un reumatólogo con experticia, y se tomó una muestra para los exámenes de laboratorio requeridos: factor reumatoide (FR), anticuerpos antinucleares (antinuclear antibodies [ANA]), anticuerpos antiácido desoxirribonucleico (anti-DNA), anticuerpos antipéptido cíclico citrulinado (anti-CCP), anticuerpos contra antígenos nucleares extractables (ENA): anti Ro/La, anti RNP, anti Smith, anti SCL-70 y anti Jo1. Una vez se obtuvieron los resultados, fueron ingresados a la base de datos elaborada previamente.
Las variables de interés fueron:
- a)
Sociodemográficas: edad, sexo, estrato socioeconómico, ocupación, exposición ocupacional.
- b)
Clínicas: uso de terapias como oxígeno, esteroides, inmunomoduladores, antibiótico, receptor de trasplante, tabaquismo, consumo de alcohol, antecedentes familiares de AR, LES, hospitalizaciones previas, presencia de disnea, grado de disnea por Modified Medical Research Council (mMRC), presencia de artritis inflamatoria o rigidez articular matutina mayor a 60min, telangiectasias palmares, fenómeno de Raynaud, edema digital inexplicable, manos de mecánico, Gottron, ulceración digital distal, esclerodactilia y antecedentes familiares de enfermedad autoinmune.
- c)
Hallazgos capilaroscópicos, de acuerdo con la actualización publicada por el grupo de microcirculación de EULAR, que evalúa densidad, dimensión, morfología anormal y microhemorragias9.
- d)
Hallazgos de laboratorio: ANA, títulos y patrón de ANA, presencia de ENA, patrón de ENA, FR, anti-CCP, anticardiolipina, anti-DNA, proteína C reactiva (PCR), velocidad de sedimentación globular (VSG).
Luego de recolectar toda la información, se exportó a una base de datos de Excel en la que se llevó a cabo la codificación y la categorización de las variables que así lo requerían, previamente a su análisis.
Control de sesgos- •
Sesgo de selección de la población: este sesgo se disminuyó a través de la inclusión de toda la población que cumpliera con los criterios de elegibilidad, no se tomó muestra de la población, debido a la baja prevalencia de estas enfermedades y el escaso número de pacientes que cumplían con los criterios de inclusión. Igualmente, se controló por medio de los criterios de exclusión y de una rigurosa evaluación de la historia clínica de cada paciente. Sin embargo, no pudo controlarse el hecho de no contar con todos los pacientes tamizados, sino solo con los que desearon asistir.
- •
Sesgo de información: con el fin de controlar el sesgo por parte de los investigadores, se llevó a cabo una estandarización en el proceso de recolección de datos, de modo que hubiera claridad en la forma en que se deben registrar las variables del estudio. Además, la capilaroscopia fue llevada a cabo por un reumatólogo certificado por la Universidad de Génova (Italia) para realizar este procedimiento.
- •
El sesgo de información del observador se controló por medio de confirmación de la información brindada por los pacientes en las historias clínicas, los exámenes físicos y los laboratorios previos.
- •
Sesgo del instrumento de medición: se utilizó un videocapilaroscopio Optilia que cumplía con los estándares establecidos para su adecuada utilización y se hizo mantenimiento de este. Igualmente, todas las pruebas de laboratorio fueron tomadas por una sola entidad, para mantener los mismos valores de referencia.
Las variables cualitativas se expresaron por medio de frecuencias relativas y frecuencias absolutas, mientras que las variables cuantitativas se presentaron por medio de promedios y desviaciones estándar o medianas y rangos intercuartílicos, de acuerdo con la distribución de los datos. Los análisis se realizaron con el paquete estadístico IBM SPSS22, licenciado UPB.
Consideraciones éticasSegún la Resolución 8430 de 1993, la presente investigación se consideró de riesgo mínimo debido a que los pacientes fueron expuestos a la aplicación de un aceite vegetal sobre el borde ungueal y se realizó una punción venosa para la toma de las muestras. El paciente disfrutó de autonomía mediante consentimiento informado. Se contó con el aval ético de las diferentes instituciones participantes.
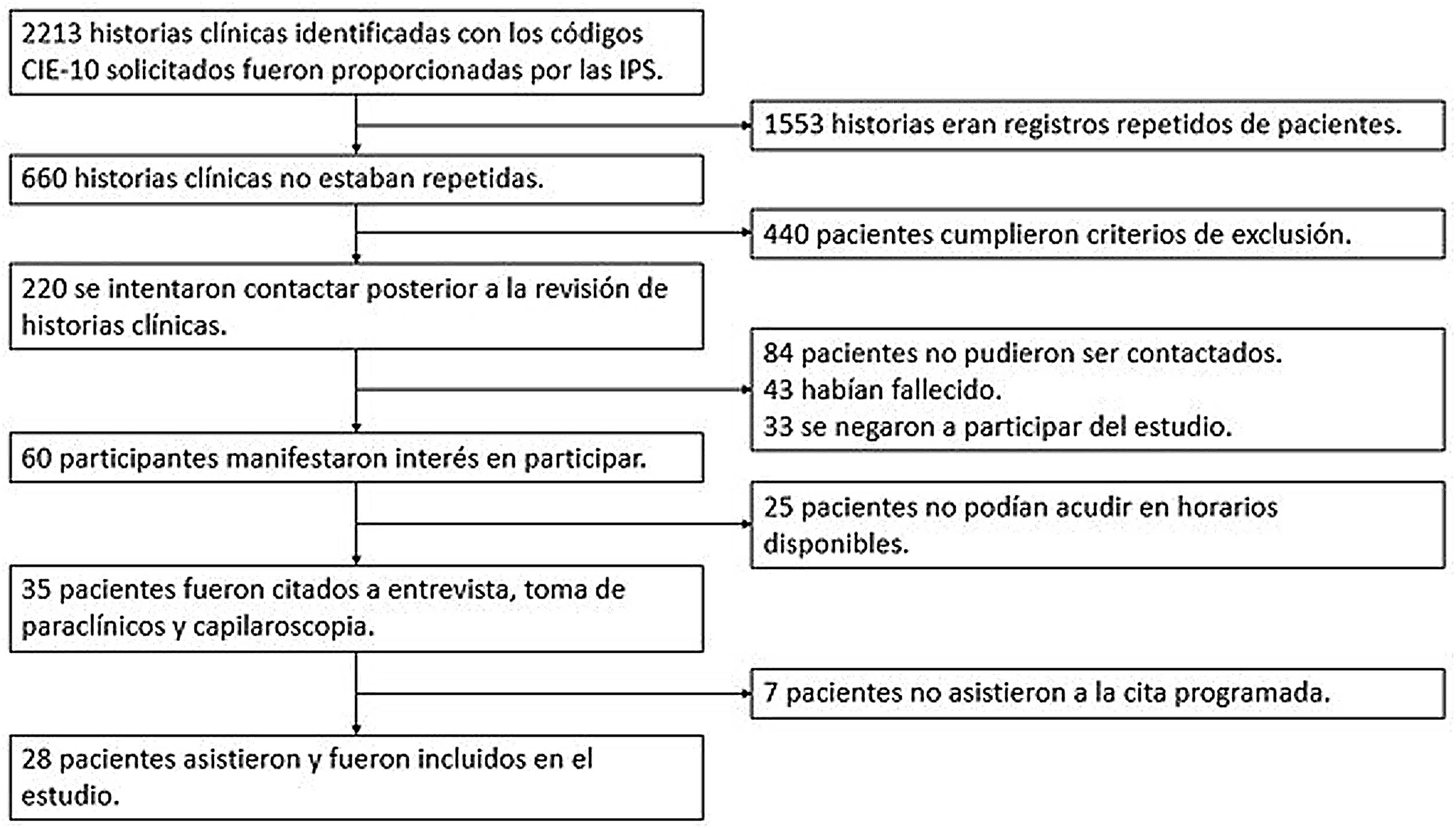
ResultadosCaptación de pacientesSe revisaron 2.213 historias clínicas proporcionadas con los diagnósticos CIE 10 previamente descritos, y 220 pacientes fueron incluidos posteriormente a la aplicación de los criterios de exclusión. El total de los pacientes que estuvieron interesados en participar en el estudio fue de 60, y finalmente asistieron 28, a cada uno de los cuales se le hizo entrevista, toma de paraclínicos y capilaroscopia (fig. 1).
Características sociodemográficas y clínicasDe los 28 pacientes, 16 fueron mujeres (57,1%). Entre los antecedentes patológicos más relevantes, 17 (60,7%) presentaron hipertensión arterial, seguida de hipotiroidismo (10; 35,7%) (tabla 1). Sobre los antecedentes familiares de enfermedad reumatológica, 8 pacientes (28,5%) reportaron artritis reumatoide y 2 (7,1%), LES. El medicamento más usado por los pacientes fue oxígeno domiciliario, en 11 casos (39,2%), seguido de los corticoides sistémicos, usados por 8 personas (28,5%). Además, se encontró que 4 pacientes (14,2%) fueron receptores de trasplante pulmonar. En cuanto a los antecedentes toxicológicos, se evidenció que 15 pacientes (53,5%) reportaron ser exfumadores, 2 (7,1%) refirieron tabaquismo activo y 16 (57,1%) reportaron exposición ocupacional a posibles agentes nocivos pulmonares (tabla 1).
Características sociodemográficas y epidemiológicas de los pacientes con enfermedad pulmonar intersticial
| Característica | n=28 |
|---|---|
| n (%) | |
| Sexo | |
| Femenino | 16 (57,1) |
| Edad, años | 65,7 (10,2)a |
| Exposición ocupacional | 16 (57,1) |
| Comorbilidades | |
| Hipertensión arterial | 17 (60,7) |
| Hipotiroidismo | 10 (35,7) |
| Dislipidemia | 6 (21,4) |
| Enfermedad coronaria | 3 (10,7) |
| Diabetes mellitus | 3 (10,7) |
| EPOC | 1 (3,5) |
| Tuberculosis | 1 (3,5) |
| Otrasb | 8 (28,5) |
| Uso de terapias | |
| Oxígeno domiciliario | 11 (39,2) |
| Esteroides | 8 (28,5) |
| Inmunomodulador | 4 (14,2) |
| Antibióticos | 3 (10,7) |
| Receptor de trasplante | 4 (14,2) |
| Tabaquismo | |
| Activo | 2 (7,1) |
| No fumador | 11 (39,2) |
| Exfumador | 15 (53,5) |
| Consumo de alcohol | 7 (25) |
| Antecedentes familiares | |
| Artritis reumatoide | 8 (28,5) |
| Lupus eritematoso sistémico | 2 (7,1) |
| Hospitalizaciones previas | 19 (67,8) |
| Estancias previas en la UCI | 5 (17,8) |
Con respecto a las características clínicas, 3 pacientes (10,7%) refirieron rigidez matinal mayor de 60minutos y un paciente edema digital inexplicable; 11 pacientes (39,2%) tenían clase funcional NYHAI, 9 (32,1%) NYHAII, 5 (17,8%) NYHAIII y 2 (7,1%) NYHAIV. En ningún paciente se encontraron telangiectasias, fenómeno de Raynaud (referido o evidenciado), manos de mecánico, esclerodactilia o signo de Gottron.
Marcadores serológicosNo se encontró ningún paciente con ANA con títulos superiores a 1:80. Entre los otros paraclínicos que se realizaron, solo un paciente (3,5%) tenía anti-La positivo, en tanto que el resto de los paraclínicos (anti-DNA; Sm, Scl70, PmScl, Jo1, RNP, anti-CCP o FR) fueron negativos en el 100% de los pacientes.
Hallazgos capilaroscópicosEn las capilaroscopias llevadas a cabo se encontró que 15 pacientes (53,6%) tenían un patrón capilaroscópico con anormalidades no específicas, en su mayoría debido a una dimensión capilar entre 20 y 50μm y morfología anormal de los capilares. No se encontró ningún paciente con dimensión del capilar mayor de 50 μm (tabla 2).
Hallazgos capilaroscópicos en los pacientes con enfermedad pulmonar intersticial
| Característica | Frecuencia | % |
|---|---|---|
| Densidad | ≥ 7 | 100 |
| Dimensión 20-50 | 10 | 35,7 |
| Morfología anormal | 11 | 39,2 |
| Microhemorragias | 3 | 10,7 |
| Patrón normal | 13 | 46,4 |
| Patrón inespecífico | 15 | 53,6 |
No se encontraron capilares mayores de 50μm, por lo cual no están reportados.
Con respecto a los hallazgos imagenológicos, 15 pacientes tenían reporte de rayosX en el momento de la evaluación, con los siguientes hallazgos: infiltrados intersticiales en 9 pacientes (60%), bronquitis en 2 (13,3%), enfisema en uno (6,6%) y otros hallazgos, como presencia de atelectasias y de consolidaciones, en 3 (20%).
Por otra parte, 20 pacientes tenían reporte de TACAR en el momento de la consulta, y el hallazgo más frecuente fue la neumonía intersticial no específica (35%), seguida de la neumonía intersticial usual (25%) y la neumonitis por hipersensibilidad (20%) (tabla 3).
Hallazgos de TACAR en los pacientes con enfermedad pulmonar intersticial
| Resultado de TACAR | n=20n (%) |
|---|---|
| Neumonía intersticial no específica | 7 (35) |
| Neumonía intersticial usual | 5 (25) |
| Neumonitis por hipersensibilidad | 4 (20) |
| Neumonía organizada | 1 (5) |
| Fibrosis pulmonar más hipertensión pulmonar | 1 (5) |
| Otrosa | 2 (10) |
La enfermedad pulmonar intersticial tiene una estrecha relación con las patologías del tejido conectivo y puede incluso preceder por años el debut de la enfermedad autoinmune10. Dicho patrón de dominancia pulmonar tiene grandes implicaciones pronósticas y de tratamiento, por lo cual se ha dado gran importancia al estudio multidisciplinario que tiene en cuenta las características clínicas, morfológicas y serológicas con el fin de diferenciar enfermedad pulmonar intersticial idiopática de IPAF11.
Durante los últimos años se ha venido fortaleciendo el rol de la capilaroscopia en el diagnóstico temprano de enfermedades del tejido conectivo, y la esclerosis sistémica es la enfermedad más estudiada. En los pacientes con esclerosis sistémica, la capilaroscopia no solo tiene un patrón claramente definido, sino que hace parte de los criterios clasificatorios. Así mismo, se ha encontrado que los que tienen compromiso intersticial tienen más pérdida de capilares, más áreas avasculares y más formas anormales de capilares12. De este postulado parte el hecho de pensar que los pacientes que tienen IPAF y no enfermedad pulmonar intersticial idiopática podrían tener alteraciones capilaroscópicas específicas; sin embargo, hay pocos estudios que realicen capilaroscopia en pacientes con enfermedad pulmonar intersticial en general, así como de pacientes con IPAF, por lo cual se hace difícil establecer precedentes que permitan definir si existe un patrón capilaroscópico.
En un estudio en el que se compararon 45 pacientes con IPAF y 143 con fibrosis pulmonar idiopática, se encontró que en los pacientes con IPAF había un predominio de mujeres, positividad de los ANA en el 17,8% (n=8), y el 68,9% reportaron neumonía intersticial no específica, mientras que el principal hallazgo clínico fue Raynaud, en el 31,11% de los pacientes, seguido de artralgia, en el 26,7%, lo cual difiere bastante de nuestros pacientes, en quienes lo principal fue dolor articular, no hubo Raynaud y los ANA fueron negativos. De los pacientes con IPAF, solo 2 tenían alteraciones en la capilaroscopia al inicio de la enfermedad y otros 2 tuvieron alteraciones durante la enfermedad13; sin embargo, es de destacar que la definición de alteraciones se tomó con los criterios propuestos por Cutolo et al.14 en 2013, lo cual impide hacer comparaciones exactas, debido a los cambios de definiciones que se han presentado en los últimos años.
En una cohorte de pacientes con IPAF y fibrosis pulmonar idiopática, los pacientes con IPAF tenían también como característica clínica principal Raynaud, seguido por dolor articular, mientras que el 83% tenían ANA positivos y el 42% tenían NINE en la TAC. En esta serie se realizó capilaroscopia a 30 de los 57 pacientes de IPAF, de los cuales 16 tenían fenómeno de Raynaud. En 13 pacientes se encontraron capilares gigantes; sin embargo, la definición de capilares gigantes no es clara. De nuevo, la dificultad de estandarización de definiciones limita las comparaciones15.
En otro estudio, en el que compararon enfermedad pulmonar intersticial asociada con enfermedad del tejido conectivo y enfermedad pulmonar intersticial idiopática con pacientes con Sjögren y AR sin enfermedad pulmonar intersticial (estos últimos como controles), se encontró que la mediana de densidad capilar se redujo significativamente en los pacientes con enfermedad del tejido conectivo comparados con los controles. Igualmente, hubo más anormalidades capilaroscópicas mayores (disminución de la densidad capilar, más del 50% de los capilares tortuosos, hemorragias, más del 50% de neoangiogénesis, ectasias y microhemorragias) en estos pacientes en comparación con los controles16. En nuestro estudio se encontró que más de la mitad de los pacientes tienen un patrón inespecífico en la capilaroscopia, lo que obligaría a hacer una nueva en los próximos 6meses. Sin embargo, esto no necesariamente es concordante con la literatura internacional, y quizás es secundario a las dificultades de estandarización de capilaroscopia, máxime cuando la última actualización fue en el año 2020. En este sentido, se hace necesario revaluar lo antes publicado e igualmente hacer estudios en los que pueda seguirse a los pacientes y ver si las alteraciones pueden ser un predictor o una consecuencia de la enfermedad pulmonar intersticial.
Si bien el objetivo del estudio era que en el grupo de pacientes clasificados previamente con enfermedad pulmonar intersticial de causa no clara o idiopática se encontraran pacientes con IPAF, lo cual no se cumplió, el hecho de presentar un patrón capilaroscópico normal o con alteraciones inespecíficas, sin megacapilares, destaca la especificidad de los cambios tipo megacapilar en enfermedades del tejido conectivo y, por tanto, la utilidad de la videocapilaroscopia para ayudar a descartar esta enfermedad. Aunque este examen no se considera dentro de los criterios formales, es posible que en el futuro se le incluya dentro de estos.
Otro dato relevante es que en los pacientes que eran receptores de trasplante pulmonar no se encontraron cambios capilaroscópicos, lo que es importante, puesto que en la práctica clínica puede ser posible que un paciente sea llevado a trasplante y después se considere la opción de una IPAF. Estos datos, aun cuando limitados por el tipo de estudio y el número de pacientes, muestran que en este subgrupo la videocapilaroscopia continuaría teniendo utilidad.
Dentro de las limitaciones del estudio debe considerarse el curso usualmente agresivo de la enfermedad pulmonar intersticial, lo que pudo generar sesgo de selección, puesto que es posible que, al buscarse en las bases de datos, los pacientes con enfermedades más agresivas hubiesen presentado ya un desenlace clínico negativo. Para tratar de minimizar esto, en el control de sesgos se incluyó toda la población y se cubrieron todos los costos relacionados con el estudio, incluido el desplazamiento para tratar de minimizar la pérdida de pacientes.
Finalmente, de acuerdo con la búsqueda bibliográfica realizada, este es el primer estudio con pacientes de enfermedad pulmonar intersticial idiopática que tenía la intención de buscar hallazgos que sugirieran enfermedad autoinmune, incluyendo perfil de laboratorio y capilaroscopia, en Colombia y Latinoamérica. La IPAF sigue siendo un reto importante para el clínico hoy en día y debería hacerse una búsqueda de esta de manera sistemática, pues ha demostrado utilidad y podría tener implicaciones pronósticas y de tratamiento.
FinanciaciónEste estudio contó con financiación de Asoreuma; dicha institución no tuvo injerencia en el diseño, la recolección o el análisis de los datos.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses que comprometa la veracidad y la divulgación de los resultados obtenidos en el presente estudio.