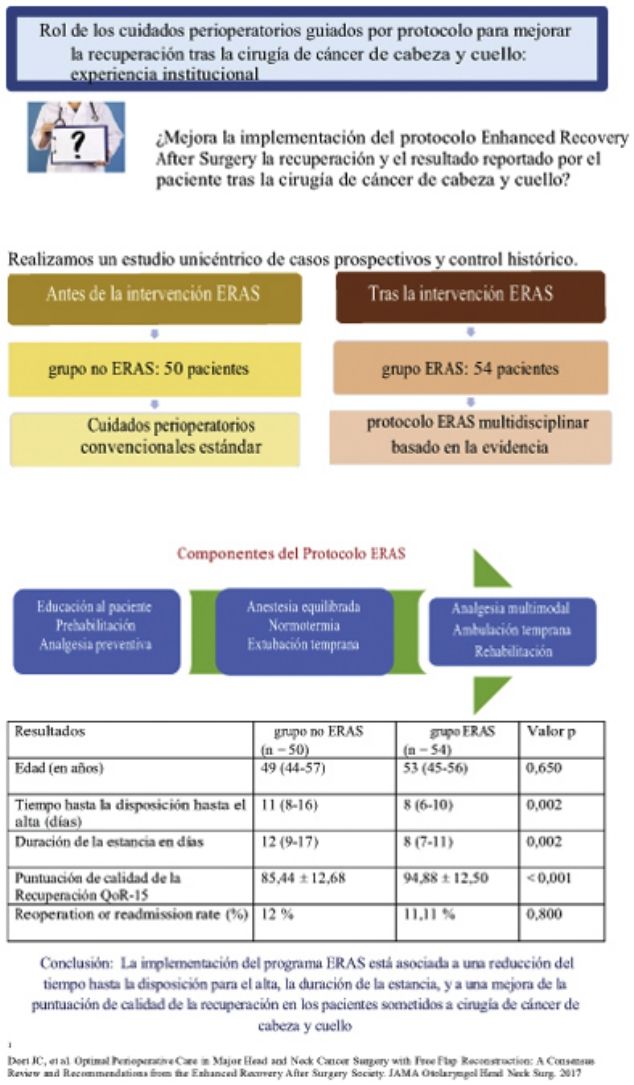
Enhanced recovery after surgery (ERAS) mejora la recuperación tras la cirugía. El objetivo de este estudio fue determinar si ERAS causa una reducción de la estancia hospitalaria y mejora la recuperación funcional global tras la cirugía de cáncer de cabeza y cuello.
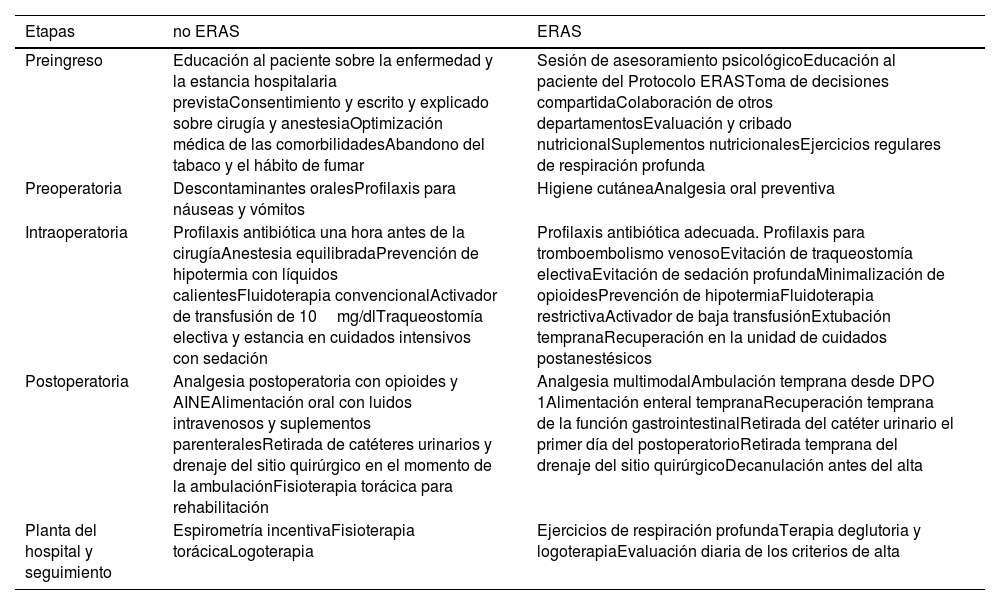
MétodosRealizamos un estudio prospectivo de control de casos histórico tras la aplicación de ERAS. La base de datos del hospital seleccionó 50 pacientes elegibles confirmados para el grupo control no ERAS, incluyéndose prospectivamente 54 pacientes en el grupo ERAS. El resultado primario fue el tiempo transcurrido hasta la disposición al alta (TRD), siendo los resultados secundarios la duración de la estancia hospitalaria (DEH), la tasa de reingreso de hasta 30 días y la puntuación QoR-15 (Quality of recovery). Los datos fueron comparados mediante pruebas paramétricas y no paramétricas adecuadas.
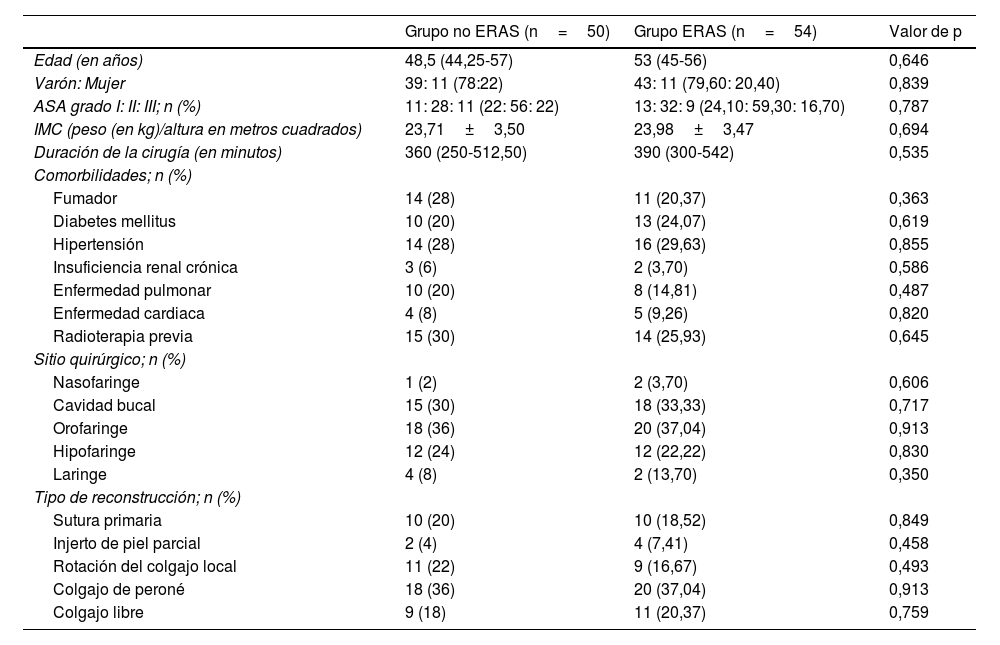
ResultadosLos datos demográficos basales de los pacientes fueron comparables entre ambos grupos. Los pacientes del grupo ERAS reflejaron un TRD significativamente más breve, en comparación con el grupo no ERAS: 8 (6-10) frente a 11 (8-16); p=0,002. La DEH fue también significativamente más corta en el grupo ERAS en comparación con el grupo no ERAS (8 [7-11] frente a 12 [9-17]; valor p=0,002). El reingreso en el plazo de 30 días no fue diferente, con una cifra de 6 pacientes en cada grupo. La puntuación QoR-15 fue estadísticamente mejor en el grupo ERAS (94,88±12,50) en comparación con el grupo no ERAS (85,44±12,68; p <0,001).
ConclusiónLa implementación del programa ERAS redujo el TRD y la DEH, mejorando la puntuación QoR-15 sobre el resultado de la recuperación reportado por el paciente en las cirugías de cáncer de cabeza y cuello.
Enhanced recovery after surgery (ERAS) improve recovery after surgery. This study aimed to determine whether ERAS leads to a decrease in stay in the hospital and improves global and functional recovery after head and neck neoplasms surgery.
MethodsWe performed a prospective case and historical control study after the ERAS application. The hospital database selected 50 confirmed eligible patients in control non-ERAS group. Prospectively 54 patients were included in the ERAS group. The primary outcome was time to readiness for discharge (TRD); secondary outcomes were the length of stay (LOS), readmission rate of up to 30 days and Quality of recovery score QoR-15. Data were compared with appropriate parametric and nonparametric tests.
ResultsBaseline demographic data of patients were comparable between the two groups. Patients in ERAS group had significantly shorter TRD compared to the non-ERAS group 8 (6-10) versus 11 (8-16); P=.002. LOS was also significantly shorter in the ERAS group compared to the non-ERAS group (8 [7-11] versus 12 [9-17]; P=.002). Readmission at 30-days was no different, with six patients in each group. QoR-15 score was statistically better in ERAS group (94.88±12.50) compared to non-ERAS group (85.44±12.68; P<.001).
ConclusionImplementing the ERAS programme decreased TRD and LOS and improved patient-reported recovery outcome QoR-15 in head and neck neoplasms surgery.