Determinar la equivalencia de la administración de ácido tranexámico (TXA) tópico, intravenoso o combinado en la reducción de la pérdida sanguínea tras la artroplastia de cadera primaria.
Material y métodosEstudio prospectivo de 285 artroplastias primarias de cadera divididas en 4 grupos. El grupo A recibió 2,5g de TXA tópico, el grupo B no recibió TXA, el grupo C 1g de TXA intravenoso y el grupo D la administración combinada. La variable principal fue la pérdida sanguínea aplicando la fórmula de Nadler y de hemoglobina total.
ResultadosLa pérdida sanguínea fue significativamente mayor en el grupo B (grupo A: 797,13ml; grupo B: 1.308,24; grupo C: 986,30 y grupo D: 859,09ml; p<0,01) sin observarse diferencias entre los otros 3 grupos. La pérdida de hemoglobina fue mayor en el grupo B (11,81; 19,46; 14,52 y 12,78 respectivamente; p<0,001). Se transfundieron 2 pacientes (3,1%) en el grupo A, 4 (5,3%) en el grupo B, 3 (3,4%) en el grupo C y uno (1,8%) en el grupo D (p=0,75). La reducción media de la hemoglobina a las 48h fue mayor en el grupo B (p<0,001) así como una estancia hospitalaria más larga (p<0,001). Un paciente del grupo A presentó un tromboembolismo pulmonar a las 72h de la cirugía que se resolvió sin complicaciones.
ConclusionesLa administración de TXA por vía tópica, intravenosa o combinada proporciona reducciones equivalentes en la pérdida de sangre y hemoglobina tras la artroplastia total primaria de cadera comparada con la no administración.
To determine the equivalence of tranexamic acid (TXA) administration topically, intravenously or the combination of both routes are equivalent in reducing blood loss after primary total hip arthroplasty.
Material and methodsIn this prospective study, we divided 285 total hip arthroplasty into 4 groups. Group A received 2,5g of intraarticular topical TXA, Group B did not receive TXA, Group C received 1g intravenous TXA and group D a combination of topical and intravenous TXA. The main outcome was blood loss according to Nadler's formula and total hemoglobin.
ResultsBlood loss was significantly greater in Group B (Group A. 797.13ml; Group B: 1,308.24; Group C: 986.30 and Group D: 859.09ml; P<.01) with no differences between the other groups. Hemoglobin loss was greater in Group B (11.81, 19.46, 14.52 and 12.78 respectively, P<.001). Two patients (3,1%) were transfused in Group A, 4 (5,3%) in Group B, 3 (3,4%) in Group C, and 1 (1,8%) in Group D (P=.75). The mean reduction in hemoglobin at 48hours was less in the topical Group (P<.05). In comparison with Group B the mean reduction in hemoglobin after 48hours was greater (P<.001) and we can also see a longer hospital stay (P<.001). One patient in Group A presented pulmonary thromboembolism 72hours after surgery, which was resolved without complications.
ConclusionsThe administration of TXA topically, intravenously or in combination in primary total hip arthroplasty, is a simple and safe procedure that provides equivalent reductions in hemoglobin and blood loss.
La artroplastia total de cadera se asocia a una pérdida de sangre perioperatoria aproximada de un litro1 que puede conllevar anemia posquirúrgica y necesidad de transfusión2.
Son múltiples las estrategias de ahorro de sangre que se han implementado como la hipotensión controlada, la anestesia regional y la transfusión de sangre autóloga, sin embargo, no han demostrado una eficacia completa sin consecuencias2. En los últimos años el uso de ácido tranexámico (TXA) se ha popularizado como fármaco para disminuir la pérdida de sangre y el riesgo de transfusión tras la artroplastia total de cadera sin aumentar el riesgo de complicaciones tromboembólicas2,3.
El TXA es un derivado de aminoácido sintético de la lisina, que inhibe la unión de la fibrina al plasminógeno evitando así la degradación del coágulo de fibrina por la plasmina4. Se ha demostrado la eficacia del TXA administrado por vía tópica o intravenosa en la reducción de la pérdida de sangre y débito en los drenajes en la artroplastia total de cadera y rodilla2. La administración intravenosa consigue una rápida difusión de TXA en el líquido sinovial de la articulación diana, pero presenta contraindicaciones tales como historia previa de tromboembolismo pulmonar, trombosis venosa profunda, o eventos isquémicos como el infarto agudo de miocardio5. Por su parte, la administración tópica proporciona una concentración máxima de TXA en el sitio quirúrgico asociado con un efecto sistémico mínimo, disminuyendo de esta manera los posibles efectos adversos sistémicos6,7.
El objetivo de este estudio es determinar si la vía tópica, intravenosa o la combinación de ambas son equivalentes en la reducción de la pérdida de sangre en comparación con la no administración de TXA. De manera secundaria, determinar su impacto en la necesidad de transfusión, estancia hospitalaria y la incidencia de complicaciones.
Material y métodosEste estudio prospectivo no aleatorizado fue aprobado por nuestro Comité de Ética (PI:2626).
Se incluyeron pacientes diagnosticados de coxartrosis y que fueron intervenidos con artroplastia total de cadera primaria entre abril de 2015 y mayo de 2017. Fueron excluidos del estudio todos aquellos pacientes con hipersensibilidad al TXA, historia previa de tromboembolismo, hipercoagulabilidad o afectados de patología cardiaca o cerebral que obligara al tratamiento con anticoagulantes dicumarínicos. Se recogieron los datos de un total de 285 artroplastias primarias de cadera en 266 pacientes que se habían incluido en protocolos de ahorro de sangre mediante la administración de TXA en nuestro centro. Diferenciamos 4 grupos de pacientes según la vía de administración de TXA. Grupo A: tópico (65 caderas), grupo B: no administración de TXA (76 caderas), grupo C: intravenoso (88 caderas) y grupo D: administración combinada tópica e intravenosa (56 caderas). La vía de administración del TXA se fue modificando en nuestro centro en este periodo de estudio de forma que, en el año 2015, solo se administraba de forma intravenosa mientras que en años sucesivos se optaba por la vía tópica o por ambas vías según preferencia del equipo quirúrgico. Los pacientes se fueron incluyendo en los diferentes grupos de estudio de manera sucesiva y no aleatorizada.
Se recogieron los datos demográficos y preoperatorios del paciente, incluida la edad, el sexo, la clasificación del estado físico de la Sociedad Estadounidense de Anestesiólogos (ASA), el peso, la altura y el índice de masa corporal, así como valores analíticos preoperatorios de hemoglobina (Hb), hematocrito y recuento plaquetario de cada uno de los grupos (tabla 1).
Características demográficas y valores preoperatorios
| Grupo A / Tópico(n=65) | Grupo B/ No TXA(n=76) | Grupo C / Intravenoso(n=88) | Grupo D /Combinado(n=56) | Valor de p | |
|---|---|---|---|---|---|
| Sexo (H / M) | 31 / 34 | 37 / 39 | 48 / 40 | 29 / 27 | 0,82 |
| Edad (años) | 66,08(36-86) | 58,54(22-87) | 66,97(32-83) | 68,61(43-91) | 0,001 |
| Peso (kg) | 73,59(50-120) | 77,61(42-123) | 73,79(42-107) | 76,08(50-108) | 0,33 |
| Talla (m) | 1,65(1,5-1,9) | 1,65(1,5-1,9) | 1,63(1,5-1,8) | 1,64(1,4-1,9) | 0,44 |
| Índice de masa corporal | 26,79(16,05-41,52) | 28,52(18,25-45,73) | 27,70(14,20-38,10) | 28,73(19,38-47,11) | 0,11 |
| ASA | |||||
| I | 15 (23,1%) | 13 (17,0%) | 7 (8,0%) | 5 (8,9%) | 0,31 |
| II | 40 (61,5%) | 40 (52,6%) | 65 (73,9%) | 39 (69,6%) | |
| III | 10 (15,3%) | 23 (30,2%) | 16 (18,2%) | 12 (21,4%) | |
| IV | 0 | 0 | 0 | 0 | |
| Hb preop. (g/dl) | 14,62(11,7-18,0) | 14,59(11,8-17,8) | 14,56(11,9-17,8) | 14,81(11,8-18,1) | 0,71 |
| Hcto preop. (%) | 45,27(31,6-100) | 44,12(36,7-53,2) | 44,32(29,3-53,7) | 45,41(37,0-56,0) | 0,29 |
| Plaquetas preop (*1000U/ul) | 282(130-1850) | 238(58-415) | 246(120-575) | 252(120-416) | 0, 13 |
Un total de 145 pacientes (50,9%) eran hombres y 140 mujeres (49,1%) con una edad media de de 64,84±12,75 años.
El protocolo de administración de TXA fue el siguiente. La pauta intravenosa consistió en la inyección de 1,5g de TXA en bolo previo a la incisión quirúrgica y otra dosis de 1,5g en infusión continua durante la cirugía. La pauta por vía tópica consistió en la administración intraarticular de 2,5g de TXA sin diluir después del cierre de la fascia.
Todos los pacientes fueron intervenidos bajo anestesia raquídea y mediante abordaje posterior a la cadera. La elección del tipo de implante dependió de la edad del paciente, características del hueso y preferencias del cirujano (tabla 2). En ningún caso se colocó drenaje posquirúrgico. Todos los pacientes recibieron una pauta de profilaxis antibiótica intravenosa durante 24h, y profilaxis tromboembólica con heparina de bajo peso molecular de administración subcutánea diaria durante 6 semanas. La sedestación se inició a las 24h y la deambulación con muletas a las 24-48h tras la cirugía. Se realizaron controles analíticos a las 24 y 48h con determinación de los valores de Hb y plaquetas. La indicación de transfusión fue realizada por el cirujano ortopédico si el nivel de Hb era<7,0g/dL, y en aquellos pacientes con enfermedad cardiovascular preexistente se indicó la transfusión ante la presencia una Hb de 8g/dL o menos junto a clínica acompañante, adhiriéndose de este modo a una estrategia de transfusión restrictiva propia de los Programas de Patient Blood Management (PBM)8.
Tipo de próstesis implantada
| Grupo A / Tópico(n=65) | Grupo B/ NO TXA(n=76) | Grupo C / Intravenoso(n=88) | Grupo D / Combinado(n=56) | ||
|---|---|---|---|---|---|
| Implante | Total | ||||
| PTC cementada | 20 (30,8%) | 13 (17,1%) | 0 (0%) | 2 (3,6%) | 35 (12,3%) |
| PTC híbrida | 1 (1,5%) | 0 (0%) | 2 (2,3%) | 0 (0%) | 3 (1%) |
| PTC no cementada | 44 (67,7%) | 63 (82,9%) | 86 (97,7%) | 54 (96,4%) | 247 (86,7%)p<0,05) |
El valor de p hace referencia a la comparación estadística mediante la prueba de Chi cuadrado.
La variable resultado principal en este estudio fue la pérdida sanguínea, que se calcula en función del nivel de Hb, la concentración de Hb preoperatoria y la concentración de Hb poscirugía, el número de transfusiones y el volumen sanguíneo estimado. El volumen de sangre se determinó según el género, la masa corporal y la altura, en base a la fórmula de Nadler9 (fig. 1). Los resultados secundarios incluyeron la necesidad de transfusión, número de unidades de sangre transfundidas, duración de la estancia hospitalaria e incidencia de complicaciones.
Se utilizaron los test de t de Student, Pearson Chi-square y Mann-Whitney para conocer si las diferencias entre los grupos eran significativas. Los resultados principales de la pérdida sanguínea en mililitros (mL), así como la pérdida de Hb fueron evaluados mediante test ANOVA, y los resultados secundarios se compararon mediante el test estadístico de chi-cuadrado. La significación se estableció en 5% (p<0,05) y la corrección de errores debido a múltiples pruebas, para subconjuntos de análisis, se logró mediante el uso del método de Bonferroni. Todos los análisis se realizaron en SPSS 11.5 (SPSS Inc, Chicago, IL, Estados Unidos).
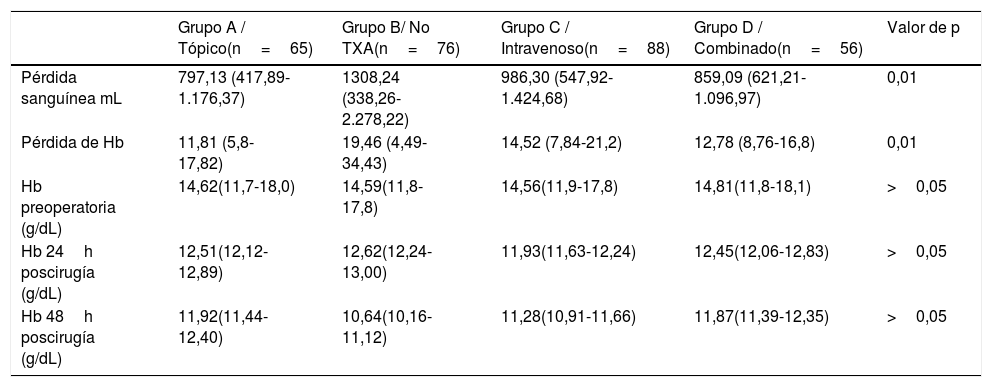
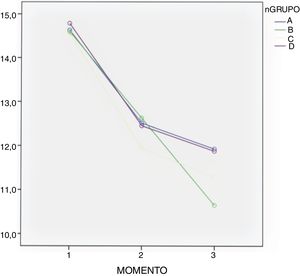
ResultadosResultados clínicosLa pérdida sanguínea media medida en mL fue de 797,13±379,24 en el grupo A; de 986,30±438,38 en el grupo C; de 859,09±237,88 en el grupo D, mientras que en el grupo control (grupo B) fue de 1,308,24±969,98 (p<0,01). Se observó una pérdida de Hb significativamente menor en los 3 grupos en los que se había administrado TXA (tabla 3).
Pérdida sanguínea medida en mL y pérdida de Hb, calculadas según la fórmula Nadler; y valores de Hb preoperatorios y tras la cirugía a las 24 y 48h
| Grupo A / Tópico(n=65) | Grupo B/ No TXA(n=76) | Grupo C / Intravenoso(n=88) | Grupo D / Combinado(n=56) | Valor de p | |
|---|---|---|---|---|---|
| Pérdida sanguínea mL | 797,13 (417,89-1.176,37) | 1308,24 (338,26-2.278,22) | 986,30 (547,92-1.424,68) | 859,09 (621,21-1.096,97) | 0,01 |
| Pérdida de Hb | 11,81 (5,8-17,82) | 19,46 (4,49-34,43) | 14,52 (7,84-21,2) | 12,78 (8,76-16,8) | 0,01 |
| Hb preoperatoria (g/dL) | 14,62(11,7-18,0) | 14,59(11,8-17,8) | 14,56(11,9-17,8) | 14,81(11,8-18,1) | >0,05 |
| Hb 24h poscirugía (g/dL) | 12,51(12,12-12,89) | 12,62(12,24-13,00) | 11,93(11,63-12,24) | 12,45(12,06-12,83) | >0,05 |
| Hb 48h poscirugía (g/dL) | 11,92(11,44-12,40) | 10,64(10,16-11,12) | 11,28(10,91-11,66) | 11,87(11,39-12,35) | >0,05 |
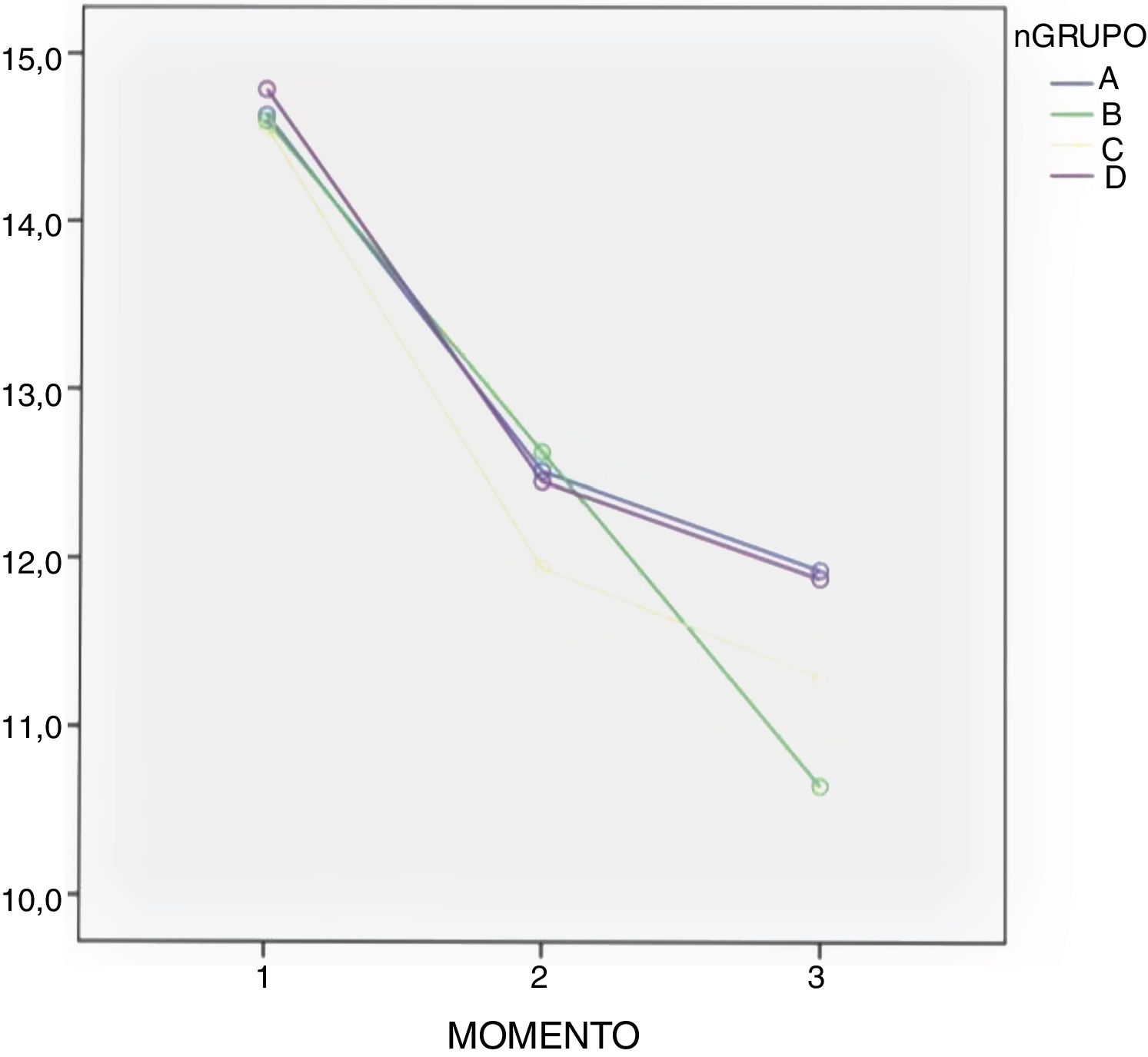
En todos los grupos se observó un descenso en los valores de Hb medida a las 24 y 48h de la cirugía sin que hubiera diferencias significativas según el test de comparaciones múltiple de Bonferroni entre los grupos (tabla 3 y fig. 2).
Un total de 10 pacientes fueron transfundidos, 2 en el grupo A (3%), 3 en el grupo C (3,4%), uno en el grupo D (1,8%) y 4 en el grupo control (grupo B) (5,3%), sin existir diferencias estadísticamente significativas entre grupos (p=0,748).
La estancia media hospitalaria fue de 5,4±3,1 días siendo significativamente mayor (p<0,001) en el grupo control (grupo B) 6,85+4,03 días. En el grupo A fue de 5,65+2,88 días, en el grupo C de 5,59+2,65 días, y en el grupo D de 5,43+3,19 días.
Solo un paciente en el grupo A tuvo una embolia pulmonar que ocurrió a las 72h después de la cirugía y se resolvió sin complicaciones.
DiscusiónLa administración de TXA en la artroplastia total de cadera se ha popularizado en los últimos años ya que ha demostrado ser una estrategia efectiva para disminuir la pérdida de sangre y la necesidad de transfusiones sanguíneas2,3. Presentamos los resultados de la administración de TXA por diferentes vías en 285 artroplastias primarias de cadera.
Continúa siendo un punto de debate la forma de administración. Múltiples ensayos clínicos comparan la vía oral con las combinación de la vía tópica e intravenosa3; como se detalla en un metaanálisis realizado por Gianakos et al. en 20182. La mayoría de los estudios respaldan el uso de la terapia combinada sobre la monoterapia, sin embargo, no hay ningún estudio que analice la terapia combinada frente a una administración tópica. Luo et al. comparan la administración de TXA de manera tópica, oral e intravenosa, concluyendo que la vía oral es equivalente al resto de vías de administración en la eficacia como método de control del sangrado10. Estas mismas conclusiones han sido apoyadas por otros autores7, y en nuestro estudio tampoco encontramos diferencias en la pérdida sanguínea y de Hb entre los 3 grupos en los que se administró TXA. También hemos observado un descenso medio de la Hb en todos los grupos, si bien esta fue mayor en el grupo control (grupo B) como detallamos en la figura 2. Se hipotetiza que la concentración terapéutica en el sitio de la hemorragia puede ser menor cuando se utiliza la administración intravenosa por la distribución del TXA en la circulación sistémica2, por lo que podría tener mayor eficacia en el control del sangrado la vía tópica. Sin embargo, no hay estudios que demuestren esta teórica ventaja de la administración tópica de TXA.
Respecto al momento de administración y la posología, existen diferentes protocolos con dosis que varían entre 0,5 y 3g de TXA2,7,11–14. En nuestro centro el protocolo intravenoso consistió en la administración de 1,5g de TXA en bolo previo a la incisión y 1,5g de TXA en infusión continua durante la cirugía, y cuando se optó por realizarlo de manera tópica se administró 2,5g de TXA sin diluir al finalizar la cirugía previo al cierre, consiguiendo de esta manera una máxima concentración de TXA en el volumen articular de la cadera.
Se ha descrito que el TXA, por su papel antifibrinolítico presenta la posibilidad teórica de aumentar el riesgo de tromboembolismo2. No se ha demostrado que el riesgo de tromboembolismo venoso aumente con el TXA, pero se aconseja considerar los antecedentes del paciente y factores de riesgo al elegir la vía de administración y la dosis2. En nuestro estudio solo un paciente del grupo de administración tópica presentó un tromboembolismo pulmonar a las 72h de la cirugía que se resolvió con tratamiento médico, evento que sucedió en una paciente sin factores de riesgo asociados para TEP.
En el metaanálisis realizado por Gianakos et al.2 se evidencia que el TXA reducía el número de transfusiones por pacientes en 0,78 unidades. En nuestro estudio no hemos encontrado diferencias en cuanto a la necesidad de transfusión comparando con el grupo de no administración de TXA; sin embargo, sí encontramos diferencias en cuanto a la estancia hospitalaria, siendo mayor en el grupo de no administración de TXA con una media de 6,85±4,03 días en comparación con los grupos donde se administró de forma tópica (5,65±2,88 días), los de administración intravenosa (5,59±2,65 días) y los de administración combinada (5,43±3,19 días).
LimitacionesEste estudio tiene una serie de limitaciones. Primero, por ser un estudio de carácter descriptivo no podemos contar con un alto nivel de evidencia científica. Por otro lado, presenta como limitación el hecho de no considerar el efecto de la posible hemodilución cuando calculamos la pérdida de sangre. Además, debido a lo infrecuente de las transfusiones y los eventos tromboembólicos, este estudio no tiene el poder suficiente para encontrar diferencias entre los grupos.
ConclusionesLa administración de TXA por vía tópica, intravenosa o combinada proporciona reducciones equivalentes en la pérdida de sangre y Hb tras la artroplastia total primaria de cadera comparada con la no administración. Supone un procedimiento seguro y sencillo, que consideramos que debe formar parte del procedimiento de rutina en el manejo perioperatorio del paciente que va a ser sometido a una artroplastia de cadera. Es el equipo quirúrgico quien, en base a las comorbilidades y características del paciente, determinará la mejor vía de administración.
Conflicto de interesesLos autores declaran no tener ningún conflicto de interés.