La inestabilidad glenohumeral recurrente es poco frecuente a partir de la cuarta década de la vida y presenta diferencias respecto de la del paciente más joven.
ObjetivoComparar las lesiones y las complicaciones postoperatorias de una población de 40 años o más intervenida de inestabilidad glenohumeral respecto a un grupo control más joven.
Material y métodosSe procedió a la revisión retrospectiva de los pacientes intervenidos mediante cirugía artroscópica de inestabilidad glenohumeral desde 1999 hasta 2011. Se realizó un seguimiento medio de 64 meses.
El grupo principal estaba constituido por todos los pacientes de 40 años o más intervenidos en el periodo de estudio (n=21), el cual fue comparado con un grupo control de pacientes más jóvenes seleccionado aleatoriamente con un tamaño similar (n=27).
ResultadosEn el grupo de los mayores, la media de edad fue de 54 ± 11,86 años, mientras que en el grupo de menor edad fue de 26 ± 5,80 años.
No se encontraron diferencias entre ambos grupos respecto a la presencia de lesión del labrum, lesión de Hill-Sachs y lesión de Bankart óseo (p>0,05). La lesión del manguito de los rotadores fue 7,3 veces (IC del 95%, 2,5-21,6) más frecuente en el grupo de mayor edad (81%) respecto los de menor edad (p<0,05). En cambio, las complicaciones neurológicas posteriores a la luxación no fueron más frecuentes en dicho grupo (p>0,05).
No se encontró asociación entre las complicaciones postoperatorias y la edad agrupada según el diseño (p>0,05).
ConclusionesLa inestabilidad glenohumeral anteroinferior recurrente después de la cuarta década de la vida presenta con frecuencia lesión del manguito de los rotadores. El tratamiento artroscópico de la inestabilidad fue eficaz, sin presentar mayores complicaciones postoperatorias.
Recurrent shoulder dislocation is infrequent after forty years and presents different injuries than younger patients.
ObjectiveTo compare injuries and complications after surgery between one group older than forty years of age and another younger group.
Material and methodsA review was made o all patients who had undergone arthroscopic surgery due to glenohumeral instability from 1999 until 2011. The mean follow-up was 64 months.
The case group consisted of all patients older than 40 years at the time of the surgery (n=21), which was compared with a similar sized control group of randomly selected younger patients (n=27).
ResultsThe mean age in the older group was 54 years (SD 11.86), while it was 26 years (SD 5.80) in the younger group.
No differences were founded between both groups in labrum injury, Hill-Sachs injury, and bone Bankart lesion (P>.05). Rotator cuff tears were 7.3 times (95% CI; 2.5-21.6) more frequent in the older group (81%) compared to the younger group (P<.05). However, neurological injuries after dislocation were not more frequent in this group.
There was no significant difference between the complications after surgery and the age according to the design (P>.05).
ConclusionsAnterior recurrent dislocation after forty years of age is usually associated with rotator cuff tears. Arthroscopic treatment of instability was effective with no more postoperative complications.
La inestabilidad glenohumeral se hace recurrente frecuentemente tras el primer episodio de luxación en el paciente joven1. A partir de la cuarta década de la vida, disminuye la incidencia de recidiva, oscilando entre 0-16%2, siendo menos frecuente a mayor edad, tan solo 5-6% en mayores de 60 años3.
La luxación inicial en jóvenes conlleva lesiones del complejo capsulobral. A edades más avanzadas, con frecuencia se asocian lesiones del manguito, así como una mayor incidencia de lesiones neurológicas4.
Araghi afirma que todos los pacientes mayores de 40 años con inestabilidad recurrente presentan lesión del labrum anteroinferior, asociando entre un 35 y un 100% lesión del manguito de los rotadores4. Otros autores encontraron lesión del manguito y de la cápsula anterior en todos los casos5.
Stayner sugiere que las luxaciones después de la cuarta década suelen asociar con mayor frecuencia lesiones neurológicas, tratándose en la mayoría de los casos de neuroapraxia del nervio axilar6. Toolanen encontró alteraciones en el electromiograma en un 65% de los pacientes de más 40 años que sufrieron luxación glenohumeral7.
En los pacientes de edad avanzada, las luxaciones repetidas con frecuencia producen lesiones en el manguito, el cual desempeña un importante papel como estabilizador dinámico de la articulación del hombro, por lo que se ha planteado la especial relevancia de la reparación del mismo en el tratamiento de la inestabilidad glenohumeral5,8,9.
El objetivo del presente estudio es comparar las lesiones y complicaciones postoperatorias en una población de 40 años o más intervenidos mediante artroscopia de inestabilidad glenohumeral, respecto a un grupo control menor de 40 años.
Material y métodosDiseñoSe ha realizado un estudio de cohortes retrospectivo de las inestabilidades glenohumerales intervenidas. El periodo de estudio fue desde enero del 1999 hasta enero del 2011, con un seguimiento mínimo de 12 meses, y una media de 64 meses.
Los criterios de inclusión fueron pacientes con clínica de inestabilidad glenohumeral recidivante que, ante el fracaso el tratamiento rehabilitador durante al menos 6 meses, fueron tratados con cirugía artroscópica.
Se excluyeron las fracturas de extremo proximal de húmero (excepto lesión de Hill-Sachs) y las fracturas de glena de más del 30%, luxaciones inveteradas, lesiones neurológicas previas a la luxación, cirugía abierta.
Además, todos los pacientes fueron estudiados con resonancia magnética o artrorresonancia preoperatoria. Se realizó una ecografía en los casos en que se sospechó lesión tendinosa, aunque el criterio de inclusión fue clínico.
De acuerdo con estos criterios, se estratificó a los pacientes en 2 grupos, según la edad que tenían en el momento de la cirugía. El grupo principal estaba constituido por todos los pacientes de 40 años o más intervenidos en el periodo de estudio (n=21), el cual fue comparado con un grupo control de pacientes menores de 40 años seleccionado aleatoriamente con un tamaño similar (n=27).
Las variables que se estudiaron en cada grupo fueron: edad, sexo, ocupación, deporte, lateralidad, dominancia, luxaciones previas a la cirugía, reducción hospitalaria, lesiones capsulolabrales, lesiones del manguito de los rotadores, tratamiento quirúrgico, complicaciones postoperatorias y reintervenciones.
Recogida y análisis de datosLa recogida de datos se realizó mediante historia clínica electrónica y entrevista clínica. El análisis estadístico se realizó con el programa SPSS 19.0. Las medias se compararon con la prueba de la t Student para variables con distribución normal y con la prueba no paramétrica de U de Mann-Whitney cuando no la cumplieron. Las frecuencias fueron comparadas con la prueba de la ji al cuadrado, o test exacto de Fisher cuando las frecuencias esperadas menores a 5 fueron más del 20%.
Técnica quirúrgicaLos pacientes fueron intervenidos y seguidos por cirujanos dedicados a la cirugía artroscópica. La intervención se llevó a cabo bajo anestesia general, asociando bloqueo interescalénico en la mayoría de los casos. La posición empleada fue en decúbito lateral con el brazo en tracción simple con 3kg. El abordaje se realizó por los portales anterior (trabajo), posterior (visión) y anterosuperior (visión y trabajo). Las lesiones capsulolabrales fueron tratadas mediante despegamiento, reinserción del labrum y plicatura capsular con anclaje-sutura. Las desinserciones del manguito fueron reparadas bien mediante sutura directa o reanclaje, en función del tipo de lesión. Generalmente, los pacientes estuvieron ingresados 24 h para control del dolor. Las revisiones en consulta se realizaron a la tercera semana, sexta semana, tercer mes y quinto mes postoperatorio.
Protocolo rehabilitadorEn las primeras 3 semanas se mantuvo la inmovilización con cabestrillo, siendo retirado para el aseo, ejercicios de flexo-extensión de codo y movimientos pendulares de hombro. Entre la 3.a y la 6.a semana, se iniciaron la retirada intermitente del cabestrillo, ejercicios pasivos y activos asistidos. En los casos en que se reparó el manguito, esta fase se retrasó hasta la 5.a-6.a semana. A partir de la 6.a semana, se comenzó con ejercicios activos no asistidos. En torno a la 10-12.a semana, se inició la fase de fortalecimiento muscular. A partir del quinto mes postoperatorio, se retomó la actividad deportiva y laboral habitual.
ResultadosAnálisis descriptivo de la muestraEn el grupo de 40 años o más la media ± desviación estándar de edad fue de 54 ± 11,86 años, mientras que en el grupo de jóvenes fue de 25,92 ± 5,80 años.
Se encontró una distribución asimétrica del sexo por grupo de edad. En el grupo de mayor edad fueron más frecuentes las mujeres (61,9%), mientras que en el grupo control fueron los varones (70,40%); dichas diferencias tuvieron significación estadística (p<0,05).
El lado afectado con más frecuencia fue el derecho en ambos grupos, que en la mayoría de los casos se correspondía con el dominante.
En el grupo de mayores, un 72% de los pacientes tuvieron una luxación traumática inicial y requirieron una reducción hospitalaria. Sin embargo, en el grupo de menor edad, el 60% tuvo una luxación traumática inicial y solo en el 31% fue necesaria una reducción en el medio hospitalario. La reducción hospitalaria fue 2,14 veces (IC del 95%, 1,18-3,89) más frecuente en el grupo de mayor edad (p<0,05).
Se encontraron diferencias significativas en el número de luxaciones previas a la cirugía, siendo mayor en el grupo de jóvenes (p<0,001).
La lesión del manguito de los rotadores fue 7,3 veces (IC del 95%, 2,5-21,6) más frecuente en el grupo de mayor edad (81%) respecto el grupo control (11,10%), p<0,0001. En los mayores de 40 años, se realizó una reparación de la lesión tendinosa en el 50% de los casos; mientras que en el 31% restante se optó por una regularización de la lesión, dado que presentaban roturas de espesor parcial con escasa sintomatología atribuible a la misma. La media de tendones afectados para dicho grupo fue 1 (rango intercuartílico 0,5-2) (tabla 1).
No se encontraron diferencias entre ambos grupos respecto a la presencia de lesión del complejo capsulolabral, lesión de Hill-Sachs, lesión de Bankart óseo y lesión de SLAP (p>0,05) (tabla 1).
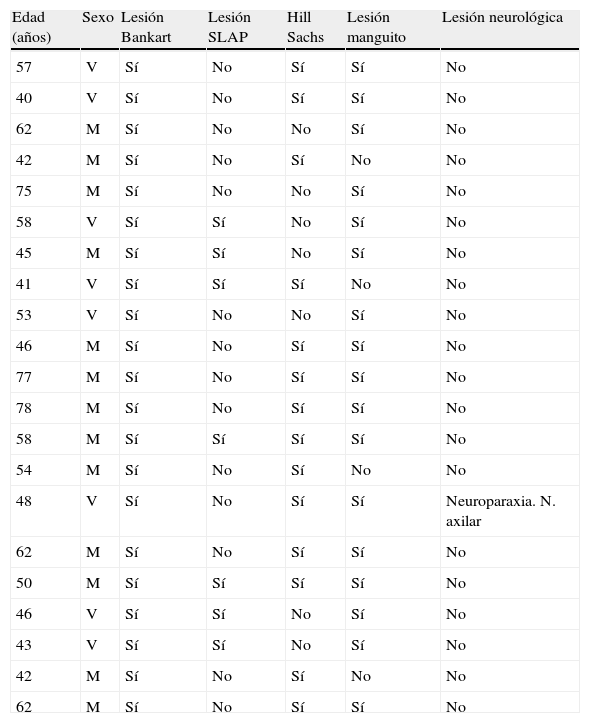
Lesiones en el grupo de 40 años o más
| Edad (años) | Sexo | Lesión Bankart | Lesión SLAP | Hill Sachs | Lesión manguito | Lesión neurológica |
| 57 | V | Sí | No | Sí | Sí | No |
| 40 | V | Sí | No | Sí | Sí | No |
| 62 | M | Sí | No | No | Sí | No |
| 42 | M | Sí | No | Sí | No | No |
| 75 | M | Sí | No | No | Sí | No |
| 58 | V | Sí | Sí | No | Sí | No |
| 45 | M | Sí | Sí | No | Sí | No |
| 41 | V | Sí | Sí | Sí | No | No |
| 53 | V | Sí | No | No | Sí | No |
| 46 | M | Sí | No | Sí | Sí | No |
| 77 | M | Sí | No | Sí | Sí | No |
| 78 | M | Sí | No | Sí | Sí | No |
| 58 | M | Sí | Sí | Sí | Sí | No |
| 54 | M | Sí | No | Sí | No | No |
| 48 | V | Sí | No | Sí | Sí | Neuroparaxia. N. axilar |
| 62 | M | Sí | No | Sí | Sí | No |
| 50 | M | Sí | Sí | Sí | Sí | No |
| 46 | V | Sí | Sí | No | Sí | No |
| 43 | V | Sí | Sí | No | Sí | No |
| 42 | M | Sí | No | Sí | No | No |
| 62 | M | Sí | No | Sí | Sí | No |
M: mujer; N: nervio; V: varón.
Todos los pacientes presentaron lesión del labrum, realizándose la reinserción del mismo en 100% de los casos, la media de anclajes utilizados fue 3 en ambos grupos.
La lesión SLAP se encontró en 7 pacientes del grupo de mayor edad y en 3 del grupo de menor edad. En 7 casos, se trataba de una lesión tipo v y en 3 casos lesión tipo i. Las lesiones tipo v fueron tratadas mediante reinserción con anclajes (tabla 1).
Respecto a las complicaciones posteriores a la luxación, no hubo diferencias estadísticamente significativas entre ambos grupos. El único caso fue un paciente de 48 años con neuroapraxia del nervio axilar consecuencia de la luxación; como secuelas, presentó hipoestesia en la región lateral del hombro y déficit motor para la abducción del hombro 4/5 (tabla 1).
Análisis de las complicacionesNo se encontró asociación entre las complicaciones postoperatorias y la edad agrupada según el diseño. No obstante, la potencia estadística obtenida con este tamaño muestral para la asociación estudiada fue baja.
Las complicaciones posteriores a la cirugía se clasificaron en mayores si requirieron reintervención y en menores si esta no fue necesaria.
Entre las complicaciones mayores, hubo un caso de infección posquirúrgica en el grupo de mayor edad, que requirió lavado artroscópico y antibioterapia por vía intravenosa específica. Además, en 3 pacientes del grupo de jóvenes fue necesaria la reintervención por dolor y rigidez, realizándose artrólisis artroscópica. En 2 casos, fue necesaria la extracción de implantes metálicos que protruían.
Dentro de las complicaciones menores, 2 pacientes presentaron sensación de inestabilidad sin llegar a la reluxación. En ningún caso fue necesaria la reintervención.
Analizando los factores pronósticos, no se encontraron diferencias en las complicaciones al compararlas por los grupos de edad del diseño (p>0,05): 13,6% en > 40 años y 19,2% en<40 años, o por el sexo (p>0,05): 7,4% en varones y 9,5% mujeres. Tampoco hubo diferencias con significación estadística (p>0,05) en las complicaciones en relación con el número de luxaciones previas a la cirugía, el 0% cuando tuvieron más de 3 luxaciones y el 13,8% en los que tuvieron menos de 3.
Los pacientes que no requirieron reducción hospitalaria no desarrollaron más complicaciones 12,5%, respecto a los que sí se realizó 4,2%, (p>0,05).
DiscusiónLa inestabilidad glenohumeral recurrente es una entidad poco frecuente a partir de la cuarta década de la vida2,3, característicamente presenta unas lesiones distintas de las del paciente joven10,11, por lo que, el manejo diagnóstico y terapéutico debe ser específico.
Entre la cuarta y la sexta décadas de la vida se inicia un proceso degenerativo de los tendones del manguito12, motivo por el cual son más vulnerables a las lesiones13,14. El manguito funciona como el principal estabilizador dinámico de la articulación del hombro15 y las lesiones de este están implicadas en la inestabilidad glenohumeral15-19. Estudios in vitro han demostrado que la lesión de 2 tendones del manguito desempeña un papel importante en la recurrencia de la inestabilidad20. Algunos autores han publicado lesiones del manguito en el 100% de los pacientes con luxación recurrente4,5.
Voight sugiere la edad y el número de reluxaciones como factores de riesgo de lesión del manguito8. Porcellini propone una asociación entre el número de reluxaciones y lesiones del manguito especialmente a partir de las 7 luxaciones en pacientes entre los 40-60 años; en cambio, dicha asociación no existía con la lesión de Bankart y de la cápsula16.
En nuestra serie, el 81% de los pacientes mayores presentó lesión tendinosa, siendo 7,3 veces más frecuente respecto a los de menor edad (11,10%) (p<0,05). Sin embargo, no se encontraron diferencias para otras lesiones. Tampoco se encontró asociación entre el número de luxaciones previas a la cirugía y la lesión tendinosa o de Bankart.
Dada la elevada incidencia de lesión tendinosa en la luxación glenohumeral en pacientes de edad avanzada, son esenciales la exploración física y el estudio preoperatorio14, con el fin de realizar una correcta planificación quirúrgica9.
Las lesiones neurológicas tras luxación anteroinferior de hombro son más frecuentes en los pacientes de mayor edad7; siendo las lesiones vasculares muy raras a cualquier edad21. En ocasiones, una lesión neurológica del plexo braquial puede coincidir con una rotura masiva del manguito, enmascarando dicha lesión y retrasando el tratamiento de la misma. Esta entidad fue descrita por primera vez por González22 y posteriormente denominada por Groh como «tríada terrible del hombro»23.
Ningún paciente de nuestra serie presentó lesiones vasculares posteriores a la luxación y solo uno del grupo de mayor edad presentó neuroapraxia del nervio axilar. No se encontraron diferencias con significación en las complicaciones neurovasculares tras luxación entre ambos grupos de edad, contradiciendo lo establecido en la bibliografía6,7.
El tratamiento de la inestabilidad glenohumeral anteroinferior ha experimentado una evolución progresiva en las últimas décadas; en este desarrollo, se han propuesto múltiples técnicas tanto abiertas5 como artroscópicas24,25.
Voight propone la reparación del labrum y la lesión del manguito en pacientes activos por debajo de los 60 años; en cambio, sugiere que sería suficiente con la reparación tendinosa en pacientes mayores de 60 años con menor actividad física8. Neviaser afirma que la reparación del manguito y de la cápsula sería suficiente para restaurar la estabilidad del hombro5.
Respecto a los resultados, Maier ha publicado idénticos resultados de reluxación en jóvenes respecto a los pacientes de mayor edad, presentando estos últimos peores resultados funcionales26. Otros autores sostienen que los resultados funcionales y el dolor crónico residual mejoran en los casos en que se asocia la reparación del manguito27. Rapariz afirma que el resultado funcional está directamente influenciado por las lesiones del manguito en el plano sagital, especialmente cuando se afectan las estructuras del pilar anterior28.
Aunque la reparación exclusiva del manguito se ha planteado como una opción de tratamiento de la inestabilidad glenohumeral en pacientes de edad avanzada5,11, la mayoría de los autores recomiendan asociarla a la reparación capsulolabral8,16,28–30.
En nuestra experiencia, la reparación artroscópica tuvo un resultado excelente en la restauración de la estabilidad, dado que en ningún caso hubo reluxación. Respecto a las complicaciones postoperatorias, la más frecuentes fueron la limitación de la movilidad y el dolor, siendo necesaria la reintervención en 3 pacientes del grupo de menor edad.
La edad, el género y las luxaciones previas no se asociaron a mayor incidencia de complicaciones postoperatorias, además no se encontró ningún factor de riesgo para el desarrollo de las mismas.
Entre las limitaciones de nuestro estudio, cabe destacar el tamaño limitado de la muestra, con una potencia estadística baja. Esto es debido a que la inestabilidad recurrente de hombro es una entidad poco frecuente a partir de la cuarta década. Además, no se realizó una evaluación de los resultados funcionales, dado que no se encontraba entre los objetivos del estudio.
ConclusionesA partir de la cuarta década de la vida, los pacientes con luxación recidivante de hombro presentan con frecuencia lesión del manguito de los rotadores; sin embargo, no desarrollan mayores complicaciones neurológicas después de la luxación.
El tratamiento artroscópico de la inestabilidad recurrente en mayores de 40 años mediante reanclaje de labrum y plicatura capsular es eficaz en la restauración de la estabilidad de la articulación, sin encontrar mayor incidencia de complicaciones postoperatorias.
Nivel de evidenciaNivel de evidencia iii.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Al servicio de Cirugía Ortopédica y Traumatología de Alcorcón.