La esquizofrenia es un trastorno complejo caracterizado por una amplia gama de síntomas, entre los que se encuentran los síntomas positivos (por ejemplo, delirios, alucinaciones) y negativos (apatía, abulia), que se asocian con un aumento de la morbilidad médica y una mortalidad temprana1. La bibliografía actual describe sus orígenes como un trastorno genético y ambiental, en el que las complicaciones obstétricas son un factor de riesgo importante2. Tradicionalmente, las complicaciones obstétricas se han clasificado y cuantificado como una entidad homogénea (es decir, una variable dicotómica con respecto a su presencia o ausencia). Sin embargo, en un estudio previo se evidenció su heterogeneidad3: distintos patrones de complicaciones obstétricas se asociaron con diferentes pesos al nacer, cuyo factor ha demostrado tener diferentes repercusiones cognitivas4 y metabólicas5. Entre estas repercusiones se encuentra que la presencia de dificultades en el parto se ha asociado con un mayor riesgo de presentar psicosis en la descendencia6. También se ha sugerido que los genes involucrados en la función neurovascular o regulados por la hipoxia que interactúan con la presencia de complicaciones obstétricas graves pueden aumentar el riesgo de esquizofrenia7.
El objetivo de este estudio radica en evaluar si diferentes patrones de complicaciones obstétricas están relacionados con un patrón clínico específico en pacientes estables diagnosticados de esquizofrenia.
Un total de 98 personas con un diagnóstico de esquizofrenia y predominancia de síntomas negativos formaron parte de un estudio transversal multicéntrico. Las complicaciones obstétricas se evaluaron con la escala Lewis-Murray; como sugirieron Cannon et al.2 y tras un estudio previo3, la muestra se estratificó en 3 subgrupos: por un lado, 2 grupos de pacientes que presentaron complicaciones durante el embarazo (un grupo con complicaciones durante el período gestacional y el otro caracterizado por presentar anormalidades en el desarrollo y crecimiento fetal); por el otro, pacientes que habían nacido en un contexto de dificultades durante el parto (ya sea por ruptura prematura de membranas o antes del parto, por parto de más 36 horas, por prolapso del cordón umbilical, cesárea complicada, o por presentación fetal anormal, uso de fórceps, o incubación durante más de 4 semanas).
La evaluación clínica se realizó con la escala de síntomas positivos y negativos de la esquizofrenia (PANSS, por sus siglas en inglés), con la escala breve de síntomas negativos (BNSS) y con la escala de depresión de Calgary para la esquizofrenia (CDSS, por sus siglas en inglés). Para comparar proporciones, se usaron la prueba t de Student para muestras no emparejadas, la U de Mann-Whitney o la χ2. Se utilizó la versión 23.0 del SPSS.
Todos los comités de ética de la investigación aprobaron el estudio.
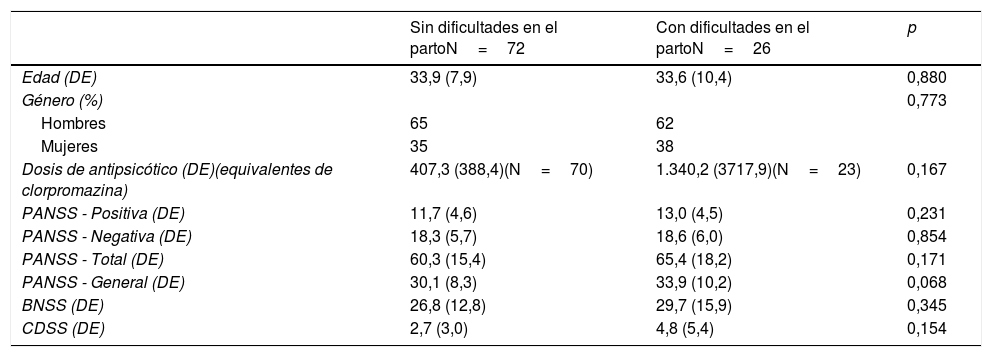
En el presente estudio, los pacientes se agruparon en aquellos con dificultades en el parto (N=26) y aquellos sin dificultades (N=72). No se encontraron diferencias significativas en las variables demográficas ni clínicas generales (véase tabla 1). Sin embargo, se encontraron diferencias significativas en 3 ítems específicos de la subescala de psicopatología general de la PANSS, con diferencias significativas en «ansiedad»: pacientes con dificultades en el parto (3,1; DE 1,2) y sin dificultades (2,4; DE 1,0) (p=0,003); «sentimientos de culpa»: media en pacientes con dificultades (2,5; DE 1,4) y sin dificultades (1,7; DE 1,1) (p=0,003); y «contenido del pensamiento inusual»: media en el grupo con dificultades en el parto (2,3; DE 1,2) y sin dificultades (1,7; DE 1,1) (p=0,03). También se evidenciaron diferencias significativas en 2 elementos específicos de la CDSS; en las «ideas culpables de referencia»: media en pacientes con dificultades en el parto (0,5; DE 0,7) y sin dificultades (0,2; DE 0,4) (p=0,001); y en la «culpa patológica»: media en pacientes con dificultades (0,6; DE 0,8) y sin dificultades (0,2; DE 0,4) (p=0,002).
Presencia de dificultades en el parto y características demográficas y clínicas
| Sin dificultades en el partoN=72 | Con dificultades en el partoN=26 | p | |
|---|---|---|---|
| Edad (DE) | 33,9 (7,9) | 33,6 (10,4) | 0,880 |
| Género (%) | 0,773 | ||
| Hombres | 65 | 62 | |
| Mujeres | 35 | 38 | |
| Dosis de antipsicótico (DE)(equivalentes de clorpromazina) | 407,3 (388,4)(N=70) | 1.340,2 (3717,9)(N=23) | 0,167 |
| PANSS - Positiva (DE) | 11,7 (4,6) | 13,0 (4,5) | 0,231 |
| PANSS - Negativa (DE) | 18,3 (5,7) | 18,6 (6,0) | 0,854 |
| PANSS - Total (DE) | 60,3 (15,4) | 65,4 (18,2) | 0,171 |
| PANSS - General (DE) | 30,1 (8,3) | 33,9 (10,2) | 0,068 |
| BNSS (DE) | 26,8 (12,8) | 29,7 (15,9) | 0,345 |
| CDSS (DE) | 2,7 (3,0) | 4,8 (5,4) | 0,154 |
BNSS: escala breve de síntomas negativos; CDSS: escala de depresión de Calgary para la esquizofrenia; DE: desviación estándar; PANSS: escala de síntomas positivos y negativos de la esquizofrenia.
Dado que durante la gestación y el período perinatal la maduración cerebral es extremadamente sensible y se han evidenciado diferencias significativas según el género8, incluimos esta variable como un posible factor de confusión. Se llevó a cabo un análisis general del modelo lineal con los elementos significativos como variables dependientes, con el género y la presencia de dificultades en el parto (variable dicotómica sí/no) como variables independientes. Al considerar la psicopatología general total de la PANSS —y específicamente la «ansiedad», «sentimientos de culpa» e «inusual contenido del pensamiento»— junto con la sintomatología total de la CDSS y las «ideas culpables de referencia» y «culpa patológica» como variables dependientes, se asociaron significativamente con la presencia de dificultades en el parto (psicopatología general total de la PANSS p=0,05; ansiedad p=0,002; sentimientos de culpa p=0,003; contenido de pensamiento p=0,025; total de la CDSS p=0,017; ideas culpables de referencia p=0,002 y culpa patológica p=0,002) tras ajustar a través de la corrección de Bonferroni para la comparación múltiple. El género se asoció significativamente solo en la puntuación total de la psicopatología general de la PANSS (p=0,011) y específicamente con la ansiedad (p=0,026).
Los resultados confirman que un patrón específico de complicaciones obstétricas, como son las dificultades en el parto, se asocia con la presencia de sintomatología clínica más grave —principalmente depresiva— con un nivel de significación específica en los síntomas de culpabilidad, en una muestra de personas diagnosticadas de esquizofrenia. Siguiendo la metodología de un estudio previo, se analizó la sintomatología depresiva según 2 factores diferenciados surgidos a partir de la escala CDSS: los sentimientos de desesperanza y los sentimientos de culpa9. Los sentimientos de culpa se correlacionaron positivamente con la puntuación general de la PANSS y se interpretaron como un factor cognitivo, de modo que en nuestra muestra ambas medidas se asociaban con las dificultades en el parto. Asimismo, estos síntomas también se han relacionado con un mayor riesgo de psicosis basado en un modelo de interacción gen*ambiente que sugiere la importancia de la hipoxia derivada de un parto problemático7.
Según previos estudios, la cesárea, otra de las complicaciones obstétricas consecuencia de la presencia de dificultades en el parto, se ha asociado con un menor rendimiento cognitivo6. Una limitación importante del presente estudio radica en que los pacientes se agruparon de acuerdo con el hecho de haber presentado o no complicaciones obstétricas según 3 subcategorías. De este modo, la presencia de alguno de los tipos de complicación obstétrica mencionados no excluyó la presencia de otras posibles complicaciones (el haber presentado complicaciones obstétricas de alguno de los otros 2 grupos estudiados), por lo que otros factores descritos podrían haber condicionado los resultados3.
Nuestros resultados confirman que las complicaciones obstétricas son una entidad heterogénea implicada en la esquizofrenia, por lo que su especificación y estudio podría ayudar a comprender la compleja heterogeneidad clínica de la enfermedad.
FinanciaciónLos autores agradecen el apoyo del Ministerio de Economía y Competitividad (PI14/00753; PI08/0208; PI11/00325; PI14/00612), Instituto de Salud Carlos III - Fondo Europeo de Desarrollo Regional, Unión Europea, Una manera de hacer Europa; al Centro de Investigación Biomédica en Red de salud Mental, CIBERSAM; al Programa CERCA/ Generalitat de Catalunya i Secretaria d’Universitats i Recerca del Departament d’Economia i Coneixement (2017SGR1355), al Departament de Salut de la Generalitat de Catalunya, en la convocatoria correspondiente al año 2017, con la concesión de subvenciones del Pla Estratègic de Recerca i Innovació en Salut (PERIS) 2016-2020, modalidad de proyectos de investigación orientados a la atención primaria, con el código de expediente SLT006/17/00345.
Se han seguido los protocolos y procedimientos de los centros para asegurar la confidencialidad de los pacientes.