La epidemia de COVID-19 ha creado un desafío sin precedentes en el sistema de salud, generando una demanda creciente. Alrededor del 5% de los pacientes diagnosticados con esta infección requieren ingreso a cuidados intensivos principalmente para soporte ventilatorio con ventilación mecánica por un síndrome de dificultad respiratoria aguda (SDRA) de moderado a grave. Las mortalidades reportadas pueden ser muy altas. Las dos principales causas de muerte en esta infección son la hipoxemia refractaria asociada al SDRA y el shock con insuficiencia orgánica múltiple. La oxigenación con membrana extracorpórea (ECMO) se ha utilizado en pacientes con hipoxemia refractaria sin respuesta a manejo con ventilación mecánica protectora, ventilación en posición prono y relajación muscular. La Organización Mundial de la Salud recomienda considerar ECMO en pacientes adultos y pediátricos con COVID-19 y SDRA refractario, si hay un equipo de expertos disponible.
MétodosSe utilizó la metodología de consenso formal para generar el Consenso ECMO en la infección SARS-CoV-2 con la mejor evidencia disponible. El desarrollo del consenso combina las técnicas de selección, síntesis, evaluación y gradación de la evidencia: formulación de la pregunta PICO [P - Paciente, Problema o Población. I - Intervención. C - Comparación, control. O - Outcome(s) (muerte)], estrategias de búsqueda sistemática y técnicas de síntesis (metaanálisis).
La evaluación de la calidad de la evidencia y la graduación de la fuerza de las recomendaciones se realizó con la estrategia GRADE, generando al final recomendaciones para los tópicos más relevantes del manejo del paciente con COVID-19 candidato a ECMO y por técnica de consenso formal (Delphi).
ResultadosEl consenso colombiano para pacientes con falla respiratoria grave asociada a COVID-19 proporciona un resumen de la evidencia sobre el uso de ECMO en insuficiencia respiratoria hipoxémica aguda grave asociada con la infección SARS-CoV-2, dando recomendaciones sobre sus indicaciones, contraindicaciones, consideraciones y la implementación del grupo ECMOred Colombia.
ConclusionesEl consenso colombiano de ECMO es un documento de guía y consulta para el manejo de pacientes con insuficiencia respiratoria aguda grave refractaria y disfunción cardiovascular asociada con COVID-19 candidatos para ECMO.
The COVID-19 epidemic has created an unprecedented challenge in the health system, generating increasing demand. About 5% of diagnosed patients require intensive care admissions, primarily for support with mechanical ventilation for a moderate to severe Acute Respiratory Distress Syndrome (ARDS). The reported mortalities can be very high. The two main causes of death in this type of infection are refractory hypoxaemia associated with ARDS and, shock with multiple organ failure. Extracorporeal Membrane Oxygenation (ECMO) has been used in patients with refractory hypoxaemia and without response to the management with protective mechanical ventilation, prone ventilation, and muscle relaxation. The World Health Organisation recommends considering ECMO in adult and paediatric patients with COVID-19 and severe refractory ARDS, if an expert team is available.
MethodsThe formal consensus methodology was used to generate the ECMO Consensus in the SARS-CoV-2 infection with the best available evidence. The development of the consensus combined the techniques of selection, synthesis, evaluation, and grading of the evidence: formulation of the PICO question [P - Patient, Problem or Population. I - Intervention. C - Comparison, control or comparator. O - Outcome(s) (e.g. pain, fatigue, nausea, infections, death)] question, systematic search strategies, synthesis techniques (meta-analysis). The evaluation of the quality of the evidence and the grading of the strength of the recommendations was carried out using the GRADE strategy.
ResultsThe Colombian ECMO consensus for patients with severe respiratory failure associated with COVID-19 provides a summary of the evidence for the use of extracorporeal oxygenation membranes in severe hypoxemic respiratory failure associated with this SARS CoV-2 infection, giving recommendations on its indications, contraindications, considerations, and the implementation of the ECMOred Colombia group.
ConclusionsThe Colombian ECMO consensus is a consultation and guide document for the management of patients with refractory severe acute respiratory failure and cardiovascular dysfunction associated with COVID-19 candidates for ECMO.
La COVID-19 es una enfermedad causada por el nuevo virus SARS-CoV-2 que apareció en diciembre de 2019 y ahora es una pandemia.
La epidemia por COVID-19 ha creado un desafío sin precedentes en el sistema de salud, generando una demanda creciente y con frecuencia avasalladora para los hospitales y las unidades de cuidado intensivo (UCI). Alrededor de un 5% de los pacientes diagnosticados requieren cuidado intensivo principalmente para soporte con ventilación mecánica por un síndrome de dificultad respiratoria aguda (SDRA) de moderado a grave. Las mortalidades reportadas pueden llegar a ser muy altas. En el informe de Cumming et al., en pacientes críticos en la ciudad de Nueva York, la mortalidad fue del 39%, pero en pacientes con edad avanzada y comorbilidad cardíaca o pulmonar, además de alteraciones en biomarcadores como IL-6 y dímero D, la mortalidad puede ser mucho mayor1. Richardson et al. han reportado una mortalidad del 76% en el grupo de mayores de 65 años2.
La mortalidad asociada al SDRA es explicada por hipoxemia refractaria, choque y falla orgánica múltiple asociada a la hipoxemia. La oxigenación con membrana extracorpórea (ECMO) ha sido utilizada en pacientes con hipoxemia refractaria y ausencia de respuesta al manejo con ventilación protectora, ventilación en posición prono y relajación muscular3. La Organización Mundial de la Salud (OMS) recomienda considerar ECMO en pacientes adultos y pediátricos con COVID-19 y SDRA severo refractario, si hay un equipo experto disponible4.
La ECMO en falla respiratoria refractaria se ha usado en centros especializados y su empleo se incrementó dramáticamente durante la pandemia de Influenza A H1N1 de 2009, donde se reportaron supervivencias de alrededor del 70% con su implementación5. En medio de esa pandemia, el estudio CESAR mostró que la remisión a un centro de referencia de ECMO se asoció con disminución de la mortalidad6. Sin embargo, el estudio tuvo críticas ya que aproximadamente la cuarta parte de los pacientes aleatorizados a ECMO no recibieron esta terapia (22/90); además, en el grupo control la adherencia a la ventilación mecánica protectora pudo no ser adecuada7. Después de este trabajo, el uso de la ECMO ha continuado creciendo en el mundo. Durante la epidemia del síndrome respiratorio del Oriente Medio causado por un tipo de coronavirus (MERS-CoV) en 2012, fue usada con la misma tasa de éxito8. En el 2018, Combes et al. publicaron el estudio EOLIA, un ensayo clínico controlado del uso de ECMO temprana versus terapia convencional incluyendo uso de ECMO de rescate. El estudio fue detenido tempranamente por «futilidad» y no encontró diferencias significativas entre el tratamiento ECMO temprana y el manejo médico convencional. Sin embargo, un 28% de los pacientes del grupo de tratamiento médico convencional requirieron ECMO de emergencia por deterioro clínico, teniendo una mortalidad del 57% versus el 34% del grupo ECMO temprana9. Un análisis bayesiano post-hoc encontró que era muy probable que el uso de ECMO temprana redujera la mortalidad en pacientes con SDRA severo refractario10. Al metaanalizar los estudios CESAR y el estudio EOLIA se encuentra una disminución de la mortalidad a 60 días, con una disminución absoluta del riesgo de muerte del 13% (34% vs. 47%) y un número necesario a tratar (NNT) de 7,69. La reducción relativa de la mortalidad fue del 27% (IC 95%: 8-42%)11. Es importante mencionar que también se encontró un aumento en el número de infecciones y sangrado en el grupo de tratamiento con ECMO11.
Epidemiología esperada de paciente con COVID-19 y ECMO en ColombiaCon base en las estimaciones de epidemias previas que llevan a SDRA grave, como fue el brote H1N1 en el 2009, se calcula que el requerimiento de ECMO sería de 2,6 casos por millón de habitantes5; durante la pandemia de MERS 2012 en el Oriente Medio, la necesidad de ECMO fue del 5,6% en los pacientes que requirieron ventilación mecánica invasiva12. Un comportamiento similar ha sido el porcentaje de requerimiento de ECMO en la epidemia COVID-19, pues según la experiencia inicial en China, la necesidad de ECMO estuvo alrededor del 2,8% de los pacientes con COVID-19 de UCI en ventilación mecánica13,. El grupo ECMOred Colombia cuenta con el personal, la tecnología y la experiencia para gestionar y dar respuesta a la demanda del servicio de membranas de oxigenación extracorpórea en la nación.
ECMOred Colombia. Los grupos de ECMO en el paísEl grupo ECMOred Colombia brinda accesoria y consulta telefónica dirigida de forma central y coordinada con el centro de ECMO de influencia en la región donde se requiera, y de acuerdo con la demanda de esta tecnología, ayuda en la gestión de la remisión al centro ECMO y/o a definir cómo puede llevarse a cabo el mejor proceso para contar con un equipo de transporte en ECMO que pueda ir a la institución donde se encuentra el paciente para iniciar la terapia en la UCI y ser trasladado al centro ECMO más cercano y con disponibilidad para aquellos pacientes con COVID 19 y SDRA grave refractario al manejo y/o con choque asociado a disfunción miocárdica.
Metodología del proceso para generar consenso y realización de la Guía ECMO ColombiaSe utilizó la metodología de consenso formal para generar el Consenso ECMO en la infección COVID-19 con la mejor evidencia disponible.
El desarrollo del consenso combinó las técnicas de selección, síntesis, evaluación y gradación de la evidencia: formulación de pregunta PICO, estrategias de búsqueda sistemática, técnicas de síntesis (metaanalizar). La evaluación de la calidad de la evidencia y la graduación de la fuerza de las recomendaciones se realizó con la estrategia GRADE («Grading of Recommendations, Assessment, Development and Evaluation»), generando al final recomendaciones para los tópicos más relevantes del manejo del paciente con COVID en ECMO, que en una siguiente fase fueron sometidas a técnica de consenso formal (Delphi) para llegar a un consenso de contexto nacional.
Descripción del procesoLas preguntas clínicas relevantes se establecieron por consenso del grupo de expertos en terapia ECMO. Las preguntas buscaron responder el papel de la terapia ECMO en la epidemia COVID-19 en Colombia, en aspectos relacionados como son: antecedentes, la epidemiología esperada; el uso de recurso, manejo óptimo y escalonado del SDRA y/o falla cardíaca aguda asociada a la COVID-19. ¿Cuál es la evidencia de la terapia ECMO?, ¿cuál es el momento de considerar remisión para ECMO de acuerdo con el recurso, carga de la enfermedad y tasa de ocupación de la UCI?, ¿cuándo iniciar la terapia?, ¿cuándo no se debería considerar esta terapia?, y ¿cuándo considerar desmontar la terapia ECMO por futilidad?
Descripción de las fasesSe hizo una convocatoria a los grupos de ECMO en Colombia a través del líder de cada uno de estos y se programó las líneas de trabajo y discusión.
En la primera ronda se hizo una discusión global del tema y se establecieron 3 grupos de trabajo así: el primero se encargó de los antecedentes de la terapia con ECMO y las experiencias en epidemias pasadas H1:N1 2009, MERS 2012 y experiencias actuales con COVID-19. El segundo grupo se encargó de las indicaciones de la terapia ECMO, contraindicaciones y consideraciones durante la epidemia de acuerdo con el recurso, carga de la enfermedad y requerimiento de UCI. El tercero se encargó de las recomendaciones de las sugerencias operativas para contactar el grupo de ECMO, definición de candidato, remisión y rescate in situ.
Formulación de preguntas y focos de atenciónSe hizo una formulación de las preguntas con la metodología PICO [Población, Intervención, Comparación y resultado final («outcome»)]: cada grupo generó entre 3 y 5 preguntas, las cuales fueron enviadas al asesor metodológico para la evaluación de viabilidad y ajustes.
En la segunda ronda se estableció una discusión y se seleccionaron las preguntas a desarrollar en la guía. Las preguntas se seleccionaron de acuerdo con la relevancia, viabilidad y grado de acuerdo general.
Después de la selección de las preguntas, fueron regresadas nuevamente a los subgrupos para que iniciaran el proceso de búsqueda y selección de la evidencia disponible. Esta búsqueda sistemática se llevó a cabo en las bases de datos PubMed, Embase y Google Scholar. Con el software RevMan 5.3 se hizo el metaanálisis de los estudios susceptibles de sintetizar y se resumió el tamaño del efecto; el riesgo de sesgos se valoró con la herramienta de valoración de estudios individuales de Cochrane. La evaluación de la evidencia de la utilidad de ECMO en el SDRA se realizó con el software GRADE pro-GDT; terminadas estas fases se formularon las recomendaciones específicas. Para el tópico de manejo óptimo del paciente en ventilación mecánica, la búsqueda encontró metaanálisis que resumía el tamaño del efecto; la calificación de la evidencia y la recomendación se hizo también con el software GRADE pro-GDT. Las demás preguntas se respondieron de acuerdo con la mejor evidencia disponible y los expertos de cada subgrupo fijaron una posición y unas propuestas de recomendación inicial. Luego, se procedió a una discusión general con el grupo completo y el asesor metodológico, y se establecieron los postulados finales.
Los postulados fueron sometidos a la metodología de consenso por el método Delphi, con cinco rondas de iteración hasta llegar a un consenso global de aceptación unánime de las recomendaciones. La medición del grado de acuerdo general se evaluó con una escala tipo Likert de 5 puntos (En total acuerdo=5 y en total desacuerdo=1). La consistencia interna de las recomendaciones por parte de cada uno de los expertos se midió con el estadístico alfa de Cronbach, el cual reportó un 83,3% (tablas 1 y 2).
Preguntas clínicas del Consenso ECMO Colombia, recomendación y presentación de la evidencia
| Pregunta | Recomendaciones |
|---|---|
| 1. En pacientes con síndrome de dificultad respiratoria aguda grave refractaria con sospecha o confirmación de COVID-19, ¿debería considerarse la oxigenación con membrana extracorpórea vs. continuar con el manejo estándar para disminuir la mortalidad a 60 días? | Los pacientes con COVID-19 que desarrollen hipoxemia o hipoperfusión refractaria al manejo médico convencional deben ser evaluados por un centro experto en ECMO. La terapia ECMO puede ser considerada de acuerdo con una cuidadosa evaluación del riesgo de muerte del paciente en terapia convencional, la probabilidad de beneficiarse de ECMO y la disponibilidad de recursos humanos y técnicos para aplicar la terapia de manera segura y apropiadaFuerte a favor |
| 2. En pacientes con síndrome de dificultad respiratoria aguda grave con sospecha o confirmación de COVID-19, ¿cuál es el tratamiento óptimo que deben recibir antes de considerar el uso de ECMO? | Se recomienda que los pacientes con síndrome de dificultad respiratoria aguda moderada a grave, con sospecha o confirmación de COVID-19, reciban ventilación pulmonar protectora de acuerdo con la estrategia ARDS-Net, sedación profunda y relajación muscular, ventilación prona además de prevención y manejo de la hipervolemiaFuerte a favorSe pueden considerar las maniobras de reclutamiento pulmonar en pacientes con hipoxemia refractaria como medida transitoria para mejorar la oxigenación; se alerta de sus posibles efectos deletéreos hemodinámicos y riesgo de barotraumaSe sugiere que en paciente con síndrome de dificultad respiratoria aguda grave con hipoxemia refractaria y donde esté el recurso disponible, reciba terapia con óxido nítrico inhalado como medida de estabilización y de prueba, mientras es contactado el grupo de ECMOPunto de buena práctica |
| 3. En pacientes con síndrome de dificultad respiratoria aguda grave refractaria con sospecha o confirmación de COVID-19, ¿cuáles son las indicaciones del uso de ECMO? | El consenso colombiano recomienda la utilización de ECMO con las indicaciones ELSO en el contexto de COVID-19, haciendo especial énfasis en la escogencia rigurosa de pacientes y teniendo en cuenta los recursos de cada institución y el nivel de alerta en el momento de la indicaciónPunto de buena práctica |
| Indicación ECMO VV, en pacientes sin compromiso hemodinámico o disfunción de otro órgano, o en casos de tiempo de ventilación mecánica menor de 7 días-PaO2/FiO2<80mmHg por 6h-PaO2/FiO2<50mmHg por 3h-pH<7,25 más PaCO2 >60mmHg por 6h | Con PaO2/FiO2>80mmHg en pacientes con disfunción orgánica y ventilación mecánica menor de 10 días conVentilación mecánica no protectora opH<7,20 y PaCO2>80mmHg, refractario al manejoPunto de buena práctica |
| 4. En pacientes con síndrome de dificultad respiratoria aguda grave refractaria con sospecha o confirmación de COVID-19, ¿qué pacientes deben considerarse de atención prioritaria para el inicio de la terapia? | Se sugiere que la consideración de la atención prioritaria para pacientes con síndrome de dificultad respiratoria aguda grave refractaria con sospecha o confirmación de COVID-19, dé prioridad a los pacientes con mayor probabilidad de supervivencia con independencia, autonomía y buena calidad de vida. Esta valoración se realiza utilizando la escala RESP y la evaluación de la fragilidadPunto de buena práctica |
| 5. En pacientes con síndrome de dificultad respiratoria aguda grave refractaria con sospecha o confirmación de COVID-19, ¿qué pacientes deben ser excluidos de indicación de terapia ECMO? | Se sugiere que pacientes con síndrome de dificultad respiratoria aguda grave refractaria con sospecha o confirmación de COVID-19 deben excluirse de la terapia ECMO de acuerdo con la muy baja probabilidad de beneficio con dicha intervención. Estos criterios incluyen contraindicaciones absolutas como son: un puntaje de fragilidad alto mayor de 4, falla orgánica múltiple con SOFA mayor de 12, enfermedad neurológica y pobre pronóstico neurológico, enfermedad cardiovascular, pulmonar, hepática o renal avanzada y la imposibilidad de implementar la terapia como es la contraindicación para transfusión y la anticoagulación. Además, se incluyen una serie de contraindicaciones relativas como son la edad, el índice de masa corporal mayor de 40, inmunocomprometidos, entre otras contraindicaciones relativas y absolutasPunto de buena práctica |
| 6. En pacientes con síndrome de dificultad respiratoria aguda grave refractaria con sospecha o confirmación de COVID-19, ¿cómo modifican la disponibilidad de recursos, carga de trabajo y porcentaje de ocupación las indicaciones de ECMO? | Se sugiere que los pacientes con síndrome de dificultad respiratoria aguda grave refractaria con sospecha o confirmación de COVID-19 sean considerados candidatos para terapia con ECMO de acuerdo con la probabilidad de beneficiarse de la terapia y de acuerdo con la disponibilidad de camas de UCIPunto de buena práctica |
| 7. En pacientes con síndrome de dificultad respiratoria aguda grave refractaria con sospecha o confirmación de COVID-19, ¿cuándo debería considerarse el desmonte del tratamiento de ECMO por futilidad terapéutica? | Se sugiere que los pacientes con síndrome de dificultad respiratoria aguda grave refractaria con sospecha o confirmación de COVID-19, a los cuales se les inició terapia con ECMO, sean reevaluados en forma periódica. Este soporte debe ofrecerse como una prueba limitada en el tiempo y ser explicada como tal a todas las partes implicadas desde el principio. Las decisiones de futilidad de la terapia deben ser individualizadas, basadas en una valoración multidisciplinaria que considera el contexto clínico, la evolución del paciente y las posibilidades objetivas de recuperación pulmonar y/o cardíaca. Otro punto para tener en cuenta es determinar la disponibilidad de los recursos por regiones, considerando situaciones de alta demanda; se sugiere una reevaluación a los 14-21 días para definir la prolongación de la terapia ECMO. Además, en casos complejos las decisiones pueden ser consultadas con el comité de ética institucional y también serán discutidas en el grupo de Consenso Nacional de ECMOred ColombiaPunto de buena práctica |
| 8. ¿Cómo debe realizarse el proceso de referencia y traslado de los pacientes con indicación de ECMO por COVID-19 en Colombia? | Se sugiere la consolidación de una comisión ECMOred Colombia conformada por los líderes de los grupos ECMO del país, la cual servirá para estandarizar los procesos de selección de los candidatos y definir el traslado, transporte y derivación al centro de ECMO más cercano con disponibilidad del recurso. Además, esta comisión servirá como órgano consultor al Gobierno nacional, aseguradoras e instituciones prestadoras de servicios en saludPunto de buena práctica |
Tabla general de resumen de las recomendaciones del Consenso ECMOred Colombia.
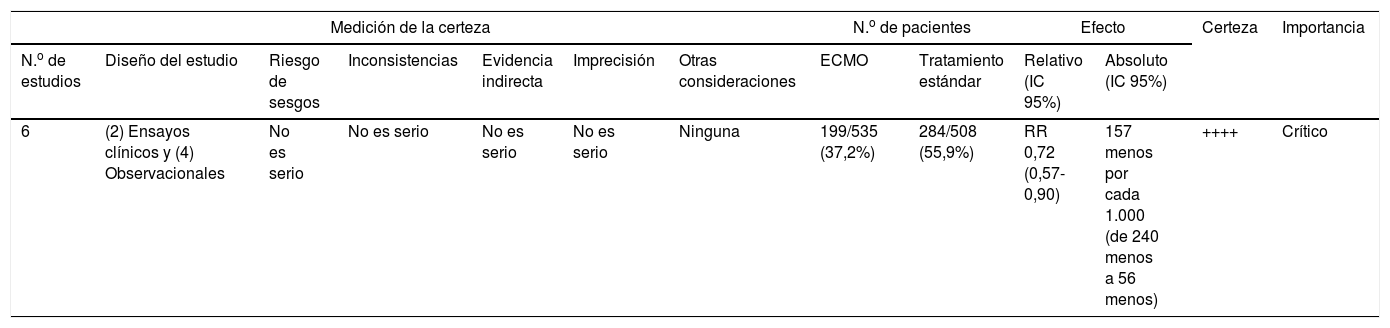
Resumen de la tabla de evidencia y recomendación, software GRADE pro-GDT de la organización Cochrane. Comparación de la mortalidad a 60 días
| Medición de la certeza | N.o de pacientes | Efecto | Certeza | Importancia | ||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| N.o de estudios | Diseño del estudio | Riesgo de sesgos | Inconsistencias | Evidencia indirecta | Imprecisión | Otras consideraciones | ECMO | Tratamiento estándar | Relativo (IC 95%) | Absoluto (IC 95%) | ||
| 6 | (2) Ensayos clínicos y (4) Observacionales | No es serio | No es serio | No es serio | No es serio | Ninguna | 199/535 (37,2%) | 284/508 (55,9%) | RR 0,72 (0,57-0,90) | 157 menos por cada 1.000 (de 240 menos a 56 menos) | ++++ | Crítico |
Fuente: Modificada en Office 365, realizada por el grupo ECMOred Colombia.
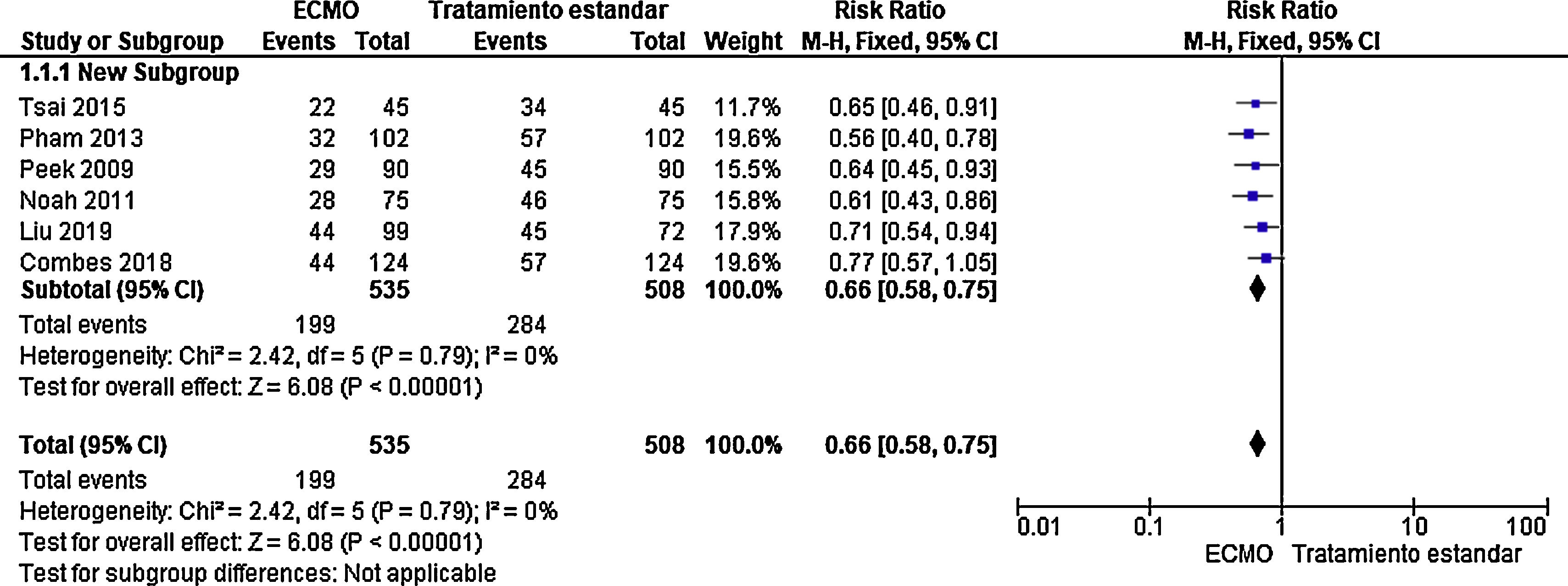
Se hace una búsqueda sistemática de la literatura en PubMed, Embase y Google Scholar. Se seleccionan los ensayos clínicos controlados y estudios de cohorte con grupo control, además de la revisión de metaanálisis previos. Se encuentra un metaanálisis del 2019 de Munshi et al.11, se hace actualización de este con los nuevos artículos publicados. La nueva búsqueda solo encuentra un estudio de cohorte adicional realizado por Liu et al. en 201914; con estos 6 estudios (Combes et al., 2018; Liu et al., 2019; Noah et al., 2011; Peek et al., 2009; Pham et al., 2013; Tsai et al., 2015) se realiza el nuevo análisis6,9,14–17. El estimador puntual muestra que en pacientes con SDRA grave refractario la terapia con ECMO vs. tratamiento estándar se asocia con una disminución relativa de la mortalidad de 0,34 (IC 95%: 0,25 a 0,42), con una heterogeneidad del 0%. Se efectúa un análisis gráfico del posible sesgo de publicación con el «funnel plot», donde no se evidencia en forma gráfica sesgo de publicación. El análisis por subgrupos, incluyendo solo los ensayos clínicos controlados (Peek et al., 20096 y Combes et al., 20189), muestra una reducción relativa de la mortalidad de alrededor del 30%. Estos resultados son similares al beneficio encontrado en el estudio EOLIA (Combes et al., 2018) cuando se hizo por análisis bayesiano10 (fig. 1).
Experiencia inicial del uso de ECMO en pacientes con COVID-19Hay cada vez más evidencia del efecto de la ECMO en pacientes con infección por SARS-CoV-2 y SDRA grave refractario; algunas de las experiencias han sido en Japón (ECMOnet-Japan, 2020)18, Corea del Sur (Jung et al., 2020)19, China (Zeng et al., 2020)13, Estados Unidos de América (EUA) (Jacobs et al., 2020)20 y Europa a través del grupo EUROELSO; este último es la experiencia más grande de ECMO en infección por SARS-CoV-2, con 1.200 pacientes aproximadamente y una supervivencia del 55% (Marullo et al., 2020)21.
Pregunta 2. En pacientes con síndrome de dificultad respiratoria aguda grave con sospecha o confirmación de COVID-19, ¿cuál es el tratamiento óptimo que deben recibir antes de considerar el uso de ECMO?Recomendación fuerte a favorSe recomienda que los pacientes con SDRA moderado a grave, con sospecha o confirmación de COVID-19, reciban ventilación pulmonar protectora de acuerdo con la estrategia ARDS-Net, sedación profunda y relajación muscular, ventilación prona además de prevención y manejo de la hipervolemia.
Presentación de la evidenciaMientras la ventilación mecánica es una intervención que potencialmente salva vidas, ella puede también empeorar la lesión pulmonar, y a través de la lesión asociada al ventilador, en sus componentes de barotrauma, volutrauma, atelectrauma y biotrauma, puede contribuir a la disfunción orgánica múltiple en los pacientes con SDRA. Entre las estrategias que han mostrado efectividad para disminuir este riesgo y reducir la mortalidad se encuentra la ventilación mecánica protectora22.
Una revisión sistemática de la literatura y metaanálisis encontró una asociación entre volúmenes corrientes altos y mortalidad. Además, en el mismo metaanálisis se demostró que una estrategia ventilatoria con volúmenes corrientes bajos y con presión positiva al final de la espiración (PEEP) alta (ensayos clínicos controlados #9 y 1.629 pacientes incluidos) redujo el riesgo relativo de muerte (RR, 0,80; IC 95%: 0,66 a 0,98)23.
- –
El manejo ventilatorio basado en la mejor evidencia disponible es el uso de ventilación mecánica protectora con volúmenes corrientes bajos de (vt) 4-8ml/kg de peso ideal, PEEP manejada de acuerdo con la tabla FiO2 y PEEP ARDS-Network, con este último estando entre 8-24cmH2O, una presión meseta menor de 30 y una frecuencia respiratoria entre 8-35 para un pH superior a 7,25 y CO2 menor de 6024.
Además, se considera que una estrategia de protección pulmonar adicional es la ventilación con una presión de conducción de la vía aérea (presión de conducción) menor de 15, la cual se debería utilizar en la medida de lo posible (Amato et al., 2015)25.
- –
Sedación profunda y relajación muscular, cuando con la sedación no se ha logrado el objetivo ventilatorio y de sincronía26,27.
- –
Ventilación mecánica prono en pacientes con Pa:FiO2 menor de 150, PEEP mayor de 10 y FiO2 mayor de 60. El prono se debe mantener por más de 12h (Munshi et al., 2017)28.
Los pacientes con SDRA asociado a la infección por COVID-19 parecen tener por lo menos el mismo beneficio del prono en SDRA de otras etiologías (Chang et al., 2020)29.
Pregunta 3. En pacientes con síndrome de dificultad respiratoria aguda grave refractaria con sospecha o confirmación de COVID-19, ¿cuáles son las indicaciones del uso de ECMO?Punto de buena prácticaEl consenso colombiano recomienda la utilización de ECMO con las indicaciones ELSO (Extracorporeal Life Support Organization) en el contexto de COVID-19, haciendo especial énfasis en la escogencia rigurosa de pacientes y teniendo en cuenta los recursos de cada institución y el nivel de alerta en el momento de la indicación.
Presentación de la literaturaLa OMS, en su guía para el tratamiento clínico de la infección respiratoria aguda grave, recomienda que se considere el uso de la ECMO en pacientes con hipoxemia refractaria con sospecha de COVID-19 y en entornos con acceso a centros especialistas en ECMO4. Respecto a recomendaciones específicas, la ELSO sugiere los criterios de inclusión del estudio EOLIA, siempre y cuando se haya optimizado la ventilación mecánica (FiO2≥0,80, volumen corriente 6ml/kg peso ideal, PEEP≥10mmHg) y tenga una duración menor de 7 días. Las indicaciones son algunas de las siguientes:
1) PaO2/FiO2<80mmHg por 6h; 2) PaO2/FiO2<50mmHg por 3h, o 3) pH<7,25 más PaCO2>60mmHg por 6h.
La ELSO considera que el inicio de la terapia ECMO es una responsabilidad local (hospitalaria y regional). Es una decisión caso por caso que debe reevaluarse regularmente en función de la cantidad de pacientes en falla respiratoria, la disponibilidad de personal y otros recursos, así como de las políticas gubernamentales, regulatorias u hospitalarias locales (ELSO, 2020)32.
Pregunta 4. En pacientes con síndrome de dificultad respiratoria aguda grave refractaria con sospecha o confirmación de COVID-19, ¿qué pacientes deben considerarse de atención prioritaria para el inicio de la terapia?Punto de buena prácticaSe sugiere que la consideración de la atención prioritaria para pacientes con SDRA grave refractario con sospecha o confirmación de COVID-19 sea establecida con base en la posibilidad de beneficio con dicha intervención dada por la probabilidad de supervivencia a priori calculada con la escala RESP, además de tener en cuenta el índice de fragilidad del paciente y la disponibilidad del recurso de acuerdo con el porcentaje de ocupación de UCI.
Presentación de la literaturaLa tarea de priorización no es sencilla, en especial porque no existe aún una regla o puntaje de predicción que evalúe cuáles son los factores que ayudan a definir cuál es la probabilidad de supervivencia de un paciente con COVID-19 antes de ser conectado a la terapia.
En este contexto, es necesario tomar los criterios de estudios previos que evalúan la posibilidad de supervivencia de pacientes con ECMO veno-venosa (ECMO VV) en otras patologías. Adicionalmente, existen 3 escenarios para definir la prioridad para que un paciente sea considerado para la terapia: uno de ellos es la escala de fragilidad clínica, la cual ya ha sido evaluada previamente para pacientes en cuidados agudos; el segundo es la disponibilidad de camas de UCI, y finalmente la disponibilidad de atención en los centros de ECMO durante la evolución de la pandemia actual.
Para evaluar la posibilidad de supervivencia, este grupo toma como referencia el puntaje de supervivencia en oxigenación de membrana extracorpórea respiratorio (RESP score) (Schmidt et al., 2014)33, el cual valora la posibilidad de supervivencia previamente al inicio de la terapia de los pacientes candidatos, clasificándolos en 5 grupos de riesgo de supervivencia hospitalaria. Esta herramienta está disponible en línea en la dirección web http://www.respscore.com/. Este puntaje no se tomará como un criterio absoluto para definir la indicación o contraindicación de la terapia; su papel es el de priorizar el tratamiento de acuerdo con la evolución de la pandemia.
También es importante evaluar cuál es la posibilidad que existe de tener malos desenlaces en morbilidad hospitalaria, tiempo de estancia y mortalidad en función de su edad y su estado funcional (Juma et al., 2016)34. Para este consenso, uno de los criterios para usar la terapia ECMO es la condición de fragilidad de los pacientes: se considera que el mayor beneficio de esta se da en pacientes con un puntaje de fragilidad clínica inferior a 4.
Aún es incierto cuál será la magnitud del impacto de la infección por SARS-CoV-2 en los servicios de salud en Colombia, pero si el comportamiento es similar al observado en otros países, nosotros estaremos con una baja disponibilidad de camas de hospitalización y de cuidado intensivo. Esta perspectiva nos impone una variable adicional para la optimización de recursos tanto a nivel nacional como regional. De acuerdo con este contexto, la asignación de la terapia ECMO se priorizará tomando como guía los criterios utilizados por el gobierno chileno (tabla 3), que recoge entre otros la tasa de ocupación de UCI, la edad, días de ventilación mecánica y probabilidad de supervivencia (Ministerio de Salud de Chile, 2020)35.
Priorización de las camas de acuerdo con el porcentaje de ocupación UCI/ECMO
| Evolución de las camas de UCI y disponibilidad para la prestación de ECMO en Colombia | |
|---|---|
| Ocupación inferior al 50% | Criterios estándarEdad menor de 65 añosMenos de 7-10 días de ventilación mecánicaSupervivencia esperada mayor o igual al 55% |
| Ocupación entre el 50 y 70% | Criterios ajustadosEdad menor de 60 añosMenos de 7 días de ventilación mecánicaSupervivencia esperada mayor o igual al 65% |
| Ocupación superior al 70% | Criterios estrictosEdad menor de 50 añosMenos de 5 días de ventilación mecánicaPresión meseta inferior a 30cmH2OSupervivencia esperada mayor o igual 80% |
Fuente: Tomada del Consenso chileno de ECMO en SDRA asociado a COVID-19.
Se sugiere que pacientes con SDRA grave refractario con sospecha o confirmación de COVID-19 deben excluirse de la terapia ECMO de acuerdo con la muy baja probabilidad de beneficio con dicha intervención. Estos criterios incluyen contraindicaciones absolutas como son: un puntaje de fragilidad alto mayor de 4, falla orgánica múltiple con SOFA mayor de 12, enfermedad neurológica y pobre pronóstico neurológico, enfermedad cardiovascular, pulmonar, hepática o renal avanzada y la imposibilidad de implementar la terapia como es la contraindicación para transfusión y la anticoagulación. Además, se incluyen una serie de contraindicaciones relativas como son la edad, el índice de masa corporal mayor de 40, inmunocomprometidos, entre otras.
Presentación de la literaturaEn la actualidad no existen publicaciones específicas para evaluar cuáles son las contraindicaciones para pacientes con COVID-19.
En este ámbito, es necesario utilizar las contraindicaciones usuales para pacientes que requieren ECMO con otras indicaciones y con los modelos de predicción para estas patologías33,36,37.
Es posible que en situaciones de alta ocupación secundarias a la pandemia de la enfermedad por SARS-CoV-2 y de acuerdo con la evolución de las camas disponibles en el centro de ECMO y a nivel regional/nacional, se cambien los criterios de utilización de ECMO veno-venosa (ECMO VV) y veno-arterial (Prekker et al., 2020)38.
Pregunta 6. En pacientes con síndrome de dificultad respiratoria aguda grave refractaria con sospecha o confirmación de COVID-19, ¿cómo modifican la disponibilidad de recursos, carga de trabajo y porcentaje de ocupación las indicaciones de ECMO?Punto de buena prácticaSe sugiere que los pacientes con SDRA grave refractario con sospecha o confirmación de COVID-19 sean considerados candidatos para terapia con ECMO de acuerdo con la probabilidad de beneficiarse de la terapia, la cual comprende escala de supervivencia, edad, días de ventilación mecánica y datos de la mecánica respiratoria, y de acuerdo con la disponibilidad de camas de UCI (Ministerio de Salud de Chile, 2020)35.
Presentación de la literaturaLos Estados, de acuerdo con la carga de la enfermedad y la disponibilidad de recursos, han planteado unas pautas que incorporan la mayor probabilidad de beneficio con la intervención y al mismo tiempo la disponibilidad de un recurso finito como es la disponibilidad de camas de UCI. El consenso ECMO Colombia se adhiere a recomendaciones internacionales y toma como base la expresada por la guía «Recomendación para indicaciones de ECMO durante la pandemia COVID-19» del Estado de Chile.
Pregunta 7. En pacientes con síndrome de dificultad respiratoria aguda grave refractaria con sospecha o confirmación de COVID-19, ¿cuándo debería considerarse el desmonte del tratamiento de ECMO por futilidad terapéutica?Punto de buena prácticaSe sugiere que los pacientes con SDRA grave refractario con sospecha o confirmación de COVID-19, a los cuales se les inició terapia con ECMO, sean reevaluados en forma periódica. Este soporte debe ofrecerse como una prueba limitada en el tiempo y ser explicada como tal a todas las partes implicadas desde el principio. Las decisiones de futilidad de la terapia deben ser individualizadas, basadas en una valoración multidisciplinaria que evalúe el contexto clínico, la evolución del paciente y las posibilidades objetivas de recuperación pulmonar y/o cardíaca. Otro punto para tener en cuenta es determinar la disponibilidad de los recursos por regiones, considerando situaciones de alta demanda; se sugiere una reevaluación a los 14-21 días para definir la prolongación de la terapia ECMO. Además, en casos complejos las decisiones pueden ser consultadas con el comité de ética institucional y también serán discutidas en el grupo de Consenso Nacional de ECMOred Colombia.
Presentación de la literaturaLa evaluación de la eficacia de ECMO en COVID-19 es compleja y sus indicaciones son sometidas a un cambio constante. Este soporte debe ofrecerse como una prueba terapéutica limitada en el tiempo y ser explicada como tal a todas las partes implicadas desde el principio. Las decisiones de futilidad de la terapia deben ser individualizadas, basadas en una valoración multidisciplinaria que considera el contexto clínico, la evolución del paciente y las posibilidades objetivas de recuperación pulmonar y/o cardíaca teniendo en cuenta que los pacientes fueron escogidos en el marco de una selección estricta con mayor posibilidad de supervivencia, basados en modelos predictivos que no tienen en cuenta la COVID-19 como causa del compromiso orgánico33,36.
Los resultados en ECMO en COVID-19 son limitados; hasta el momento la supervivencia es cercana a un 50%, con un promedio de duración de la terapia de 5-10 días; sin embargo, muchos de los pacientes continúan en terapia (Jacobs et al., 2020)20. Otro punto a tener en cuenta es determinar la disponibilidad de los recursos por regiones, considerando situaciones de alta demanda; se sugiere una reevaluación a los 14-21 días para definir la prolongación de la terapia ECMO (Rajagopal et al., 2020)20,39. Es importante enfatizar que todas las decisiones deben estar centradas en el paciente y familia, basadas en una comunicación clara de todos los procesos por parte del grupo tratante con el apoyo del comité de ética de la institución (Joebges y Biller-Andorno, 2020)40. Además, en casos complejos las decisiones pueden ser consultadas y discutidas en el grupo de Consenso Nacional de ECMOred.
Pregunta 8. ¿Cómo debe realizarse el proceso de referencia y traslado de los pacientes con indicación de ECMO por COVID-19 en Colombia?Punto de buena prácticaSe sugiere la consolidación de una comisión ECMOred Colombia conformada por los líderes de los grupos ECMO del país, la cual servirá para estandarizar los procesos de selección de los candidatos y definir el traslado, transporte y derivación al centro de ECMO más cercano con disponibilidad del recurso. Además, esta comisión servirá como órgano consultor al Gobierno nacional, aseguradoras e instituciones prestadoras de servicios en salud.
Presentación de la literaturaSe propone la consolidación de la comisión ECMOred Colombia, la cual estará conformada por los líderes de los grupos de ECMO en el país, con el fin de estandarizar los procesos de selección de pacientes candidatos a la terapia. Las decisiones de aceptación o rechazo serán evaluadas por el grupo ECMO institucional al cual sea presentado el paciente, con el apoyo de la comisión para concertación de decisiones en situaciones complejas y/o en caso de requerir ECMO transporte, con el fin de tener claro los movimientos de los candidatos entre instituciones que garanticen oportunidad y seguridad para el paciente, con manejo eficiente de los recursos, basados en la capacidad instalada de instituciones prestadoras de salud (IPS) para garantizar servicios de ECMO en concordancia con los procesos administrativos de convenios entre IPS y empresas promotoras de salud (EPS) (Decreto 4747/07, República de Colombia).
En este sentido se propone, posteriormente a la presentación del paciente por la central de referencia o el médico tratante, que el líder del centro ECMO que recibe la alerta active a su par experto de la comisión que se encuentre disponible para realizar un resumen del caso y en 10 minutos evaluar si el paciente es candidato o no, y en casos indeterminados ampliar la consulta a 2 miembros más de la comisión para tomar la decisión en consenso. Si es candidato y no tiene opción de traslado primario, se trasladará el grupo ECMO transporte con mayor cercanía a la IPS remisora. La comisión ECMO sugiere crear un programa colaborativo interinstitucional con el fin de direccionar la distribución de los pacientes de acuerdo con la localización geográfica y la capacidad instalada —experiencia similar implementada en Japón (ECMOnet-Japan, 2020)18 y Francia (Haye et al., 2020)41. Para las situaciones que requieran transporte, se puede apoyar con los grupos de ECMO móvil (Bogotá, Bucaramanga, Medellín) para realizar traslados de pacientes candidatos a ECMO no solo a la institución que realiza el transporte sino a otras IPS que cuenten con el programa de ECMO basados en la información de la comisión ECMOred Colombia. Para participar en este convenio se debe tener el aval de las directivas donde se cuenta con el programa ECMO transporte para permitir el apoyo interinstitucional. Para los casos en que el grupo ECMO transporte no remite al paciente a su IPS, se plantean dos formas de facturación de dicha gestión:
- •
Tramitar el pago de la gestión operativa directamente con la IPS que acepte el paciente, por lo cual se consolidarán convenios interinstitucionales para dar trámite al pago definido por la comisión ECMOred Colombia.
- •
Realizar el trámite de la autorización de dicha gestión operativa ante la EPS del paciente por medio del área de referencia y contra referencia, con los soportes de traslado definido por la institución. En caso de traslados es importante certificar primero las condiciones de seguridad del personal que va a realizar el transporte para reducir el riesgo de contaminación cruzada. Si la capacidad del sistema se ve comprometida se hará una selección más rigurosa de los pacientes, dando prioridad a las personas con mayores probabilidades de supervivencia. En casos de saturación del sistema de salud, se reevaluará el beneficio de ECMO en esos momentos.
Los autores declaran no tener ningún conflicto de intereses.