Special Issue: Lecciones aprendidas del COVID-19
Más datosReporte de un caso de infección por COVID-19, en un paciente que se presenta con síntomas gastrointestinales y respiratorios altos y bajos, terminando en falla respiratoria y necesidad de ventilación mecánica invasiva, presentando mejoría de su cuadro respiratorio y gastrointestinal, pero con limitaciones para la extubación por alteración del estado de conciencia a pesar del destete de sedoanalgesia por más de 72 horas, en quien se encontró niveles elevados de amonio sin signos de falla hepática. La diarrea y el compromiso hepático son manifestaciones frecuentes en pacientes con COVID-19, que pueden llevar posiblemente a una disminución de los niveles de carnitina e hiperamonemia secundaria, convirtiéndose en un verdadero desafío para los clínicos.
A case report of COVID-19 infection in a patient presenting with upper and lower gastrointestinal and respiratory symptoms, ending in respiratory failure and the need for invasive mechanical ventilation, presenting with improvement in his respiratory and gastrointestinal symptoms, but with limitations for extubation due to altered state of consciousness despite weaning from analgesia for more than 72hours, in whom elevated levels of ammonia were found without signs of liver failure. Diarrhoea and liver involvement are frequent manifestations in patients with COVID-19, which can possibly lead to a decrease in carnitine levels and secondary hyperammonaemia, becoming a challenge for clinicians.
En diciembre de 2019, un número de casos de neumonía por síndrome respiratorio agudo severo (SARS) COV2/COVID-19 en Wuhan China se identificaron como causa de insuficiencia respiratoria aguda1, convirtiéndose en pandemia, con múltiples muertos en todo el mundo.
Este virus no solo afecta el sistema respiratorio como se pensaba, al contrario, puede llevar a compromiso multiorgánico2, dentro de los órganos más afectados se encuentra el sistema gastrointestinal, cuyas manifestaciones van desde el 12 al 61%, dependiendo de las series3–7.
Las manifestaciones clínicas incluyen anorexia, náuseas y vómito, diarrea, y dolor abdominal como las manifestaciones más frecuentes, y otras alteraciones como isquemia mesentérica y sangrado gastrointestinal, sin embargo, es muy raro los casos de falla hepática8.
Por otro lado, las alteraciones en los laboratorios más importantes son elevación de transaminasas, bilirrubinas elevadas, elevación de gamma glutamil transpeptidasa, aumento de los niveles de deshidrogenasa láctica (LDH) y disminución en los niveles de albúmina2.
Varios son los mecanismos fisiopatológicos descrito por el cual el COVID-19 causa lesión hepática, dentro de estos, el daño directo (ingreso a las células del huésped del SARS-CoV-2 por medio de los receptores de la enzima convertidora angiotensina 2 [ECA2]), daño mediado inmunológicamente (formación de anticuerpos), isquemia y lesión por reperfusión por hipoxia, al igual que toxicidad por medicamentos utilizados para el tratamiento de los pacientes (antibióticos, antipiréticos, anticonvulsivantes entre otros)8.
Por otra parte, se han descrito alteraciones del sistema nervioso central en pacientes que cursan con una infección por SARS-CoV-2, similar a lo que ocurrió con SARS y MERS2,9, para el caso del SARS-CoV-2, se ha reportado una ocurrencia de aproximadamente el 36%, dentro de los síntomas más frecuentes encontramos cefalea, mareo, anosmia, ageusia, anorexia, mialgias, fatiga, accidente cerebrovascular, encefalopatía, encefalitis, síndrome de Guillain Barré entre otros, y la causa fisiopatológica parece ser una invasión directa del virus al sistema nervioso central, por vía de la mucosa nasal, lámina cribosa, y el bulbo olfatorio, o por vía axonal retrógrada, donde se encuentra una alta carga de receptores de ECA2, provocando una respuesta inflamatoria y protrombótica que lleva a una alteración del endotelio, causando alteraciones severas por compromiso neurovascular2,9.
Se reporta este caso ya que la alteración del estado de conciencia es una causa frecuente en la clínica en pacientes con COVID-19, y la hiperamonemia debe ser una de las causas a tener en cuenta.
Descripción del caso clínicoPaciente masculino de 44 años de edad, consulta al servicio de urgencias por presentar cuadro clínico de 3 meses de evolución consistente en polidipsia, poliuria, hiporexia asociada a pérdida de peso cuantificada de 10kg durante el último mes. Refiere 7 días previo al ingreso presentar deposiciones diarreicas no sanguinolentas asociado a síntomas catarrales dados por congestión nasal, disgeusia, odinofagia y artralgias, el cual fue manejado ambulatoriamente con macrólido (claritromicina).
Al ingreso es recibido por el servicio de medicina de urgencias, quienes lo encuentran con signos de dificultad respiratoria dados por incremento de la frecuencia respiratoria y compromiso de la saturación de oxígeno al ambiente, con peso de 90kg. Tiene como antecedente consumo frecuente de alcohol como importante, así como consumo de «perico» –cocaína–, además de antecedente patológico obesidad con IMC 35, no precisaba antecedentes quirúrgicos, farmacológicos ni hospitalarios.
Al examen físico del servicio de urgencias, paciente con cifras tensionales elevadas 170/120mmHg, frecuencia respiratoria de 36 respiraciones por minuto, frecuencia cardiaca de 130 latidos por min y saturación de oxígeno de 86% con FiO2 del 21% que pobremente mejoraba con suplemento de oxígeno mediante cánula a 3L, uso de músculos intercostales además de crépitos en ambos campos pulmonares, con alteración del estado de consciencia dado por la escalada de Glasgow 13/15 de puntuación.
Se toma glucometría al ingreso con reporte HI, mejora posterior reanimación hídrica en 540mg/dl en unidad de reanimación. Por inminencia de falla respiratoria indican intubación orotraqueal, con gasometría arterial posterior a esta, donde se evidencia acidosis metabólica severa, con pH 6.91 y HcO3 2.4 y compromiso de la oxigenación PaO2 83mmHg y PAFI 119 con FiO2 70% y lactato en 2.0.
Se acopla al paciente a la ventilación mecánica mediante sedoanalgesia con propofol 3mg/kg/h y remifentanilo 0,1 mcg/kg/min. Se solicitaron laboratorios de ingreso en la unidad de reanimación, los cuales se encuentran adjuntos en la (tabla 1).
Evolución de paraclínicos
| Variable | Admisión | Día 7 | Día 14 | Día 21 | Día 28 | Unidades | Valores de referencia |
|---|---|---|---|---|---|---|---|
| Glucemia | 654,2 | 283,4 | 283,4 | 79 | mg/dl | 70-106 | |
| Bun | 22 | 45,2 | 45,2 | 44 | 30 | mg/dl | 7-17 |
| Creatinina | 1,1 | 5,13 | 5,13 | 4,5 | 1,5 | mg/dl | 0,5 – 1,2 |
| Sodio | 142 | 134 | 134 | 135 | 137 | mmol/L | 137-145 |
| Potasio | 4,1 | 4,9 | 4,9 | 4,8 | 4,2 | mmol/L | 3,5 - 5 |
| Cloro | 112 | 118 | 101 | 101 | 106 | mmol/L | 98 - 107 |
| TGO | 56 | 138 | 80 | 33 | UI/L | 14 - 36 | |
| TGP | 26 | 18 | 8 | 14 | UI/L | 0 - 35 | |
| Bilirrubina directa | 0 | 0 | 0,1 | 0 | mg/dl | 0 – 0,3 | |
| Bilirrubina indirecta | 0,2 | 0,2 | 0,4 | 0,2 | mg/dl | 0 - 1,1 | |
| Bilirrubina total | 0,8 | 0,8 | 1,8 | 1 | mg/dl | 0,2 - 1,3 | |
| Fosfatasa alcalina | 252 | 123 | UI/L | 38 - 126 | |||
| PCR | 38 | 43,6 | 19,2 | 23,3 | 18,6 | mg/dl | 0- 1 |
| PT | 13,3 | 14 | 14,1 | 14,9 | Seg | 11,8 - 15,1 | |
| PTT | 27,6 | 28,7 | 28,7 | 28,7 | Seg | 25,4 - 36,9 | |
| INR | 0,94 | 0,99 | 0,99 | ||||
| Recuento de blancos | 18,89 | 14,62 | 14,62 | 8,53 | 10,35 | X 10 ^3 / mm3 | 3,98 - 10,04 |
| Recuento de rojos | 4,64 | 3,24 | 3,24 | 2,2 | 3,16 | X 10 ^6 / mm3 | 3,93– 5,22 |
| Hemoglobina | 14,9 | 10,3 | 10,3 | 7 | 9,1 | g/dl | 11,2 - 15,7 |
| Hematocrito | 46,5 | 31,9 | 31,9 | 22,2 | 28,6 | % | 34,1 - 44,9 |
| VCM | 100,2 | 98,5 | 98,5 | 100,9 | 90,5 | fL | 79,4 - 94,8 |
| Neutrófilos | 87,4 | 74,3 | 74,3 | 76,4 | 74 | % | 34 - 71,1 |
| Linfocitos | 8,9 | 9,9 | 9,9 | 13,7 | 15,7 | % | 19,3 - 51,7 |
| Plaquetas | 224 | 214 | 214 | 261 | 383 | X 10 ^3 / mm3 | 182 - 369 |
| Albúmina | 2,2 | 3 | g/dl | 3 - 5 | |||
| HbA1c | 20 | 19,6 | % | 4 - 6 | |||
| Amonio | 2,40 | 1,49 | 1,34 | ug/ml | 0,17 - 0,80 | ||
| Ferritina | 1710 | 600 | ng/ml | 17,9 - 464 | |||
| Troponina | <0,012 | 0,07 | ng/ml | 0,012 - 0,033 | |||
| Dímero D | 3557 | 3723,4 | 5339,95 | ng/dl | 0- 500 | ||
| LDH | 750 | 452 | 323 | U/L | 120 - 246 | ||
| Hierro sérico | 26 | ug/dl | 49 - 181 | ||||
| Transferrina | 156,9 | mg/dl | 200 a 360 | ||||
| Índice de saturación Transferrina | 5,8 | % | 20 a 50 | ||||
| Hierro sérico | 15,5 | ug/dl | 60 a 160 | ||||
| Capacidad de combinación de hierro | 251,0 | ug/dl | 200 a 400 | ||||
| Ácido fólico | 8 | ng/ml | 2,76 - 20,0 |
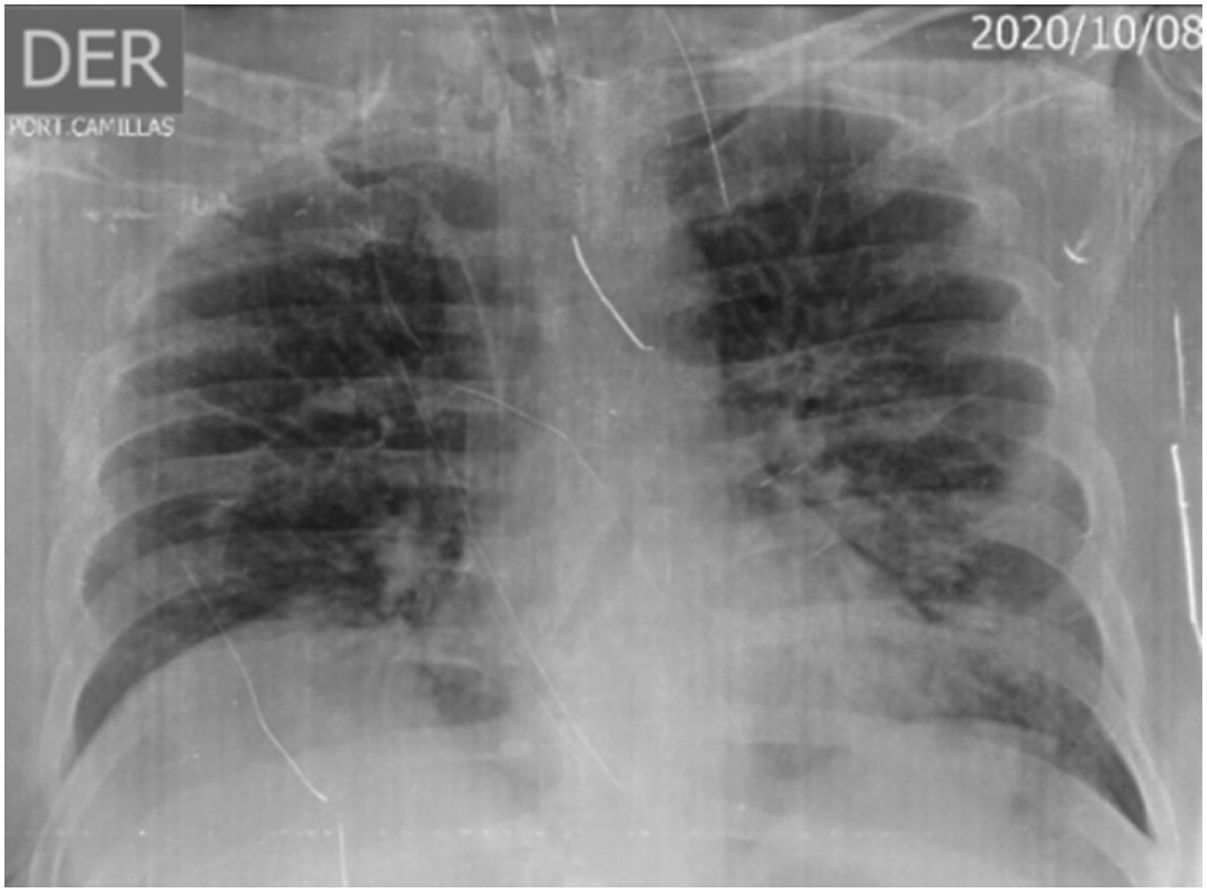
Se indicó toma de radiografía de tórax (fig. 1) que evidenció infiltrados bilaterales de predominio izquierdo sin definición de consolidación, con signos indirectos de hipertensión pre- y poscapilar, sin cardiomegalia. Por falla respiratoria, en contexto de pandemia, se indica toma de RT PCR para SARS-CoV-2, y por compromiso metabólico por cetoacidosis y requerimiento de ventilación mecánica, es trasladado a la unidad de cuidados intensivos para continuar tratamiento.
Silueta cardioaórtica de tamaño normal. Estructuras óseas sin alteraciones. Catéter venoso yugular derecho con extremo distal en la unión cavoatrial. Infiltrados bilaterales de predominio izquierdo sin definición de consolidación, con signos indirectos de hipertensión pre- y poscapilar.
Al momento de ingreso en la unidad de cuidados intensivos, por nivel comprometido de HcO3 y pH indican bolo de HcO3 1-2 meq/kg, e indican manejo con VMI protectora VC 470 (6-8mL/kg) PEEP 14 y fiO2 80%, al ingreso sin requerimiento de soporte vasopresor.
El paciente presenta mejoría clínica en las primeras 48 h en cuanto a estabilización del pH 7.22 y HcO3 de 14, sin presentar variables importantes en la oxigenación, además de adecuado acople a ventilación mecánica, sin hiperlactatemia o alteración de los parámetros de perfusión tisular dados por SvO2 y Delta CO2.
En contexto de antecedente de alcoholismo, se realiza complementación con pruebas de función hepática, sin alteración del parénquima hepático en ultrasonografía de abdomen total, con niveles de transaminasas y bilirrubinas dentro de la normalidad, sin trombocitopenia, ni alteración en los tiempos de coagulación.
Se presume que la causa de descompensación de la diabetes mellitus, la cual es de novó, fue secundaria a cuadro respiratorio e infección de vías urinarias dado que se encontró orina purulenta, con hallazgo microbiológico de Enterococcus faecalis para lo cual recibe terapia antibiótica dirigida, con aminopenicilina (ampicilina).
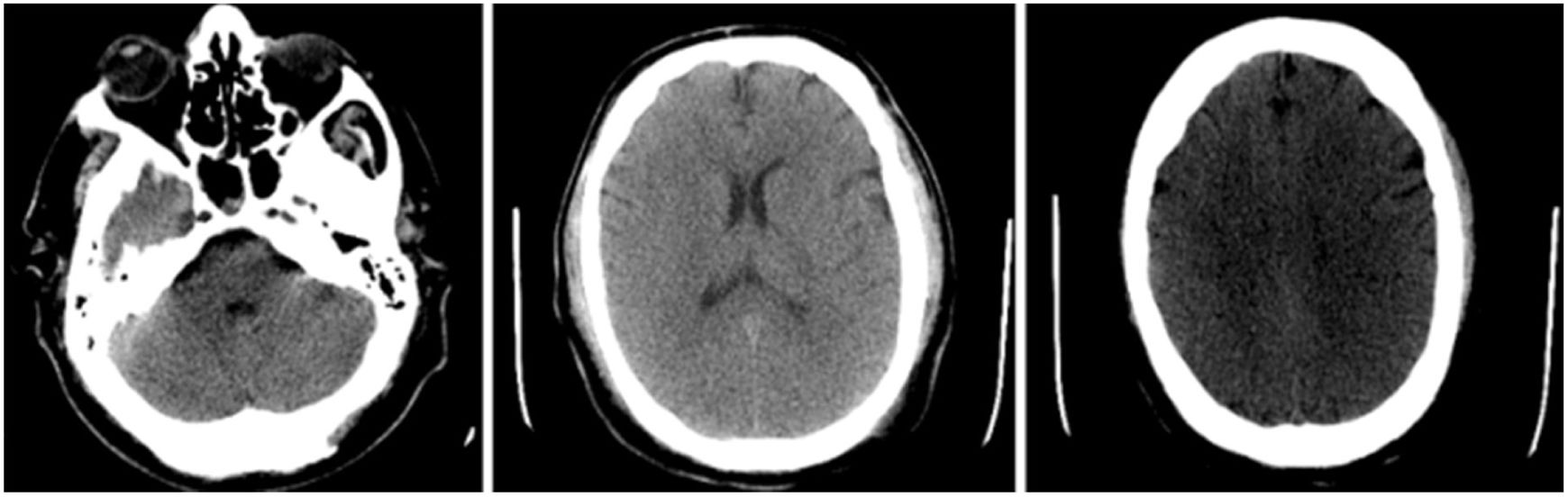
Posterior a las 48 h de ingreso a UCI, persiste la alteración del equilibrio ácido base dado por acidosis metabólica y presentó episodios convulsivos tónico clónicos generalizados de duración aproximada de 3 min, presentando 6 durante 12 h, para lo cual se indicó manejo anticomicial con fenitoína y levetiracetam y se ordenó tomografía axial computarizada de cráneo simple (fig. 2) sin evidencia de compromiso por ocupación de espacio, o evento vascular agudo, sin embargo, había borramiento de los surcos lo que suponía edema cerebral, no presentaba rigidez nucal al examen físico. Se indicó realización de angio-TAC fase venosa por relación de trombosis de senos venosos en pacientes con trastornos glucémicos y pacientes con COVID-19, con hallazgos negativos. A su vez se realizó punción lumbar para descartar componente infeccioso del sistema nervioso central, el cual solo evidenciaba presión de apertura elevada 30cm H2O, sin cambios en el citoquímico, citológico, con cultivos, Gram y tinciones para hongos negativo.
El paciente presenta deterioro de la función renal y elevación de azoados valorado por el servicio de nefrología quienes consideran lesión renal aguda AKIN 3 relacionada con sepsis e hipoxemia, por lo que consideran inicio temprano de hemodiálisis, tiempo 6 h filtro Fx 60 Qb 200 cc, Qd 500 sin heparina con UF 2000 cc.
Aun con terapia de reemplazo renal y manejo anticomicial, presentaba persistencia de episodios convulsivos, se consideró toma de hematínicos por antecedente de alcoholismo, los cuales fueron normales.
La RT PCR para SARS-CoV-2 fue reportada positiva, considerándose bajo este contexto solicitar niveles de amonio en relación con encefalopatía, con evidencia de amonio sérico de 2,4, siendo 4 veces por encima del límite superior del rango permitido, lo que nos llevó al diagnóstico de encefalopatía hiperamonémica sin falla hepática aguda secundario a infección por SARS-CoV-2, en paciente con diarrea previo al ingreso, sin respuesta a lactulosa y rifaximina, por lo cual se considera junto con el grupo de nefrología realizar hemodiálisis e inicio inmediato de terapia veno-venosa continua para evitar rebotes de amonio, con mejoría de la condición del paciente, lográndose destete de soporte ventilatorio, y egreso de la unidad de cuidados intensivos.
DiscusiónLa infección por SARS-CoV-2 es una enfermedad febril aguda, que compromete predominantemente el pulmón, sin embargo, también puede comprometer el sistema gastrointestinal, renal, neurológico, hematológico, endocrino entre otros, causando falla multiorgánica, que en sus casos más severos puede llevar a la muerte2,9.
Reportamos este caso de sumo interés, dado que se encuentra un paciente, con síntomas gastrointestinales y respiratorios, que lo llevan a una falla respiratoria, con requerimiento de ventilación mecánica invasiva, y limitaciones para su destete, secundario a alteración del estado de consciencia, a pesar de mejorar todas sus alteraciones hidroelectrolíticas, ácido básicas, pulmonares, destete de sedoanalgesia y después de descartar compromiso neurovascular, medicamentoso e infeccioso, por lo que asumimos que la posible alteración del estados de consciencia se debía a otros compromisos metabólicos como hiperamonemia a pesar de no encontrar una falla hepática aguda, como se describió por el grupo del Honore, donde encontró que 2 de sus pacientes tenían elevación de los niveles a amonio, con compromiso neurológico asociado9.
El mecanismo por el cual se puede encontrar hiperamonemia en pacientes con COVID y diarrea, parece estar relacionado con la disminución de los niveles de carnitina como se ha descrito previamente por el grupo de Fitzgerald, quienes describieron y encontraron niños con alteraciones gastrointestinales dados por diarrea, y alteraciones neurológicas, asociadas a disminución en los niveles tanto séricos como en los tejidos de carnitina9.
Es importante recalcar que nuestra limitante es no tener la disponibilidad de los niveles de carnitina, pero como se ha descrito el paciente no mejoró a pesar del manejo antihiperamonemia que incluyó dosis altas de lactulosa, como se describe en estos pacientes9, por lo cual se decidió iniciar terapia de reemplazo renal dado el compromiso neurológico severo (convulsiones), utilizando como estrategia una hemodiálisis convencional y pasando a terapia veno-venosa continua por 72 h, con el objetivo de evitar un aumento abrupto del amonio, resultando en una adecuada respuesta por el paciente, que se llevó a destete del soporte respiratorio y salida de la unidad de cuidados intensivos.
Otra posible limitante de nuestro reporte es algunos confusores que podrían explicar la hiperamonemia como el uso de esteroides, infección urinaria y las convulsiones (sin olvidar que esta última puede ser una consecuencia más que una causa), ya que todas son descritas por Clay et al.10, en su artículo hiperamonemia en UCI, donde dividen en dos grupos las causas de hiperamonemia e incluye causas que aumentan la producción (infecciones, esteroides, convulsiones, trauma, quemaduras, entre otras) y las que disminuyen su eliminación (falla hepática, shunt portosistémico, medicamentos como valproato y carbamazepina, o errores del metabolismo), marcando un amplio espectro de diagnósticos diferenciales de la hiperamonemia, no solo en pacientes con alteración de la función hepática, sino haciendo relevante la búsqueda al enfrentarse con un pacientes con alteración del estado de conciencia en la unidad de cuidados intensivos; por otra parte, es importante que recalquemos la respuesta a la terapia de reemplazo renal continua que tuvo nuestros paciente, y que marca la diferencia en los posibles distractores.
Responsabilidades éticasLa ejecución de este proyecto de investigación tiene en consideración las normas científicas, técnicas y administrativas para la investigación en salud que dictan el Código de Nüremberg (1947), la Declaración de Helsinki (1964), el Informe Belmont (1979) y la Resolución 8430 de 1993 que en su artículo 11. a. cita: « Investigación sin riesgo: son estudios que emplean técnicas y métodos de investigación documental retrospectivos y aquellos en los que no se realiza ninguna intervención o modificación intencionada de las variables biológicas, fisiológicas, sicológicas o sociales de los individuos que participan en el estudio, entre los que se consideran: revisión de historias clínicas, entrevistas, cuestionarios y otros en los que no se le identifique ni se traten aspectos sensitivos de su conducta».
Debido a la necesidad de tomar datos de historias clínicas de pacientes atendidos en una institución hospitalaria, es compromiso y obligación de los investigadores y asesores guardar privacidad y confidencialidad de la información obtenida para hacer uso adecuado de esta. Por ello, se decide asignar una codificación numérica a cada sujeto incluido en el estudio, además, se obviarán datos como nombres, apellidos, dirección domiciliaria, número telefónico y número de cédula de ciudadanía para salvaguardar la identidad del paciente, siendo estos datos innecesarios para llevar a cabo el estudio.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.