Special Issue: Lecciones aprendidas del COVID-19
Más datosEn informes recientes se describe el síndrome de inflamación multisistémico secundario en niños después de una infección COVID-19 previa, que han presentado características de la enfermedad de Kawasaki. Se han reportado pocos casos de esta entidad en adultos, pero se ha observado en pacientes tras la exposición por SARS-CoV-2. El siguiente caso describe a un paciente masculino de 27 años de edad, con antecedente de infección previa por COVID 19 diagnosticada con prueba RT-PCR COVID 19, presentó evacuaciones diarreicas, náuseas, vómitos, proceso febril, inestabilidad hemodinámica e insuficiencia respiratoria. Al examen físico se encuentra inyección conjuntival en ambos ojos y rash en miembros superiores. Los exámenes de laboratorio demostraron proceso infeccioso e inflamatorio. Hallazgos compatibles con trastorno inflamatorio similar a enfermedad de Kawasaki, con exposición previa por SARS-CoV-2 y con buena respuesta a tratamiento con inmunoglobulina humana (IVIG), esteroide y tocilizumab. El reporte de estos casos clínicos contribuye a que la comunidad científica médica tenga siempre la sospecha clínica y aplique los criterios diagnósticos establecidos por el CDC para pacientes adultos, de esta manera se instauran tratamientos tempranos a dichos pacientes. Dentro de nuestro conocimiento presentamos el primer caso de síndrome inflamatorio multisistémico en el adulto secundario a infección por SARS-CoV-2 en El Salvador.
Recent reports describe multisystemic inflammation syndrome in children after COVID-19 infection, who have presented features of Kawasaki disease. Few cases have been reported of this entity in adults, but it has been observed in patients after exposure to SARS-CoV-2. The following case describes a 27-year-old male patient, with a history of previous COVID 19 infection diagnosed with the COVID 19 RT-PCR test, who presented with diarrhoeal stools, nausea, vomiting, febrile process, haemodynamic instability, and respiratory failure. The physical examination revealed a conjunctival injection in both eyes and a rash in the upper limbs. Laboratory tests demonstrated an infectious and inflammatory process. Findings of an inflammatory disorder similar to Kawasaki disease, with previous exposure to SARS-CoV-2, and with good response to treatment with human immunoglobulin (IVIG), steroid, and tocilizumab. Reporting these clinical cases alerts the medical scientific community to always have clinical suspicion and apply the diagnostic criteria established by the CDC for adult patients, thus prompt treatment is established for these patients. To the best of our knowledge, we present the first case of multisystemic inflammatory syndrome in adults secondary to SARS-CoV-2 infection in El Salvador.
El síndrome inflamatorio multisistémico secundario a COVID-19 (MIS-C) es una entidad poco común de presentación pediátrica y aún más rara en adultos. Tiene un comportamiento similar a la enfermedad de Kawasaki, sin embargo, los mecanismos fisiopatológicos son inciertos hasta el momento; se cree que es una reacción hiperinflamatoria que ocurre posterior a una infección aguda, en este caso, al SARS-CoV-21. Los informes emergentes describen el fenotipo de MIS-C como una combinación de enfermedad de Kawasaki, síndrome de shock tóxico y síndrome de activación de macrófagos (o linfohistiocitosis hemofagocítica)2–6.
Durante el curso de la enfermedad coronavirus 2019 (COVID-19), los informes de un nuevo MIS-C han ido en aumento en Europa y Estados Unidos7. Las características clínicas en los niños han variado, pero predominantemente incluyen shock, disfunción cardíaca, dolor abdominal y marcadores inflamatorios elevados, incluida la proteína C reactiva (PCR), ferritina, dímero D e interleucina-67. Desde junio de 2020, varios informes de casos han descrito un síndrome similar en adultos; hasta la fecha se conocen 27 pacientes que tenían síntomas cardiovasculares, gastrointestinales, dermatológicos y neurológicos sin enfermedad respiratoria grave y al mismo tiempo con resultados positivos de las pruebas para el SARS-CoV-2, RT-PCR COVID 19 o prueba de anticuerpos que indicaban infección reciente. Es posible que estos pacientes no tengan resultados positivos de la prueba de antígeno o PCR para el SARS-CoV-2, requiriendo pruebas de anticuerpos para confirmar una infección previa por el SARS-CoV-2. El siguiente caso describe las características clínicas, el tratamiento y la respuesta de un adulto que presentó un trastorno inflamatorio similar a enfermedad de Kawasaki, con antecedente de exposición previa a SARS-CoV-2.
Descripción del casoPaciente masculino de 27 años, médico de profesión, sin antecedentes médicos previos, procedente y residente de San Salvador, con infección previa asintomática por SARS-CoV-2, diagnosticado por RT-PCR COVID 19 el pasado 6 de julio de 2020, consultó 27 días posterior a toma de RT-PCR COVID 19 positiva con historia de 5 días de deposiciones diarreicas, liquidas, fétidas en número de 6 ocasiones por día, acompañado de náuseas y vómitos en número incontable. Además de proceso febril de fuerte intensidad, cuantificada entre 38-39,5°C que se acompañó de rash en miembros superiores, malestar general y adinamia.
Examen físico: se encontraba con presión arterial de 80/40mmHg, frecuencia cardíaca de 138lpm, frecuencia respiratoria de 36rpm, saturación de oxígeno del 88%, aleteo nasal, uso de músculos accesorios de la respiración, aumento de inyección conjuntival en ambos ojos, edema en manos, rash en ambos miembros superiores y Glasgow de 15 puntos. En la unidad de emergencia continuó con hipotensión a pesar de reanimación hídrica vigorosa, se inició administración de vasopresor noradrenalina a 20mcg/min, oxígeno suplementario con mascara Venturi al 50%, de manera empírica se inicia antibióticos con amoxicilina/ácido clavulánico y claritomicina, se realizó policultivo, y se traslada a servicio de Medicina Interna. Los exámenes de laboratorio indicaron proceso infeccioso, con leucocitosis, neutrofilia, PCR elevada, ferritina elevada, dímero D elevado, albúmina baja y lactato alto (tablas 1 y 2).
Exámenes de laboratorio
| Parámetro | Valor |
|---|---|
| Hemoglobina | 12,2g/dl |
| Hematocrito | 36,40% |
| Glóbulos blancos | 24,090mm3 |
| Neutrófilos | 90,20% |
| Linfocitos | 6,60% |
| Neutrófilos totales | 21.730 mil/mm3 |
| Linfocitos totales | 1.590 mil/mm3 |
| Plaquetas | 164.000ul |
| TP | 14,8seg |
| TP control | 11,4 |
| TTP | 25,4seg |
| TTP control | 31,4 |
| INR | 1,3 |
| Dímero D | 1700ng/ml |
| Glucosa | 118,6md/dl |
| Ácido úrico | 7,2md/dl |
| Nitrógeno ureico | 47,3md/dl |
| Urea | 101,2md/dl |
| Creatinina | 1,12mg/dl |
| Sodio | 148mEq/l |
| Potasio | 3,9mEq/l |
| Cloro | 108,5meq/l |
| PCR | 7,6mg/dl |
| Ferritina | 1760ng/ml |
En el primer día de ingreso presentó deterioro de estado general, aumento de requerimiento de aminas vasoactivas con noradrenalina a 80mcg/min, hipoxemia y saturación del 85% con necesidad de ventilación mecánica no invasiva, oliguria con requerimiento de diuréticos en bomba de infusión continua; se realizó cambio de antibióticos a meropenem y vancomicina por sospecha de sobreinfección bacteriana multifarmacorresistente.
Ese mismo día, por cumplir criterios de síndrome inflamatorio multisistémico secundario (MIS-C) se decide iniciar inmunoglobulina a 2g/kg de peso a pasar en 16h continuas, tocilizumab 400mg intravenoso/12h, metilprednisolona 1g intravenoso/día durante 3 días.
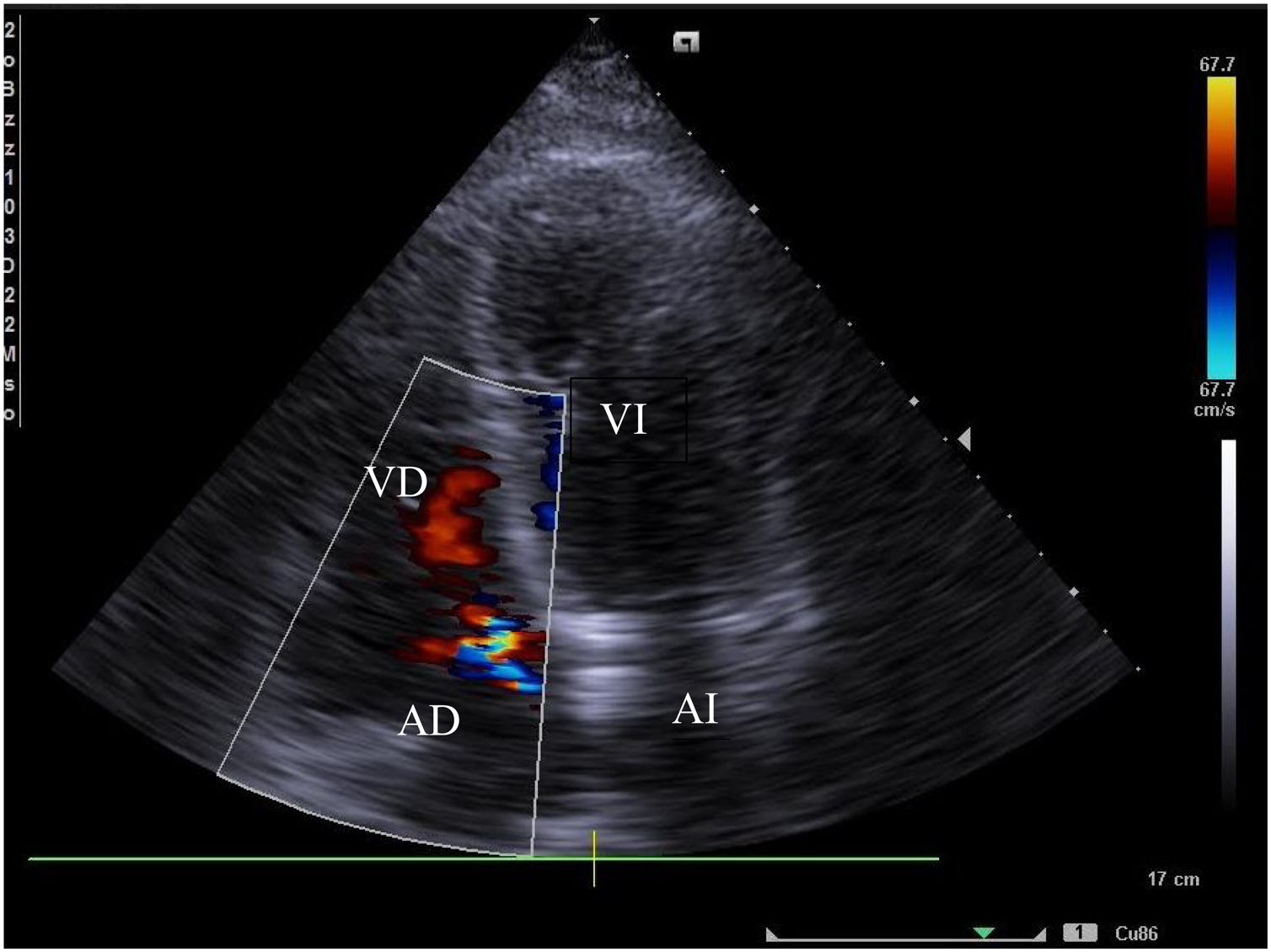
Hacía el segundo día continuó con tratamiento previamente descrito y se solicitó ecocardiograma transtorácico (ECOTT) con Doppler que demostró insuficiencia mitral, FEVI: 35%, dilatación del ventrículo izquierdo y ambas aurículas (fig. 1). Por este hallazgo de ECOTT se decidió iniciar administración de inotrópico con dobutamina a 5mcg/kg/min y traslado a unidad de cuidados intensivos COVID 19.
El tercer día de estancia hospitalaria se inició liberación del soporte vasopresor e inotrópico, además de la liberación de la ventilación mecánica no invasiva a terapia con alto flujo, con respuesta clínica satisfactoria. Dos hemocultivos periféricos y un urocultivo se reportan negativos por lo que se suspendió antibióticos. La liberación completa del soporte vasopresor, inotrópico, oxigenoterapia junto con la mejoría de la función renal se logró hacia el quinto día de estancia en la unidad de cuidados intensivos COVID 19.
La presunción diagnóstica de síndrome de inflamación multisistémico secundario se fundamentó en la presentación clínica compatible, proceso febril, PCR elevada, dímero D elevado, ferritina elevada, hipoalbuminemia, participación de múltiples sistemas (insuficiencia renal, shock con ECOTT anormal, síndrome de insuficiencia respiratoria aguda), exantema, dolor abdominal, diarrea, enfermedad grave que requiere hospitalización, y exposición al COVID 19 dentro de las primeras 4 semanas previas al inicio de los síntomas. Cumplió con la mayoría de los criterios propuestos por el CDC (tabla 3). El paciente fue dado de alta al noveno día de estancia hospitalaria con controles en cardiología y se realizó un nuevo ECOTT (fig. 2).
Criterios diagnósticos del CDC para MIS-C y MIS-A
| CDC para<21 años | CDC para>21 años | |
|---|---|---|
| Denominación | MIS-C en niños asociados a COVID 19 | MIS-C en adultos asociados COVID 19 |
| Fecha de publicación | 14 de mayo de 2020 | 11 de mayo de 2021 |
| Edad | <21 años | >21 años |
| Fiebre | Fiebre>38°C por>24h o fiebre subjetiva>24h | Fiebre subjetiva o documentada>38°C por>24 h antes de la hospitalización o dentro de los 3 primeros días de hospitalización |
| Hallazgos clínicos | Evidencia de inflamación en el laboratorioa, enfermedad clínicamente grave que requiera hospitalización con compromiso multisistémico (>2) de órganos (cardíaco, renal, respiratorio, hematológico, dermatológico o neurológico) | Y 3 de los siguientes criterios clínicos dentro de los 3 primeros días de hospitalización: Al menos uno debe ser criterio clínico primario:Criterios clínicos primarios:1. Enfermedad cardiaca grave: incluye miocarditis, pericarditis, dilatación / aneurisma de la arteria coronaria o disfunción ventricular derecha o izquierda de nueva aparición (FEVI<50%), bloqueo AV de segundo / tercer grado o taquicardia ventricular (Nota: el paro cardíaco por sí solo no cumple con este criterio)2. Erupción y conjuntivis no purulentaCriterios clínicos secundarios:1. Signos y síntomas neurológicos de nueva aparición, incluye encefalopatía en un paciente sin deterioro cognitivo previo, convulsiones, signos meníngeos o neuropatía periférica (incluido el síndrome de Guillain Barré)2. Shock o hipotensión no atribuible a terapia medica (p. ej. sedación, terapia de remplazo renal)3. Dolor abdominal, vómitos o diarrea4. Trombocitopenia (<150.000/microlitro) |
| Criterios de exclusión | Diagnóstico alternativo plausible | Sepsis bacteriana, exacerbación de una condición médica crónica |
| Evidencia de infección | Infección por SARS-CoV-2 diagnosticada por PCR, serología o antígenos o exposición a COVID 19 dentro de 4 semanas previas a síntomas | Presencia de evidencia de laboratorio de inflamación e infección por SARS-CoV2.A. Niveles elevados de al menos 2 de los siguientes: PCR, ferritina, IL-6, velocidad de sedimentación, procalcitoninaB. Una prueba de SARS-CoV-2 positiva para infección actual o reciente mediante RT-PCR, serología o detección de antígenos |
CDC: Center for Disease Control; GI: gastrointestinal; OMS: Organización Mundial de la Salud; RCP: reacción en cadena de polimerasa.
La definición de la OMS y el CDC sugieren considerar este síndrome en niños con características típicas o atípicas de enfermedad de Kawasaki.
Incluye entre otros, uno o más de los siguientes: una proteína C reactiva elevada (PCR), velocidad de sedimentación globular (VSG), fibrinógeno, procalcitonina, dímero D, ferritina, deshidrogenasa de ácido láctico o interleucina 6 (IL-6), neutrófilos elevados, linfocitos reducidos y albúmina baja.
Adaptado de: Pediatric multisystem inflammatory syndrome associated with SARS-CoV-2, https://doi.org/10.32641/rchped.v91i4.2616 y https://www.cdc.gov/mis/mis-a/hcp.html
Los resultados indican que los pacientes adultos de todas las edades con infección por SARS-CoV-2 actual o previa pueden desarrollar un síndrome hiperinflamatorio que se asemeja a MIS-C, de ahí su importancia en la sospecha clínica y aplicación de los criterios diagnósticos propuestos por el CDC para adultos. Aunque se ha descrito hiperinflamación y disfunción de órganos extrapulmonares en adultos hospitalizados con COVID-19 grave, estas afecciones generalmente se acompañan de insuficiencia respiratoria8.
La definición de caso de MIS-C incluye a personas menores de 21 años, y la definición de caso de MIS-A incluye a personas de 21 años o más. Se debe realizar el diagnóstico diferencial con el síndrome hiperferritinémico (sepsis, síndrome de activación de macrófagos, linfohistiocitosis hemofagocítica, enfermedad de Still, síndrome antifosfolípidos catastrófico)9. Nuestro paciente presentó hallazgos de laboratorio similares a las entidades del síndrome hiperferritinémico, pero no hubo evidencia de crecimiento microbiológico en cultivos, presencia de organomegalia o citopenias que apoyaran algún diagnóstico de este síndrome. El diagnóstico es un reto ya que no existe un examen específico o guías de tratamiento establecidas, las directrices para el manejo de estos pacientes se extrapolan de datos de población pediátrica. Al tratarse de una enfermedad hiperinflamatoria, se han observado buenos resultados con el uso de inmunoglobulina humana (2g/kg), dosis alta de esteroides, antiinterleucina-6 en dosis única (tocilizumab 400mg intravenoso), dosis baja de aspirina (3-5mg/kg) y anticoagulación10. El paciente sobrevivió y esto se debe probablemente a la detección temprana, a la instauración de tratamiento oportuno y a la monitorización continua en unidad de cuidados intensivos COVID 19.
Al tratarse de una entidad nueva y con la poca evidencia disponible con respecto a todo el espectro clínico y evolución, el pronóstico es incierto, sin embargo, los reportes de caso de presentación en adultos han tenido resultados favorables.
Los hallazgos de este reporte de caso están sujeto a las siguientes limitaciones: en primer lugar, al tratarse solo de un caso clínico no representa el espectro clínico o la distribución racial de este síndrome emergente; en segundo lugar, muchos casos probablemente no fueron detectados debido a la ausencia de síntomas similares al COVID 19, la falta de pruebas de anticuerpos, los resultados negativos de las pruebas RT-PCR COVID 19 o por ausencia de poder medir interleucina-6 (como en nuestro caso).
ConclusionesSe debe tener en cuenta la presentación de este síndrome en población adulta para evitar secuelas y mortalidad asociada a COVID 19, además de un abordaje multidisciplinario integral.
El reconocimiento rápido de este síndrome exige una alta sospecha clínica, y el diagnóstico debe considerarse en pacientes que pueden cumplir criterios establecidos por el CDC y la OMS.
Se necesitan más estudios para comprender mejor la respuesta inmune de los mecanismos fisiopatológicos, lo cual permitirá una mejor atención a la población adulta.
Conflicto de interesesLos autores declaran no tener conflicto de intereses.