La identificación precoz del trastorno por déficit de atención e hiperactividad (TDAH) permite implementar terapias oportunas, esto motivó a investigar la etiología del trastorno y las características asociadas durante la infancia y niñez. La información se recopiló con un cuestionario clínico del TDAH para padres. Participaron diez madres de 32 años de edad promedio. Los resultados demuestran que el trastorno es hereditario y además, existen factores de riesgo durante el embarazo y el nacimiento. Las características del TDAH en la infancia y niñez son nivel de actividad por encima de lo normal, inquietud para dormir, bastante insistentes para pedir algo, desarrollo motor grueso normal, pobre coordinación motora fina, tendencia a sufrir accidentes, desarrollo ligeramente precoz del lenguaje, progreso académico regular, repetición de grado, participación en programas especiales de educación, dificultad para conservar amistades y comportamiento pobremente dirigido por reglas.
The early identification of the attention deficit hyperactivity disorder (ADHD) allows the implementation of effective therapies; this fact causes the study of the etiology of the disorder and the associated characteristics during infancy and childhood. The data was gathered through a clinical questionnaire of the ADHD for parents. The subjects were ten mothers aged in average 32 years. The results show that the disorder is hereditary and besides, there are risk factors during pregnancy and birth. The associated characteristics of ADHD during infancy and childhood are a level of activity above the average, restless sleep, quiet insistent to ask for something, normal gross motor development, poor fine motor coordination, greater risk of accidental injury, slightly premature development of language, fair academic progress, repetition of a grade, involvement in special education programs, difficulty in keeping friends and poor rule-governed behavior.
El trastorno por déficit de atención e hiperactividad (TDAH) es una patología de etiología genética y neurológica cuya prevalencia se ha estimado en un 3-7 % de la población de niños en edad escolar (American Psychiatric Association, 2002).
El núcleo diagnóstico de este trastorno lo compone la inatención y la hiperactividad-impulsividad. Los síntomas aparecen antes de los 7 años de edad, se presentan en dos o más ambientes (escolar, familiar, etc.) y causan un deterioro clínicamente significativo de la actividad social, académica o laboral. Además, la sintomatología no aparece exclusivamente en el transcurso de un trastorno generalizado del desarrollo, esquizofrenia u otro trastorno psicótico y no se explica mejor por la presencia de otro trastorno mental (American Psychiatric Association, 2002).
La etiología se refiere a los factores que causan el trastorno. Según Biederman (2004) existe una fuerte contribución genética con una tasa del 76 %. Biederman et al. (1995) señalan que existe riesgo de padecer el trastorno cuando alguno de los padres ha sido diagnosticado con TDAH. Los familiares en primer grado de niños con TDAH tienen alto riesgo de tener TDAH (Biederman et al., 1992). Los estudios con familias muestran un elevado riesgo de TDAH entre los familiares biológicos (10-35%) incrementándose a un riesgo de 55 % en al menos 1 padre en las familias con dos niños afectados; además, los padres con antecedentes de TDAH tienen un riesgo de más del 57% de tener descendencia con TDAH (Barkley & Murphy, 2005).
Existe evidencia que el origen del TDAH es neurobiológico y genético (Biederman, 2004) y no se sustenta por factores sociales (Barkley & Murphy, 2005). El TDAH no es un problema de comportamiento, ni de educación, ni social, ni debido a una mala crianza (Barkley, 2009). El hallazgo de una influencia social significativa en el TDAH es raro y puede provenir de fuentes como informes de los padres y maestros del niño (Martinez, 2006), sin embargo el TDAH no se justifica por factores sociales medioambientales, sino que los factores neurológicos y genéticos cumplen un rol clave en el origen y expresión del trastorno (Barkley & Murphy, 2005).
Además, las complicaciones durante el embarazo están asociadas a la existencia de TDAH, especialmente el hábito de fumar (Biederman, 2004; Milberger, Biederman, Faraone & Chen, 1996), consumir alcohol, posibles niveles de fenilalanina en la madre y de forma cuestionable el estrés y la ansiedad durante el embarazo (Barkley & Murphy, 2005). El TDAH fue diagnosticado en niños y niñas cuyas madres o padres fueron dependientes del alcohol, en aquellas madres que consumieron alcohol durante el embarazo, en aquellos bebés con bajo peso al nacer (Knopik et al., 2005) y en madres con salud pobre durante el embarazo (Sprich-Buckminster, Biederman, Milberger, Faraone, Lehman, 1993 en Spencer, Biederman & Mick, 2007).
De acuerdo a Amor et al. (2005), el perfil de las complicaciones en el embarazo, trabajo de parto, nacimiento y neonatales en niños con TDAH y sus hermanos no afectados no es paralelo debido a que los niños con TDAH tiene un nivel incrementado de complicaciones. Sprich-Buckminster, et al. (1993 en Spencer et al., 2007) hallaron que las complicaciones durante el parto como toxemia, eclampsia, sufrimiento fetal, duración del parto, bajo peso al nacer y hemorragia antes del parto determinan cierta predisposición al TDAH.
Durante la infancia, los padres observan en sus hijos, las siguientes características asociadas al TDAH: actividad motora excesiva (Martinez, 2006), incluso presentan gran movimiento físico durante el sueño (Barkley & Murphy, 2005), dificultades para conciliar el sueño o sufren de insomnia (Barkley & Murphy, 2005), características de temperamento difícil como llorar excesivamente, mostrarse difíciles para consolar y experimentar angustia cuando son separados de la madre o cuidador (West, Schenkel & Pavuluri, 2008).
Seguidamente, las dificultades se evidencian en los años preescolares porque presentan mayores problemas en la autorregulación de la conducta y la habilidad metacognitiva en comparación a preescolares sin el trastorno (Schroeder & Kelley, 2009). DuPaul, McGoey, Eckert y VanBrakle (2001) hallaron que los preescolares con TDAH exhiben más problemas de conducta, son menos habilidosos socialmente, tiene dificultad para cumplir las normas especialmente durante las tareas, en el colegio tienen una conducta social negativa y puntúan menos en habilidades preacadémicas en comparación a preescolares de su misma edad sin el trastorno. Asimismo los padres experimentan más estrés, adoptan un estilo de afrontamiento menos adaptativo y tienen una respuesta negativa hacia sus niños.
En relación al desarrollo evolutivo, los preescolares con TDAH evolucionan psicomotrizmente de forma normal durante el primer y segundo año de vida y pueden ser precoces en el lenguaje (Pascual-Catroviejo, 2009), tienen pobre coordinación motora fina, entonces tienen problemas para pintar, cortar con tijeras, amarrar los cordones de los zapatos y abotonar (Barkley & Murphy, 2005). La escritura es frecuentemente terrible y los niños sienten que escribir es una tarea (Wender, 2000), tienen un riesgo mayor de sufrir lastimaduras accidentales así como heridas más frecuentes y severas como huesos rotos, golpes o lesiones en la cabeza, moretones, pierden dientes o se envenenan accidentalmente (Barkley & Murphy, 2005).
La conducta está pobremente regulada por reglas (Barkley & Murphy, 2005), les resulta difícil cumplir las órdenes, a tal punto que en muchos casos parecen estar afectados de lesiones auditivas, ya que aparentan no escuchar (Gratch, 2009), entonces, los padres experimentan un alto grado de estrés cuando observan que sus hijos no responden a requerimientos parentales comunes ni al consejo acerca de la conducta (DuPaul et al., 2001).
La conducta agresiva (verbal y física) también es frecuente en los niños con TDAH (King & Waschbusch, 2010), tienen menos habilidades sociales (DuPaul et al., 2001), son entrometidos, bulliciosos, fastidiosos (Landau & Moore, 1991), presentan conductas negativas en la clase como estar fuera de la tarea, molestan a otros niños, producen ruidos perturbadores (Avila, Cabanyes, García, Orjales & Moreno, 1997), no siguen las reglas, discuten y tienen deficientes patrones de comunicación social (Nixon, 2001).
En un estudio entre niñas con y sin TDAH, se observó que las niñas con TDAH generan respuestas más agresivas frente a las niñas sin el trastorno, quienes por el contrario generan una serie de conductas de negociación social. Las niñas con TDAH predicen respuestas negativas de sus compañeras; mientras que las niñas sin el trastorno predicen reacciones positivas de sus compañeras (Thurber, Heller & Hinshaw, 2002).
Por la pobre competencia social de los niños con TDAH, estos experimentan el rechazo de los compañeros de la misma edad, hermanos, padres y profesores (Nixon, 2001; Thorell & Rydell, 2008). Según Hoza (2007) la baja aceptación o rechazo de los pares es un factor de riesgo que conlleva a resultados negativos en el desarrollo social y emocional del niño, una vez rechazado, enfrentar la negativa reputación de los pares es extremadamente difícil y una vez etiquetados como “niños TDAH” empiezan a ser peor tratados por sus pares.
Por otro lado, en el colegio, las exigencias académicas y de comportamiento son mayores, sin embargo la inatención influye negativamente en el desempeño académico y empieza a generar frustración, rechazo de sus compañeros, baja autoestima y disgusto por el colegio (Parker, 1996 en Salend & Rohena, 2003). El TDAH está asociado a bajas notas, bajos puntajes en test estandarizados de lectura y matemáticas y la repetición de grado escolar (Loe & Feldman, 2007; Spencer et al., 2007) en un 30% o más, suspensiones en el colegio (encima del 46%) y expulsiones del colegio (10-20%) (Barkley & Murphy, 2005). Los niños (encima del 56%) reciben tutoría académica y están ubicados (30-40%) en uno o más programas educativos especiales (Barkley & Murphy, 2005; Spencer et al., 2007).
Vistos los resultados de estudios previos, la presente investigación tiene por objetivo determinar la etiología del TDAH y las características asociadas al trastorno que se manifiestan en la infancia y niñez.
MétodoParticipantesDiez madres de diez niños diagnosticados con TDAH. La edad de las madres oscila entre los 20 a 45 años. Son naturales de Trujillo, Puno, Moquegua y Arequipa y actualmente residen en la ciudad de Arequipa.
Todas las participantes cumplieron el siguiente criterio de inclusión: Tener al menos 1 hijo diagnosticado con TDAH únicamente (ausencia de cualquier otro trastorno de origen orgánico o psicopatológico).
InstrumentoADHD: Cuestionario clínico para padres (Barkley, 1991 en Gratch, 2009). Consiste en un cuestionario dirigido a los padres de niños con TDAH que recoge información sobre diferentes aspectos de la historia prenatal, perinatal, postnatal, factores evolutivos, historia médica, escolar, social, comportamiento actual e historia familiar. El cuestionario está conformado por un total de 87 preguntas cerradas que contienen alternativas de respuesta. La aplicación del cuestionario es individual y dura aproximadamente de 40 a 50 minutos.
ProcedimientoLas madres de niños con TDAH participaron voluntariamente y otorgaron consentimiento informado. La forma de la aplicación del cuestionario fue individual y tuvo una duración promedio de 45 minutos. Se realizó una visita domiciliaria a cada madre en las tardes. Una vez en el domicilio de ellas, se les entregó una fotocopia del cuestionario, lápiz y borrador para llenar las respuestas de acuerdo a su experiencia personal. En un caso, el padre estuvo presente junto a la madre para responder el cuestionario. El carácter de anonimato sobre las respuestas y el consentimiento previo favoreció la seriedad en el completamiento de las respuestas.
Para el análisis de los resultados se utilizó el estadístico descriptivo de porcentaje para representar la porción del total de la muestra que manifestó determinada cualidad en las preguntas formuladas.
ResultadosHistoria prenatalEl total de madres fueron consultadas en cinco factores de riesgo durante el embarazo (ver Tabla 1). Los resultados demuestran que del total, el 60 % de las madres padecieron un estado de salud, además, el 60 % de ellas ingirió medicamentos y el 20 % de las madres consumió sustancias con graduación alcohólica en el embarazo.
Historia perinatalLas madres presentaron factores de riesgo perinatales. Del total (ver tabla 2), el 30 % informó que tuvo bebes con complicaciones de salud después del nacimiento, el 20 % de bebes presentó sufrimiento fetal (hipoxia, nacimiento con fórceps), el 20 % de madres sufrió de eclampsia, el 20 % tuvo un parto que duró entre 7 a 12 horas y el 10 % de bebes tuvieron un peso < 2 kg por la gestación menor a 8 meses.
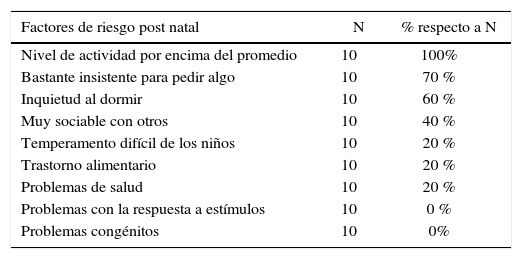
Historia postnatalDe acuerdo a las respuestas de las madres, el 100 % de niños son muy activos, el 70 % de niños son bastante insistentes para pedir algo y el 60 % de niños son inquietos al dormir (ver Tabla 3).
Factores de riesgo postnatal
| Factores de riesgo post natal | N | % respecto a N |
|---|---|---|
| Nivel de actividad por encima del promedio | 10 | 100% |
| Bastante insistente para pedir algo | 10 | 70 % |
| Inquietud al dormir | 10 | 60 % |
| Muy sociable con otros | 10 | 40 % |
| Temperamento difícil de los niños | 10 | 20 % |
| Trastorno alimentario | 10 | 20 % |
| Problemas de salud | 10 | 20 % |
| Problemas con la respuesta a estímulos | 10 | 0 % |
| Problemas congénitos | 10 | 0% |
Las madres respondieron que el 80 % de los niños lograron sentarse entre los 3-6 meses de edad (el 20 % restante lo logró después de los 6 meses), el 100 % de niños gatearon entre los 6-12 meses de edad, caminaron entre 12 y 18 meses de edad, pronunciaron las primeras palabras entre los 9-13 meses de edad y pronunciaron 2 palabras juntas entre los 14-18 meses de edad. Además, el 80 % de los niños se entrenó en el control de esfínteres intestinal a la edad de 1 a 2 años (el 20 % restante después de los 2 años de edad) y el 90 % de niños se entrenó en el control de esfínteres urinario a la edad de 1 a 2 años (el 10 % restante después de los 2 años de edad) (ver Tabla 4).
Factores evolutivos
| Factores evolutivos | N | % respecto a N |
|---|---|---|
| Sentarse entre los 3-6 meses de edad | 10 | 80 % |
| Gateo entre los 6-12 meses de edad | 10 | 100 % |
| Caminó entre 12 y 18 meses de edad | 10 | 100 % |
| Pronunció las primeras palabras entre los 9-13 meses de edad | 10 | 100 % |
| Pronunció 2 palabras juntas entre los 14-18 meses de edad | 10 | 100 % |
| Entrenamiento en control de esfínteres intestinal 1-2 años de edad | 10 | 80 % |
| Entrenamiento en control de esfínteres urinario 1-2 años de edad | 10 | 90 % |
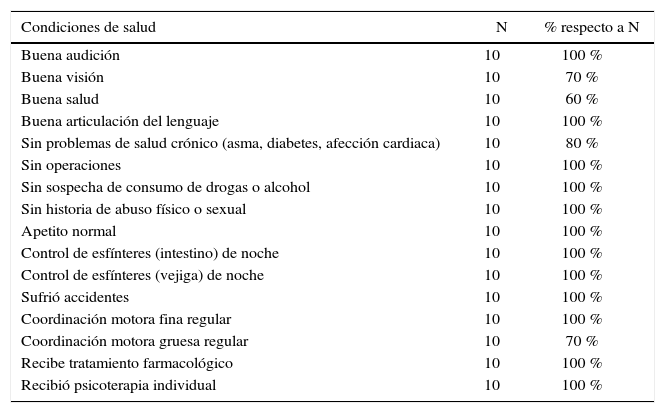
De acuerdo a las respuestas de las madres, el 100 % de niños tiene buena audición, el 70 % de niños tienen buena visión (el 30 % restante usa anteojos), el 60 % de niños tiene buena salud (el 40 % restante sufrió de enfermedades, específicamente, neumonía, varicela, sarampión y dolor de estómago), el 100 % de niños articula bien el lenguaje, el 80 % de niños no sufre de problemas crónicos como asma, diabetes, afección cardiaca (el 20% restante sufre de asma), el 100 % de niños no sufrió operaciones, no consume ni drogas ni alcohol, no tiene historia de abuso físico o sexual, tiene apetito normal y controla esfínteres intestinal y urinario (ver Tabla 5).
Condiciones de salud
| Condiciones de salud | N | % respecto a N |
|---|---|---|
| Buena audición | 10 | 100 % |
| Buena visión | 10 | 70 % |
| Buena salud | 10 | 60 % |
| Buena articulación del lenguaje | 10 | 100 % |
| Sin problemas de salud crónico (asma, diabetes, afección cardiaca) | 10 | 80 % |
| Sin operaciones | 10 | 100 % |
| Sin sospecha de consumo de drogas o alcohol | 10 | 100 % |
| Sin historia de abuso físico o sexual | 10 | 100 % |
| Apetito normal | 10 | 100 % |
| Control de esfínteres (intestino) de noche | 10 | 100 % |
| Control de esfínteres (vejiga) de noche | 10 | 100 % |
| Sufrió accidentes | 10 | 100 % |
| Coordinación motora fina regular | 10 | 100 % |
| Coordinación motora gruesa regular | 10 | 70 % |
| Recibe tratamiento farmacológico | 10 | 100 % |
| Recibió psicoterapia individual | 10 | 100 % |
Además, las madres refirieron que el 100 % de niños sufrió accidentes (70 % sufrió golpes en la cabeza, 10 % huesos rotos, 10 % pérdida de dientes y 10 % suturas), el 100 % de niños tiene una coordinación motora fina regular, el 70 % de niños tiene una coordinación motora gruesa regular (el 30 % restante tiene buena coordinación motora gruesa), el 100 % de niños recibe tratamiento farmacológico (ritalina) y el 100 % de niños ha recibido psicoterapia individual (70 % permaneció en terapia menos de 6 meses y el 30 % entre 6 a 12 meses) (ver tabla 5).
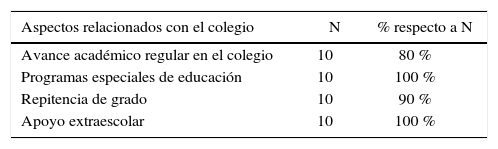
Historia escolarLas madres respondieron que el 80 % de los niños tiene un avance académico regular en el colegio (el 20 % restante refirió serias dificultades con el progreso en la lectura y las matemáticas), el 100 % de niños ha participado en algún programa especial de educación (de ellos, el 80 % recibió terapia psicopedagógica y el 20 % restante clases por dificultad en el aprendizaje), el 90 % de los niños ha repetido 1 vez, específicamente cuando estuvieron en aula de 4 o 5 años (el 10 % restante no ha repetido grado escolar) y el 100 % de niños recibe reforzamiento académico por las dificultades para aprender las matemáticas o la lectura y completar tareas (ver tabla 6).
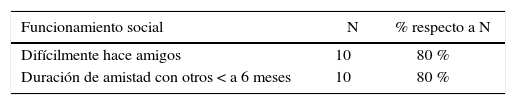
Historia socialLas madres refieren que el 80 % de los niños tienen dificultad para hacer amigos y conservar sus amistades más allá de los 6 meses (ver Tabla 7). Como manifiesta una madre “la amistad termina en el primer puñete que da a su amigo”.
Comportamiento actualLas madres respondieron que el 90 % de los niños responden de 0 a 20 % veces a las primeras observaciones y reglas (el 10 % restante responde de 20 a 40 % veces), el 100 % de madres utilizan estrategias para encauzar la conducta tales como reprimendas verbales, desconocer privilegios, aislamientos, ignorar la conducta inadecuada y castigos físicos y el 70 % de madres son, la mayor parte del tiempo, firmes en las estrategias (el 20 % restante refiere que a veces) (ver Tabla 8).
Aspectos relacionados con el comportamiento
| Aspectos relacionados con el comportamiento | N | % respecto a N |
|---|---|---|
| Los niños responden a las primeras observaciones de 0 a 20 % veces | 10 | 90 % |
| Los niños responden a las reglas de 0 a 20 % veces | 10 | 90 % |
| Las madres utilizan estrategias para encauzar la conducta | 10 | 100% |
| La mayor parte de veces las madres son firmes en las estrategias | 10 | 70 % |
En los antecedentes familiares del TDAH, el 80 % de las madres refirieron antecedentes de problemas con la atención, actividad e impulsividad infantil en 1 de los padres (6 familias) y en familiares en segundo grado (2 familias), (el otro 10 % tiene familiares en segundo grado con antecedentes de fracaso para terminar la secundaria y el 10% restante tiene familiares en segundo grado con antecedentes de abuso de sustancias). Además, el 50% de los padres son separados (el otro 30 % nunca se casó y el 20 % restante son casados) y el 70 % de padres no tienen un vínculo estable (el 30 % restante si tiene un vínculo estable) (ver Tabla 9).
DiscusiónLos resultados demuestran que los antecedentes de problemas con la atención, actividad e impulsividad infantil en los padres y familiares de los padres, predice la existencia de TDAH en el niño, demostrándose de este modo el alto potencial hereditario del trastorno. Estos resultados son consistentes con los hallazgos de Biederman (2004), Biederman et al. (1995), Biederman et al. (1992) y Barkley y Murphy (2005).
Sin embargo, esto no quiere decir que el ambiente del hogar, las habilidades de conducción de los padres, los eventos estresantes y las dificultades de interacción social con los compañeros no tienen ninguna influencia, por el contrario si tienen influencia especialmente en la evolución del trastorno. Además, algunos niños con TDAH tienen otros problemas y trastornos asociados como por ejemplo, los trastornos de la conducta que claramente están relacionados con el ambiente social del niño (Barkley, 2009).
Además de la influencia hereditaria, existen factores de riesgo prenatales adquiridos en la etiología del TDAH. Los resultados demuestran que la mayoría de madres presentó un estado de salud pobre y por tanto mayor ingestión de medicamentos. Estos hallazgos son consistentes con otras investigaciones (Ketzer, Gallois, Martinez, Rohde & Schmitz, 2011; Sprich-Buckminster et al, 1993; en Spencer et al., 2007).
Por otro lado, otros estudios (Knopik et al., 2005; Milberger et al., 1996; Valente, 2001) han demostrado que el consumo de alcohol y/o fumar durante el embarazo son factores de riesgo para el TDAH. Contrario a las expectativas, los resultados de la investigación indican que el 20% de las madres consumió bebidas de graduación alcohólica durante el embarazo.
También existen factores perinatales de riesgo que predisponen al TDAH. En esta investigación se halló que las complicaciones de salud de los bebes después del nacimiento, el sufrimiento fetal (hipoxia, nacimiento con fórceps), la eclampsia, parto prolongado y bajo peso forman parte de la historia perinatal de los niños con TDAH. Hallazgos similares se encuentran en otras investigaciones (Amoret al., 2005; Ketzer et al., 2011; Sprich-Buckminster et al., 1993 en Spencer et al., 2007).
Las características en los primeros años de vida de los niños con este trastorno halladas en la investigación son un nivel de actividad por encima de lo normal promedio, inquietud para dormir y bastante insistentes para pedir algo. De forma consistente, Martinez (2006) se refiere a la actividad motora excesiva y Barkley y Murphy (2005) al movimiento físico durante el sueño de los niños con TDAH. Al respecto, Parker (1996 en Salend & Rohena, 2003) sostiene que los niños con TDAH realizan las mismas conductas que los niños sin el trastorno, pero las conductas de los niños con TDAH son en mayor intensidad por el alto nivel de actividad que los caracteriza. El exceso de actividad debe alertar a las madres para solicitar una evaluación psicológica a fin de identificar temprano la presencia de este trastorno.
Los resultados demuestran que durante el primer y segundo año de vida el desarrollo psicomotor es normal, pero, son precoces en el desarrollo del lenguaje. Estos resultados son consistentes con los estudios de Pascual-Catroviejo (2009). Además, tienen pobre coordinación motora fina, tendencia a tener accidentes (generalmente a sufrir golpes en la cabeza); reciben tratamiento farmacológico y alguna vez han participado de psicoterapias individuales. Estos hallazgos son consistentes con los estudios de Evans, Schultz y Sadler (2008), Barkley y Murphy (2005); Purdie, Hattie y Carroll (2002); Valente (2001) y Wender (2000).
Los niños con TDAH tienen tendencia a sufrir accidentes porque no reconocen situaciones que implican a priori un alto riesgo físico, demostrando su tendencia a la impulsividad, es decir actuar sin pensar. Asimismo, como son desatentos tienen dificultad en aprender de las experiencias y cometen reiteradamente las mismas torpezas físicas (Gratch, 2009).
Además de la terapia farmacológica, los niños han participado en terapias psicológicas, lo cual demuestra que las madres de este estudio están preocupadas por la mejora de sus niños y reconocen la necesidad de una tratamiento psicológico más allá del farmacológico para combatir los problemas conductuales, emocionales, educativos, sociales y familiares ocasionados con el TDAH; deterioros que han sido ampliamente documentados en diferentes estudios (DuPaul et al., 2001Harpin, 2005; Johnston & Mash, 2001; Polanczyk, Casella, Miguel & Reed, 2012;).
En relación al desempeño escolar, los resultados demuestran que los niños con TDAH tienen un progreso académico regular en el colegio, han repetido un grado y han requerido de programas especiales de educación (terapia psicopedagógica y clases para mejorar el aprendizaje). Estos resultados son consistentes con los estudios de Loe y Feldman (2007), Spencer et al. (2007) y Barkley y Murphy (2005).
Los resultados señalan que los niños con TDAH tienen dificultad para hacer amigos y cuando logran entablarla, la duración de la amistad es menor a 6 meses. Estos resultados son consistentes con la literatura acerca del TDAH que señala el rechazo de los pares hacia los niños con este trastorno, posiblemente porque los niños con el trastorno son agresivos, fastidiosos, entrometidos, con pocas habilidades sociales y deficientes patrones de comunicación social (DuPaul et al., 2001; Hoza, 2007; King & Waschbusch, 2010; Landau & Moore, 1991; Nixon, 2001; Thorell & Rydell, 2008).
El comportamiento de los niños con TDAH es pobremente dirigido por reglas, este hallazgo es consistente con Barkley y Murphy (2005). En efecto, la mayoría de niños responde 0 a 20% de veces a las reglas y a las primeras observaciones, esta conducta puede dificultar la relación padre-hijo o la interacción con los maestros de aula. Para solucionar este problema, se puede sugerir a los padres buscar con los especialistas un entrenamiento en técnicas cognitivo conductuales, el cual no disminuye la sintomatología del TDAH, sin embargo produce una disminución de los problemas de conducta en los niños con el trastorno (Chronis, Chacko, Fabiano, Wymbs & Pelham, 2004; Van den Hoofdakker et al., 2007).
Un aspecto positivo de la investigación es la cantidad importante de información y profundidad de la misma recogida a través del cuestionario clínico aplicado a las madres de los niños con TDAH. Esta valiosa información nos permite comprender mejor los diferentes componentes del trastorno para formular el diagnóstico y elaborar posteriormente tratamientos que se ajusten a las características individuales de cada paciente. Para establecer el diagnóstico, además de la valiosa información obtenida a través del cuestionario clínico del TDAH, también es necesario aplicar directamente a los niños instrumentos de evaluación psicométrica para medir su desempeño en diversas funciones psicológicas y de esta manera tener un panorama completo de cada caso que guíe apropiadamente el tratamiento.
Una limitación del estudio es el tamaño pequeño de la muestra por lo que es necesario que los resultados de esta investigación se confirmen en un grupo más grande. Sin embargo los resultados obtenidos son consistentes con la literatura y diferentes investigaciones acerca del TDAH.