La mayoría de las infecciones respiratorias víricas en niños mayores de dos años (aproximadamente 60 % del total) están causadas por rinovirus y los síntomas que condicionan pueden ser graves y persistentes, si tenemos en cuenta su potencial como fuertes inductores de sibilancias y exacerbaciones de asma (1).
Estudios recientes muestran que existen importantes interacciones entre la infección por rinovirus y la inflamación alérgica a nivel del tracto respiratorio de los pacientes atópicos (1-2). A lo largo de este trabajo trataremos de revisar las posibles interacciones entre la infección por rinovirus (RV) y la aparición y perpetuación de las sibilancias y asma infantil.
EPIDEMIOLOGIA DE LAS INFECCIONES VIRICAS Y SU RELACION CON EL ASMA
Las infecciones víricas influencian la función de la vía aérea y el asma a través de dos caminos diferentes. En el período de lactante las infecciones víricas, particularmente por el virus respiratorio sincitial provocan la aparición de sibilancias, sobre todo en aquellos pacientes en los que se comprueba una disminución de la función pulmonar (3). Sin embargo, sólo una proporción de estos pacientes va a desarrollar asma. El factor de predicción más importante en la posible aparición de asma es la existencia de atopia en alguno de los progenitores, especialmente la madre (tabla I).
En niños y adultos con asma preexistente las infecciones respiratorias víricas son una causa frecuente de exacerbaciones. Así se encuentra que aproximadamente el 60 % de las misma está precedida por una infección vírica y los virus más frecuentemente involucrados son los rinovirus (1) (fig. 1).
Figura 1.--Infección vírica y asma: epidemiología.
PAPEL DE LOS RINOVIRUS EN EL ASMA
Los rinovirus son virus ARN de pequeño tamaño pertenecientes a la clase de los picornavirus, de los cuales se han identificado hasta 100 serotipos diferentes. Su papel en la etiología de las infecciones respiratorias de vías altas y en la exacerbación del asma ha adquirido mayor relevancia desde que han mejorado las técnicas de detección. Actualmente se hacen identificando la cadena polimerasa (PCR, polymerase chain reaction), con lo cual se mejora hasta tres veces la identificación que se obtenía con cultivos (4). Usando esta técnica, estudios recientes han demostrado que el 60 % de las exacerbaciones del asma en pacientes escolares con infecciones respiratorias estaban asociadas con una infección por RV (5). La inspección de los cuadernos de síntomas revela que existen disminuciones bruscas en los valores de pico/flujo a los 2 días del inicio de los síntomas catarrales, seguidas de una recuperación progresiva que se completa a las 2-3 semanas. En otro estudio, se observa una íntima relación entre la infección por rinovirus y las exacerbaciones del asma en niños atendidos en urgencias (1). Se observa que en los cultivos de aspirado nasal, de niños mayores de 2 años, el virus más prevalente es el rinovirus. La existencia de alergia aumentaba notablemente las posibilidades de que se presentasen sibilancias (odds ratio 10,8). Estos hallazgos se corroboran en otros estudios (2) donde utilizando la técnica de PCR en lavados nasales se confirma que el papel de los rinovirus como inductores de sibilancias y el papel coadyuvante que tiene la existencia de alergia para la presentación de las mismas (odds ratio 16,4).
Más aún, en estos niños, se detecta una íntima relación entre un test de PCR positivo y la presencia de eosinófilos o proteína catiónica en las secreciones nasales. Estas observaciones implican que la inflamación alérgica eosinofílica está influida por las infecciones respiratorias víricas, el incremento de eosinófilos podría contribuir a la inflamación de las vías aéreas y condicionar un mayor grado de respuesta bronquial y una tendencia a las sibilancias.
Si bien en la edad escolar se presentan más infecciones respiratorias víricas que en los adultos, también en estos, la técnica de PCR ha permitido detectar una infección por rinovirus en el 38 % de las exacerbaciones de asma (6).
Aunque existen otros virus (coronavirus, influenza y adenovirus) que también se asocian con estas exacerbaciones (7) la evidencia de los estudios antes reseñados, indican que son los rinovirus los patógenos más importantes que se asocian a la aparición de crisis asmáticas, tanto en niños como en adultos.
Para explicar la forma en que estos virus inducen asma se han propuesto diferentes mecanismos:
1. Daño epitelial.
2. Sibilancias reflejas consecuencia de la inflamación.
3. Aspiración de mediadores inflamatorios de las vías aéreas altas.
4. Generación local de citocinas proinflamatorias.
5. Reclutamiento aumentado de células inflamatorias a la vía aérea.
6. Liberación aumentada de mediadores inflamatorios.
7. Generación de anticuerpos IgE específicos para el virus.
Aunque todos estos factores probablemente desempeñan algún papel en las exacerbaciones de asma ligadas a infecciones respiratorias, revisiones recientes sostienen la hipótesis de que los virus respiratorios generan citocinas que pueden estimular la inflamación existente de las vías aéreas, aumentando así la probabilidad de asma (8).
MECANISMOS DE LA INFLAMACION DE LAS VIAS AÉREAS INDUCIDA POR RINOVIRUS
La mayor parte de la información de la interacción RV vía aérea nace de la infección experimental con rinovirus. Recientemente se ha publicado una revisión de este problema y las evidencias muestran (9-11):
1. Los RV pueden afectar directamente a los bronquios.
2. La infección experimental induce cambios en la respuesta de la vía aérea aumentando la respuesta a metacolina que se mantiene hasta 15 días después de la infección.
3. Tras la infección por RV aumenta la respuesta inflamatoria inducida por provocación alergénica.
4 Existen considerables variaciones individuales en la respuesta a la infección experimental, tanto en lo que se refiere a la sintomatología como a la cantidad de virus que se detecta. Lo cual se atribuye a diferentes tipos de respuesta de las células T.
Estas observaciones sugieren que existe una importante correlación entre la infección por rinovirus y la potenciación de la respuesta inflamatoria alérgica. Pero en ningun caso se demuestra que la exposición al alergeno incremente la gravedad de la infección vírica (11).
Por otra parte, han desarrollado diferentes modelos in vitro para valorar las consecuencias de la interacción de los rinovirus y las células inmunocompetentes. Así se han incubado rinovirus con macrófagos obtenidos de lavados broncoalveolares y mononucleares de sangre periférica. En conjunto estos estudios indican que los rinovirus pueden activar a los linfocitos e inducir la generación de citocinas con efectos proinflamatorios. Además, cuando los rinovirus interactuan con los macrófagos estas células secretan TNF-a e IL-1b. Estas citocinas incrementan la expresión en la célula epitelial de la molécula de adhesión ICAM-1, y puesto que esta es el receptor principal de los rinovirus, los rinovirus pueden tener mayor probabilidad de infectar y de perpetuar el proceso (8, 11, 12, 15).
INTERACCIONES DE LOS RINOVIRUS Y LAS MOLÉCULAS DE ADHESION
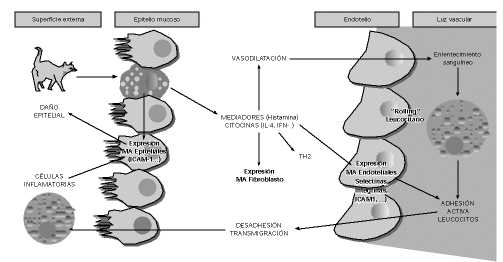
Las moléculas de adhesión desempeñan un papel clave en la reacción inflamatoria alérgica, puesto que son absolutamente necesarias para que las células inflamatorias lleguen desde la sangre al lugar de la reacción, por rodamiento, activación y migración, a través de la pared endotelial.
Las moléculas de adhesión más importantes son las selectinas, las integrinas y la superfamilia de las inmunoglobulinas.
La molécula ICAM-1 (intercelular adhesión molecule 1), pertenece al grupo de las inmunoglobulinas y se encuentra en la superficie de las células epiteliales y endoteliales. Su ligando natural es LFA1 (limphocite function associated antigen) que está ampliamente distribuido en los leucocitos, incluyendo los eosinófilos y además está en relación con el reclutamiento de leucocitos en los sitios donde se produce una inflamación (12). Así, tras la exposición al antígeno se produce una liberación de mediadores por parte del mastocito que conduce al inicio de una reacción inflamatoria en la cual, uno de los pasos tempranos es un aumento de la expresión de ICAM-1 sobre las superficies del epitelio endotelial y bronquial.
El aumento de la expresión de ICAM-1 ocurre simultáneamente a la llegada de las células inflamatorias y se correlaciona también con la intensidad de los síntomas (11, 12, 15) (fig. 2). La lesión del epitelio, consecuencia de la infección vírica, da lugar a la producción de diferentes citocinas y quimocinas, metabolitos del ácido araquidónico, endotelinas y óxido nítrico, al mismo tiempo que se activan las moléculas de adhesión. Como consecuencia de esto se facilita el reclutamiento de células inflamatorias en la mucosa. Estas células así reclutadas van a producir una variedad de productos que activan a diferentes células migratorias para así perpetuar la respuesta inflamatoria. Esto representa una nueva visión de las células epiteliales que pasan de tener un papel de barrera a un protagonismo más activo.
Figura 2.--Moléculas de adhesión e inflamación alérgica.
Estudios realizados en primates, muestran que la expresión de ICAM-1, aumenta fuertemente en el epitelio bronquial y en el endotelio, tras la provocación con alergeno (13), lo cual puede aumentar la susceptibilidad a la infección por RV y la capacidad de provocar ataques de asma.
Por otra parte, la infección por virus respiratorios condiciona una respuesta inflamatoria del epitelio con la producción de varias citocinas proinflamatorias: IL-6, IL-8, IL-10; GM-CSF, RANTES y otras, lo cual incrementa la expresión de ICAM-1 y la reacción inflamatoria consiguiente.
Se ha estudiado la expresión de ICAM-1 en las células epiteliales nasales en sujetos alérgicos a ácaros y polen de parietaria (14-15) comparados con controles normales.
Los resultados muestran que la expresión de ICAM-1 estaba continuamente aumentada en los pacientes alérgicos a ácaros, incluso si estaban asintomáticos, probablemente debido a una continua exposición al alergeno que condicionaría un grado de inflamación mínima aunque persistente. Lo mismo ocurría en los pacientes políticos dentro de la temporada de polinización. Por el contrario, fuera de la estación polínica no existía expresión de ICAM-1 y también faltaba esta expresión en los sujetos normales.
Se comprobó además que 30 minutos después de la provocación específica se detectaba ICAM-1 en todos los pacientes alérgicos, cosa que no sucedía en los controles normales.
Parece entonces que la presencia de ICAM-1 es un buen marcador de la inflamación alérgica.
Por otra parte, la ICAM-1, es el receptor usado por el 90 % de los rinovirus para adherirse a la célula epitelial e infectarla (16). Su mayor expresión en la inflamación alérgica puede predisponer al individuo a mayores tasas de infección por rinovirus, lo cual conduce a una mayor expresión de ICAM-1 y a mayor infiltrado inflamatorio (11, 14).
INFECCION VIRICA Y TRATAMIENTO: INTERACCIONES
Hemos visto que el aumento de la expresión de ICAM-1 como consecuencia de la exposición alergénica, aumenta las posibilidades de infección por rinovirus en virtud del aumento del número de receptores para ellos.
Tenemos, por tanto, estudios diferentes que muestran una relación casual entre la enfermedad respiratoria vírica de vías altas y el subsecuente inicio de alergia respiratoria y/o asma. Podría existir entonces una estrategia de tratamiento dirigida a la prevención de las infecciones respiratorias y la expresión de ICAM-1 en orden a prevenir el desarrollo de alergia o a minimizar el impacto de las infecciones sobre el número e intensidad de los síntomas.
Los recientes avances en el conocimiento del papel primordial que desempeñan las moléculas de adhesión en la inflamación alérgica han orientado hacia una nueva visión de la terapéutica basada en el bloqueo de estos receptores. En una reciente revisión realizada por Ciprandi (17) se muestra las diferentes posibilidades de este tipo de intervención.
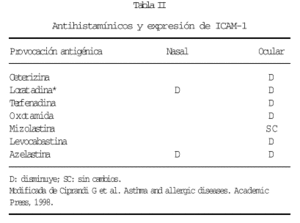
Algunos antihistamínicos de segunda generación se han mostrado útiles en la modulación de la expresión de molécula de adhesión ICAM-1 en el epitelio nasal. Los mecanismos por los cuales se produce este efecto no son bien conocidos, si bien, parecen independientes del efecto antihistamínico (tablas II y II).
Así, el tratamiento precoz y prolongado, durante la niñez, con estos antihistamínicos podría ser particularmente útil en la prevención del desarrollo de asma o rinitis alérgica e incluso de la prevención de la infección por rinovirus. Algunos estudios publicados recientemente parecen corroborar esta hipótesis.
En un estudio controlado con placebo, realizado en 20 pacientes de 4 a 13 años alérgicos a ácaros, con rinoconjuntivitis y/o asma leve, el tratamiento prolongado, durante un año, con terfenadina a dosis de 1 mg/kg de peso, redujo de manera notable los síntomas nasoconjuntivales y bronquiales al mismo tiempo que se demostró una disminución altamente significativa de los niveles de ICAM-1 en el epitelio nasal de los pacientes en el grupo activo (18). Por otra parte, el número de visitas no programadas, como consecuencia de la aparición de síntomas respiratorios, fue significativamente menor que en el grupo control.
En el estudio ETAC (Early Treatment of the Atopic Child) se incluyeron 817 niños de 1 a 2 años que padecían dermatitis atópica y tenían antecedentes familiares de enfermedad atópica en un progenitor o un hermano, en un intento de prevenir la posible aparición de asma que se ve en los niños con eccema atópico.
El ensayo doble ciego, controlado con placebo, aleatorio, se llevó a cabo en varios países. En él los niños fueron tratados durante 18 meses con ceterizina (0,25 mg 2 veces al día) o placebo. A todos ellos se les realizó un control clínico y analítico que incluyó una determinación de anticuerpos IgE totales y específicos. En los resultados, si bien, el número total de pacientes con asma del grupo activo y placebo fue similar, cuando se examinaron aquellos pacientes con IgE específica elevada frente a gramíneas o ácaros del polvo, el riesgo relativo de padecer asma se redujo en un 50 % (19).
Actualmente esta en marcha un estudio multinacional, doble ciego controlado con placebo y randomizado que trata de valorar el posible papel de la loratadina como tratamiento preventivo de la aparición de asma y/o infecciones víricas en niños de 2 a 3 años (Estudio PREVENTIA). En el último congreso de la Academia Europea de Alergia se han presentado los resultados preliminares de este estudio referidos a 412 pacientes entre 12 y 30 meses de edad. Los criterios de inclusión consistían en que estos pacientes debían haber experimentado 5 episodios de infecciones de vías respiratorias altas y no más de 2 episodios con sibilancias en el año previo a la inclusión. A los 12 meses de tratamiento el número de episodios de sibilancias del grupo activo comparado con el placebo 0,8 vs 1,2 mostraba una disminución significativa de estos episodios de sibilancias (p < 0,001). En los próximos meses se espera completar este estudio con datos del segundo año de seguimiento.
OTRAS IMPLICACIONES TERAPÉUTICAS
Desde el punto de vista epidemiológico podemos apreciar que existe una correlación entre la aparición de infecciones víricas y exacerbaciones de asma que siguen un patrón estacional que suele coincidir con el período de escolaridad y se hacen menos frecuentes en vacaciones (1, 5, 7). Estos mismos estudios sugieren que la infección vírica del tracto respiratorio inferior en la niñez temprana se asocia a cambios patológicos en la vía aérea que incluyen hiperreactividad y obstrucción crónica de la misma. Si bien no hay un mecanismo que explique por sí solo por qué los virus condicionan la aparición de asma, existe un hilo conductor que une a todos los mecanismos que pudieran estar implicados y este es la capacidad que tienen los virus de causar inflamación, bien directamente a través de efectos citopáticos, o indirectamente incrementando la inflamación de las células respiratorias como consecuencia de la producción de citocinas proinflamatorias.
Esta aseveración sugiere que terapias antivíricas específicas pudieran tener un protagonismo fundamental para reducir la morbilidad derivada de este tipo de infecciones. Más aún, estrategias dirigidas a prevenir las enfermedades respiratorias de la infancia, bien por vacunación o con medicaciones antivíricas podrían potencialmente reducir la incidencia de asma en el niño. Actualmente se recomienda la vacunación antigripal dentro del tratamiento del niño asmático, pero desafortunadamente hay más de 100 serotipos de rinovirus, por lo que la vacunación en este tipo de pacientes no es una opción terapéutica.
La posibilidad de prevención estaría basada en una estrategia de evitación de la infección teniendo en cuenta la vía de inoculación. En una reciente revisión de Mygind et al (20) se enfatiza la importancia de evitar la autoinoculación derivada de tocarse la nariz y los ojos en aquellos pacientes que habían contactado con los virus. Al mismo tiempo que se aconseja la evitación de guarderías en pacientes que tengan una afectación importante.
INFECCION VIRICA COMO DESENCADENANTE DE ASMA Y TRATAMIENTO CON ESTEROIDES
La evidencia de que los rinovirus aumentan la reacción inflamatoria tardía en los asmáticos aporta argumentos para el uso de esteroides tratando de minimizar la intensidad y persistencia de la sintomatología. Si bien es comúnmente aceptado el uso de esteroides en las exacerbaciones de asma no existen muchos estudios controlados con placebo que traten de esta situación específica. Un estudio abierto demuestra que una dosis de prednisona de 1 mg/kg dada al inicio del proceso reduce el número de crisis, las visitas a urgencias y las hospitalizaciones (21).
Algunos estudios (22, 23) realizados en pacientes preescolares con altas dosis de beclometasona inhalada, entre 1.500 y 3.200 mg/día administrados al inicio de la infección respiratoria, muestran una modesta aunque significativa, reducción en la gravedad de los ataques cuando se les compara con placebo.
Otro estudio realizado con budesonida a dosis de 1.600 mg durante los primeros 3 días y 800 mg los 7 días siguientes muestra una significativa reducción de los síntomas, particularmente tos y jadeo, cuando se compara con el grupo placebo. Sin embargo, no existían diferencias entre los dos grupos en lo que se refiere a atención hospitalaria (24).
En niños de 7 a 9 años, que habían tenido episodios de broncospasmo ligado a infecciones víricas durante el año anterior, se ha estudiado el posible efecto preventivo de la administración de beclometasona a dosis de 400 mg/día durante 6 meses, comparándola con placebo. Si bien la función respiratoria mejoraba significativamente en el grupo activo, no había diferencias en el porcentaje de días con síntomas o en la frecuencia, intensidad o duración de los episodios de broncospasmo cuando se comparaban los dos grupos (25).
Como puede observarse existen resultados discordantes que pueden explicarse tanto por la variabilidad de los fármacos y dosis empleadas como por la diferencia de edad de los pacientes. Así mismo hay que tener en cuenta la propia heterogenidad del asma y las diferentes respuestas que pueden orquestarse después de la infección vírica (11).
Una revisión crítica realizada por la biblioteca Cochrane en la que se incluyen éstos y otros estudios concluye que los corticoides inhalados pueden resultar parcialmente eficaces en el tratamiento de los episodios de sibilancias leves o moderados pero que no hay ninguna evidencia a favor de mantener este tratamiento como preventivo (26).
INFECCION VIRICA: ASMA Y TRATAMIENTO CON ANTILEUCOTRIENOS
Se ha descrito un aumento en la producción de cistenil leucotrienos en los preescolares con broncospasmo ligado a infecciones víricas.
En un grupo de 82 pacientes con broncospasmo se determinó la concentración de LT en las secreciones y se compararon con indivíduos normales y con pacientes afectos de infección vírica, pero sin broncospasmo, y se encontraron significativamente aumentadas (27). Ello abre la ilusionante posibilidad de tratar a estos pacientes con antileucotrienos, lo cual facilitaría sobremanera el tratamiento dadas las dificultades para el buen cumplimiento de tratamiento inhalado en este tipo de pacientes.