En general en todo el mundo, pero en Estados Unidos en particular, la tasa cada vez mayor de insuficiencia renal terminal continúa siendo un problema difícil, provocando que un número cada vez mayor de pacientes acabe dependiendo de la hemodiálisis. De hecho, muchos de ellos requieren este tratamiento de por vida como consecuencia de la escasez de donantes de órganos o las contraindicaciones médicas para el trasplante. Antes de la colocación de una fístula arteriovenosa (FAV) es indispensable una planificación juiciosa para aumentar al máximo las opciones de acceso de esta población de pacientes cada vez más numerosa1.
Aunque la historia de la hemodiálisis se remonta a la década de los cuarenta, la primera FAV autóloga, efectuada por Cimino hace casi 20 años, introdujo una técnica perdurable y apropiada con un riesgo relativamente reducido de complicaciones2. Desde entonces, los procedimientos de acceso vascular han evolucionado sustancialmente, utilizándose venas de la extremidad superior e inferior, al igual que conductos protésicos (politetrafluoroetileno, PTFE) para la creación de accesos vascula-res3,4. La fístula con injerto de PTFE confiere ventajas evidentes, incluida la relativa facilidad de implantación, que obvia la necesidad de la presencia de venas autólogas y cuyo período necesario para la maduración es breve. No obstante, en numerosos estudios donde se han comparado las prótesis de PTFE con los vasos autólogos se ha llegado a la conclusión de que un abordaje permanente de hemodiálisis utilizando vasos nativos es mejor desde un punto de vista de la permeabilidad y de tasas de complicaciones, en comparación con las prótesis de PTFE5,6. Estas observaciones dieron lugar al establecimiento de guías de práctica clínica por parte de la Kidney Disease Outcomes Quality Initiative, en las que se considera que el abordaje autogol debe ser la elección primaria cuando se planifica un abordaje AV. En la actualidad, las directrices de los centros del Medicare y del Medicaid para 2006 han recomendado como tasa óptima identificar fístulas nativas en el 66% de pacientes tratados con hemodiálisis.
Previamente, se ha demostrado que el bloqueo del plexo braquial para la anestesia regional en la creación de un acceso vascular aumenta el diámetro de las venas de la extremidad7. En el presente estudio, investigamos si el uso sistemático de anestesia regional produciría un impacto en la planificación preoperatoria de la cirugía de abordaje para hemodiálisis con respecto a la localización anatómica de la fístula en la extremidad al igual que en la selección del vaso nativo. Estos pacientes fueron seguidos prospectivamente con respecto a las tasas de permeabilidad y maduración del abordaje AV.
MATERIALES Y MÉTODOSEn el estudio se incluyeron 26 pacientes sometidos a cirugía de abordaje AV para hemodiálisis. Hubo 16 hombres y 10 mujeres. La edad media era de 52,9 y 56,7 años, respectivamente. Efectuaron todos los procedimientos dos cirujanos vasculares. El diseño del estudio requirió que el cirujano estableciera los planes operatorios iniciales partiendo de la exploración física del paciente. El día de la cirugía, éstos se evaluaron usando una exploración física y ecografía venosa efectuada por el cirujano inmediatamente antes y después del bloqueo anestésico regional. Se utilizó un ecógrafo portátil, Sonosite 180 Plus equipado con un transductor de banda ancha de 11 mm (7-4 MHz) modelo C 11, para aplicaciones de acceso vascular (SonoSite, Bothell, WA). Después de la aplicación de un torniquete en el antebrazo, se examinaron las venas basílica y cefálica en el tercio medio del brazo en la fosa antecubital y la vena cefálica a nivel de la muñeca después de la aplicación de un torniquete en el tercio proximal del brazo. Se determinó el diámetro de la pared interna con respecto a la externa, garantizando una compresión mínima de la vena y la forma de la vena más circular posible. Antes y después de la administración de la anestesia regional, se obtuvieron mediciones de todas las venas visualizadas del brazo y antebrazo seleccionadas. El cirujano utilizó estos hallazgos para determinar el tipo de intervención a realizar, el nivel al que tenía que colocarse la fístula y la selección de una vena autóloga o de material para un injerto protésico. En una hoja estandarizada, se registraron los datos demográficos de los pacientes y los detalles del procedimiento quirúrgico incluido el plan preoperatorio, tipo de fístula colocada y todos los datos de las determinaciones. Posteriormente, se siguió a los pacientes a través de una entrevista telefónica o visita clínica y se les preguntó por la utilización de la fístula colocada así como por la aparición de cualquier complicación. En caso de fracaso del abordaje AV, se registraron los datos del último tratamiento de hemodiálisis efectuado satisfactoriamente.
Para la anestesia regional, se practicó un bloqueo infraclavicular estándar con lidocaína al 2% con adrenalina 1:200.000 y bicarbonato sódico (0,9 mEq/10 ml) con guía ecográfica, según método por Sandhu y Capan8. El inicio del bloqueo se definió por una disminución de la respuesta al dolor y debilidad motora.
Para la colocación de la fístula o la implantación del injerto, se usó una técnica quirúrgica estándar empleando una disección atraumática de la arteria al nivel apropiado y la vena correspondiente, la creación de una anastomosis vascular utilizando clampajes atraumáticos y suturando con prolene 6.0 con aguja vascular atraumática. Para el injertoprotésico, se usó PTFE de 6 mm de pared estándar (W. L. Gore and Associates, Flagstaff, Az).Para el análisis estadístico, se utilizó el programa Microsoft Office Excel (Microsoft, Redmond, WA), al igual que el Web Chi Square Calculator (http://www.georgetown.edu/faculty/ballc/ webttools/web_chi.html).
RESULTADOSDe los 26 pacientes analizados, 20 debían someterse a la creación de una FAV usando una vena nativa, y seis, a una FAV con un injerto de PTFE. En nueve pacientes se había programado a priori una fístula de Cimino pero se excluyó su realización a raiz de las mediciones ulteriores. En 12 pacientes no se modificó la estrategia quirúrgica (grupo 1), mientras que en cinco se modificó el plan inicial (grupo 2).
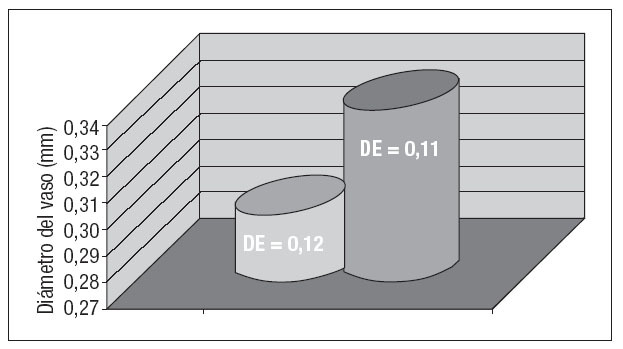
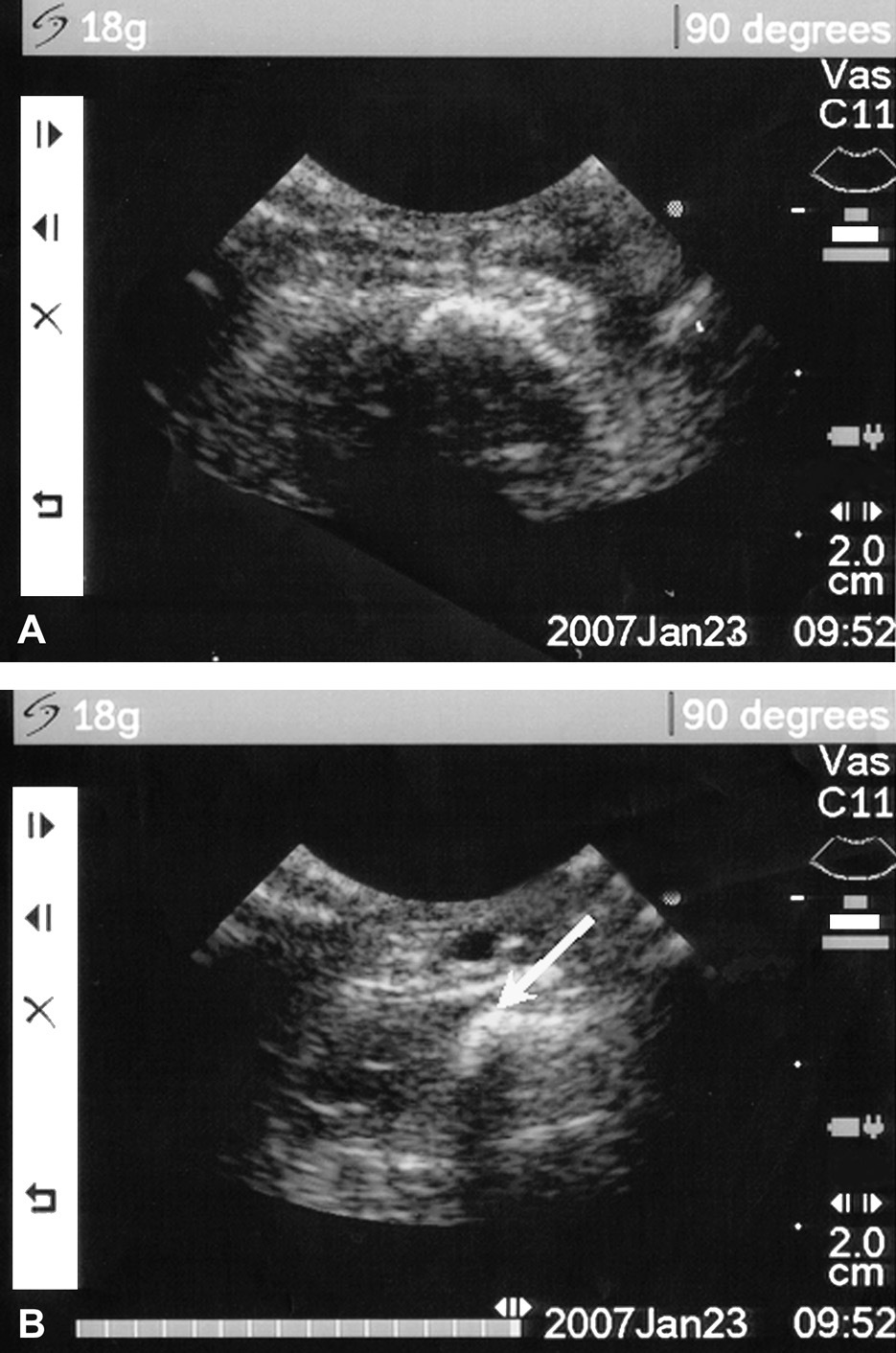
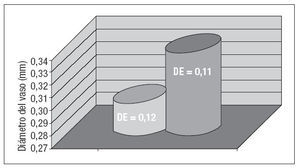
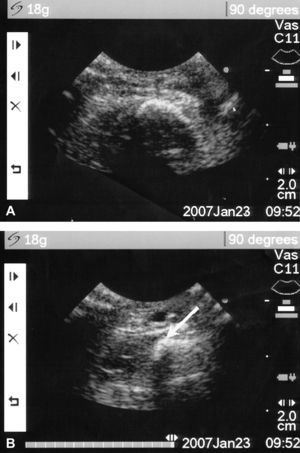
En todos los casos se obtuvo un bloqueo completo del plexo braquial que se confirmó por la pérdida de función neurológica motora y sensorial. Como han descrito previamente otros investigadores7, no se observaron efectos secundarios ni complicaciones postoperatorias de la aplicación del bloqueo. Preoperatoriamente, se planificaron nueve fístulas Cimino, 7 braquiocefálicas e injertos de PTFE y dos transposiciones de la vena basílica. En cinco de los 17 pacientes restantes se modificó la estrategia quirúrgica después de la administración de anestesia regional (29,4%): en 2 casos de injerto protésico se pasó a realizar una trasposición de vena basílica (n = 2), en otro se colocó una fístula de Cimino, y en 1 caso que se habia programado una fístula braquiocefálica se realizó también una de Cimino, aumentando el diámetro medio de la vena desde 0,29 a 0,34 cm (p = 0,008) (fig. 1). Los vasos dilatados se visualizaron claramente como se muestra en la figura 2. Para todos los pacientes, el seguimiento medio fue de 82,6 ± 75,6 días y no difirió entre grupos. Se produjo un fracaso en un paciente del grupo 1, y no se identificó una diferencia significativa en la tasa de permeabilidad entre los grupos de estudio (p = 0,29, prueba de la µ2).
Fig. 1. Aumento del diámetro medio del vaso después del bloqueo axilar. DE: desviación estándar.
Fig. 2. A. Falta de visualización de la vena cefálica. B. La vena cefálica se visualiza tras la realización de un bloqueo axilar con un aumento de diámetro del vaso de 2,4 mm.
DISCUSIÓNEn la creación de FAV para hemodiálisis es óptimo el uso de venas nativas, que se recomienda antes de la implantación de injertos protésicos. La utilización de venas autólogas puede proporcionar a los pacientes un abordaje AV que dura más tiempo y que entraña un menor riesgo de complicaciones. El presente estudio demuestra, por primera vez, que el uso sistemático de anestesia regional para la cirugía de abordaje AV da lugar a un cambio significativo de la estrategia quirúrgica sin efectos adversos sobre la permeabilidad del abordaje creado.
Los planes operatorios de una opción quirúrgica de menos a más favorable para la creación de un abordaje AV tuvieron lugar en alrededor del 30% de pacientes después de un bloqueo regional supraclavicular. En cuatro casos el injerto protésico AV se convirtió en una FAV autóloga, y en un caso se creó una FAV más distal. Se excluyeron del análisis los nueve pacientes apropiados para cirugía mediante una fístula de Cimino antes de la aplicación del bloqueo porque ya habían obtenido un plan quirúrgico óptimo (es decir, una fístula de Cimino). Los inconvenientes del presente estudio incluyen el tamaño relativamente reducido del grupo de estudio y la amplia variación en la duración del seguimiento. No obstante, para el grupo que se sometió a un cambio del plan operatorio, el seguimiento fue uniforme y, como promedio, duró 140 ± 60,7 días.
En los estudios publicados no se proporciona una explicación clara del mecanismo de dilatación de la vascularización del antebrazo después de un bloqueo regional. Se cree que el bloqueo de la inervación simpática desempeña un papel similar al observado en la anestesia raquídea regional y el bloqueo simpático consiguiente. Ejemplos de ello incluyen la disminución de la motilidad intestinal, la vasodilatación periférica que da lugar a un aumento de la temperatura cutánea y la hipotensión secundaria a una disminución del tono vascu-lar9-11. Es interesante destacar que sólo los pacientes sometidos a la aplicación satisfactoria del bloqueo axilar presentan una dilatación significativa del sistema venoso7. Aunque no se dilucidó un mecanismo fisiológico claro, las posibles explicaciones incluyen un efecto directo sobre la muscular de la pared venosa al igual que un aumento del diámetro de la vena secundario a la dilatación arterial que provoca un incremento del retorno venoso. En el presente estudio, dos anestesiólogos realizaron todos los bloqueos axilares utilizando la misma técnica. Esto se asoció con variaciones mínimas de los resultados y una elevada reproducibilidad. Los dos cirujanos principales efectuaron las exploraciones ecográficas venosas. No estaban enmascarados para el momento de la determinación, antes o después de la aplicación del bloqueo, lo que potencialmente podría contribuir a un sesgo observacional. No obstante, debido a las limitaciones logísticas, habría sido difícil efectuar una exploración ecográfica de forma enmascarada.
A pesar de los inconvenientes del presente estudio, pudimos demostrar que el uso sistemático de un bloqueo axilar regional para la cirugía de abordaje AV en la extremidad superior dio lugar a un cambio de la planificación preoperatoria por una intervención más favorable en el 30% de los casos.
También demostramos que estos cambios no se tradujeron en una peor permeabilidad en la cohorte de pacientes del presente estudio.
Aunque se requieren estudios adicionales, la vasodilatación parece ser el mecanismo responsable.
Consideramos que el bloqueo axilar regional y la evaluación ecográfica perioperatoria deben ser los métodos de referencia usados durante la cirugía de abordaje AV y pueden dar lugar a una mejor utilización de las venas nativas en pacientes dependientes de la diálisis.
Correspondencia: T. S. Maldonado, Division of Vascular Surgery, New York University School of Medicine, 530 First Avenue, Suite 6F, Nueva York, NY, 10016, EE.UU.
Ann Vasc Surg. 2007;21:1-4 DOI: 10.1016/j.avsg.2007.07.001©Annals of Vascular Surgery Inc. Publicado en la red: 10 de septiembre de 2007