El efecto beneficioso a largo plazo de la endarterectomía carotídea se debe, al menos parcialmente, a la prtevención de la aparición de reestenosis. Uno de los problemas principales de la angioplastia carotídea percutánea y del uso de endoprótesis es la posibilidad de que se produzca una reestenosis. La aplicación de un parche tras la endarterectomía carotídea permite minimizar el riesgo de reestenosis a largo plazo1-3.
El primer material utilizado como parche fue la vena safena. Sin embargo, dada la necesidad de un segundo abordaje y del sacrificio de una vena, se introdujeron diversos materiales protésicos como alternativa a la vena safena interna, como, por ejemplo, la vena yugular externa, Dacron4, politetrafluoroetileno5 (PTFE) y pericardio bovino6.
Todos estos materiales han sido estudiados con detalle para determinar los riesgos de aparición de complicaciones neurológicas perioperatorias y de reestenosis a largo plazo. Sin mebargo, hay mucha menos información respecto al riesgo de reestenosis asociado a los parches pericárdicos6.
En todos los pacientes intervenidos en nuestro centro mediante endarterectomía carotídea se realiza una evaluación mediante eco-Doppler intraoperatorio para descartar la posibilidad de que existan defectos o signos de estenosis tras la reparación. En los pacientes en los que se detectan defectos residuales significativos se lleva a cabo una corrección inmediata. Todos los pacientes salen del quirófano con una hemodinámica normal y sin pruebas de defectos técnicos. Por tanto, consideramos que cualquier signo de reestenosis detectado durante el seguimiento postoperatorio mediante la eco-Doppler se debe a una hiperplasia de la íntima o a una recidiva de la aterosclerosis, y no a un defecto técnico residual.
MÉTODOSEntre enero de 2004 y marzo de 2005 en fueron intervenidos en nuestro centro 75 pacientes consecutivos mediante endarterectomía carotídea con evaluación intraoperatoria mediante eco-Doppler. Todos los procedimientos quirúrgicos fueron realizados bajo anestesia endotraqueal general con monitorización sistemática de la presión arterial a través de una vía en la arteria radial. Los pacientes recibieron 100 unidades/kg de heparina antes del clampaje carotídeo y en todos los casos se utilizó una derivación de Javid. En todos los pacientes se detrminó de forma sistemática la oximetría cerebral (oxímetro cerebral INVOS-4100; Somanetics, Troy, MI). Dichos valores se utilizaron para verificar el mantenimiento de la saturación cerebral de O2 durante el procedimiento, y no para determinar la indicación de protección cerebral con derivación endoluminal. En todos los pacientes se llevó a cabo una endarterectomía carotídea estándar y en todos ellos se cerró la aarteriotomía con un parche pericárdico (Vascu-Guard; Biovascular, St. Paul, MN), siguiendo el método de preparación descrito por el fabricante. Tras la colocación del mismo, todos los pacientes fueron evaluados mediante eco-Doppler intraoperatorio con un equipo Sonosite 180 Plus (Sonosite, Bothell, WA), con objeto de descartar la existencia de estenosis residual.
SeguimientoA todos los pacientes se les solicitó que acudieran a visitas de seguimiento a los 3, 6 y 12 meses del postoperatorio y después anualmente si no existían signos de reestenosis; durante estas visitas se realizó una evaluación con eco-Doppler. El grado de estenosis fue determinado mediante los criterios de la Universidad de Washington7. La estenosis fue clasificada en los rangos de 1-15%, 16-49%, 50-79%, 80-99% y oclusión total. Para el objetivo de este estudio, consideramos significativa la estenosis > 50% (velocidad sistólica [VS] > 125 cm/s).
Métodos estadísticosLas variables continuas se expresaron en forma de media ± desviación estándar. La mediana también fue utilizada para la presentación del tiempo de seguimiento. Las diferencias en las proporciones entre los grupos fueron valoradas mediante la prueba exacta de Fisher o la prueba µ2 para las tendencias. Se utilizó una curva de Kaplan-Meier para expresar la supervivencia sin estenosis al cabo de 1 año. Las diferencias en la media (edad) entre los grupos fueron evaluadas mediante el análisis de la varianza o la prueba t para datos no apareados. Se utilizó el análisis de regresión logística lineal múltiple y de regresión de Cox escalonados para determinar los factores predictivos independientes de la reestenosis. Todos los cálculos se llevaron a cabo mediante el programa informático SAS 9.1 (SAS Institute, Cary, NC) para Windows 2000. Los resultados fueron considerados estadísticamente significativos para valores p < 0,05.
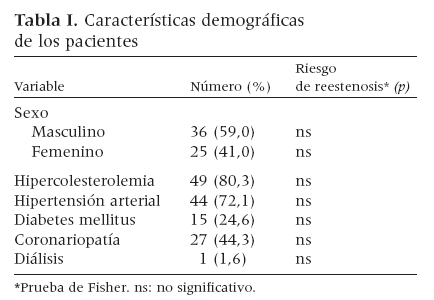
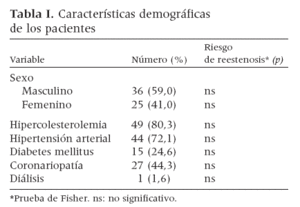
RESULTADOSDe los 73 pacientes intervenidos, en 61 se realizó al menos una evaluación mediante eco-Doppler durante el postoperatorio. A pesar de que en algunos de ellos se llevó a cabo más de una evaluación postoperatoria, muchas se efectuaron en otros centros, de manera que no tuvimos acceso a todas las exploraciones de seguimiento. Nuestro estudio se realizó finalmente sobre los 61 pacientes (de los 73 pacientes originales) en los que existían datos postoperatorios. Treinta y seis pacientes eran hombres (59%). La edad media de todos los pacientes era de 72,8 ± 7,8 años (límites, 55-95). Presentaban hipercolesterolemia 49 pacientes (80,3%); hipertensión arterial, 44 (72,1%); coronariopatía, 27 (44,3%), y diabetes mellitus, 15 (24,6%) (tabla I).
Tabla I. Características demográficas de los pacientes
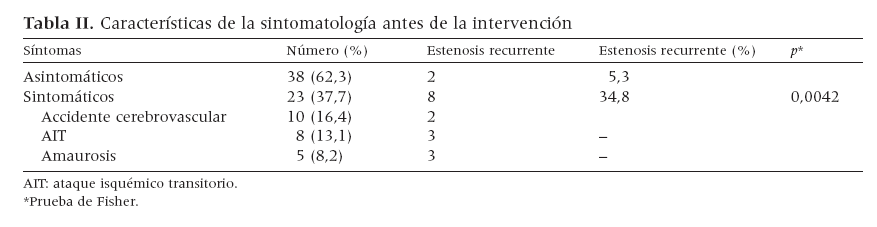
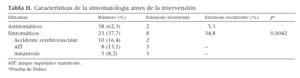
Treinta y ocho pacientes prtesentaban estenosis carotídea asintomática y 23 pacientes mostraban afectación sintomática en el hemisferio cerebral correspondiente. Diez de estos últimos pacientes tenían antecedentes de un accidente cerebrovascular (ACV), ocho de un ataque isquémico transitorio (AIT) y cinco de un episodio de amaurosis fugaz (tabla II).
Tabla II. Características de la sintomatología antes de la intervención
En todos los pacientes se efectuó una exploración mediante eco-Doppler intraoperatorio al finalizar el procedimiento quirúrgico, antes del cierre del abordaje cervical. En todos los casos, las estenosis observadas estaban en el rango del 1-15%. No fue posible determinar las velocidades precisas. Durante los períodos perioperatorio y postoperatorio, ninguno de los pacientes sufrió complicaciones neurológicas, problemas locales en la herida quirúrgica, episodios de hemorragia o fallecimiento, y todos ellos recibieron el alta hacia su domicilio. Tampoco se observaron complicaciones neurológicas en las fases tardías del seguimiento.
Seguimiento mediante eco-DopplerEn 61 pacientes se efectuó un seguimiento mediante eco-Doppler entre los 6 meses y los 2 años del postoperatorio. El seguimiento medio fue de 13,1 ± 5,1 meses, y el seguimiento mediano, de 12,7 meses.
Treinta y seis pacientes (59%) presentaron una estenosis del 1-15%; 15 (24,6%), del 16-49%, y 10 (16,4%), del 50-79%. Ninguno de ellos llegó a presentar una estenosis en el rango del 80-99% ni tampoco se registró ningún caso de oclusión total. A pesar de que todos los casos de reestenosis tuvieron lugar en la zona de la reparación y no parecían estar relacionados con una ateromatosis proximal o distal, los datos obtenidos en nuestro estudio no nos permitieron determinar la localización anatómica precisa en relación con el parche.
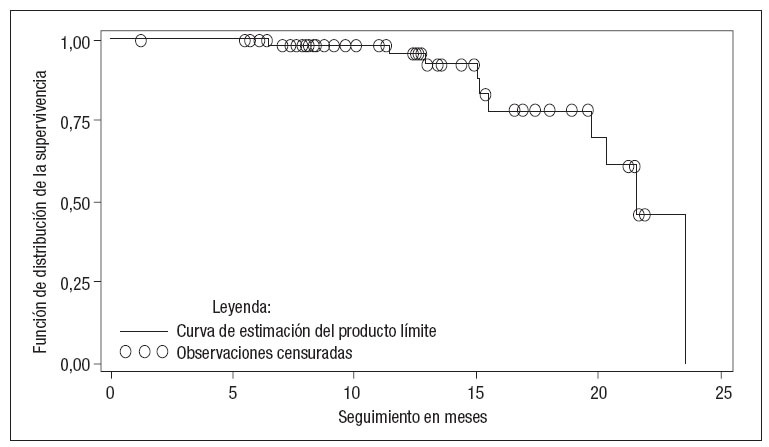
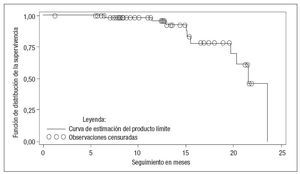
En el grupo de estenosis del 50-79%, la VS media fue de 154 ± 24 cm/s, y la velocidad telediastólica media (VTD), de 36 ± 16 cm/s. La VTD más elevada en este grupo fue de 56 cm/s. La tasa de ausencia de reestenosis (estenosis < 50%) calculada mediante el método de Kaplan-Meier fue del 95,6% al cabo de 1 año (fig. 1). Se observó una disminución de la supervivencia hasta cero a los 23,5 meses debido a que solamente fue posible un seguimiento tan prolongado en uno de los pacientes, que sufría reestenosis en este momento. La supervivencia mediana fue de 21,6 meses. La reestenosis fue infrecuente al cabo de 1 año de seguimiento. Solamente dos de los 10 casos de reestenosis tuvieron lugar durante el primer año. Sin embargo, los 10 casos de reestenosis ya existían a los 2 años. En los 10 pacientes con reestenosis hubo un seguimiento mayor (16,2 ± 5,18 meses) que en los 51 pacientes sin reestenosis (12,5 ± 4,95 meses). Esta comparación fue estadísticamente significativa mediante la prueba de la suma de rangos (p = 0,03). Los factores predictivos univariados significativos de la reestenosis > 50% fueron la edad menor (68 ± 7 frente a 74 ± 8 años; p = 0,04) y la presencia de enfermedad sintomática antes de la intervención. Las tasas de reestenosis fueron del 35% y el 5% en los pacientes sintomáticos y asintomáticos antes de la intervención, respectivamente (p = 0,004) (tabla II).
Fig. 1. Curva de Kaplan-Meier en la que se muestra la supervivencia sin reestenosis. Tal como se puede observar en la curva, la tasa de supervivencia sin reestenosis fue del 95,6% al cabo de 1 año. Los círculos indican las observaciones censuradas en las que los pacientes permanecían sin reestenosis en el momento de la última evaluación de seguimiento. Las caídas de la curva indican la aparición de una complicación (reestenosis).
El análisis de regresión logística múltiple escalonado indicó que el factor predictivo más significativo de la reestenosis fue la presencia de sintomatología preoperatoria (p = 0,008). El análisis de regresión de Cox escalonado también demostró que la existencia de síntomas durante el período preoperatorio fue el único factor significativo para la aparición de reestenosis (p = 0,019), con un riesgo relativo de 6,65 y un intervalo de confianza del 95% de 1,36-32,4.
La estenosis recidivó en un porcentaje mayor de pacientes de sexo masculino (7/36, 19,4%) que de pacientes de sexo femenino (3/25, 12%). Sin embargo, esta diferencia no presentó significación estadística en la prueba exacta de Fisher (p = 0,50).
DISCUSIÓNLa aplicación sistemática de un parche en la arteria carótida se lleva a cabo con una gran frecuencia en los pacientes sometidos a endarterectomía carotídea. En diversos estudios se ha señalado que el riesgo de complicaciones perioperatorias y de reestenosis a largo plazo disminuye cuando la plastia se realiza de forma sistemática. En una revisión reciente, Archie1 observó que la incidencia de oclusión carotídea precoz se reducía desde el 4,3% hasta el 0,8%, y el riesgo de accidente cerebrovascular perioperatorio, desde el 3,9% hasta el 1,2%, cuando las arteriotomías se cerraban con parche frente al cierre primario.
La estenosis recurrente secundaria a la hiperplasia intimal tiene lugar entre los 6 meses y los 2 primeros años desde la reparación. Es imposible diferenciar la estenosis recurrente de la persistencia de la estenosis postoperatoria residual, a menos que en el momento de la reparación original se lleve a cabo una evaluación completa del paciente. Moore et al8 observaron una estenosis residual en el 4,1-6,5% de los pacientes que participaron en el Asymptomatic Carotid Atherosclerosis Study (ACAS) realizado sobre pacientes sometidos a una evaluación mediante eco-Doppler. AbuRahma et al5 aplicaron la evaluación ecográfica intraoperatoria de manera sistemática y observaron una tasa del 1% de estenosis residual > 50%. Reilly et al9 llevaron a cabo uno de los primeros estudios en los que se utilizó el examen mediante eco-Doppler intraoperatoria; en este estudio fue necesaria la reexploración del 6,1% de los pacientes debido a la presencia de patología residual significativa en la carótida interna o la carótida común. Neuhauser y Oldenburg10 detectaron una estenosis residual en el 4-5,1% de los pacientes tratados mediante angioplastia con parche de Dacron o pericárdico.
En la mayor parte de los estudios se ha considerado signioficativa una estenosis recurrente > 50% 10, aunque en algunos de ellos se ha utilizado el porcentaje de estenosis del 70%11,12 como umbral para dicha consideración. Los criterios eco-Doppler utilizados para la demostración de una estenosis > 50% han oscilado entre una VS de 160 cm/s con ampliación espectral13 hasta una VS de 140 cm/s con incremento asociado de la VTD5. Los criterios aplicados para la estenosis > 70% han oscilado entre una VS µ250 cm/s asociada a una VTD µ90 cm/s13 y una VS de 171 cm/s asociada a una VTD de 110-140 cm/s11.
El material de fabricación del parche incluye, la vena safena, PTFE, Dacron, poliuretano, venas autólogas diferentes de la vena safena y pericardio bovino. Ninguno de ellos ha estado completamente libre de reestenosis. Dicha complicación se registra reestenosisoscila entre el 4% y el 21% de los pacientes en los que se practica un cierre prima-rio8,11,12,14. La angioplastia con parche de Dacron se acompaña de tasas de reestenosis del 3,8-16%. La reestenosis con los parches de PTFE se ha observado en el 0-3% de los pacientes14,15. Las tasas de reestenosis con el poliuretano han sido del 2,2-6%. Posiblemente, la vena safena sea el material más utilizado para el parche, y se ha asociado a una tasa de reestenosis del 0,3-7% de los pacientes2,4,8,13.
Varios grupos de investigación han evaluado previamente su experiencia con el parche carotídeo de pericardio bovino. Grimsley et al6 observaron una tasa de reestenosis > 50% del 6,5% (siete pacientes) en un conjunto de 115 pacientes, tras un período de seguimiento medio de 41,7 ± 4,4 meses. Cuatro pacientes presentaron una estenosis del 50-69% y tres pacientes una estenosis del 70-99%. Uno de estos tres últimos pacientes desarrolló una reestenosis a los 7 meses, atribuida a hiperplasia intimal; los otros dos desarrollaron una estenosis de alto grado a los 30-36 meses, atribuida a recidiva de la enfermedad aterosclerótica.
En nuestro estudio, el 16,4% de los pacientes presentó una estenosis del 50-79% tras un período de seguimiento medio de 13,1 ± 5,1 meses. Sin embargo, en este grupo la VS media fue de 154 ± 24 cm/s, y la VTD media, de 36 ± 16 cm/s. Ninguno de los pacientes presentó una VTD > 56 cm/s. En el estudio de Grimsley et al6, en el que se observó una tasa de reestenosis del 6,5%, el criterio para la estenosis del 50% fue una VS > 200 cm/s. Por tanto, según este criterio, ninguno de nuestros pacientes habría presentado una reestenosis. Neuhauser y Oldenburg10 aplicaron parches de pericardio bovino en 59 arterias carótidas y realizaron un seguimiento medio de 12 meses (rango, 3-28). Uno de los pacientes (2%) desarrolló una estenosis del 5069%, y otro paciente (2%), una estenosis del 70-99%. El criterio para la estenosis > 50% en los pacientes de Neuhauser y Oldenburg10 fue una VS > 130 cm/s, mientras que la estenosis > 70% se definió mediante una VS > 230 cm/s y una VTD > 70 cm/s16. Varios de los pacientes de nuestro grupo no hubieran presentado una estenosis del 50% si se hubieran utilizado estos criterios.
No podemos explicar el aumento en la incidencia de reestenosis en los pacientes intervenidos mediante endarterectomía carotídea por enfermedad sintomática. Entre los pacientes sintomáticos y asintomáticos no hubo diferencias en las complicaciones perioperatorias ni en los resultados obtenidos en el examen mediante eco-Doppler al final del procedimiento quirúrgico. Sin embargo, entre los pacientes sintomáticos y asintomáticos sí se han identificado diferencias en la composición de la placa. La endarterectomía realizada en pacientes sintomáticos se ha asociado a la aparición de más complicaciones que la efectuada en pacientes asintomáticos. Quizá algún aspecto de la biología de la pared vascular en los pacientes sintomáticos dé lugar a un incremento en la tasa de hiperplasia intimal en los mismos.
El pericardio bovino se ha utilizado como válvula cardíaca bioprotésica y ha presentado desestructuración mecánica de las valvas y mineraliza-ción17,18. También se ha utilizado como sustituto pericárdico y ha dado lugar a algunos casos de reacción inflamatoria epicárdica. Cuando se ha utilizado en forma de parche en los niños con diversas cardiopatías congénitas, el pericardio bovino ha presentado calcificación, inflamación y formación de tejido fibroso.
Ha sido necesaria la reintervención en hasta el 30% de los receptores de válvulas bioprotésicas hacia el décimo año del postoperatorio, debido principalmente a fallos tisulares primarios en forma de degeneración con calcificación19. La etiología de este problema no ha sido definida de manera detallada, pero se considera que las causas son los efectos mecánicos, la acción perniciosa del glutaraldehido al desencadenar enlaces cruzados inter e intramoleculares18 y la posibilidad de que se produzca una respuesta inmunitaria mediada por células.
Nuestro estudio presenta varias limitaciones. No se llevó a cabo una asignación aleatoria de los pacientes a los grupos, el período de seguimiento medio fue de tan sólo 13,1 ± 5,1 meses y únicamente fue posible realizar el seguimiento en 61 pacientes.
En los 10 casos que presentaron reestenosis se llevó a cabo un seguimiento mayor que en los pacientes sin reestenosis. Este dato sugiere que la re-estenosis en estos pacientes es una cuestión de tiempo y que podría estar en relación con el material del parche. Sin embargo, esta posibilidad no es congruente con los resultados obtenidos en otros estudios. pesar de que los resultados a corto y medio plazo con del parche de pericardio bovino son aceptables y comparables a los obtenidos con otros materiales, su comportamiento biológico en la localización carotídea es desconocido. Por esta razón, es necesario obtener datos a largo plazo en estos pacientes, con objeto de evaluar la efectividad del parche carotídeo de pericardio bovino a largo plazo.
Agradecemos a Meryl Epstein la preparación del original.
Hospital, 259 First Street, Mineola, Nueva York 11501, EE.UU.Correo electrónico: mepstein@winthrop.orgAnn Vasc Surg. 2007;21:767-71
DOI: 10.1016/j.avsg.2007.07.005 ©Annals of Vascular Surgery Inc. Publicado en la red: 15 de octubre de 2007