En esta revisión sistemática se comparan las complicaciones/riesgos (seguridad) y eficacia del tratamiento endovenoso con láser (TEL) y de la cirugía con ligadura y stripping de la safena como tratamiento de las venas varicosas. En agosto de 2007 y en abril de 2008 se efectuaron búsquedas sistemáticas de las bases de datos bibliográficas médicas, en internet y listas bibliográficas para identificar los estudios pertinentes. La inclusión de los artículos se resolvió a través de la aplicación de un protocolo predeterminado. Se analizó la información sobre complicaciones/riesgos y eficacia del TEL y la cirugía. Se incluyeron 59 estudios, de los que siete comparaban directamente el TEL con la cirugía. Los acontecimientos adversos graves después de ambos tratamientos fueron poco frecuentes. Aunque las tasas de incidencia de algunos acontecimientos adversos mayores parecieron más altas después de TEL en los datos cotejados, en general, los estudios comparativos lo favorecían sobre la cirugía. Entre tratamientos apenas fueron evidentes diferencias con respecto a las variables de eficacia clínica, aunque los estudios no incluyeron un seguimiento a largo plazo. En general, las variables de eficacia no clínica favorecieron el TEL frente a la cirugía en los 2 primeros meses después del tratamiento. El TEL parece ser un tratamiento que entraña como mínimo tan pocos riesgos como la cirugía. Aunque ofrece beneficios a corto plazo y parece ser tan eficaz clínicamente como la cirugía hasta 12 meses después del tratamiento, se requieren ensayos clínicos con un seguimiento mínimo de 3 años para establecer su eficacia a largo plazo.
El tratamiento quirúrgico asociado con la ligadura de la unión safenofemoral con o sin stripping de la vena safena sigue siendo el patrón oro del tratamiento de las venas varicosas con incompetencia y reflujo venoso1. Otro procedimiento, el tratamiento endovenoso con láser (TEL), se acepta cada vez más como una alternativa mínimamente cruenta a la cirugía para pacientes con incompetencia safenofemoral y puede efectuarse en un contexto ambulatorio con anestesia local.
Aunque el TEL muestra resultados prometedores, sigue por dilucidar si es un tratamiento sin riesgos y eficaz para esta patología. En una revisión sistemática previa en el contexto del Australian Medicare Benefits Schedule se llegó a la conclusión de que, aunque este tratamiento parece exento de riesgos y es beneficioso, su eficacia no puede determinarse apropiadamente debido a la falta de datos comparativos2. En este artículo se resume una revisión sistemática de la prueba adicional sobre complicaciones/riesgos y eficacia del TEL comparado con cirugía para el tratamiento de las venas varicosas, que está disponible desde 20033.
MétodosEstrategia de búsquedaEn agosto de 2007, se efectuaron búsquedas sistemáticas de bases de datos electrónicas (AustHealth, CINAHL, Cochrane Library, Current Contents Connect, EMBASE, MEDLINE, PubMed, y Science Citation Index Expanded) para identificar los estudios que examinaban el TEL, publicados desde septiembre de 2003, y los estudios que examinaban el tratamiento quirúrgico asociado a ligadura de la unión safena y/o stripping venoso, publicados desde 1997. En abril de 2008, se efectuaron búsquedas actualizadas para incluir cualquier nuevo ensayo aleatorizado, controlado (EAC). Las búsquedas en las bases de datos se aumentaron con otras investigaciones en registros de ensayos clínicos, páginas web de evaluación de tecnología de la salud, y las listas bibliográficas de los artículos íntegros recuperados. Las búsquedas se efectuaron sin restricciones de idioma. Se desarrollaron estrategias de búsqueda para que fuera lo más completa posible para lo que se incorporaron todos los términos de texto y Medical Subject Headings (MeSH) pertinentes. En otra publicación se detalla la estrategia completa de búsqueda usada para la revisión sistemática3.
Criterios de inclusión y exclusiónLos estudios incluidos proporcionaban datos de los pacientes con reflujo venoso primario de la vena safena interna o externa, en los que no era probable que la escleroterapia sola fuera eficaz. Para proporcionar una revisión amplia de la comparación del TEL con la cirugía para el tratamiento de estas indicaciones, como comparador, se eligió la ligadura con o sin stripping a pesar del hecho de que aquélla sola se utiliza hasta un menor grado. Se incluyeron los estudios aleatorizados y no aleatorizados que comparaban directamente los resultados del TEL o la cirugía para la evaluación de los riesgos/complicaciones o eficacia, mientras que los estudios no comparativos se incluyeron para evaluar exclusivamente los riegos/complicaciones. Debido a la profusión de estudios publicados, las series de casos que utilizaban la cirugía se limitaron a aquellos con un tamaño mínimo de la población de pacientes de 100. Se excluyeron los artículos no publicados en inglés a menos que los hallazgos proporcionaran información adicional sobre la documentada en estudios bien diseñados publicados en inglés. La longitud de onda del láser usada para el TEL no constituyó un criterio de exclusión. En el caso de las publicaciones duplicadas, se incluyó el artículo más reciente y completo.
Variables evaluadasLa seguridad (riesgos/complicaciones) se evaluó a través de los acontecimientos adversos incluidos los tromboembólicos, lesión neurológica y parestesias, infección postoperatoria, flebitis, hematoma y equimosis, hiperpigmentación, dolor postoperatorio, complicaciones hemorrágicas, quemaduras e induración cutáneas relacionadas con el láser. La variable primaria de eficacia incluyó la abolición del reflujo. Otras variables clínicas de interés incluyeron la recanalización, neovascularización y reducción de los síntomas varicosos, mientras que las variables no clínicas de interés incluyeron la calidad de vida, tiempo transcurrido hasta reanudar la actividad normal y tiempo del procedimiento.
Evaluación de la calidadSegún lo definido por el National Health and Medical Research Council4, se asignó un nivel de prueba a los estudios incluidos, mientras que todos los estudios comparativos, tanto aleatorizados como no aleatorizados, se evaluaron de modo crítico para su calidad metodológica de acuerdo con el Cochrane Reviewers Handbook5 y el documento de consenso del Consolidated Standards of Reporting Trials6 (CONSORT).
Extracción y síntesis de los datosUn investigador extrajo los datos de todos los estudios incluidos y otro los verificó utilizando tablas estandarizadas de extracción de datos creadas a priori. Cuando fue posible, se extrajo la estadística descriptiva o se calculó para cada variable de riesgos/complicaciones (seguridad) y eficacia, se tabularon las tasas medianas (límites) de acontecimientos y se efectuó una síntesis cualitativa de los resultados. Cuando los estudios sólo describían datos a nivel de pacientes o número de extremidades, se asumió que los pacientes recibieron tratamiento unilateral. Debido a las variaciones en la metodología utilizada en los distintos estudios en cuanto a la descripción de variables, duración del seguimiento y pérdidas durante el mismo, no se llevó a cabo el metanálisis de las series analizadas.
ResultadosEstudios incluidosPara la evaluación se incluyeron 59 estudios; en la figura 1 se resume el proceso de selección. De los estudios analizados, siete comparaban directamente el TEL con la cirugía7-13; éstos se usaron para evaluar tanto los riesgos/complicaciones como la eficacia. El procedimiento quirúrgico usado en cada uno de estos estudios fue la ligadura de la unión con stripping venoso. Un estudio comparativo, no aleatorizado, se había publicado en chino y se tradujo al inglés para la revisión13. Los estudios restantes sobre TEL14-48 y cirugía49-65 comparaban uno de ambos procedimientos con intervenciones no contempladas en la presente revisión, efectuaban comparaciones dentro de la modalidad de tratamiento o eran series de casos. Estos estudios variaron ampliamente en el tamaño de la población y en la duración del seguimiento y se usaron para la evaluación exclusiva de los riesgos/complicaciones. En diversos estudios puede haberse producido una duplicación de pacientes24,25,31,33-35,37,45,46,53,54.
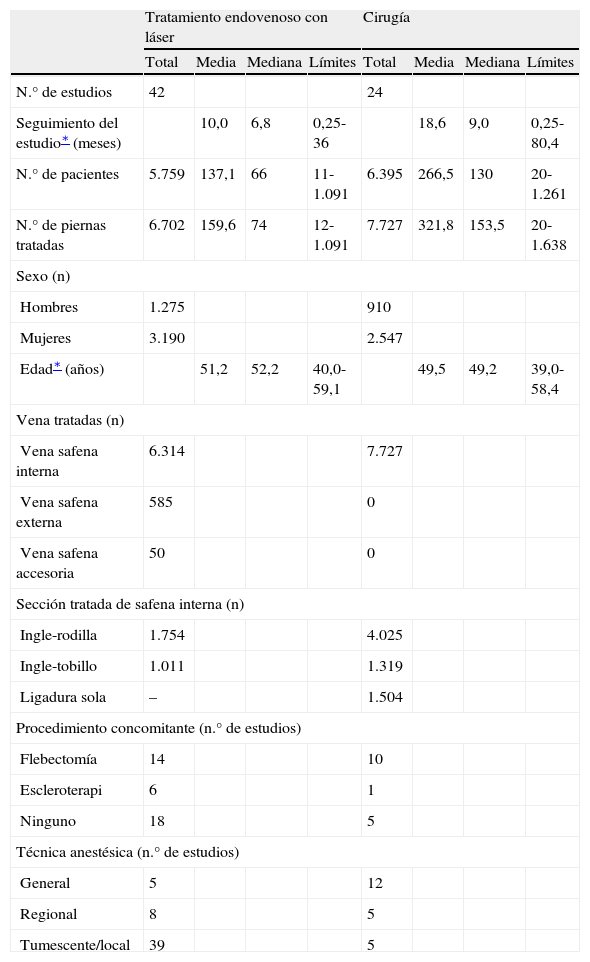
Para todas las series incluidas se calculó que 5.759 pacientes (6.702 piernas) fueron tratados con TEL, mientras que 6.395 pacientes (7.727 piernas) se sometieron a tratamiento quirúrgico. De aquellos que utilizaban el TEL, la población mediana del estudio fue de 66 (límites 11-1.091) con un seguimiento mediano de 6,8 (límites 0,25-36) meses. La población mediana de los estudios que describían tratamiento quirúrgico fue de 130 (límites 20-1.261) con un seguimiento mediano de 9,0 (límites 0,25-80,4) meses. Las características de sexo y edad parecieron comparables a través de las poblaciones TEL y tratamiento quirúrgico. La indicación más habitual incluyó el reflujo o las varicosidades de la vena safena interna (VSI). Cuando se documentó, el TEL o el stripping de la vena safena se efectuó principalmente desde la ingle a la rodilla, recibiendo algunos pacientes tratamiento de la ingle al tobillo. Un número considerable de pacientes se sometieron a ligadura de la VSI sin stripping, documentada en dos series de casos53,54. En la tabla I se muestran sus características así como los detalles del tratamiento para todos los estudios incluidos.
Características de los pacientes y detalles de los procedimientos de todos los estudios incluidos en la evaluación
| Tratamiento endovenoso con láser | Cirugía | |||||||
| Total | Media | Mediana | Límites | Total | Media | Mediana | Límites | |
| N.° de estudios | 42 | 24 | ||||||
| Seguimiento del estudio∗ (meses) | 10,0 | 6,8 | 0,25-36 | 18,6 | 9,0 | 0,25-80,4 | ||
| N.° de pacientes | 5.759 | 137,1 | 66 | 11-1.091 | 6.395 | 266,5 | 130 | 20-1.261 |
| N.° de piernas tratadas | 6.702 | 159,6 | 74 | 12-1.091 | 7.727 | 321,8 | 153,5 | 20-1.638 |
| Sexo (n) | ||||||||
| Hombres | 1.275 | 910 | ||||||
| Mujeres | 3.190 | 2.547 | ||||||
| Edad∗ (años) | 51,2 | 52,2 | 40,0-59,1 | 49,5 | 49,2 | 39,0-58,4 | ||
| Vena tratadas (n) | ||||||||
| Vena safena interna | 6.314 | 7.727 | ||||||
| Vena safena externa | 585 | 0 | ||||||
| Vena safena accesoria | 50 | 0 | ||||||
| Sección tratada de safena interna (n) | ||||||||
| Ingle-rodilla | 1.754 | 4.025 | ||||||
| Ingle-tobillo | 1.011 | 1.319 | ||||||
| Ligadura sola | – | 1.504 | ||||||
| Procedimiento concomitante (n.° de estudios) | ||||||||
| Flebectomía | 14 | 10 | ||||||
| Escleroterapi | 6 | 1 | ||||||
| Ninguno | 18 | 5 | ||||||
| Técnica anestésica (n.° de estudios) | ||||||||
| General | 5 | 12 | ||||||
| Regional | 8 | 5 | ||||||
| Tumescente/local | 39 | 5 | ||||||
–, datos no documentados.
En general, los tratamientos concurrentes fueron los mismos para los grupos TEL y stripping. Todos los estudios comparativos incluidos excepto uno13 describían el uso de otro procedimiento paralelamente al TEL y al tratamiento quirúrgico para las tributarias varicosas. De estos estudios, la avulsión o flebectomía se usó concomitantemente con el TEL y tratamiento quirúrgico, excepto en un EAC7, en el que sólo se usó flebectomía después de cirugía y, 6 semanas después del TEL, si el paciente lo solicitó, se utilizó escleroterapia en lugar de cirugía.
La calidad metodológica de los siete estudios que comparaban el TEL con tratamiento quirúrgico fue variable. De estos estudios, cuatro eran EAC con una asignación aleatoria de los pacientes o piernas al tratamiento7-9,11, mientras que tres eran estudios comparativos, no aleatorizados10,12,13.
En dos EAC se documentó la ocultación de la asignación al tratamiento8,9, y en dos EAC se efectuó un análisis según el principio por intención de tratar9,11. En un estudio, los médicos de cabecera de los pacientes permanecieron enmascarados al hecho de que la duración de la baja por enfermedad se usó como variable del estudio12. En un estudio no se proporcionaron criterios explícitos de inclusión y exclusión de los pacientes10. En el estudio comparativo, no aleatorizado, escrito en chino no se proporcionaban algunos detalles metodológicos13. En general, las características demográficas y clínicas previas al procedimiento estuvieron emparejadas adecuadamente entre grupos de tratamiento. La población mediana del estudio a través de estos siete estudios comparativos fue de 95 (límites 20-164), mientras que el seguimiento mediano fue de 9,0 (límites 3,0-26,0) meses. De los siete estudios comparativos, sólo en cuatro el seguimiento fue de 6 o más meses7,8,12,13. El seguimiento se completó hasta un grado diverso, fluctuando del 53,5% hasta el 100%.
Riesgos/complicaciones (seguridad)Tres de los estudios sobre TEL documentaron la muerte de cinco pacientes durante el seguimiento, por infarto agudo de miocardio, cáncer, rotura de aneurisma18 (mínimo de 24 meses después del procedimiento), cardiopatía29 (18 meses después del procedimiento), e infarto mesentérico33 (6 semanas después del procedimiento). En los estudios no se mencionaba si alguna de estas muertes se asoció con el procedimiento TEL; sin embargo, debido al tiempo transcurrido después del tratamiento y las causas de mortalidad, se consideró poco probable.
En la tabla II se resumen los acontecimientos adversos asociados al TEL y a la cirugía. Se describen con detalle en otra publicación3. Los de carácter grave, como embolia pulmonar y trombosis venosa profunda, fueron excepcionales. De los 20 casos de esta última complicación, descritos después de TEL, 12 eran trombos no oclusivos que se extendían en la vena poplítea desde la unión safenopoplítea tras tratamiento de la vena safena externa, y que, en una serie de casos, afectaron a 187 pacientes19 (210 piernas). En un total de 16 series de casos16,18,23-26,28,29,31,40,42,44,47,51,52,61 se describía una lesión neurológica, que incluyó casos de marcha equina, neuritis, neuralgia y parálisis del nervio sural. Las parestesias fueron más frecuentes después de cirugía comparada con TEL. Con respecto al tratamiento TEL de la vena safena externa, en un estudio se describió una lesión neurológica29 (0,25% de las piernas tratadas), mientras que en dos se detectaron seis casos de parestesias19,44 (2,2% de las piernas tratadas).
Resumen de acontecimientos adversos asociados a tratamiento endovenoso con láser y ligadura de la unión con o sin stripping venoso
| Tratamiento endovenoso con láser | Cirugía | |||||
| Acontecimiento adverso | N.° de estudiosa | Tasa acontecimientos (%) | Tasa mediana (límites) (%) | N.° de estudiosa | Tasa acontecimientos (%) | Tasa mediana (límites) (%) |
| Embolia pulmonarb | 12 | 1 de 1.403 (0,1) | 0 (0-0,3) | 3 | 0 de 822 (0) | 0 |
| Trombosis venosa profunda | 25 | 20 de 5.068 (0,4) | 0 (0-5,7) | 9 | 30 de 2.013 (1,5) | 0,3 (0-4,0) |
| Tromboflebitis superficialc | 10 | 32 de 1.982 (1,6) | 2,5 (0-9,2) | 1 | 7 de 100 (7,0) | 7,0 |
| Lesión neurológicad | 13 | 17 de 2.057 (0,8) | 0 (0-2,6) | 3 | 23 de 946 (2,4) | 0,4 (0-7,5) |
| Paraestesias | 21 | 155 de 3.532 (4,4) | 3,4 (0-48,9) | 10 | 144 de 1.444 (10,0) | 8,8 (1,5-47,9) |
| Infección/celulitis | 8 | 3 de 1.126 (0,3) | 0 (0-2,6) | 11 | 66 de 2.706 (2,4) | 1,5 (0-8,8) |
| Hematoma | 10 | 44 de 1.926 (2,3) | 2,1 (0-20,0) | 10 | 240 de 3.411 (7,0) | 5,3 (0,6-73,3) |
| Equimosis | 17 | 1.437 de 2.900 (49,6) | 43,8 (0-100) | 6 | 154 de 753 (20,5) | 11,2 (5,9-67,7) |
| Edema | 2 | 5 de 97 (5,2) | 8,8 (2,6-15,0) | 1 | 8 de 20 (40,0) | 40,0 |
| Flebitis | 9 | 105 de 1.412 (7,4) | 4,4 (0-21,7) | 6 | 94 de 2.185 (4,3) | 1,7 (0-9,3) |
| Hiperpigmentación | 8 | 66 de 2.519 (2,6) | 1,7 (0-5,3) | 3 | 9 de 665 (1,4) | 1,3 (0-2,0) |
| Dolor/tirantezb | 17 | 588 de 2.229 (26,4) | 33,3 (0-82,4) | 6 | 70 de 1.039 (6,7) | 6,1 (0-60,0) |
| Quemadura cutánea | 21 | 19 de 3.964 (0,5) | 0 (0-2,5) | 0 | – | – |
| Induración | 6 | 411 de 880 (46,7) | 51,6 (2,2-61,0) | 0 | – | – |
| Complicación hemorrágica | 0 | – | – | 2 | 5 de 892 (0,6) | 0,6 (0,6-0,6) |
| Linforrea/ seroma | 0 | – | – | 3 | 5 de 972 (0,5) | 0,2 (0-1,4) |
–, datos no documentados.
Los acontecimientos adversos de carácter menos grave fueron más frecuentes; sin embargo, en general fueron leves y autolimitados. Los menores incluyeron infección/celulitis, tromboflebitis superficial, hematoma, equimosis, edema, flebitis, hiperpigmentación y dolor. La flebitis se describió en un porcentaje mediano mayor después de TEL comparado con cirugía. De los 94 casos descritos después de ésta, 90 se documentaron tras ligadura sin stripping, correspondientes a dos series de casos que consistieron en 930 pacientes53,54 (1.504 piernas).
Hubo dos efectos adversos documentados sólo después de TEL. Fueron quemaduras cutáneas e induración debidas al láser. Otros dos resultados adversos sólo se describieron después de cirugía e incluyeron complicaciones hemorrágicas y linforrea o seroma.
En la tabla I se describe el número de estudios que usaron procedimientos concomitantes con TEL o cirugía. Los procedimientos adicionales incluyeron flebectomía y escleroterapia. Es posible que el uso de otro procedimiento pudiera haber confundido algunos acontecimientos adversos.
Estudios comparativosEn los estudios comparativos, la mayoría de las diferencias estadísticamente significativas encontradas entre TEL y cirugía en la incidencia de acontecimientos adversos se relacionó con el dolor y equimosis postoperatorios. En un EAC9 se encontró que los pacientes sometidos a TEL presentaron un número significativamente menor de hematomas, definidos como todos los aspectos de hemorragia subcutánea, comparado con pacientes sometidos a cirugía a la semana de seguimiento (p=0,001). Un número significativamente menor de pacientes TEL que de los sometidos a cirugía presentaba hematomas residuales a las 4 semanas de seguimiento (p=0,024). En este estudio no se encontraron diferencias entre intervenciones en la incidencia de parestesias después del tratamiento pero se puso de relieve que, a los 2 días (p=0,009) y a la semana (p=0,022) de seguimiento, los pacientes quirúrgicos refirieron mayores grados de malestar debido a las parestesias que los sometidos a TEL. En un EAC11 se describió que las equimosis fueron menos habituales tras TEL comparado con cirugía (p<0,050). En el mismo estudio se encontró que los pacientes TEL describieron un grado significativamente menor de dolor durante los 10 primeros días después del procedimiento comparado con los sometidos a cirugía (p<0,010). En otro EAC8 se describió una incidencia significativamente más baja de hematoma (p<0,050) y edema (p<0,050) en extremidades tratadas con TEL comparado con cirugía. En un estudio comparativo, no aleatorizado12, se describió que los pacientes TEL requirieron un período significativamente más breve de uso de fármacos antiinflamatorios que los sometidos a cirugía, tanto en el tratamiento unilateral como bilateral (p<0,001), mientras que, en otro estudio no aleatorizado13, se describió que un número significativamente menor de pacientes TEL requirió analgésicos postoperatorios comparado con quirúrgicos (p<0,010).
EficaciaSe evidencian dos diferencias absolutas en la forma en que se obtiene el resultado clínico del TEL y el stripping quirúrgico. El resultado funcional primario del primero es la abolición del reflujo a través de la oclusión completa de la vena safena. Después del tratamiento, se evalúa el reflujo en esta vena pero no en otras. Tras la oclusión, puede aparecer recanalización y restablecimiento espontáneo de la luz de la vena. Al contrario, el principal resultado de la cirugía (ligadura con stripping) es la abolición del reflujo obtenido mediante la extirpación de la vena. El reflujo o el flujo sanguíneo se evalúan en la sección tratada y en otras venas de la pierna, ya que es posible que se produzca neovascularización, es decir, la proliferación de los vasos sanguíneos en el tejido a partir del que se ha eliminado la vena safena, a lo largo del trayecto de la misma. Estas diferencias entre las intervenciones en relación con los resultados clínicos pueden dificultar las comparaciones directas de la abolición del reflujo, la recanalización y la neovascularización.
Abolición del reflujoEn la tabla II se resumen los siete estudios comparativos que documentaban el número de piernas libres de reflujo7-13. En general, en estos estudios se consideró adecuado un seguimiento de 6-12 meses para determinar la eficacia del tratamiento en una región concreta de la pierna. El seguimiento más prolongado fue de 12 meses. En tres estudios comparativos se proporcionaban datos de eficacia con un seguimiento de menos de 6 meses8-10. Las tasas de extremidades libres de reflujo variaron desde el 87,8% al 100% después de TEL y desde el 91,7% hasta el 100% después de cirugía. En dos EAC se usó el TEL en combinación con ligadura de la VSI, lo que dio lugar a una oclusión venosa del 100% después de 16 semanas9 y del 95,0% al mes de seguimiento8. En un estudio no aleatorizado12 se describía “una eficacia del 100% en la extracción de la VSI mediante stripping” pero no se proporcionaban datos explícitos con respecto a la abolición del reflujo en las extremidades tratadas con cirugía. En un EAC7 no se encontraron diferencias significativas entre el TEL y la cirugía en la abolición del reflujo a los 3 meses de seguimiento, mientras que en otro EAC9 no se encontró una diferencia significativa entre intervenciones en su abolición a lo largo de las 16 semanas de seguimiento. En el estudio comparativo, no aleatorizado, publicado en chino13 se comparaban las tasas de piernas libres de “recidiva”, traducida como la presencia de flujo sanguíneo en la región de la VSI, sin encontrarse diferencias significativas entre tratamientos después de 12 meses.
Recanalización y neovascularizaciónComo se muestra en la tabla III, en tres EAC7,8,11 y en un estudio comparativo, no aleatorizado12, se documentaban tasas de recanalización (al término del seguimiento) después de TEL, y en un EAC tasas de neovascularización después de cirugía, pero no se efectuaron comparaciones estadísticas de estos parámetros. En otro estudio no aleatorizado13 se describía “recidiva” tras TEL y cirugía, sugiriendo la presencia de alguna forma de revascularización o neovascularización pero sin encontrar diferencias significativas entre tratamientos en la tasa de recidiva después de 12 meses.
Eficacia clínica del tratamiento endovenoso con láser y ligadura de la unión con o sin stripping venoso
| Piernas libres de reflujo, n (%) | Recidiva de recanalización/neovascularización, n (%) | ||||
| Cita bibliográfica | Seguimiento final descrito | Tratamiento endovenoso con láser | Cirugía | Tratamiento endovenoso con láser | Cirugía |
| Darwood et al7 | 12 meses | 43 de 49 (87,8) | 11 de 12 (91,7) | 3 de 49 (6,1) | 1 de 12 (8,3) |
| De Medeiros8 | 3 meses | 19 de 20 (95,0) | 20 de 20 (100) | 1 de 20 (5,0) | – |
| Kalteis et al9 | 16 semanas | 47 de 47 (100) | 48 de 48 (100) | – | – |
| Mekako et al10 | 12 semanas | 67 de 70 (95,7) | – | – | – |
| Rasmussen et al11 | 6 meses | 51 de 54 (94,4) | 49 de 50 (98,0) | 3 de 54 (5,6) | – |
| Vuylsteke et al12 | 9 meses | 111 de 118 (94,1) | – | 7 de 118 (5,9) | – |
| Wu et al13,∗ | 12 meses | 21 de 22 (95,5) | 34 de 36 (94,4) | 1 de 22 (4,5) | 2 de 36 (5,6) |
–: datos no documentados.
En dos EAC7,11 y en un estudio comparativo, no aleatorizado, se describía la reducción de los síntomas de venas varicosas utilizando dos escalas, el Aberdeen Varicose Veins Questionnaire66 (AVVQ) y la Venous Clinical Severity Score67 (VCSS). En un EAC7 en ambos grupos se encontraron mejoras significativas desde el período basal en las puntuaciones AVVQ a los 3 meses y al año de seguimiento (p<0,001); sin embargo, no se encontró una diferencia significativa entre ambos tratamientos. En este estudio también se encontró una mejora significativa de las puntuaciones medianas VCSS en ambos grupos (p<0,001), pero no se efectuaron comparaciones estadísticas entre tratamientos. En el segundo EAC11 se encontraron mejoras significativas en las puntuaciones obtenidas en ambas escalas desde el pretratamiento hasta los 3 meses de seguimiento después de TEL y cirugía (p<0,050); sin embargo, no se encontró una diferencia significativa entre tratamientos en ninguna de ambas escalas. En el estudio no aleatorizado10 se encontró una mejora significativa en ambas escalas desde el pretratamiento hasta las 12 semanas de seguimiento tras TEL y cirugía (p<0,001). Después de un ajuste para las diferencias basales entre grupos de tratamiento usando un análisis de la covarianza (ANCOVA), se encontró que las puntuaciones AVVQ eran significativamente mejores en pacientes sometidos a TEL a las 6 y 12 semanas de seguimiento (p<0,010). No se encontró una diferencia significativa entre tratamientos en las puntuaciones VCSS.
Calidad de vidaEn un EAC11 y en un estudio comparativo, no aleatorizado10, se describían los cambios en la calidad de vida de los pacientes mediante el cuestionario de salud Short Form-3668 (SF-36). En el EAC se describió que los pacientes de ambos grupos de tratamiento mejoraron significativamente en diversas esferas de calidad de vida desde el período basal hasta los 3 meses de seguimiento (p<0,001). Aunque en el día 12 de seguimiento los pacientes TEL refirieron puntuaciones más bajas en la esfera de dolor corporal que los sometidos a cirugía (p=0,042), al mes de seguimiento, no se evidenciaron diferencias significativas entre ambos. En el estudio no aleatorizado10 se encontraron mejoras significativas a través de múltiples esferas de calidad de vida desde el período basal hasta las 12 semanas de seguimiento para pacientes tanto con TEL como en los sometidos a cirugía (p<0,010). Después de un ajuste ANCOVA de las diferencias basales entre grupos de pacientes, el grupo TEL refirió puntuaciones significativamente mejores en las esferas de dolor corporal y funcionamiento social a la semana de seguimiento (p<0,010) y en las esferas de funcionamiento físico y papel físico a 1 y 6 semanas de seguimiento (p<0,010). Al completar el seguimiento a las 12 semanas, no se encontró una diferencia significativa entre ambos tratamientos. La diferencia inicial observada entre grupos en dicho estudio10 se podría atribuir a las diferencias en las técnicas anestésicas utilizadas, ya que el TEL se efectuó con anestesia local y el tratamiento quirúrgico, con anestesia general.
En un EAC9 y en un estudio comparativo no aletorizado12 se evaluó la calidad de vida utilizando el cuestionario de calidad de vida de la insuficiencia venosa crónica69 (CIVIQ). En el EAC9 no se encontró una diferencia significativa entre ambos tratamientos en la puntuación global y las subescalas del cuestionario a las 4 y 16 semanas del seguimiento. En el estudio no aleatorizado12 se encontró que los pacientes sometidos a TEL refirieron puntuaciones significativamente mejores a las 4 semanas de seguimiento que los tratados con cirugía convencioan, tanto unilateral (p<0,001) como bilateralmente (p=0,002).
Tiempo transcurrido hasta la reanudación de las actividades normalesEn tres EAC7,9,11 y en un estudio comparativo, no aleatorizado12, se describía el tiempo necesario para que los pacientes reanudaran las actividades laborales o normales después del tratamiento. En un EAC7 se encontró que los pacientes TEL reanudaron la actividad normal (p=0,001) y laboral (p=0,005) significativamente antes que los sometidos a cirugía. En ninguno de los otros dos EAC9,11 se encontró una diferencia significativa entre ambos en el número de días necesarios para reanudar la actividad laboral, aunque en uno de ellos11 no se encontró una diferencia significativa en el tiempo necesario para reanudar la actividad normal. Es interesante destacar que en el EAC que favoreció significativamente el TEL para la mejora del restablecimiento7 se mencionaba que éste se efectuó con anestesia local mientras que el tratamiento quirúrgico se efectuó con anestesia general. En los EAC que no encontraron diferencias9,11 ambos se efectuaron con la misma pauta anestésica. En el estudio comparativo, no aleatorizado12, sólo se incluyeron pacientes que trabajaban a tiempo completo. En pacientes tratados uni y bilateralmente (p<0,001), comparado con el tratamiento quirúrgico, después de TEL se requirió un menor número de días de baja por enfermedad, según lo determinado por el médico de cabecera de los pacientes.
Tiempo del procedimientoEn un EAC9 y en un estudio comparativo, no aleatorizado13, se comparó la duración del tiempo operatorio de ambos procedimientos. En el EAC9 en el que se combinó el TEL con ligadura, no se encontró una diferencia significativa entre intervenciones en el tiempo del procedimiento, mientras que, en el estudio no aleatorizado13, se documentó que el TEL requirió significativamente menos tiempo (p<0,010).
DiscusiónEn una revisión sistemática publicada en 2003 no se encontraron estudios controlados que evaluaran los riesgos/complicaciones o la eficacia del TEL comparado con la cirugía asociada a la ligadura safenofemoral con stripping de vena safena2. Los autores llegaron a la conclusión de que, aunque parecía tan exenta de riesgos como la cirugía, no se podía extraer una conclusión definitiva de la eficacia relativa del TEL, debido a la ausencia de pruebas comparativas directas. En la presente revisión sistemática se actualizan estos hallazgos con cuatro EAC y tres estudios comparativos, no aleatorizados. Aunque estos estudios permiten la evaluación de los riesgos/complicaciones y eficacia comparativos de ambos procedimientos, su calidad metodológica fue variable con diversas deficiencias. Los estudios incluidos restantes, identificados como parte de la búsqueda sistemática de los publicados, proporcionaban pruebas de bajo nivel sin datos comparativos; la mayoría de ellos incluyeron a 50 o más participantes y una duración del seguimiento de 6 meses o más prolongada.
La clasificación de las variables, en particular los acontecimientos adversos, resultó difícil por la falta de uniformidad en su definición y descripción. Cuando se definió, el dolor postoperatorio varió desde “un ligero dolorimiento” hasta “dolor excesivo”. Rara vez se dispuso de definiciones explícitas de cómo se diagnosticaron y diferenciaron las contusiones, equimosis y hematoma. La extracción de comparaciones válidas entre TEL y cirugía con respecto a la variable primaria de eficacia clínica, la abolición del reflujo, estuvo confundida por las diferencias en los objetivos clínicos y la descripción heterogénea de las variables.
Cuando se trata un proceso relativamente inocuo, como las venas varicosas, los riesgos que corren los pacientes constituyen una preocupación fundamental. Aunque los acontecimientos adversos graves, como los tromboembólicos y lesiones neurológicas, fueron poco frecuentes, sus tasas de incidencia parecieron favorecer al TEL. No obstante, en general, los estudios comparativos fueron de tamaño demasiado reducido para detectar fiablemente diferencias en estos acontecimientos poco frecuentes. Las parestesias fueron una de las complicaciones descritas con mayor frecuencia tras la cirugía y, aunque los síntomas suelen ser autolimitados, la alteración neurológica puede ser persistente y debilitante. Los más frecuentes asociados con ambas intervenciones fueron la equimosis y el dolor postoperatorio o la sensación de tirantez. El TEL se asoció con una mayor tasa de incidencia de algunos acontecimientos adversos menores, incluidos los característicos del procedimiento, como las quemaduras e induración cutáneas. En la mayoría de los casos, los síntomas fueron autolimitados o requirieron tratamiento de poca intensidad. Es interesante destacar que las diferencias significativas en la incidencia de acontecimientos adversos detectadas en los estudios comparativos, a menudo contradijeron las tendencias observadas en los datos cotejados sobre riesgos/complicaciones; las tasas y gravedad del hematoma, edema, dolor posprocedimiento y equimosis favorecieron al TEL sobre la cirugía. Es importante que esto se tenga en cuenta en la evaluación de los resultados, ya que los estudios comparativos fueron mucho más homogéneos en su definición y descripción de los acontecimientos adversos que los datos combinados de las series de casos. Por lo tanto, a partir de la prueba disponible, el TEL parece ser, como mínimo, tan seguro como la cirugía para el tratamiento de las venas varicosas.
Este procedimiento también puede representar una alternativa viable y sin riesgos al stripping venoso para el tratamiento de las venas varicosas de la safena externa, un procedimiento evitado por muchos cirujanos vasculares debido al temor de lesión neurológica70. En la presente revisión no se encontró ningún estudio que describiera explícitamente resultados de la ligadura y stripping de la vena safena externa. Las tasas de lesión neurológica y parestesias después de TEL de esta vena coincidieron con las del procedimiento global y fueron más bajas que las de incidencia global después de cirugía. No obstante, es preciso destacar que la mayoría de los casos de trombosis venosa profunda descritos después de este procedimiento correspondieron a una serie de casos en la que se trató la vena safena externa. En este estudio, el tratamiento de las trombosis se dejó a discreción del cirujano vascular responsable y en el eco-Doppler de seguimiento final 2-11 meses después del procedimiento no se detectó.
La oclusión de la vena safena con abolición del reflujo se obtuvo en el 87,8% a 100% de piernas después de TEL, comparado con el 91,7%-100% después de cirugía. Las tasas de extremidades sin reflujo fueron similares entre ambos procedimientos a través de los cinco estudios comparativos que lo documentaron. Sólo en tres estudios se efectuó una comparación estadística de la abolición del reflujo, incluido uno en el que se practicó tanto TEL como cirugía en cada paciente y no se encontró una diferencia significativa entre ambos. En tres estudios que describían los síntomas de las venas varicosas se documentó su reducción significativa desde el pretratamiento hasta completar el seguimiento, de hasta 12 meses en un estudio, con independencia de que el paciente recibiera TEL o cirugía. Sólo en uno de ellos, que requirió un ajuste estadístico de las diferencias basales entre grupos de tratamiento, se encontró una diferencia, documentándose una mayor reducción de síntomas después de TEL. A partir de la prueba presentada en los siete estudios que comparaban ambos procedimientos, éste parece ser eficaz para la abolición del reflujo en la vena safena y tan eficaz como la cirugía para el tratamiento de las venas varicosas.
Aunque las variables clínicas proporcionan el parámetro primario de la eficacia del tratamiento, con frecuencia, los pacientes basan sus decisiones de la aceptabilidad del tratamiento en variables de eficacia no clínica, como la calidad de vida y la interrupción de su actividad laboral y normal. En general, los resultados a corto plazo de estas variables favorecieron el TEL sobre la cirugía en el período postoperatorio inmediato, disminuyendo las diferencias con el tiempo. Ambos procedimientos parecen eficaces en la mejora de la calidad de vida durante un período prolongado. No obstante, las diferencias a corto plazo que favorecen el TEL, en un estudio hasta 6 semanas después del tratamiento, probablemente puedan atribuirse a su naturaleza mínimamente cruenta que facilita un restablecimiento más rápido. Una prueba adicional de esto se refleja en el período significativamente más breve de tiempo necesario para reanudar la actividad laboral o normal después del tratamiento, documentado en dos estudios comparativos.
La adición de la ligadura de la VSI como adyuvante del TEL puede impedir el restablecimiento y aumentar el tiempo del procedimiento. En el único estudio en el que no se encontró una diferencia significativa a corto plazo en la calidad de vida que favoreciera el TEL sobre la cirugía, éste se combinó con ligadura administrándose anestesia general o regional9. En dicho estudio también se encontró que el restablecimiento de estos pacientes requirió un tiempo más prolongado que los sometidos a cirugía, una diferencia que casi alcanzó significación estadística. En un estudio se describió que el TEL sin ligadura se asoció a un tiempo del procedimiento más breve, mientras que, en el estudio en el que la ligadura se efectuó como adyuvante, no se encontraron diferencias en el tiempo operatorio medio. En la revisión sistemática previa del TEL se describieron hallazgos similares2.
Como tratamiento de las venas varicosas debidas a incompetencia safenofemoral y reflujo safeno, el TEL representa una alternativa que parece como mínimo tan exenta de riesgos como la ligadura de la unión con stripping venoso. La técnica es mínimamente cruenta y puede efectuarse de forma ambulatoria sin necesidad de anestesia general. Como tal, los pacientes tratados pueden experimentar una mayor calidad de vida a corto plazo hasta 2 meses después del tratamiento y reanudar más temprano su actividad. Persisten algunas dudas acerca de su eficacia clínica, en particular a largo plazo. La abolición del reflujo venoso y los síntomas varicosos pueden cambiar o recurrir con el tiempo y, en general, entre los estudios comparativos, echamos en falta un seguimiento a largo plazo. Aunque esta técnica parece tan eficaz como el tratamiento quirúrgico para la abolición del reflujo a corto plazo, hasta 12 meses después del tratamiento, la naturaleza dinámica de las venas varicosas requiere la realización de ensayos clínicos controlados con un período de seguimiento mínimo de 3 años para establecer su eficacia a largo plazo.
El Australian Government Department of Health and Ageing encargó y financió la presente revision en representación del Medical Services Advisory Committee (MSAC). Deseamos expresar nuestro agradecimiento al Dr. Stephen Goodall del Centre for Health Economics Research and Evaluation (CHERE) y a los miembros del MSAC Advisory Panel. Damos las gracias a la Srta. Deanne Leopardi por sus consejos de utilidad en la actualización de la revisión sistemática original. Ningún laboratorio farmacéutico financió esta investigación o desempeñó algún papel en el desarrollo del estudio, obtención de los datos o presentación de los resultados.