Puntos clave
El diagnóstico por imagen en cardiología ha evolucionado a lo largo del siglo xx, desde la radiografía simple y la angiografía convencional como únicas técnicas a disposición del médico, hasta contar con una batería de medios que incluyen la ecografía, la medicina nuclear, la tomografía computarizada (TC) y la resonancia magnética (RM). Durante el siglo xxi estas últimas dos técnicas (TC y RM) han crecido hasta convertirse, en muchas ocasiones, en herramientas fundamentales para el diagnóstico. Es de vital importancia, por razones clínicas, económicas y de seguridad del paciente, utilizar la prueba adecuada en cada circunstancia. Para hacer un uso adecuado de los medios disponibles es necesario conocer los avances, puntos fuertes y debilidades de cada modalidad. La RM cardíaca es una técnica muy potente, con una resolución excelente, que aporta abundante información anatómica y funcional; sin embargo, es cara, no está siempre disponible y puede requerir de anestesia.
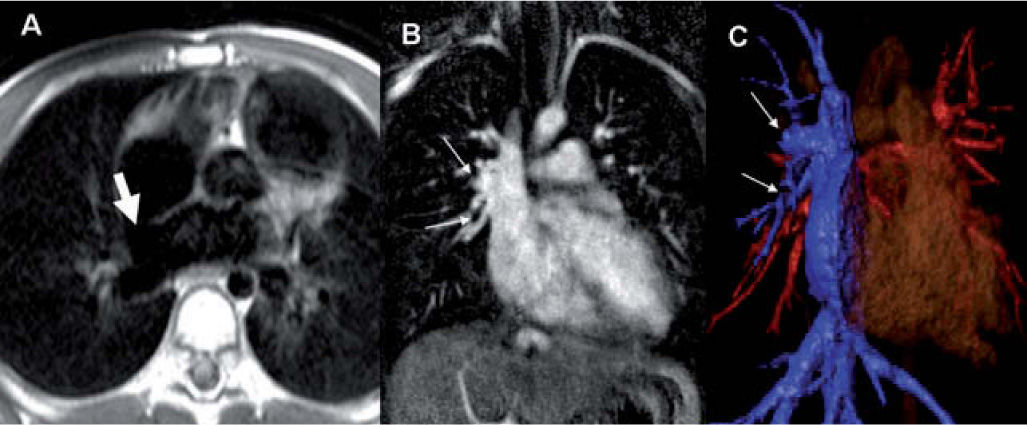
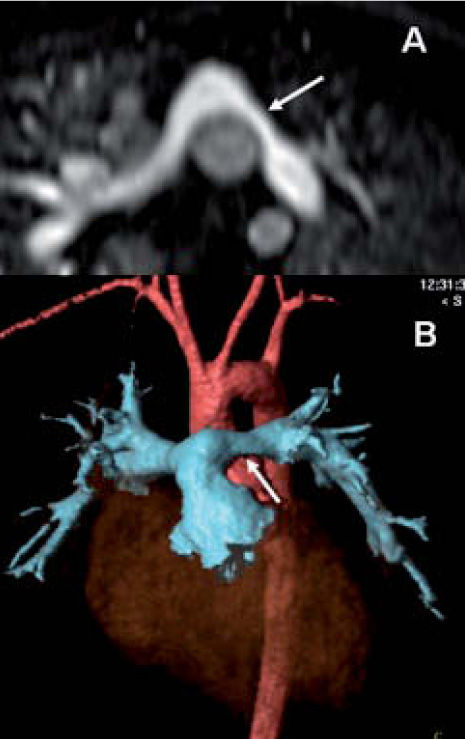
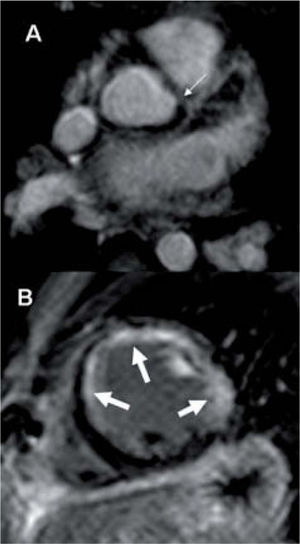
CUÁNDO NO SUELE SER NECESARIA LA RESONANCIA MAGNÉTICAProbablemente no existirían suficientes equipos de RM en el mundo si pretendiésemos examinar todas las cardiopatías congénitas mediante esta técnica. Sin embargo, sólo una pequeña parte de estos pacientes requieren del estudio por RM. Teniendo en cuenta que sólo los defectos septales y el ductus persistente representan más del 50% de las malformaciones congénitas (excluida la válvula aórtica bicúspide), y que en el diagnóstico inicial de la mayor parte de las cardiopatías congénitas es suficiente la ecocardiografía, puede entenderse que la RM sólo se utiliza en una discreta proporción de pacientes1. La ecocardiografía visualiza perfectamente la mayoría de los defectos septales ventriculares y auriculares, con contadas excepciones como pueden ser las comunicaciones interauriculares (CIA) gigantes, que pueden requerir de RM para valorar los restos de septo si se desea colocar un dispositivo endovascular, o la CIA de tipo ostium secundum, que es de difícil diagnóstico ecográfico, y que se acompaña con mucha frecuencia de retorno venoso pulmonar anómalo; esta anomalía puede ser estudiada de forma completa con la RM2 (fig. 1).
Paciente con comunicación interauricular tipo seno venoso (flecha gruesa), visualizada en la secuencia T1 con sangre negra (A). Mediante la angiografía por RM con contraste (B) y las reconstrucciones volumétricas (C) se identifican el retorno pulmonar anómalo parcial, con las venas de lóbulo superior derecho y lóbulo medio desembocando en la vena cava superior (flechas finas).
La ecocardiografía es sin duda la técnica de elección para el diagnóstico de las cardiopatías congénitas en los neonatos y lactantes, al tratarse de pacientes pequeños, con buena ventana acústica, y con casi todas las estructuras anatómicas razonablemente cerca del transductor de ultrasonidos. Además, el pequeño tamaño del paciente, las altas frecuencias cardíacas y la necesidad de traslado y sedación de estos niños, muchas veces inestables, obligan a utilizar otras técnicas sólo en casos muy seleccionados. La RM en particular es especialmente problemática en pacientes críticos o inestables por la incompatibilidad de parte del material de soporte del paciente con el campo magnético y, sobre todo, por su duración en ocasiones prolongada. En general, en el neonato y el lactante, el uso de la RM cardíaca se limita a resolver problemas concretos planteados al realizar la ecografía, como hallazgos inesperados o dudas diagnósticas que puedan cambiar el manejo del paciente. Algunos ejemplos de estos casos son la presencia de anomalías vasculares no adecuadamente visibles con la ecografía, dudas respecto a retornos venosos pulmonares anómalos o la posición de la salida de los grandes vasos en corazones univentriculares o ventrículos de doble salida. Ocasionalmente, en pacientes con el ductus persistente pueden existir dudas ecográficas sobre la presencia o no de coartación de aorta, y tanto la RM como la TC pueden aportar una respuesta de forma rápida y segura. Otra excepción en que la RM puede ser de elección en el momento del diagnóstico son las cardiopatías complejas (por ejemplo, las heterotaxias), en las que la ecografía puede mostrar limitaciones y se necesita más información para realizar un manejo quirúrgico adecuado.
CORAZÓN DERECHOLa morfología del corazón izquierdo permite su estudio morfológico y funcional mediante ecocardiografía de modo razonablemente preciso. Medidas como la fracción de acortamiento permiten, haciendo asunciones geométricas, hacerse una idea aceptable sobre la función ventricular izquierda. Así mismo, la ecografía permite una exploración adecuada de las válvulas auriculoventriculares y la válvula aórtica. Otros avances como el Doppler tisular o el speckle tracking aumentan la exactitud diagnóstica de la ecografía en los estudios de función cardíaca.
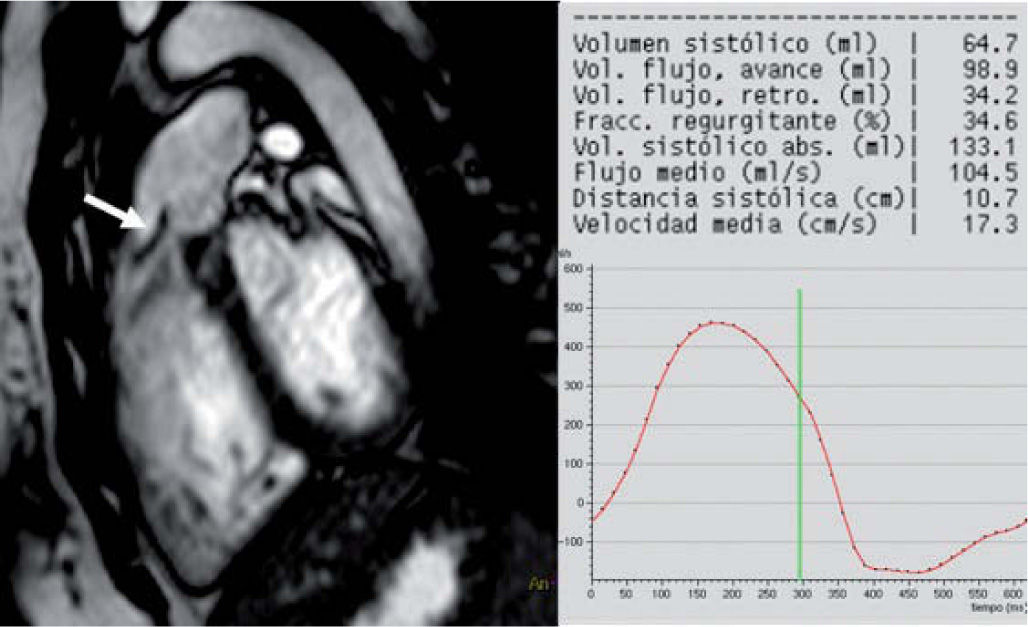
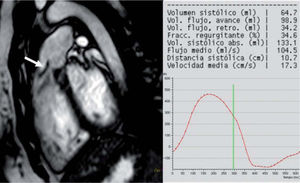
Sin embargo, por su posición en la caja torácica, y sobre todo por su morfología compleja, el estudio del corazón derecho es limitado con la ecocardiografía3. A esto hay que añadir que buena parte de las complicaciones durante el seguimiento de los pacientes con cardiopatía congénita se deben a fallo ventricular derecho y sus consecuencias. La RM cardíaca permite no sólo un estudio morfológico de alta resolución sino una valoración precisa de la función ventricular derecha4 (tanto sistólica como diastólica), así como del flujo valvular pulmonar, con medidas de gradientes y fracción regurgitante. En el seguimiento de la tetralogía de Fallot5,6 (fig. 2), la D-transposición de las grandes arterias (especialmente el switch auricular), la atresia pulmonar, etc., la RM es la técnica de elección al permitir una valoración completa morfológica y funcional de las posibles complicaciones en el corazón derecho.
Paciente con tetralogía de Fallot, con conducto de Contegra® pulmonar. En la secuencia eco de gradiente potenciada en T2 se observa el jet diastólico debido a insuficiencia valvular pulmonar (flecha). Curva y resultados numéricos de la secuencia de contraste de fase obtenida en la válvula pulmonar, donde, entre otros datos, se obtiene una fracción regurgitante del 34%.
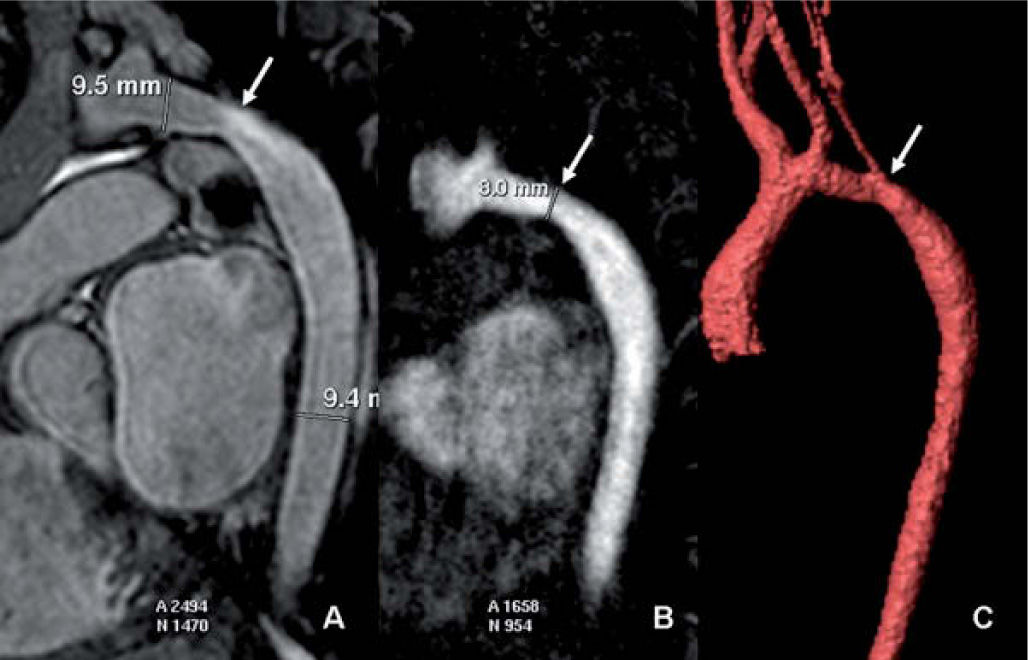
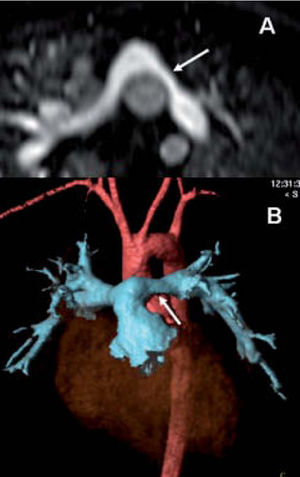
Debido a la presencia del aire pulmonar, las estructuras óseas y la distancia del transductor, la ecocardiografía presenta grandes limitaciones para el estudio de los grandes vasos. Unicamente en el neonato y en el lactante ofrece una visualización adecuada de la aorta, permitiendo el diagnóstico de la coartación con suficiente exactitud. Sin embargo, para una correcta valoración de la aorta en los niños de más edad, de las arterias y venas pulmonares y de las venas sistémicas, hacen falta otras pruebas de imagen. Las ventajas de la RM cardíaca frente a la TC o la angiografía son la ausencia de radiaciones ionizantes o contraste yodado y su naturaleza no invasiva. Además, con las nuevas secuencias volumétricas eco de gradiente, en ocasiones se pueden estudiar los grandes vasos con respiración espontánea y sin necesidad de contraste intravenoso. La aorta puede ser valorada con una alta resolución en el diagnóstico de la coartación7,8 (fig. 3) o los anillos vasculares9. También las arterias pulmonares (por ejemplo, en la tetralogía de Fallot o la atresia pulmonar), las venas pulmonares (como en los retornos venosos anómalos o el cor triatriatum) y las venas cavas (doble cava superior, isomerismos) se estudian adecuadamente con RM. Como se verá más adelante, la RM es especialmente importante en el seguimiento de los grandes vasos en los pacientes operados.
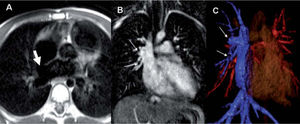
Recoartación aórtica en paciente intervenido. Tanto en la secuencia sin contraste eco de gradiente 3D de alta resolución (A), como en la angiografía RM con contraste (B) y las reconstrucciones volumétricas (C) se identifica con claridad la recoartación (flechas) y la moderada dilatación distal secundaria. Se puede realizar medidas precisas del arco transverso, la coartación, la aorta descendente, etc. con cualquiera de las dos técnicas.
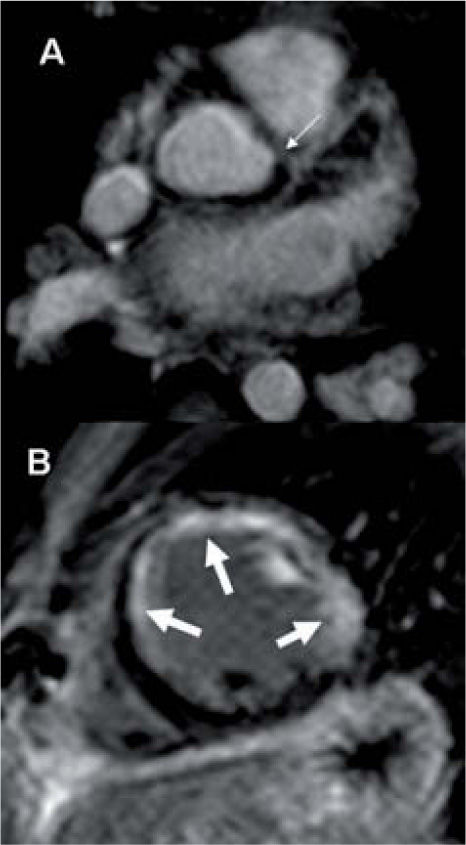
La valoración de alteraciones miocárdicas es muy limitada con la ecografía. La RM, con las técnicas de perfusión miocárdica (para la evaluación de la isquemia) y las secuencias de realce tardío (estudio de fibrosis, inflamación e infarto) permiten identificar infartos, fibrosis y miocarditis con una alta sensibilidad y mayor resolución que los estudios de medicina nuclear10,11. Así, en el seguimiento de los pacientes operados, especialmente aquellos en que se ha manipulado las coronarias (fig. 4) o con sobrecarga crónica del ventrículo derecho, las secuencias de realce tardío deben formar parte del protocolo habitual. También en los casos de coronarias anómalas o en la enfermedad de Kawasaki se debe descartar la posibilidad de infartos como complicación. Aunque el diagnóstico diferencial entre el infarto de miocardio y la miocarditis es más un problema en la práctica clínica del adulto que en pediatría, la presencia de captación subendocárdica o transmural en el infarto o subepicárdica en la miocarditis es muy específica para distinguir estas entidades. Otras enfermedades como la miocardiopatía hipertrófica, enfermedades de depósito, no compactación o los tumores cardíacos también muestran captación de contraste. La RM es actualmente la técnica de elección para el estudio de los depósitos de hierro miocárdicos en la hemocromatosis primaria o secundaria12.
Paciente intervenido de coronaria anómala mediante reimplantación quirúrgica. En la secuencia eco de gradiente 3D (A) se observa la estenosis severa en el origen de la coronaria izquierda (flecha fina). El estudio de realce tardío en el eje corto cardíaco (B) muestra una extensa captación de contraste subendocárdica y transmural en todo el territorio coronario izquierdo (flechas gruesas).
Si bien en el diagnóstico inicial de las cardiopatías congénitas la ecografía es la herramienta habitual, la mayor parte de los estudios por cardio-RM son seguimientos posquirúrgicos (70% en nuestra serie). Esto se debe a varios motivos. En primer lugar por las limitaciones de la ecografía con el crecimiento del paciente y los cambios posquirúrgicos; y en segundo lugar a la necesidad de una técnica de seguimiento evolutivo no invasiva y sin radiaciones ionizantes pues se trata de pacientes pediátricos a los que se va a realizar numerosas exploraciones de control a lo largo de su vida. Para este fin, la RM cumple requisitos, aunque es una exploración cara y no siempre disponible.
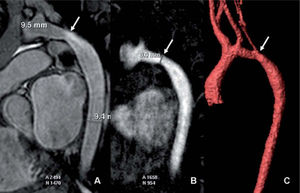
En la valoración de la tetralogía de Fallot, la RM permite un seguimiento completo de la función del ventrículo derecho, las arterias pulmonares o la válvula pulmonar5,6. Para el seguimiento de la D-transposición de las grandes arterias (cirugía de Jatene)13,14, se pueden diagnosticar sus posibles complicaciones como alteraciones valvulares, estenosis de arterias pulmonares (fig. 5) y aorta, estenosis coronarias o infartos. En la cirugía de los grandes vasos, como en la coartación aórtica7,8, también permite un seguimiento de los aneurismas o recoartaciones, así como disfunción valvular o ventricular. En el caso de las correcciones univentriculares15,16 la RM es también una prueba muy valiosa al evaluar tanto la morfología y función cardíaca como las complicaciones vasculares (estenosis, coartaciones, circulación colateral, etc.).
CONCLUSIÓNLa RM cardíaca aporta abundante información morfológica y funcional. Sin embargo, en el período neonatal la ecografía es suficiente para el diagnóstico de las cardiopatías congénitas en la mayoría de los casos. El estudio de las cardiopatías complejas, la valoración de los grandes vasos y la patología miocárdica, la evaluación funcional del ventrículo derecho y, sobre todo, los controles periódicos posquirúrgicos son las indicaciones principales de la RM cardíaca. Sus ventajas son la gran resolución espacial y de contraste, su exactitud en los estudios funcionales, y la ausencia de radiaciones ionizantes. Dentro de los inconvenientes se encuentran la disponibilidad o el precio, y la larga duración del estudio, que requiere de anestesia o sedación en los niños pequeños. Es importante que los pacientes y sus familares conozcan las ventajas e inconvenientes de la técnica antes de la realización del estudio (anexo 1).
ANEXO 1INFORMACIÓN AL PACIENTELa resonancia magnética (RM) es una técnica de obtención de imágenes mediante un campo magnético muy potente y ondas de radiofrecuencia. Estos campos magnéticos y la energía de las ondas que se utilizan en la imagen por RM en medicina no han demostrado efectos adversos relevantes sobre el organismo. Sin embargo, algunos materiales (sobre todo que contengan componentes de hierro) se desplazan de la misma manera que un clavo con un imán. Este hecho es de gran importancia, pues un objeto metálico libre puede desplazarse en el equipo de RM como si se tratase de un proyectil. Además, puede moverse de su posición material quirúrgico metálico del paciente, o alterarse o dejar de funcionar todo tipo de aparatos electrónicos, bandas magnéticas, etc.
La prueba puede ser prolongada, incluso de más de una hora. El paciente lo único que debe hacer es no moverse durante la obtención de las imágenes, y seguir las instrucciones del técnico que realiza el estudio. En ocasiones, para algunas imágenes específicas, se solicita que el paciente aguante sin respirar unos segundos (de 10 a 20 aproximadamente). El resto del tiempo lo único que tiene que hacer es respirar con normalidad. Dada la duración del estudio y la necesidad de colaboración (y sobre todo de no moverse), en los niños pequeños, menores de 6 a 8 años, suele ser necesario realizar la prueba bajo sedación o anestesia.
Para algunas imágenes puede ser necesaria la administración de contraste intravenoso. Estos contrastes contienen una sustancia (el elemento químico gadolinio), que tiene muy pocos efectos adversos. No obstante, el paciente debe acudir en ayunas ante la posibilidad de presentar alguna reacción al contraste, aunque éstas son extraordinariamente raras.
Indicaciones para la realización de una resonancia magnética cardíacaCuando su médico necesita imágenes para evaluar enfermedades del corazón, dispone de múltiples pruebas. Generalmente la primera que se emplea es una radiografía o una ecografía. En ocasiones se requiere de una imagen específica que no aportan estas dos técnicas, y para ello se puede utilizar, entre otras pruebas, la RM cardíaca.
Fundamentalmente se emplea para estudiar estructuras difícilmente visibles por la ecografía (como venas o arterias), ver algunos aspectos del funcionamiento del corazón, o para estudiar a pacientes ya operados que no se valoran con tanta precisión sólo mediante la ecografía.
Riesgos de la resonancia magnética cardíacaLa RM es una prueba muy segura en general, pero existen algunos riesgos. Para ello se rellena un documento informativo y de consentimiento informado. Éstos son los aspectos más importantes:
- 1.
La presencia de marcapasos es una contraindicación para la realización de la prueba.
- 2.
Algunos tipos de material quirúrgico (clips, válvulas cardíacas, prótesis, implantes cocleares, etc.) pueden presentar riesgos.
- 3.
Aunque el gadolinio (contraste intravenoso) es muy seguro, en pacientes con insuficiencia renal (aclaramiento de creatinina < 30ml/min, insuficiencia renal aguda) o cirugía cardíaca reciente, existen riesgos de sufrir fibrosis sistémica nefrogénica, una enfermedad muy rara, pero debida al uso del gadolinio en estos pacientes.
En caso de encontrarse en alguno de estos tres apartados, o si tiene dudas sobre ello, debe comunicárselo al técnico de imagen diagnóstica o al radiólogo que le va a realizar la prueba, y realizar las preguntas que estime necesarias.
Además, no se debe acceder a la sala de RM con ningún objeto metálico (tijeras, relojes, piercings, etc.), dispositivos electrónicos o tarjetas con bandas magnéticas, por los riesgos debido al desplazamiento y los artefactos que deterioran la imagen. Además, el campo magnético puede averiar estos dispositivos o borrar las tarjetas.
Beneficios de la resonancia magnética cardíaca
Si se toman las precauciones adecuadas, los beneficios de la RM superan los riesgos sobradamente.
En conjunto, la RM aporta muchos datos morfológicos y sobre la función cardíaca, que pueden superar a los de otras técnicas de imagen.
Frente a otras técnicas de imagen, como la tomografía computarida (TAC, TC o escáner), la radiografía o la angiografía, la RM no utiliza rayos X, que se sabe que asocian un pequeño incremento del riesgo de cáncer a lo largo de la vida del paciente. El gadolinio es un fármaco con menos riesgos (reacciones alérgicas, lesión renal, etc.) que los contrastes yodados que se utilizan en la TC y la angiografía.