Puntos clave
- •
La retinopatía de la prematuridad (ROP) se considera una enfermedad multifactorial no totalmente controlada en la actualidad. El uso del oxígeno pero sobre todo la edad gestacional y el peso al nacimiento son los mayores factores de riesgo para la ROP.
- •
La incidencia de ROP es distinta en función del nivel de desarrollo de los distintos países.
- •
Existe una Clasificación Internacional de la Retinopatía de la Prematuridad que describe la enfermedad en función de la localización, la gravedad y la extensión de la misma.
- •
El «Estudio multicéntrico para la crioterapia en la ROP» estableció el criterio para el tratamiento, definiendo como «enfermedad umbral» aquella que debe ser tratada.
- •
La existencia de un tratamiento eficaz hace necesaria la implantación de programas de cribado para diagnosticar aquellos casos de ROP susceptibles de ser tratados.
- •
La fotocoagulación láser es el tratamiento estándar de la ROP. Existen estudios multicéntricos en marcha para ver el efecto de los fármacos que actúan disminuyendo el factor de crecimiento endotelial (fármacos anti-VEGF).
- •
Es importante el seguimiento oftalmológico a largo plazo de los prematuros con riesgo.
Lectura rápida
La retinopatía de la prematuridad (ROP) es una enfermedad multifactorial que afecta a los recién nacidos prematuros, íntimamente ligada al bajo peso y a la baja edad gestacional. En la actualidad, el uso del oxígeno, pero sobre todo la edad gestacional y el peso al nacimiento, son los mayores factores de riesgo para la ROP. Entre otros factores considerados de riesgo para la ROP, estarían el antecedente y el número de transfusiones, la sepsis, la broncodisplasia pulmonar, los episodios de apnea, la ventilación asistida, la hemorragia intraventricular y la enteritis necrosante. La incidencia de ROP es distinta en los distintos países, aumentando actualmente en los países emergentes en los que gran número de prematuros son ciegos por ROP.
Existe una Clasificación Internacional de la Retinopatía de la Prematuridad que describe la enfermedad en función de la localización, la gravedad y la extensión de la misma.
El «Estudio multicéntrico para la crioterapia en la ROP» estableció el criterio para el tratamiento, definiendo como «enfermedad umbral» aquella que debe ser tratada, y comprobó el efecto beneficioso del tratamiento frente a la evolución natural de la enfermedad.
El 80% de los casos de ROP se resuelven espontáneamente con regresión de la enfermedad. Tan solo el 20% restante presenta algún grado de enfermedad cicatricial (paso de una fase vasoproliferativa a una fase fibrótica). Normalmente, los estadios activos más leves suelen regresar sin dejar enfermedad cicatricial, mientras que cuanto más grave es la ROP aguda hay más posibilidad de enfermedad cicatricial (desprendimientos de retina traccionales, heteropia o ectopia macular) y, en algunos casos, de que pueda comprometer la agudeza visual del niño en mayor o menor medida. Ante la presentación de la enfermedad umbral, se estima que existe una probabilidad de ceguera del 50% si no se realiza tratamiento.
El tratamiento actual de la ROP es la fotocoagulación con láser; existen estudios multicéntricos en marcha para ver el efecto de los fármacos que actúan disminuyendo el factor de crecimiento endotelial (fármacos anti-VEGF).
Para poder diagnosticar todos los casos susceptibles de tratamiento, es imprescindible que existan programas de cribado en todas las unidades neonatales que atiendan prematuros. En 2009, la Asociación Española de Pediatría publicó unas recomendaciones acerca del cribado de la ROP entre ellas incluyen los criterios de entrada al programa, que los establecen en < 1.500g o < 32 semanas de edad gestacional, y un curso clínico grave a criterio del neonatólogo. La evidencia indica que los prematuros con riesgo de ROP que requieren tratamiento son distintos en los diferentes países, desarrollando ROP grave los niños más grandes y más maduros en los países en vías de desarrollo.
El tratamiento actual de la ROP es la fotocoagulación con láser; existen estudios multicéntricos en marcha para ver el efecto de los fármacos que actúan disminuyendo el factor de crecimiento endotelial (fármacos anti-VEGF).
Los niños prematuros tienen más riesgo de defectos de refracción, estrabismo y problemas visuoperceptivos que los niños a término, lo que justifica la necesidad de seguimiento a largo plazo en estos niños, sobre todo de aquellos con ROP grave que han precisado tratamiento, los de menor peso y edad gestacional, y aquellos con riesgo neurológico o alteraciones motoras.
La telemedicina promete ser de gran ayuda en lugares con carencias de oftalmólogos expertos o en centros con pocos niños prematuros donde no es posible tener la experiencia suficiente para su manejo.
La retinopatía de la prematuridad (ROP) puede definirse como una vitreorretinopatía vasoproliferativa de los recién nacidos prematuros, generalmente sometidos a oxigenoterapia, y de etiopatogenia no conocida totalmente. Fue descrita por Terry en 1940 con el nombre de fibroplasia retrolental. En 1952, Heath acuñó el término de ROP.
Se relacionó el oxígeno (O2) como el principal factor de riesgo para la enfermedad. Parecía que limitar el O2 era esencial en la prevención de la ROP1. Los neonatólogos redujeron la administración de O2 para intentar prevenir la ROP, pero esto produjo un importante incremento en la mortalidad neonatal2.
Durante los años setenta y ochenta se produjeron grandes avances en los cuidados intensivos neonatales, como la monitorización de O2, el uso de pulsioxímetros, entre otros, consiguiendo la supervivencia de niños muy prematuros pero, sin embargo, se produjo un aumento importante de niños ciegos por ROP. No solo el O2 tenía que ver con la ROP, sino más bien parecía una enfermedad íntimamente ligada a la gran inmadurez y al muy bajo peso al nacer.
En 1984 se publicó la Clasificación Internacional de la Retinopatía de la Prematuridad (ICROP), punto de partida para unificar criterios en el reconocimiento de la ROP3. En 1988, se publicaron los resultados preliminares del «Estudio multicéntrico de crioterapia para la ROP (CRYO-ROP)», que mostraron el beneficio de la crioterapia en el tratamiento de la ROP, mejorando el curso desfavorable frente a la evolución natural de la enfermedad. Al fin había un tratamiento que mejoraba el pronóstico de la enfermedad. Por tanto, parecía justificado implantar programas de cribado que permitiera detectar los casos de ROP susceptibles de tratamiento.
FisiopatologíaVascularización retinianaLos vasos retinianos crecen desde el nervio óptico a partir de la semana 16 de embarazo hacia la periferia, finalizando su crecimiento justo antes del nacimiento. Como la retina neural se desarrolla antes de la vasculatura, se crea un aumento de la demanda de O2 conocida como hipoxia fisiológica. En respuesta a esta hipoxia, el factor de crecimiento endotelial (VEGF)4 estimula el crecimiento de los vasos sanguíneos y de esta forma se completa la vasculatura retiniana normal.
Con estos nuevos vasos formados, la hipoxia disminuye y la expresión del VEGF es reducida por un mecanismo de feedback5. Otros factores, como la hormona de crecimiento (GH) y el factor de crecimiento placentario insulin like (IGF-1), tienen un papel importante en el desarrollo de la vasculatura retiniana normal6.
Retinopatía de la prematuridadActualmente, se explican 2 fases dentro de la fisiopatología de la ROP. Una fase I, en la que se detiene el crecimiento vascular retiniano comenzando en el útero, con pérdida de algunos de los vasos ya desarrollados, y una fase II, donde se produce el crecimiento de vasos patológicos.
En los niños prematuros, no se ha completado su proceso de vascularización retiniana cuando nacen. La hiperoxia del medio extrauterino, más aún, el O2 suplementario, cambia las condiciones fisiológicas que existían intraútero4. El suplemento de O2 a los prematuros crea una hiperoxia que suprime la expresión del VEGF y, por tanto, se interrumpe el crecimiento normal de los vasos retinianos y regresan parte de los existentes. Por lo tanto, el O2 suministrado interfiere con el desarrollo vascular normal regido por el VEGF, conformando así la fase I de la ROP. Como resultado de la hipoxia inducida por la pérdida de vasos, aumenta la expresión del VEGF, dando como resultado la neovascularización patológica y dando así paso a la fase II de la ROP. Es así como ambos factores, la prematuridad y el O2, intervienen en el desarrollo de la ROP7.
Factores de riesgo de la retinopatía de la prematuridadLa ROP se asoció a exceso de O2 tras la descripción de la enfermedad. Ha quedado demostrado el papel de la oxigenoterapia incontrolada como causante de la hiperoxia que frena el estímulo para el desarrollo vascular normal. Tras los controles de O2 suplementario, debería haber disminuido la ROP, pero no fue así debido al aumento de la supervivencia de los grandes inmaduros. Por tanto, parece haber otros factores, la prematuridad en sí misma, que tienen que ver con la ROP. En la actualidad, el uso del O2, pero sobre todo la edad gestacional y el peso al nacimiento, son los mayores factores de riesgo para la ROP. La prematuridad conlleva un menor desarrollo de la vasculatura retiniana y niveles más bajos de IGF-1 necesarios para la vasculogénesis normal. Por lo tanto, a mayor prematuridad, menor desarrollo vascular y niveles más bajos de IGF-1. Hay estudios que demuestran la relación directa de niveles bajos de IGF-1 y ROP.
Entre otros factores considerados de riesgo para la ROP, estarían el antecedente y el número de transfusiones, la sepsis, la broncodisplasia pulmonar, los episodios de apnea, la ventilación asistida, la hemorragia intraventricular y la enteritis necrosante, aunque todos ellos vienen a reflejar un cortejo de afecciones asociadas en sí mismas a la gran inmadurez8,9.
La ROP se considera una enfermedad multifactorial no totalmente controlada en la actualidad.
Clasificación de la retinopatía de la prematuridadSegún la ICROP3, se describe la enfermedad, en función de la localización, la gravedad y la extensión de la misma.
Con el fin de definir la localización anteroposterior de la ROP, se describieron 3 zonas concéntricas (I, II y III) centradas en la papila, siendo la zona I la más posterior y la zona III la más periférica.
En cuanto a la extensión de la enfermedad, se determina en sectores horarios (cada sector horario equivale a 30° de circunferencia).
Se describen 5 estadios de afectación de la enfermedad:
- –
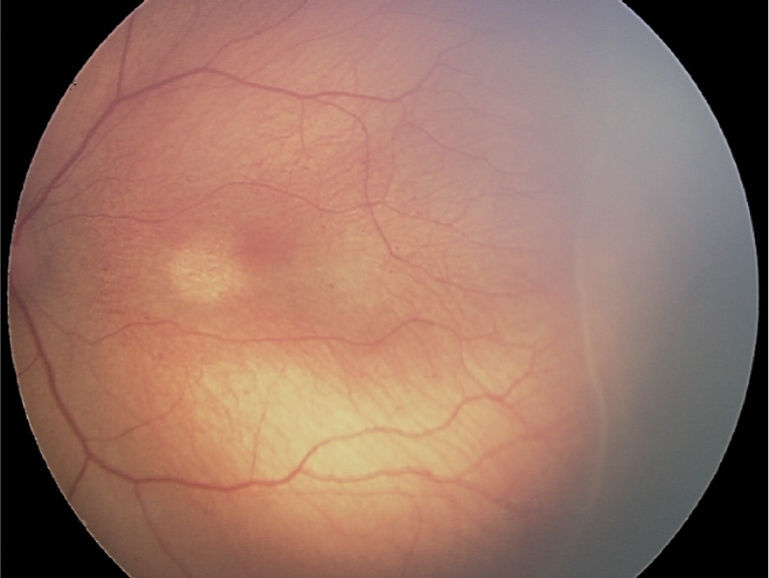
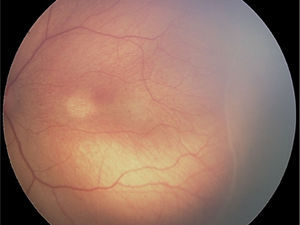
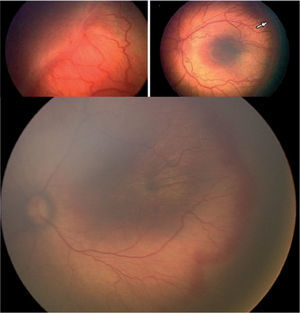
Estadio 1. Línea de demarcación: es una línea definida que limita y separa la retina avascular de la retina vascularizada (fig. 1).
- –
Estadio 2. Cresta monticular: la línea del estadio 1 se hipertrofia y se eleva del plano retiniano con los shunts y comunicaciones arteriovenosas.
- –
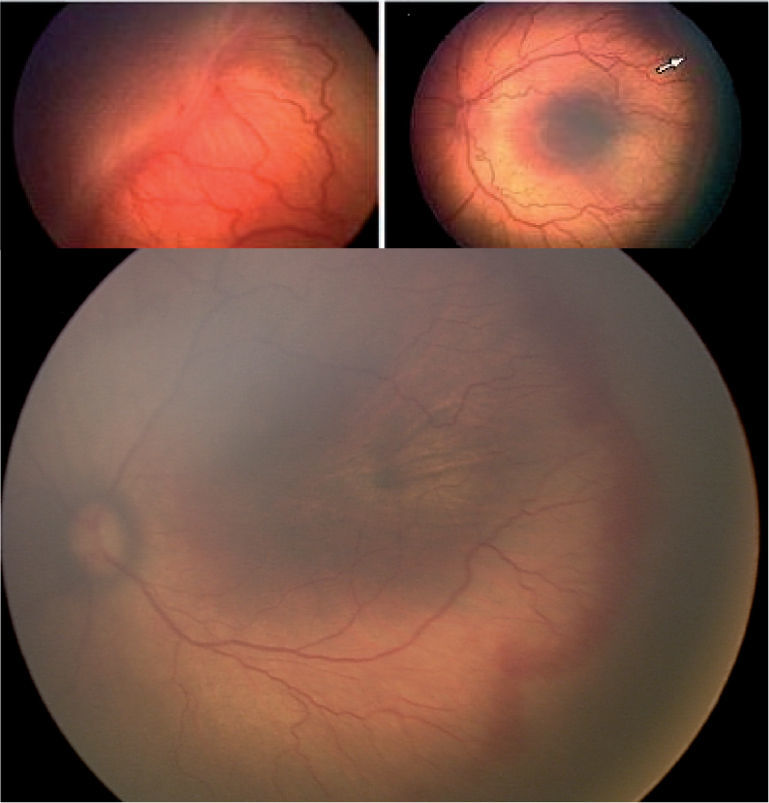
Estadio 3. Proliferación fibrovascular extrarretiniana: la proliferación fibrovascular o neovascularización se extiende desde la cresta hasta el vítreo (fig. 2).
- –
Estadio 4. Desprendimiento de retina (DR) parcial o subtotal.
- –
Estadio 5. DR total: el DR es completo.
- –
Enfermedad plus +: existe un grado aparte que puede combinarse con cualquiera de los otros. Consiste en una dilatación y tortuosidad de la vasculatura retiniana del polo posterior en al menos 2 cuadrantes. Denota la existencia de un «shunt» arteriovenoso importante y viene a indicar la presencia de una enfermedad activa y, por tanto, potencialmente peligrosa. Confiere gravedad al cuadro. Puede asociarse con ingurgitación vascular del iris, rigidez pupilar y opacidad del vítreo. Es un signo de mal pronóstico que se confirmó en el estudio CRYO-ROP; cuando aparecía enfermedad plus se incrementaba el riesgo de resultado desfavorable de un 3 a un 62%.
En 2005 ha sido revisada la ICROP, realizándose algunas aportaciones nuevas respecto a la clasificación original10. Se introduce una forma de ROP agresiva posterior (AP-ROP) observada en niños de menor peso al nacimiento, que rápidamente progresa al DR. La AP-ROP se observa más frecuentemente en la zona I, aunque puede también presentarse en la zona II posterior.
Evolución de la retinopatía de la prematuridadEl 80% de los casos de ROP se resuelven espontáneamente con regresión de la enfermedad. Tan solo el 20% restante presenta algún grado de enfermedad cicatricial (paso de una fase de proliferación vascular a una fase fibrótica) 10. Normalmente, los estadios activos más leves suelen regresar sin dejar enfermedad cicatricial, mientras que cuanto más grave es la ROP aguda hay más posibilidad de enfermedad cicatricial (DR traccionales, heteropia o ectopia macular) y, en algunos casos, de que pueda comprometer la agudeza visual del niño en mayor o menor medida11-13. Ante la presentación de la enfermedad umbral, se estima que existe una probabilidad de ceguera del 50% si no se realiza tratamiento.
Epidemiología de la retinopatía de la prematuridadCeguera por retinopatía de la prematuridadEn 1993, la Organización Mundial de la Salud desarrolló un nuevo sistema para clasificar las causas de ceguera en los niños, teniendo en cuenta datos del Banco Mundial sobre el desarrollo socioeconómico, así como la tasa de mortalidad infantil (IMR) de los distintos países. Podemos considerar 3 grupos distintos de países:
- –
Aquellos con rentas muy bajas, IMR por encima de 60/1.000 recién nacidos vivos, que no tienen problemas de ceguera por ROP. En estos países, entre los que se encuentran casi todos del África subsahariana, no hay servicios de cuidados intensivos neonatales y los prematuros no sobreviven para desarrollar ROP14.
- –
Países con rentas muy altas, países industrializados, con muy baja IMR (< 9/1.000). En ellos también hay pocos ciegos por ROP. La tasa de prematuridad es relativamente baja, los cuidados neonatales son excelentes (incluyendo monitorización de O2 y personal entrenado en el cuidado de estos bebés). Existen además programas de cribado implantados de forma universal y los tratamientos cuentan con tecnología y oftalmólogos expertos14.
- –
El último grupo de países son los de ingresos medios, en los que la IMR está entre 9-60/1.000. Entre ellos, se encuentran casi todos los países de Latinoamérica, los países del este de Europa y las economías emergentes, como China e India. En estos países va mejorando la asistencia neonatal, incorporándose unidades de cuidados intensivos neonatales, y la mayor accesibilidad a estos cuidados hace que mejore la supervivencia de niños prematuros. Pero esto no se acompaña de programas de cribado implantados de forma sistémica y menos aun de oftalmólogos disponibles especializados en el cribado y el tratamiento14-18.
El estudio más extenso sobre la historia natural de la enfermedad es el CRYO-ROP12. En él se refiere una incidencia de ROP del 65,8% en los < 1.251g y del 81,6% en los< 1.000g. En cuanto a la ROP grave, el CRYO-ROP da datos de ROP umbral del 6%.
Datos recientes de países desarrollados muestran una incidencia de ROP total del 31%, de ROP 3 del 4,8% y de enfermedad umbral del 1,5%, que reflejan una clara disminución en la incidencia de ROP en estos países19-21. Contrastan estos datos con los publicados por países en vías de desarrollo, donde las tasas de incidencia son mucho más altas17,18.
CribadoJustificaciónEl CRYO-ROP definió la enfermedad umbral como aquella que debe ser tratada. La evolución natural en la ROP umbral sin tratamiento es hacia la ceguera en el 50% de los casos. Esta evidencia, junto con el aumento de la supervivencia de los niños más inmaduros, incrementó la necesidad del cribado ocular.
Programas de cribadoEn la mayoría de los países de Europa occidental y Norteamérica, existen por tanto programas de cribado bien establecidos. Estos programas además aportan información a la comunidad científica de cómo se va cambiando en el tiempo la población de bebés que requieren tratamiento por ROP grave. Esta información se usa para mejorar los criterios de cribado haciéndolos, más eficientes.
En octubre del 2009, la Asociación Española de Pediatría ha publicado unas recomendaciones acerca del cribado de la ROP22; entre ellas incluyen los criterios de entrada al programa, que lo establecen en ≤ 1.500g o ≤ 32 semanas de edad gestacional y un curso clínico grave a criterio del neonatólogo. La evidencia indica que los prematuros con riesgo de ROP que requieren tratamiento son distintos en los diferentes países, desarrollando ROP grave los niños más grandes y más maduros en los países en vías de desarrollO23. Parece pues lógico que juntos, oftalmólogos y neonatólogos, deben trabajar en la comprensión de los programas de cribado y, a partir de guías internacionales, desarrollar guías nacionales que sirvan a su vez para desarrollar protocolos locales. Entre las recomendaciones de la Academia Americana de Pediatría, se incluye que cada Unidad debe establecer criterios específicos de cribado mediante un acuerdo entre los servicios de Neonatología y Oftalmología.
Tratamiento de la retinopatía de la prematuridadLos primeros tratamientos para la ROP24,25 tenían como objetivo la destrucción de la retina avascular con crioterapia, así se destruye la retina hipóxica generadora de factores metabólicos dependientes del O2, como el VEGF, responsable de la vascularización exagerada patológica de la retina.
Los resultados favorables obtenidos por estos autores en los estadios activos de la ROP moti-varon un estudio más ambicioso, multicéntrico y aleatorizado: «Estudio multicéntrico para la crioterapia en la ROP», conocido como «CRYOROP ». El criterio para el tratamiento se define como «enfermedad umbral». Se consideró enfermedad umbral la existencia de 5 sectores retinianos de 30° contiguos u 8 acumulativos de ROP grado 3 en la zona I o II, y con enfermedad plus. A este criterio se le atribuyó el riesgo de desarrollar desprendimiento de retina cifrado en un 50% 26-29. Los primeros resultados publicados del CRYO-ROP al año de seguimiento demostraron la eficacia del tratamiento en la ROP umbral frente a la evolución natural de la enfermedad. Como resultado del estudio multicéntrico CRYO-ROP, la Academia Americana de Pediatría, la Asociación Americana de Oftalmología Pediátrica y Estrabismo y la Academia Americana de Oftalmología dictaron unas recomendaciones en el año 1997, considerando ROP susceptible de tratamiento a la descrita como enfermedad umbral. Estas recomendaciones han sido modificadas, en el año 200630, aconsejando el inicio del tratamiento en el momento en que se observe alguno de los siguientes hallazgos retinianos: ROP zona I: cualquier estadio con enfermedad plus; ROP zona I: estadio 3 sin enfermedad plus; ROP zona II: estadio 2 o 3 con enfermedad plus.
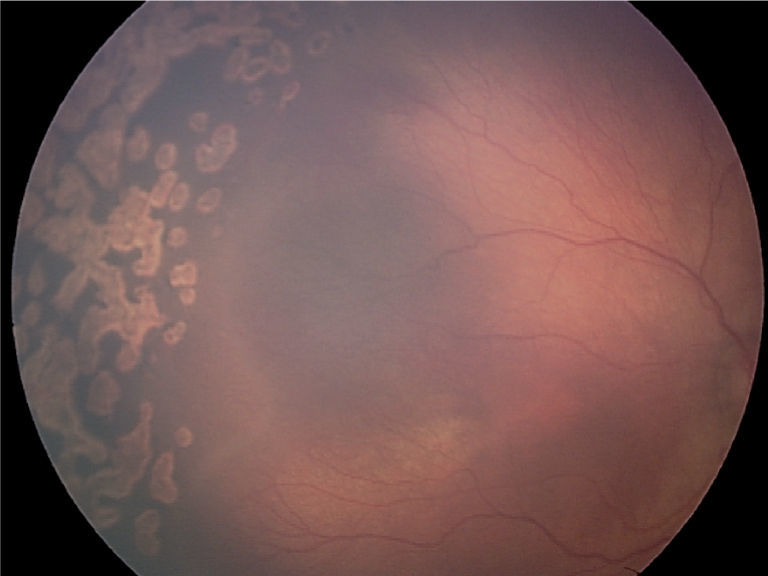
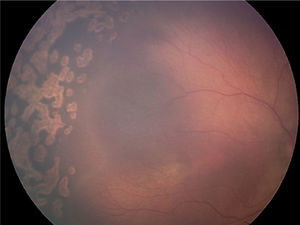
De forma progresiva, la laserterapia ha reemplazado a la crioterapia como tratamiento de elección por su facilidad de aplicación, al ser un sistema portátil y adaptable a un oftalmoscopio binocular indirecto. Actualmente, se utiliza el láser diodo (fig. 3). Existe cierta evidencia acerca de una mayor eficacia del láser de diodo (95%). La fotocoagulación parece ser más eficaz que la crioterapia en cuanto a resultados anatómicos, pero además induce menos miopía que la crioterapia y la agudeza visual parece ser superior31-35.
Cuando la ROP evoluciona desfavorablemente y se desarrolla el DR, el tratamiento ha de ser quirúrgico. Aunque la cirugía vitreorretiniana ha avanzado, los resultados anatómicos continúan siendo poco alentadores y las agudezas visuales que se obtienen son aún más desalentadoras36.
Otros tratamientosEl uso de la terapia anti-VEGF se ha extendido como el primer tratamiento médico para la neovascularización en la degeneración macular asociada a la edad y para las retinopatías proliferativas, como la diabética, 2 entidades en que, al igual que en la ROP, existe un exceso de VEGF en el vítreo, que es el máximo responsable de la proliferación vascular en cada una de estas enfermedades. Los fármacos anti-VEGF actúan frenando la neovascularización retiniana. Existen escasos trabajos publicados sobre su uso en ROP y siempre como uso compasivo se usa bevacizumab, administrado de forma intravítrea y siempre tras el fracaso del tratamiento estándar de la ROP, que es la fotocoagulación. Actualmente, se están desarrollando 2 ensayos clínicos para valorar la eficacia y la seguridad de los anti- VEGF en el tratamiento de la ROP.
Telemedicina en retinopatía de la prematuridadEn la actualidad, en los países desarrollados, los más industrializados, existen unos excelentes cuidados neonatales y programas de cribado y tratamiento eficaces que han hecho disminuir de forma muy importante la ceguera por ROP. Sin embargo, estamos asistiendo actualmente a una epidemia de ROP en países de ingresos medios y en economías emergentes. En estos países comienzan a desarrollarse las unidades de cuidados intensivos neonatales, mejorando, por tanto, la supervivencia de los prematuros, pero no existen programas de cribado suficientemente implantados ni oftalmólogos preparados para el tratamiento de la ROP. Todo esto tiene como resultado un importante número de prematuros que sobreviven con ROP grave que desemboca en ceguera15,16.
Aunque el método de referencia o gold standard en el diagnóstico de la ROP sigue siendo la oftalmoscopia binocular, parece necesario desarrollar métodos alternativos, nuevas tecnologías para que el cribado sea fácil, seguro y costeefectivo. A partir de la telemedicina, se puede tener la oportunidad de mejorar estos aspectos. El fin sería identificar aquellos niños con ROP suficientemente severa para justificar la opinión experta de un oftalmólogo. Actualmente, el sistema RetCam de retinografía digital permite tomar imágenes de la retina del prematuro por personal entrenado que no tiene por qué ser un oftalmólogo, y estas imágenes almacenadas en soporte informático ser enviadas a distancia a través de la red para su valoración por un oftalmólogo experto. La telemedicina promete ser de gran ayuda en lugares con carencias de oftalmólogos expertos o en centros con pocos niños prematuros donde no es posible tener la experiencia suficiente para su manejo37.
Seguimiento oftalmológico del niño prematuroLos resultados del CRYO-ROP a los 10 años hablan de la necesidad de seguimiento oftalmológico a los pacientes con ROP, tratados o no. A pesar de los beneficios de la crioterapia, un 44,4% de los ojos tratados tienen curso desfavorable (ambliopía, miopía, estrabismo y problemas cerebrales)38-40.
Los niños con ROP tratada pueden tener DR por roturas en el borde de las cicatrices, lo que obliga a revisiones semestrales de fondo de ojo. Asimismo tienen errores refractivos altos (miopía y astigmatismo) y más catarata y glaucoma, por segmentos anteriores muy estrechos y cristalinos más globulosos, por lo que hay que medir la presión intraocular. También se puede inducir glaucoma agudo de ángulo cerrado por midriasis farmacológica. No solo los prematuros con ROP tratada tienen más problemas visuales. Los prematuros, en general, tienen más defectos de refracción y estrabismo que los niños a término, lo que justificaría su seguimiento, siendo esta frecuencia mayor en los de menos semanas de edad gestacional y de menos peso al nacer (por debajo de 30 semanas y de 1.250g)39,41-44. Los niños con riesgo neurológico basado en la información ecográfica y resonancia magnética (lesión parenquimatosa, hemorragia ventricular, ventriculomegalia, leucomalacia periventricular) y con déficit motor (parálisis cerebral infantil) tienen asimismo más riesgo de estrabismo y problemas de percepción visual, que aconsejan seguimiento oftalmológico para detectar estas alteraciones precozmente y contribuir a un mejor desarrollo global del niño45,46.