La invaginación o intususcepción es el prolapso de un segmento de intestino proximal (intussusceptum) en la luz del asa de la inmediatamente adyacente o distal (intussuscipiens).
Puntos clave
Con frecuencia las invaginaciones son idiopáticas e ileocólicas en niños entre los 3 y los 24 meses de edad. Los puntos guía o de arrastre (divertículo de Meckel, quistes de duplicación, tumores) son poco frecuentes (menos del 5%). En menos del 50% de las invaginaciones aparece la tríada clínica clásica de dolor cólico abdominal, masa palpable y sangre mezclada con las heces1. La evolución natural de la invaginación es hacia la obstrucción intestinal, seguida de perforación con peritonitis y shock séptico. La ecografía tiene una precisión diagnóstica alta, cercana al 100%. En un corte axial, el mesenterio del intussusceptum tiene una disposición característica en semiluna hiperecogénica (signo de crescent en “donut”)2 (fig. 1).
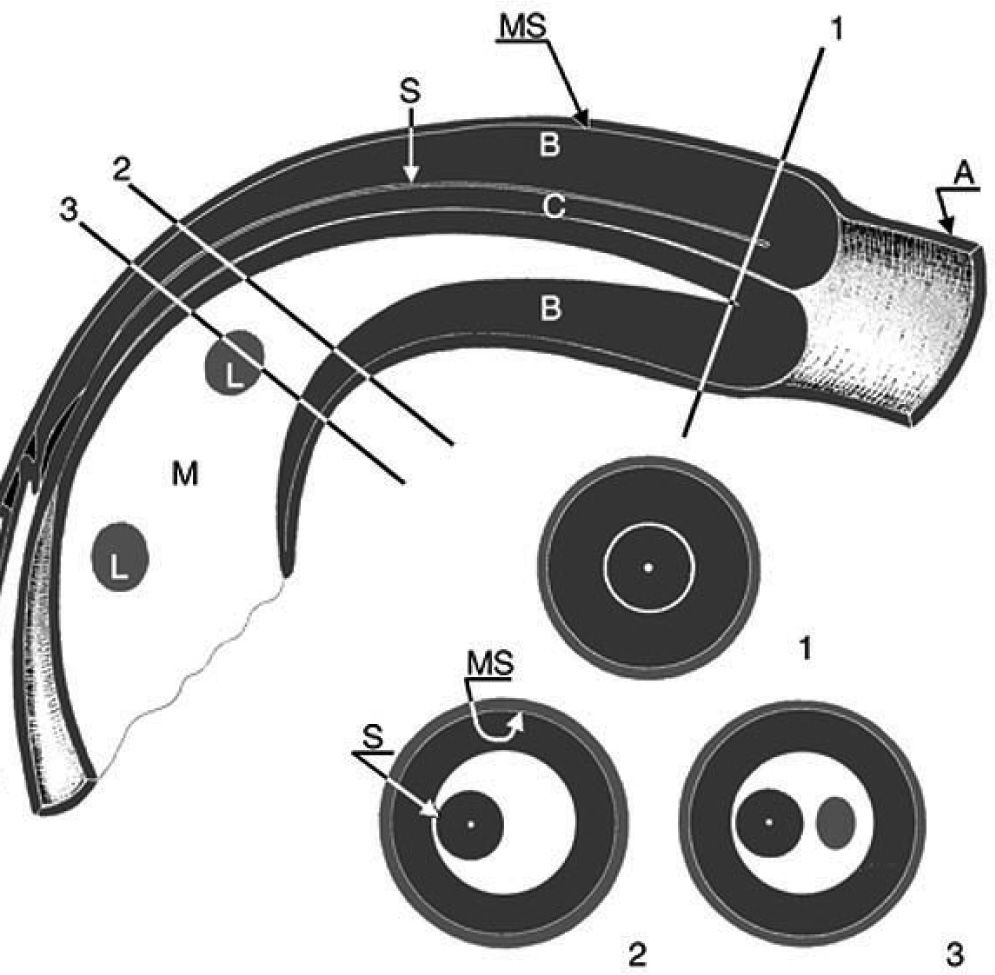
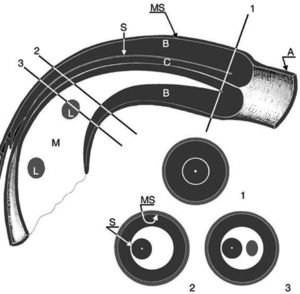
Esquema ecográfico de una invaginación mostrando un corte longitudinal y 3 axiales. Se identifican 3 paredes de asas y el mesenterio. El intussuscipiens (A) contiene las 2 porciones del intussusceptum: la porción que regresa evertida (B), que está engrosada, y la porción entrante (C), que se localiza en el centro de la invaginación rodeada por el mesenterio en forma de semiluna (M) (signo de crescent en “donut” en 2). El mesenterio contiene algunas adenopatías (L). MS: Superficies mucosas enfrentadas de A y B; S: superficies serosas en contacto de ambas porciones del intussusceptum. Con permiso del Dr. Del Pozo (Radiographics).
Si hay isquemia del asa, podemos ver otra semiluna anecoica adicional que corresponde a líquido peritoneal atrapado en el interior de la invaginación3. La mayoría de las invaginaciones se sitúan en la región subhepática y superan los 5 × 2,5cm de diámetro, por lo que son fáciles de detectar4.
MANEJO DEL NIÑO CON SOSPECHA DE INVAGINACIONEl diagnóstico mediante la clínica y la radiografía simple de abdomen sólo es posible en aproximadamente el 75% de los casos5. En niños pequeños con alta sospecha de invaginación, es preferible realizar una ecografía como primera exploración, ya que una radiografía normal no excluye el diagnóstico6. El enema se debe reservar para el tratamiento.
Si la ecografía es normal o detecta otras enfermedades alternativas, se evaluará de nuevo al niño clínicamente.
Si el diagnóstico ecográfico es de invaginación ileocólica y el niño no presenta shock, ni signos de perforación que lo contraindiquen, se procederá a la reducción mediante enema. En los casos de riesgo de irreductibilidad o isquemia (presencia de líquido atrapado3, ausencia de flujos7), el enema se realizará con cautela.
Si la invaginación no se logra reducir por enema, ésta se hará por cirugía.
Si la invaginación presenta un punto de arrastre o es una invaginación no transitoria de intestino delgado, se actuará según su etiología (cirugía, estudio de extensión, etc.), sin perjuicio de poder realizar enema previo que reduzca la afectación vascular existente.
TratamientoEs preferible hablar de tratamiento por enema o no quirúrgico de la invaginación que de tratamiento radiológico, pues no siempre se utilizan radiaciones.
El tratamiento de elección de la invaginación ileocólica es el enema, que debido a la posibilidad de complicaciones se debe hacer en coordinación con el cirujano infantil (menos de 1 perforación por cada 300 procedimientos).
Hay muchos factores relacionados con una reductibilidad menor (corta edad, síntomas de larga duración, rectorragia, obstrucción, etc.)8, aunque únicamente el shock y la perforación se han señalado como contraindicaciones absolutas que impedirían la realización del enema.
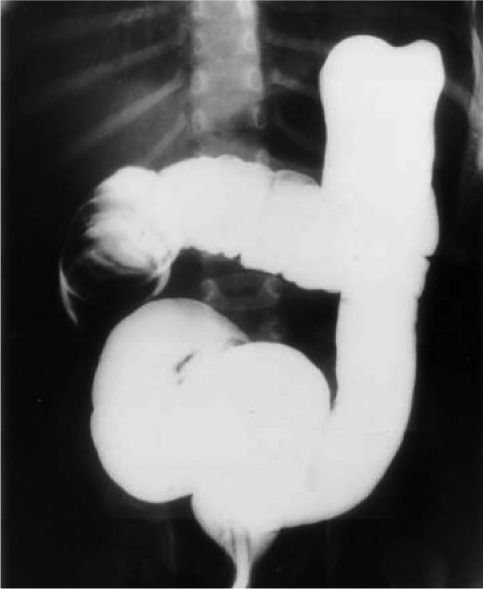
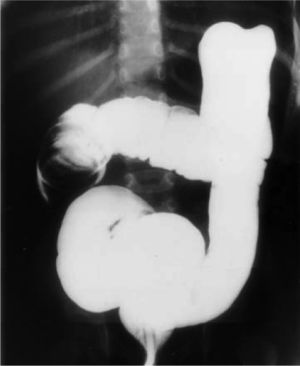
Históricamente, desde principios del siglo xix, el enema, con la presión ejercida bien neumática o hidrostática, ha sido el tratamiento reconocido para reducir la invaginación. Tras un intervalo a principios del siglo xx, en el que primó la recién incorporada cirugía, el enema resurge a mediados del mismo siglo, ya guiado con fluoroscopia y con bario (fig. 2).
El enema se puede hacer con control radioscópico (bario, aire o contraste hidrosoluble) o ecográfico (agua, suero salino, solución de Hartmann o aire). No hay acuerdo sobre cuál es el más adecuado9. Probablemente, las diferencias en las tasas de reducción y perforación entre las distintas modalidades en las series publicadas dependen más de las condiciones en que se realiza el enema (complicaciones previas, presión ejercida y selección de los pacientes), que del contraste y del tipo de seguimiento utilizados para la desinvaginación4.
ComplicacionesActualmente, la tasa global de perforación en países desarrollados es baja (0–5,9%). La perforación podría ya haber ocurrido antes de la realización del enema10, o puede ocurrir durante el intento de la reducción. Si la perforación se produce durante el enema, ésta puede ocurrir tanto en segmentos intestinales normales11, como isquémicos, así como de ambos tipos a la vez4,6. Además del estado del intestino, la posibilidad de perforación depende de las presiones alcanzadas durante el enema y de la dinámica y las propiedades físicas del contraste usado12.
Es difícil reconocer una perforación establecida antes del intento de reducción; de hecho, no hay casos publicados de invaginación en niños que tengan como hallazgo inicial en la radiografía simple la presencia de un neumoperitoneo que indique perforación4,6,10. Una explicación posible para este hecho sería la siguiente: una perforación puede ocurrir en el intestino delgado gangrenado, es decir, en el intussusceptum o en el colon sobredistendido, o sea, en el intussuscipiens. En el primer caso, la perforación ileal quedaría cubierta por el intussuscipiens, que no permitiría al gas escapar hacia la cavidad peritoneal. En el segundo caso, no saldría gas por la perforación del colon (intussuscipiens), por encontrarse el colon vacío, ya que el gas proximal estaría bloqueado por el propio intussusceptum, mientras que el gas del colon distal ya se habría eliminado por el recto en estos casos tan evolucionados, para cuando la radiografía simple se realiza10.
TIPOS DE ENEMAControl radioscópico: enema baritado y con contrastes hidrosolublesEl enema baritado está validado por su dilatada experiencia mundial (fig. 2). Hay una tendencia a reemplazarlo por aire o por contrastes hidrosolubles, ya que en caso de perforación el bario permanecerá para siempre en la cavidad peritoneal produciendo una peritonitis química9. Según un estudio experimental, el aire produciría perforaciones de tamaño menor, aunque en más cantidad que los contrastes líquidos11.
Control radioscópico: enema de aireEs rápido, limpio, con una tasa de resolución alta y produce una irradiación menor que el enema baritado13,14. Hay la posibilidad de neumoperitoneo a tensión en caso de perforación, que es fácil de tratar mediante la punción del abdomen con una aguja.
Algunos autores han valorado la radiación específicamente ligada al enema. La dosis efectiva por enema, estimada por Heenan et al15 para la reducción por aire en 137 reducciones con tiempos de cribado de 15s a 22,6min fue de 12,3mSv (1.278cGycm); lo que equivaldría a unas 400 radiografías de abdomen para niños de 1 año de edad. Además, el riesgo fatal de cáncer durante la vida para fluoroscopias de 30min se estimó en 1 de cada 1.000.
Control por ultrasonidos: enema con líquido o con aireHay más experiencia con suero salino, pero también se han utilizado otros líquidos (como el agua o la solución de Hartmann) y en menos casos el aire16. Se obtienen resultados excelentes, con una tasa alta de reducción, riesgos mínimos y sin exposición a los rayos X2,3,17,18. Este último punto es clave para considerar este tipo de enema el más idóneo, conforme al principio ALARA (del inglés as low as reasonably achievable) de utilizar la menor radiación posible. Además, no limita el tiempo de seguimiento, ni el número de intentos, lo que incrementa las posibilidades de éxito19. Ventajas adicionales son la visualización de todos los componentes de la invaginación, lo que implica un reconocimiento fácil de puntos de arrastre en invaginaciones no idiopáticas, así como el de invaginaciones ileoileales residuales en casos de reducción parcial de las invaginaciones denominadas ileoileocólicas.
PROCEDIMIENTONo hay acuerdo en el número y la duración de los intentos de reducción mediante enema, la eficacia de premedicación o sedación, el uso de sondas rectales con balones inflables o el uso de manipulación transabdominal.
Número de intentosClásicamente limitado a 3 en el enema de bario guiado por fluoroscopia, cuando utilizamos seguimiento ecográfico se amplía, incluso a intentos tardíos con pausas de descanso19, por no haber riesgo de irradiación.
Elección de la sondaConviene utilizar sondas rectales con calibres adecuados que transmitan bien la presión; en los enemas de líquido pueden tener balón hinchable. Es muy importante que la sonda quede bien sellada en la región anal y así evitar pérdidas.
SedaciónNo se ha referido una tasa mayor de reducción con la sedación del paciente y, en cambio, ésta puede interferir en la participación activa del niño, que es lo que realmente, con las maniobras de Valsalva durante el esfuerzo, logra reducir la invaginación con el enema. Además, la maniobra de Valsalva protege frente a una posible perforación, especialmente en los enemas aéreos, al reducir el gradiente de presiones intracólonicas y extracólonicas11,12.
Presiones utilizadasLa presión ejercida por el enema promueve la reducción de la invaginación. Presiones mayores de 120mmHg pueden llegar a perforar el colon normal o a reducir un intestino gangrenado20. Esta presión límite se alcanza con una columna de bario de 100cm de altura o una columna de agua, suero salino o contraste hidrosoluble de 150cm. En estudios experimentales se ha demostrado que la presión intracolónica alcanza un plateau o meseta de presión constante durante el enema hidrostático, a diferencia de la ejercida durante la insuflación con aire, la cual tiende a producir oscilaciones en la presión intraluminal con picos que pueden sobrepasar la presión de seguridad. Estas fluctuaciones incrementan el riesgo de perforación12.
¿Cómo realizamos la desinvaginación guiada por ultrasonido (US)? (vídeo 1, figs. 3 y 4)4,21
- 1.
Obtenemos el consentimiento informado en coordinación con el cirujano.
- 2.
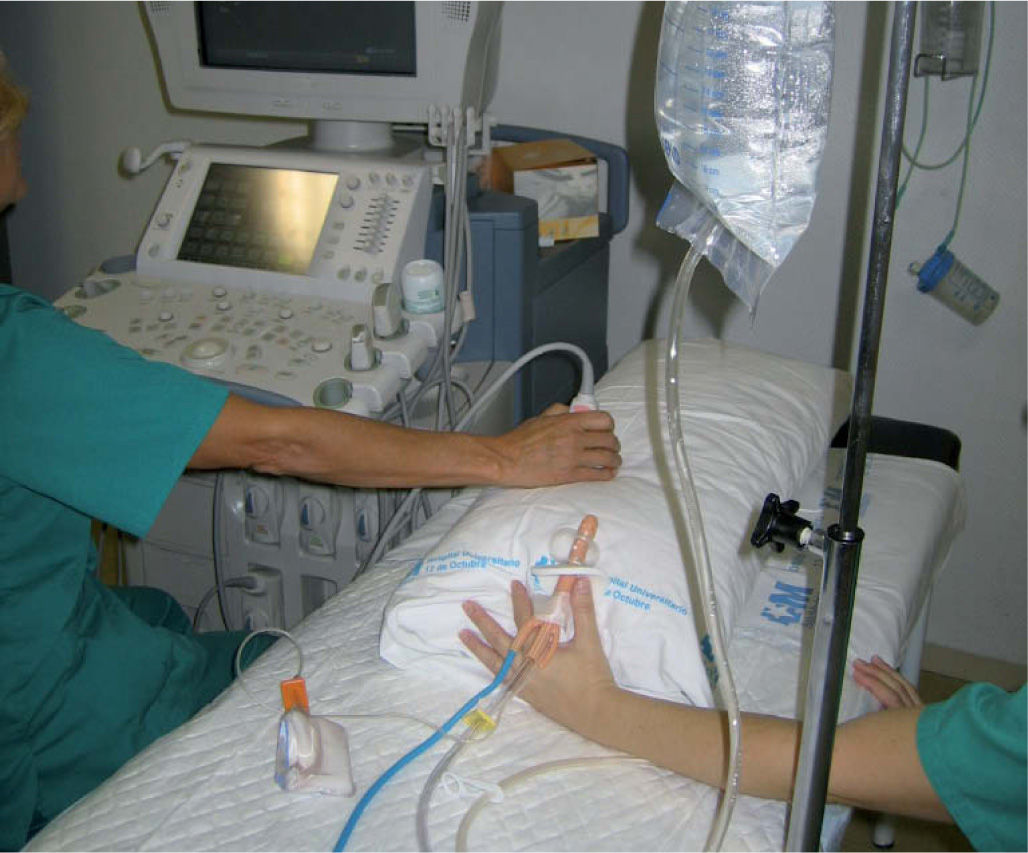
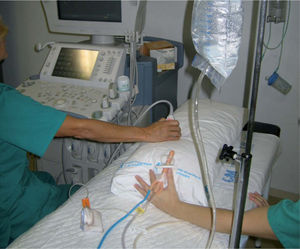
Comenzamos con una sonda rectal de amplio calibre con balón conectada a una bolsa del enema de 2l rellena de líquido tibio a presión baja (altura aproximada del pie de goteo, 60cm) (fig. 3). Sujetamos además la sonda y mantenemos bien cerradas las piernas del niño para evitar pérdidas.
- 3.
Esperamos la llegada del líquido hasta la cabeza de la invaginación, obteniendo un corte US longitudinal de la invaginación (generalmente corresponde a un corte axial del paciente en la región subhepática, por encontrarse allí más del 90% de las invaginaciones ileocólicas).
- 4.
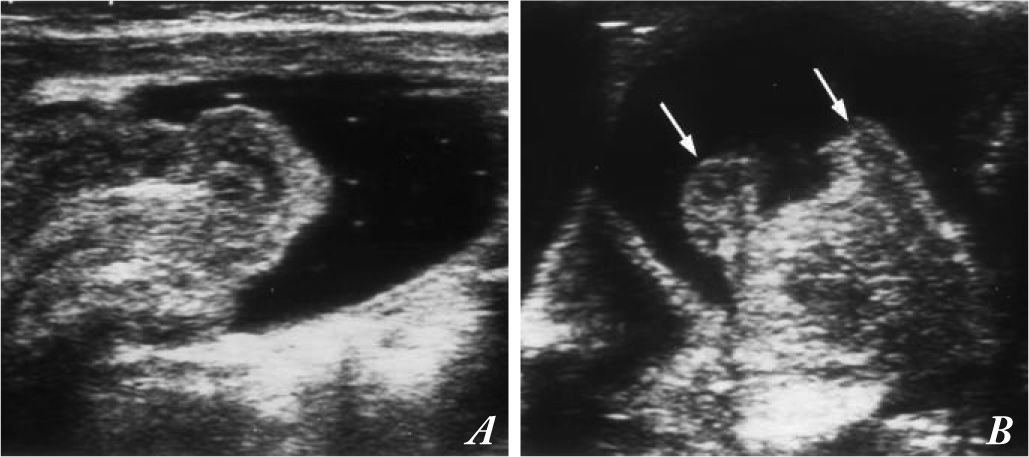
Controlamos de forma detallada el retroceso de la cabeza de la invaginación hasta llegar a la válvula ileocecal, donde puede ser necesario subir de forma progresiva la presión (altura de la bolsa) hasta lograr la reducción completa (figs. 4 A y B).
- 5.
Si a pesar de utilizar presiones máximas la cabeza no se moviliza, podemos seguir intentándolo en decúbito prono (ligeramente oblicuo para poder poner el traductor en la pared del abdomen y seguir chequeando el procedimiento). En prono favorecemos la presión de la prensa abdominal y en el cambio de decúbitos se mueven las posiciones relativas de las asas (a veces es el propio sigma sobredistendido por el enema el que dificulta la salida del intussusceptum a través de la válvula ileocecal).
- 6.
También se pueden realizar intentos tardíos.
- 7.
Durante todo el procedimiento al menos otra persona debe sujetar la sonda y controlar al niño, su llanto y posibles vómitos, así como ladear su cabeza para evitar aspiraciones.
- 8.
El procedimiento requiere paciencia y no desesperar con el llanto del niño, conscientes de que estamos evitando una cirugía. Frecuentemente se obtienen mejores resultados en el retroceso de la invaginación dando un tiempo al niño, el cual con sus “pujos” a modo de parturienta hace retroceder la invaginación, que subiendo bruscamente al máximo la bolsa del enema, lo que suele originar un llanto ineficaz.
- 9.
La desinvaginación se verifica cuando, después del retroceso total del intussusceptum, vemos la válvula ileocecal libre y líquido circulando de forma retrógrada por las asas del íleon. Un hallazgo adicional es la mejoría clínica inmediata.
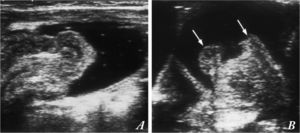
Secuencia de la reducción de una invaginación mediante enema de suero salino guiada por ecografía. (A). El líquido anecoico (negro) del enema en el colon rodea el intussusceptum, lo separa del intussuscipiens (fina pared del colon que contiene el enema) y lo empuja hasta la válvula ileocecal (B), pasando finalmente el intussusceptum a través de ella. Labios de la válvula ileocecal (flechas). Con permiso del Dr. Del Pozo (Radiographics).
En general, el procedimiento es sencillo y seguro, y se debería intentar en cualquier hospital siempre que suponga un beneficio con respecto a la demora de traslado a otro centro y haya un cirujano de urgencia. Las reducciones parciales pueden mejorar posteriormente el resultado final en un hospital terciario.
¿SE INTENTA DESINVAGINAR CON ENEMA CUALQUIER TIPO DE INVAGINACIÓN?- 1.
Las invaginaciones de intestino delgado son más frecuentes y menos graves de lo referido al principio. La distinción con las invaginaciones ileocólicas es importante por tener un tratamiento diferente1,22.
Característicamente, son de localización atípica (fuera de la región subhepática), de tamaño menor (diámetro anteroposterior inferior a 23mm), con mesenterio homogéneo, motilidad conservada y válvula ileocecal libre.
El tratamiento es conservador, por su tendencia a la resolución espontánea. En casos de falta de motilidad, signos obstructivos, presencia de líquido atrapado o puntos de arrastre, se plantea la cirugía.
- 2.
Invaginaciones con puntos de arrastre. Invaginaciones secundarias a enfermedad benigna (divertículo de Meckel, quiste de duplicación) o tumoral (linfoma) pueden beneficiarse del tratamiento mediante enema. La reducción permite un tiempo para obtener el diagnóstico definitivo, la estadificación y para planificar el tratamiento más idóneo, con lo que así se puede evitar una colectomía de urgencia.
Las invaginaciones recurren en un 4-19% de las ocasiones, frecuentemente en las primeras 24h posreducción. Si la invaginación recurre, está de nuevo indicada una reducción no quirúrgica. El tratamiento con corticoides puede disminuir el número de recurrencias en invaginaciones idiopáticas con hiperplasia folicular linfoide del íleon23.
Otras complicaciones más raras son la bacteriemia y el shock hipovolémico demorado por un supuesto tercer espacio dentro de la luz en las asas intestinales24. Esto indica, en primer lugar, la necesidad de tener a los pacientes clínicamente estables antes de intentar cualquier procedimiento de reducción y, además, que haya un período de observación apropiado después del enema.
CONCLUSIÓNNo hay acuerdo mundial acerca de qué enema es el mejor para desinvaginar a un niño: aire/líquido, radioscopia/ecografía. El objetivo de cualquier tipo de enema es lograr el mayor número de reducciones sin producir perforación. En ausencia de estudios comparativos y aleatorizados, los porcentajes de reductibilidad y perforación en las diferentes series publicadas dependen más de las presiones ejercidas que del medio utilizado. El aire es algo más rápido y limpio, pero el seguimiento de las presiones debe ser más cuidadoso por el riesgo de perforación. La guía ecográfica se adhiere plenamente al principio ALARA. Hay una tendencia a remplazar la fluoroscopia por los US, y a utilizar éstos al menos en un primer intento de desinvaginación hasta que se va ganando experiencia en la técnica.