La conversión después del tratamiento endovascular del aneurisma de aorta abdominal (AAA) se define por la necesidad de la cirugía convencional con la retirada parcial o total del endoinjerto. La conversión debe considerarse un fracaso del tratamiento, pues todas las premisas iniciales de su indicación electiva se desmoronan.
En los primeros 30 días se considera conversión precoz. Luego se considera conversión tardía. Cuando se realiza perioperatoriamente se denomina conversión precoz inmediata. La realizada en otra intervención posterior de considera conversión secundaria. La indicación de conversión puede ser a su vez urgente o electiva.
La conversión precoz está causada por errores técnicos o tácticos en la planificación y elección de la prótesis (IFU), por problemas de acceso (rotura arterial o del AAA), por problemas en la navegación, despliegue, trombosis o colapso del endoinjerto o alguna de sus ramas, por imposibilidad de canalizar la rama contralateral o por desconexión de la misma, por migración aguda, por endofuga tipo I proximal o distal primaria de gran débito y por la oclusión de una o ambas arterias renales durante el procedimiento. La infección de la endoprótesis, la rotura aórtica por endofuga persistente o migración y la aparición de fístula aortoentérica (FAE) son las causas más habituales de conversión tardía.
Algunas de estas complicaciones pueden resolverse con técnicas endovasculares. Pero, cuando es necesaria, la explantación de una endoprótesis conlleva elevada morbimortalidad: es un procedimiento complejo que se asocia a lesiones vasculares o viscerales que complican aún más la intervención, en pacientes añosos, con enfermedades graves y de alto riesgo quirúrgico.
La explantación se realiza a través de laparotomía media o abordaje retroperitoneal. Es necesario tener planificado el clampaje aórtico: infrarrenal, transrenal, suprarrenal o supracelíaco en función de las características de cada caso o de la endoprótesis implantada. Por vía retroperitoneal se puede evitar la contaminación de la cavidad abdominal, con relativa facilidad de control de aorta suprarrenal y recuperación postoperatoria más rápida, pero algunos procesos infecciosos pueden ocasionar la desaparición de planos de disección y aumentar el riesgo de lesión vascular, ureteral y renal. La reconstrucción «in situ» puede ser difícil de lograr con la vía retroperitoneal y también puede comprometerse el adecuado desbridamiento del tejido necrótico y el uso de epiplón para cobertura del retroperitoneo. En ocasiones se requiere cirugía extensa por abordaje combinado retroperitoneal o toracoabdominal.
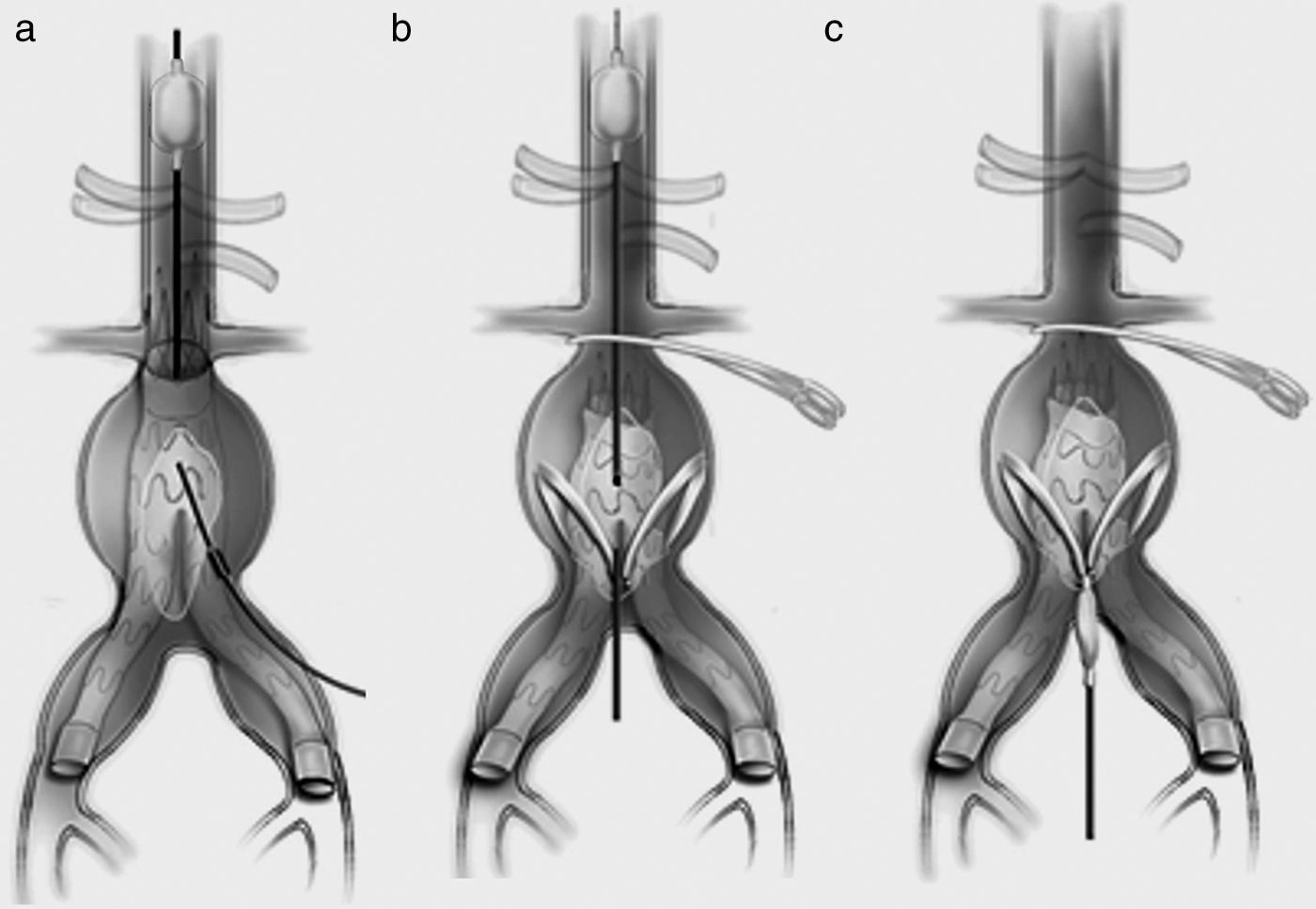
Es mandatorio disponer de un balón de oclusión aórtica que puede introducirse por vía femoral, axilar o carotídea si es preciso. También puede introducirse dentro de la aorta por punción directa del AAA atravesando la endoprótesis1, fijándolo manualmente por encima o a nivel de las arterias renales, abriendo el AAA y extrayendo parcialmente el endoinjerto para recolocar el balón, seguir la intervención y clampar la aorta (fig. 1).
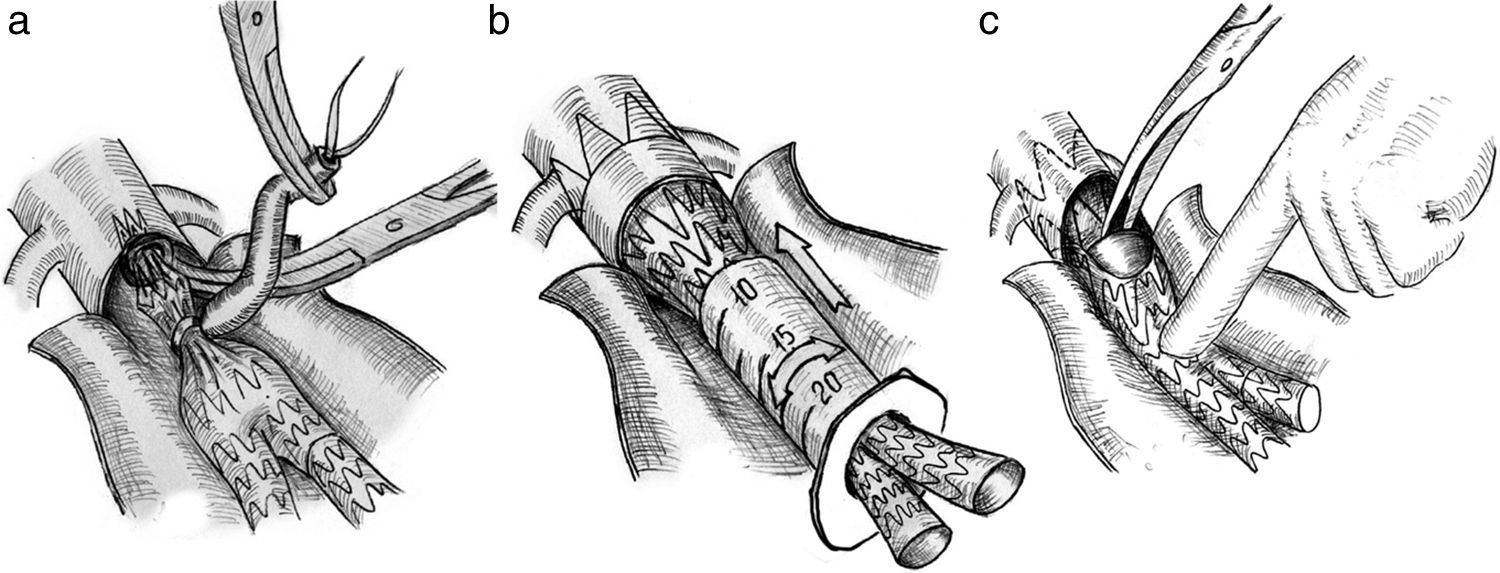
La explantación puede ser parcial o completa. La técnica varía según los tipos y diseños de las endoprótesis2. En las conversiones inmediatas casi siempre es posible explantar el cuerpo principal, las ramas ilíacas se extraen a través del AAA sin problemas. Se han descrito diferentes maniobras técnicas3 para facilitar la extracción de la endoprótesis: una vez abierta la aorta, se pasa un lazo rodeando el cuerpo principal de la endoprótesis para colapsarla y permitir su extracción (fig. 2a), también pueden introducirse las ramas una vez extraídas en una jeringa de 20cc a la que se corta su cono y que se va rotando proximalmente hasta introducir toda la endoprótesis en su interior (fig. 2b). Algunos injertos con fijación transrenal o suprarrenal pueden no ser explantados completamente, pero se pueden cortar con cizallas o tijeras potentes dejando la parte proximal en la aorta. Al cortar la prótesis, los ganchos y los stents proximales pueden desprenderse y ser extraídos individualmente (fig. 2c). En ocasiones se puede dejar parte de endoprótesis como neocuello proximal.
La reconstrucción de la continuidad arterial se hace con injerto aortoaórtico, aortobiilíaco, aortobifemoral o aortounifemoral con femorofemoral cruzado, según las condiciones de cada caso. También puede ser necesaria una ligadura o sutura aórtica infrarrenal con sucesivo injerto extra anatómico axilobifemoral. Cuando la explantación se realiza por la presencia de FAE o infección, parece más razonable la derivación extra anatómica previa si la urgencia del caso lo permite. Si no hay evidencia clara de una gran comunicación aortoentérica o la infección se evalúa como de bajo grado, podría intentarse reconstrucción «in situ» con nueva prótesis (PTFE, dacron-plata o bañada en antibióticos) o aloinjerto criopreservado.
En determinadas ocasiones, previa a la conversión, puede estar indicado implantar una nueva endoprótesis para permitir estabilizar a los pacientes con inestabilidad hemodinámica hasta demorar una cirugía reglada.
Debido al incremento espectacular del tratamiento endovascular del AAA, hay que hacer hincapié en la necesidad de vigilar la aparición de complicaciones en el seguimiento de los pacientes. Aunque el EVAR es un tratamiento menos invasivo y muy efectivo a medio plazo, los seguimientos a largo plazo pueden detectar complicaciones. Los cirujanos vasculares, entrenados hoy en día para la práctica de procedimientos endovasculares, no deben abandonar la destreza en la cirugía abdominal, el abordaje directo de la aorta y el manejo de derivaciones extra anatómicas.