La isquemia mesentérica crónica (IMC) abarca el 5% de las isquemias intestinales, siendo la morbimortalidad elevada cuando se presenta como un infarto intestinal masivo. La principal etiología es la enfermedad ateromatosa oclusiva de los troncos viscerales, afectando el árbol arterial mesentérico en forma difusa1–4.
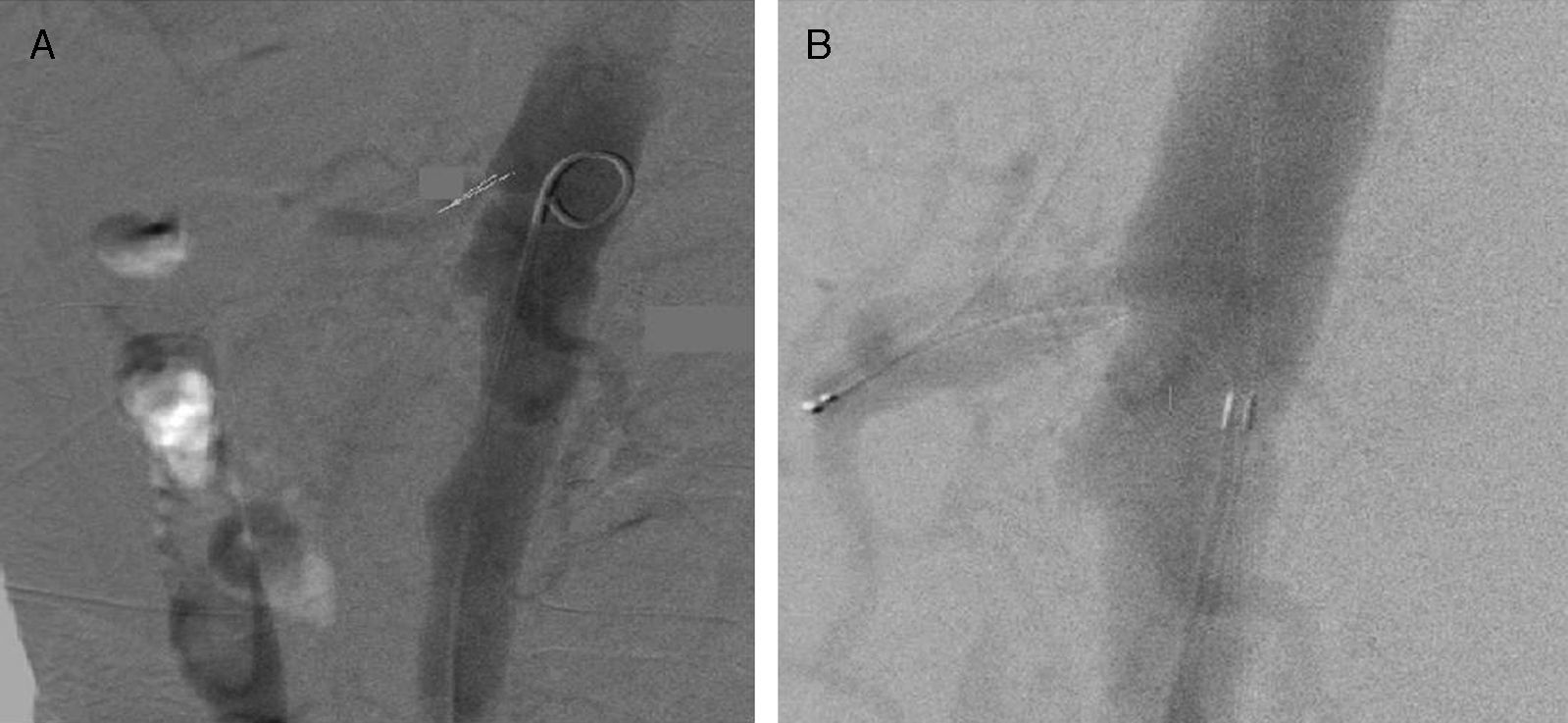
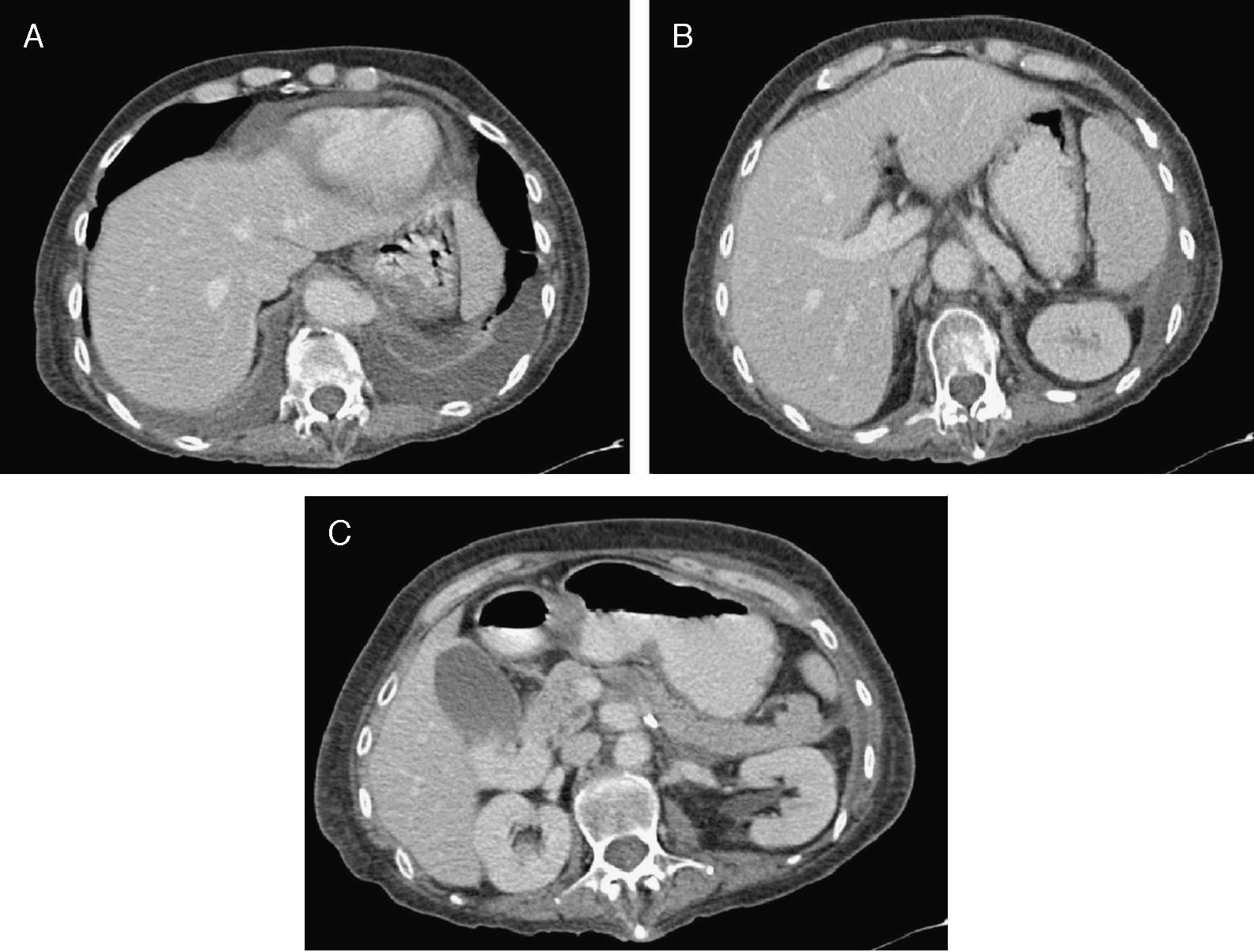
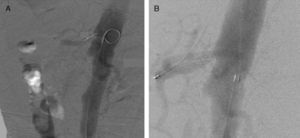
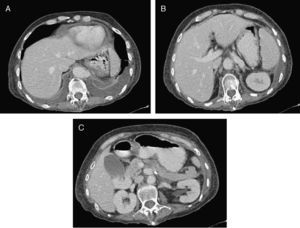
Caso clínicoMujer de 44 años, con los siguientes antecedentes: diabetes mellitus tipo2 (DM2), enfermedad ácido péptica, policondritis recidivante. Presentó epigastralgia, que se diagnosticó como exacerbación de enfermedad ácido péptica. Dos meses después se presenta con abdomen agudo. En los exámenes complementarios se observa leucocitosis; en tomografía axial computarizada (TAC): neumatosis intestinal ileal, engrosamiento de la pared colónica derecha y aire en vasos portales. Se realizó laparotomía exploradora con resección (100cm) e ileostomía terminal más fístula mucosa. Nueve meses después acude por síndrome doloroso abdominal localizado en flanco izquierdo; estudios complementarios mostraron desequilibrio hidroelectrolítico y alcalosis respiratoria. La TAC con contraste mostró oclusión de la arteria mesentérica superior e inferior y estenosis > 70% en el tronco celíaco. El problema no se resolvió endovascularmente (fig. 1), se realizó una derivación aortoceliacomesentérica anterógrada por abordaje toracoabdominal.
TécnicaCon monitorización invasiva continua, posición decúbito dorsal, se realiza una incisión toracoabdominal extendiéndose por el noveno espacio intercostal. Se accede a la cavidad retroperitoneal; identificando aorta infrarrenal, suprarrenal y riñón izquierdo, anterior a estas estructuras se continúa el plano de disección para dejarlos intactos en la fosa renal. Las fibras de los pilares del diafragma se seccionan en la crura, para exponer la aorta torácica, donde se realiza la disección para asegurar el control vascular. Con pinzamiento lateral se realiza anastomosis terminolateral (Dacron 9mm); sobre este injerto se construye una extensión terminolateral convirtiéndolo en injerto bifurcado, el extremo más largo se lleva hasta la arteria mesentérica superior después de la zona de obstrucción a 10cm de su emergencia en la aorta, realizando anastomosis terminoterminal. El más corto se lleva al tronco celíaco construyendo anastomosis terminoterminal (fig. 2).
Un año después, una TAC presenta el puente aortocelíaco y stent mesentérico permeables, sin datos clínicos de isquemia intestinal.
DiscusiónLa revascularización con cirugía abierta continúa siendo la mejor opción terapéutica proporcionando resolución de los síntomas duraderos y buenas tasas de éxito. La endarterectomía y derivaciones anterógrada y retrógrada están asociadas con importantes tasas de morbimortalidad, hasta 92% después de 5 años5, lo cual se abate con la experiencia de cada centro.
A pesar de la sintomatología inespecífica del cuadro (dolor abdominal posprandial, el cual se resuelve sin ninguna conducta tras 2-3 horas, diarrea, náuseas, vómitos, síntomas de malabsorción y extreñimiento) requiere especial atención el interrogatorio, tomando en cuenta los probables diagnósticos. En nuestro caso, el metotrexato, antecedente de trombosis mesentérica previa y DM2 son factores que apoyaban la sospecha diagnóstica2–4,6,7.
No existen exámenes paraclínicos específicos que permitan confirmar el diagnóstico. Los pacientes son estudiados por dolor abdominal difuso, indeterminado, probable gastroenteritis o enfermedad ácido péptica, lo que ocurrió con nuestro caso. Resaltamos la importancia de continuar investigando la causa de los síntomas inespecíficos hasta agotar todas las herramientas diagnósticas, llegando hasta las más invasivas (angiografía).
Los estudios de imagen son parte de la piedra angular en el diagnóstico y tratamiento. El ecodoppler, método no invasivo, evalúa la presencia de estenosis u oclusión de los troncos1–4,6 viscerales. Actualmente contamos con la TAC y angiorresonancia, pero la angiografía es el estándar de oro, permite un diagnóstico acertado, y realizar procedimientos considerados resolutivos1,3,4,7–10.
La realización de una arteriografía con la colocación del stent no fue un procedimiento definitivo, permitió la estabilización del paciente y planear un tratamiento a largo plazo.
A pesar de que la terapia endovascular es una alternativa prometedora en el tratamiento de la IMC4,6–10, no podemos considerarla el procedimiento de elección; al confrontarla con los buenos resultados a largo plazo y libre de reintervención de la cirugía abierta, la balanza sigue inclinada hacia ésta.
Como ha ocurrido en otros centros, en nuestro grupo, la conducta de tratamiento ha cambiado a lo largo del tiempo; en la actualidad se realiza un análisis detallado con estudios de imagen y si la anatomía vascular muestra posibilidad para el tratamiento endoluminal, este es la primera opción para la revascularización. El criterio de imagen se sobrepone a las comorbilidades y riesgos de cada paciente. No reservamos de manera exclusiva el tratamiento endovascular a pacientes de alto riesgo o no candidatos a cirugía.
El fracaso en el alivio de los síntomas después de una revascularización exitosa, ya sea abierta o endovascular, puede ser resultado de un diagnóstico incorrecto o incompleto.
ConclusionesLa IMC es una enfermedad que no se reconoce con facilidad y se considera poco frecuente. La sospecha clínica es fundamental para el tratamiento e influye en el pronóstico.
El tratamiento endovascular para isquemia mesentérica es una alternativa efectiva para restaurar la circulación intestinal. Sin embargo, cuando ésta falla se presenta un reto mayor para asegurar una revascularización a largo plazo, por lo cual es importante individualizar cada caso. Pacientes con mayor expectativa de vida, derivaciones anterógradas, que han demostrado una permeabilidad mayor, deben considerarse primera opción. Pacientes con riesgo quirúrgico elevado se deben considerar opciones rápidas y efectivas para asegurar la perfusión intestinal.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.