La enfermedad de Mondor es una forma de tromboflebitis superficial que afecta las venas subcutáneas, generalmente las venas toracoabdominales. Es infrecuente y de evolución generalmente autolimitada. Esta se ha relacionado a trauma, actividad física excesiva, iatrogenia (cirugía, biopsia), infecciones, procesos inflamatorios, compresión venosa, uso de drogas vasocontrictoras y malignidad. Presentamos el caso de un paciente afectado de esta rara dolencia angiológica.
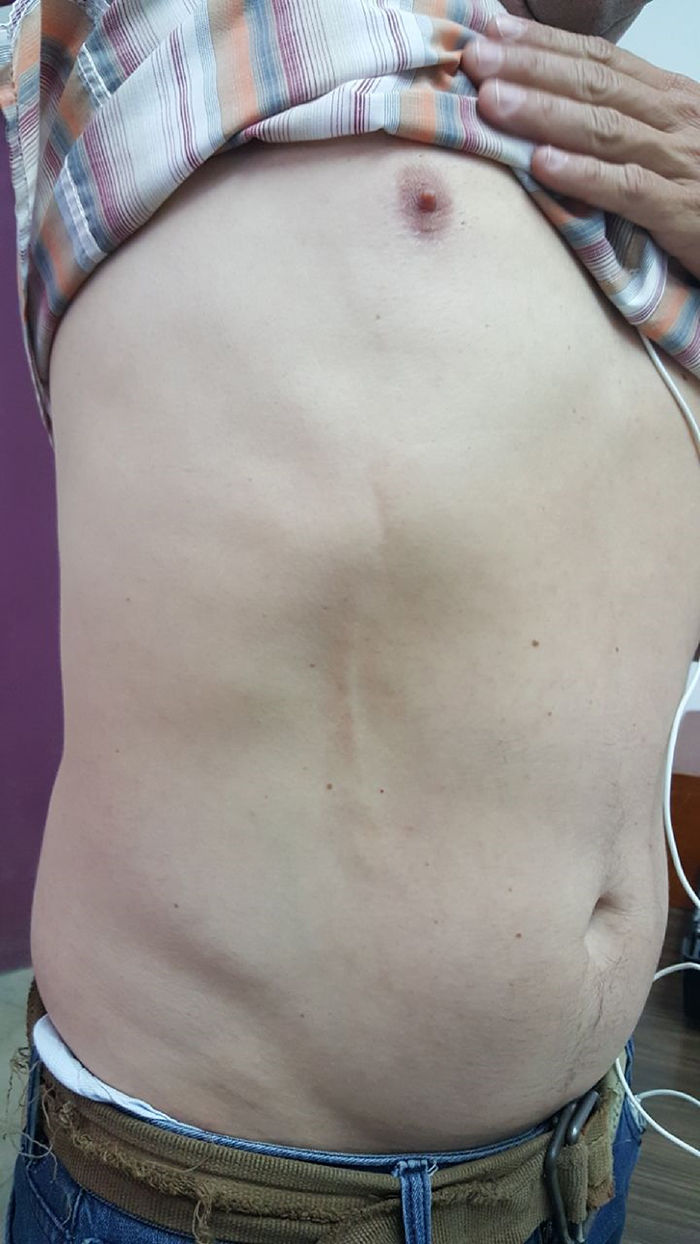
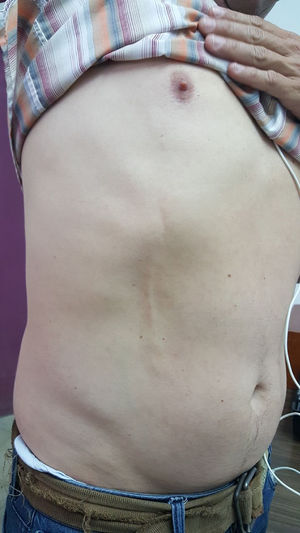
Paciente varón de 43 años, conocido sano, referido del nivel primario, con el antecedente de cordón palpable en región lateral derecha de abdomen de un mes de evolución (fig. 1), actualmente sin dolor, el paciente niega otros síntomas. Se hicieron los estudios de laboratorio y pruebas complementarias para descartar neoplasia oculta (ecografía abdominal y marcadores tumorales), todos con parámetros normales. El cuadro revirtió a los 2 meses sin secuelas.
La enfermedad de Mordor fue descrita en 1939, por el francés Henri Mondor, originalmente como una trombosis de las venas toracoepigástricas, sin embargo con el tiempo en la definición también se han incluido la trombosis de la vena dorsal del pene (enfermedad de Mondor del pene) y la cicatrización retráctil de la fascia después de la cirugía mamaria aun sin la presencia de trombosis venosa superficial concomitante1. Oscila entre un 0,5-0,9%, aunque probablemente sea más prevalente al ser infradiagnosticado2. Es más frecuente en mujeres (3:1) y suele aparecer a los 45 años de edad media3.
La etiología de la enfermedad de Mondor permanece incierta, factores predisponentes son: trauma, actividad física excesiva4, iatrogénica (cirugía, biopsia), infecciones, procesos inflamatorios, compresión venosa, uso de drogas vasocontrictoras, malignidad y otros5. Se ha descrito carcinoma de mama en asociación con enfermedad de Mondor, por lo que algunos autores describen este síndrome como sincrónico y como marcador de cáncer6–11. Aproximadamente en la mitad de los casos no se encuentra desencadenante previo. Es mayoritariamente unilateral12.
Al examen físico encontraremos la presencia de un cordón palpable y doloroso, acompañado en ocasiones por un ligero eritema. Este está adherido a la piel y se mueve con ella, por lo que puede observarse una retracción cutánea. No se observan síntomas sistémicos asociados. Su evolución es benigna y se resuelve de forma espontánea en todos los casos a los 2 a 3 meses, sin dejar secuelas, aunque en alguna ocasión puede cronificarse o recidivar7.
El diagnóstico es básicamente clínico, por lo que no es necesario realizar pruebas invasivas13–15.
La ecografía es útil para confirmar el diagnóstico y permitir la exclusión de cualquier compresión venosa5. En el estudio ultrasónico se puede observar una estructura tubular hipoecoica dilatada y en ocasiones se observa un trombo intraluminal. En el eco-doppler no se aprecia flujo.
La biopsia del cordón, que no es recomendada, ha demostrado ser consistente con endoflebitis esclerosante y un trombo completo o parcial con células inflamatorias. Este estadio conlleva una proliferación de tejido conectivo en el vaso, resultando en la formación del cordón duro.
Se deben realizar estudios de coagulación para descartar condiciones de hipercoagulabilidad16.
Su resolución es frecuentemente espontánea (2 a 6 semanas). En el pasado, el enfoque sintomático era con medicación antiinflamatoria o cremas heparinoides. La guía de la American College of Chest Physicians en tromboflebitis superficial sugiere profilaxis o dosis intermedias con heparina de bajo peso molecular durante al menos 4 semanas (grado 2B). Aunque en los casos más leves no se recomiende el uso de anticoagulantes17.
En conclusión, la enfermedad de Mondor es rara, generalmente benigna y autolimitada. Es posible que sea una enfermedad infradiagnosticada al pasar inadvertida por parte del paciente o por desconocimiento del médico7. El tratamiento dependerá del cuadro clínico, este va desde el tratamiento con medidas locales, hasta el uso de HBPM a dosis intermedias. Es recomendable el estudio para descartar enfermedades subyacentes.