Identificar factores predictivos de mortalidad a corto plazo (<24 meses) en pacientes con aneurisma de aorta abdominal (AAA), de alto riesgo quirúrgico, tratados mediante endoprótesis.
Material y métodosEstudio retrospectivo mediante revisión de historias clínicas entre enero de 2006 y junio de 2010. El seguimiento medio de los pacientes fue de 23,7 meses (DE=16,3; rango: 0-62). Se compara el grupo de mortalidad a corto plazo (<24 meses) con el resto, mediante regresión logística multivariante.
ResultadosEl 3,5% (2 casos) falleció durante el ingreso y el 30,9% (17 casos) durante el periodo de seguimiento. La media de supervivencia fue 41,1 meses (34-48,2; mediana=40 meses). La mortalidad antes de 24 meses fue el 21% (12 pacientes). En el análisis multivariante se encontró que el único factor predictivo de mortalidad a corto plazo fue la presencia de enfermedad pulmonar obstructiva crónica (EPOC) (p=0,014; OR 13,7; IC=1,7-109).
ConclusionesLa EPOC en pacientes de alto riesgo quirúrgico parece ser indicativa de mortalidad a corto plazo.
To detect any risk factor of short-term mortality in high risk patients undergoing endovascular abdominal aortic aneurism (EVAR) repair.
Material and methodsA retrospective study was conducted from January 2006 to June 2010, with a mean follow-up of 23.7 months. A multiple logistic regression model was used to evaluate variables of mortality after EVAR in early mortality patients.
ResultsTwo (3.5%) cases died during hospital admission, and 30.9% during the follow-up period. Short-term mortality rate (before 24 months) was 21% (12 patients). chronic obstructive pulmonary disease (COPD) was the only significant predictor of short-term mortality (P=.014; OR 13.7; 95% CI=1.7-109).
ConclusionsCOPD in high risk patients could predict short-term mortality after EVAR.
La enfermedad aneurismática de la arteria aorta abdominal (AAA) es relativamente frecuente en sujetos de más de 65 años, en los que la prevalencia puede llegar al 9%1. Factores de riesgo como el sexo masculino y el tabaquismo aumentan aún más la frecuencia de esta enfermedad2.
La actitud ante un AAA puede ser conservadora o quirúrgica en función de la comorbilidad del paciente. Para el tratamiento quirúrgico disponemos, hoy en día, de 2 opciones: cirugía abierta o tratamiento endovascular.
La cirugía abierta tiene mayor mortalidad hospitalaria especialmente en pacientes ancianos o pluripatológicos3, pero precisa de menos controles posteriores y presenta una tasa inferior de complicaciones y reintervenciones4, por lo que la supervivencia para ambas técnicas es similar a partir de los 2 años desde el procedimiento2.
La decisión de qué tratamiento es el más adecuado en cada caso se basa principalmente en criterios morfológicos del aneurisma, ya que no todos los casos son adecuados para un tratamiento endovascular, y en los antecedentes médicos del paciente. Pero no siempre resulta sencillo elegir entre una u otra técnica. En los últimos años, debido al envejecimiento progresivo de la población y al aumento de la esperanza de vida, esta es una cuestión que cada vez con más frecuencia hay que afrontar en nuestra práctica clínica diaria.
En este trabajo intentamos determinar si existe algún factor predictivo de mortalidad precoz para los pacientes intervenidos de AAA con la técnica endovascular, cuya presencia podría animar a variar la indicación de tratamiento a favor de un manejo conservador del AAA.
ObjetivosEl objetivo de este trabajo es describir las características de los pacientes de alto riesgo quirúrgico, a los que hemos intervenido de AAA infrarrenal mediante colocación de endoprótesis en nuestro servicio. Así mismo, comparamos los factores de riesgo cardiovascular y enfermedad respiratoria en los casos que fallecieron antes de 24 meses, para comprobar si alguno se puede considerar como predictivo para mortalidad a corto plazo.
Material y métodosRealizamos un estudio retrospectivo mediante la revisión de las historias clínicas de todos los pacientes diagnosticados de AAA a nivel infrarrenal e intervenidos de forma endovascular con colocación de endoprótesis (EVAR), entre enero de 2006 y junio de 2010 en nuestro servicio. El seguimiento medio de los pacientes fue de 23,7 meses (DE=16,3; rango: 0-62).
Definimos como AAA aquellos casos en los que el diámetro máximo de la aorta era superior a 3 cm. Consideramos subsidiarios de tratamiento quirúrgico a los pacientes sintomáticos, los aneurismas de rápido crecimiento, es decir, de más de un centímetro al año y los que medían más de 5,5cm de diámetro máximo2.
Definimos como pacientes de alto riesgo quirúrgico a aquellos que estaban diagnosticados de enfermedad cardíaca (insuficiencia cardíaca congestiva crónica, enfermedad valvular o cardiopatía isquémica crónica), insuficiencia renal aguda o crónica (aclaramiento de creatinina menor de 60ml/minuto), enfermedad respiratoria crónica (enfermedad pulmonar obstructiva crónica [EPOC] o enfermedad pulmonar intersticial) o presencia de abdomen hostil (pacientes muy obesos o con laparotomía previa). En ningún caso hemos intervenido a pacientes con descompensación de su enfermedad de base, ya que se trata de casos programados.
El diagnóstico de EPOC había sido realizado en todos los casos por un neumólogo mediante pruebas funcionales respiratorias.
Consideramos mortalidad precoz al fallecimiento antes de 24 meses desde el momento de la intervención.
En la estimación del riesgo anestésico utilizamos la escala de la Sociedad Americana de Anestesiólogos (ASA)5, siendo ASA grado I pacientes sanos, grado II pacientes con enfermedad sistémica leve, grado III casos con enfermedad sistémica grave, grado IV con enfermedad incapacitante y grado V pacientes terminales.
El aclaramiento de creatinina fue calculado según la fórmula de Cockcroft-Gault y el índice de masa corporal (IMC) según la fórmula de Quételet (peso/talla2). Consideramos obesos a los pacientes que presentaban, en el momento del procedimiento, un IMC superior a 30 kg/m2.
Todos los pacientes intervenidos presentaban contraindicación para cirugía abierta por el alto riesgo quirúrgico y cumplían criterios morfológicos para tratamiento endovascular: longitud, diámetro y angulación del cuello adecuados, así como la ausencia de trombo en el mismo, arterias ilíacas sin calcificaciones ni tortuosidad importantes y con diámetro suficiente para permitir el paso del dispositivo a través de la luz.
Realizamos un estudio descriptivo de nuestra población, así como de sus factores de riesgo. Para determinar la existencia o no de factores predictivos de mortalidad precoz comparamos factores de riesgo para la cirugía (edad, hipertensión arterial, diabetes mellitus, IMC, cardiopatía isquémica, EPOC y aclaramiento de creatinina) en el grupo de pacientes que habían fallecido antes de 24 meses con el resto, mediante análisis de regresión logística multivariante. Posteriormente realizamos un estudio y curvas de supervivencia mediante análisis de Kaplan-Meier.
ResultadosEntre enero de 2006 y junio de 2010 en nuestro servicio se trató mediante cirugía endovascular a 57 pacientes diagnosticados de AAA infrarrenal, que presentaban alto riesgo para la cirugía abierta y que además cumplían criterios anatómicos para dicho tratamiento.
El 93% eran varones con edad media de 76 años (DE=6,6; rango: 58-86). El tamaño medio del AAA en el momento de la intervención era de 58,9mm (DE=10,5; rango: 42-90).
En el análisis descriptivo de nuestra población según los factores de riesgo cardiovascular observamos que el 73,7% eran hipertensos, el 17,5% diabéticos, el 66,6% eran o habían sido fumadores y el 24,6% de la población eran obesos (IMC medio de 27,1; DE=3,8; rango: 19,6-36).
Entre las enfermedades asociadas que presentaban los pacientes de nuestra muestra el 33,3% tenían cardiopatía isquémica crónica y el 26,3% había sufrido un infarto agudo de miocardio. El 42% presentaba insuficiencia renal en el momento de la valoración con un aclaramiento medio de creatinina de 54,2ml/min (DE=16,3; rango: 21-101).
Casi la mitad de nuestra población presentaba enfermedad respiratoria crónica (49,1% de los pacientes, 28 casos). Entre las enfermedades respiratorias, la más frecuente fue la EPOC (36,8% del total, 21 casos), seguida de la enfermedad asmática (5,3%, 3 casos) y de otras enfermedades pulmonares intersticiales y profesionales (7% de la población, 4 casos).
Respecto a la valoración realizada por el servicio de anestesiología durante las pruebas preoperatorias, el 81,5% eran ASA III, el 14,8% ASA IV y solo el 3,5% era ASA II. En más de la mitad de los casos (57,6%) el procedimiento se realizó bajo anestesia raquídea; solo en el 3% de los casos fue posible la realización con anestesia local.
La estancia hospitalaria media fue de 8,3 días (DE=8,9). El 8,8% de los pacientes precisaron una segunda intervención durante el ingreso, debido a complicaciones de la cirugía.
De nuestros pacientes el 3,5% (2 casos) fallecieron durante el ingreso y el 30,9% (17 casos) durante el periodo de seguimiento.
La media de supervivencia de la población fue 41,1 meses (34-48,2; mediana=40 meses).
La mortalidad a corto plazo (antes de 24 meses) fue del 21% (12 pacientes).
En nuestra serie la principal causa de mortalidad fue la enfermedad neoplásica (23%), en general relacionada con el tabaquismo, seguida de cardiopatía isquémica (17%) y enfermedad cerebrovascular (13%).
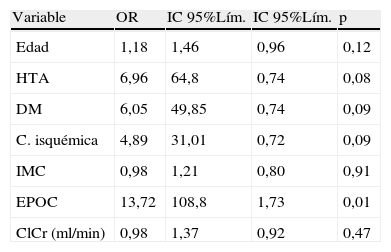
En el análisis multivariante comparamos mediante regresión logística las características de los pacientes fallecidos antes de 24 meses con el resto. Las variables utilizadas para dicho análisis fueron: edad, hipertensión arterial, diabetes mellitus, IMC, cardiopatía isquémica, EPOC y aclaramiento de creatinina.
Se encontró que el único factor predictivo de mortalidad a corto plazo fue la presencia de EPOC (IC [1,73-108,8]); OR=13,72; p=0,01) (tabla 1).
Análisis multivariante de los factores predictivos de mortalidad temprana
| Variable | OR | IC 95%Lím. | IC 95%Lím. | p |
| Edad | 1,18 | 1,46 | 0,96 | 0,12 |
| HTA | 6,96 | 64,8 | 0,74 | 0,08 |
| DM | 6,05 | 49,85 | 0,74 | 0,09 |
| C. isquémica | 4,89 | 31,01 | 0,72 | 0,09 |
| IMC | 0,98 | 1,21 | 0,80 | 0,91 |
| EPOC | 13,72 | 108,8 | 1,73 | 0,01 |
| ClCr (ml/min) | 0,98 | 1,37 | 0,92 | 0,47 |
C. isquémica: cardiopatía isquémica; ClCr: aclaramiento de creatinina; DM: diabetes mellitus; EPOC: enfermedad pulmonar obstructiva crónica; HTA: hipertensión arterial; IC: intervalo de confianza; IMC: índice de masa corporal; OR: odds ratio.
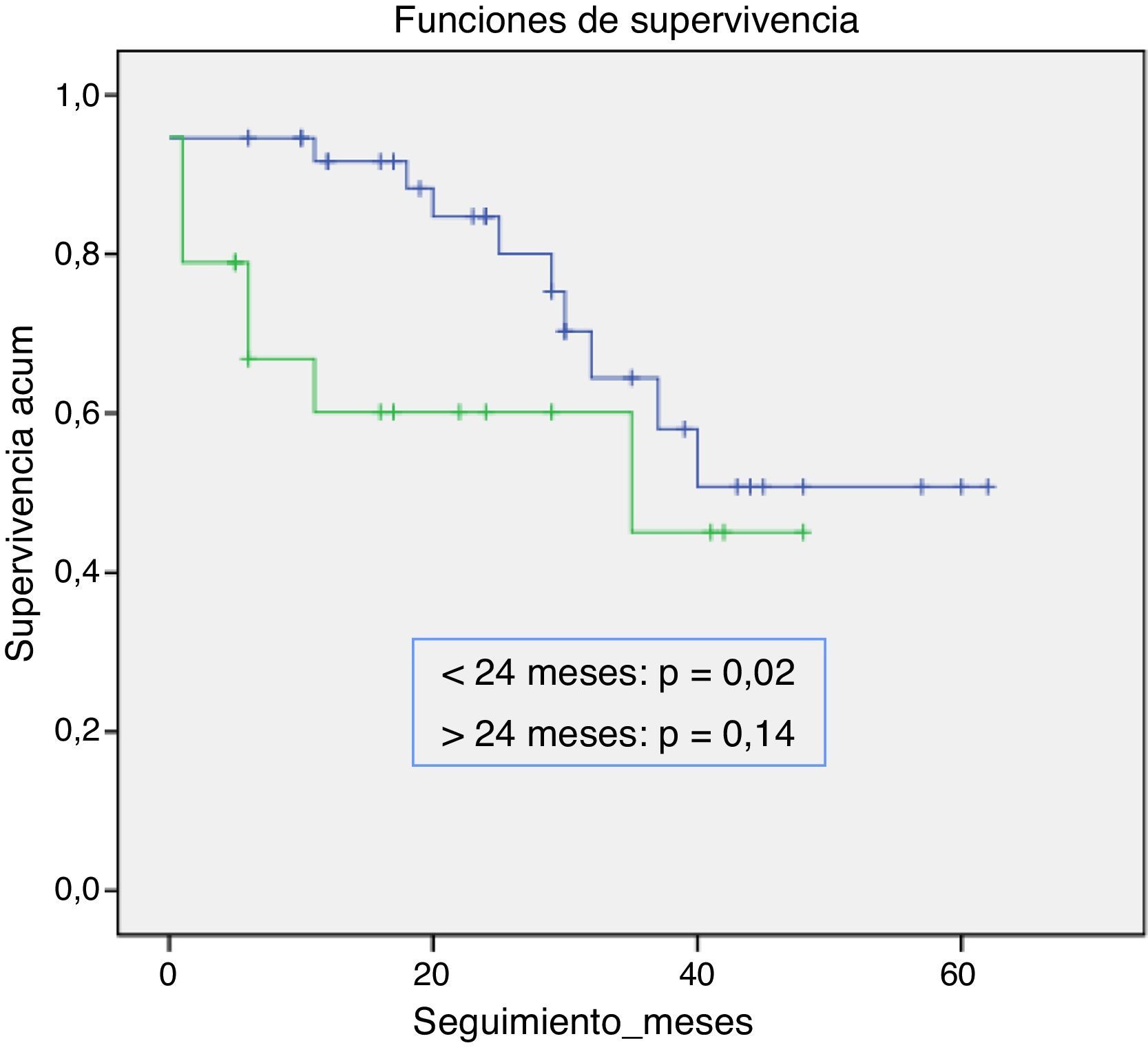
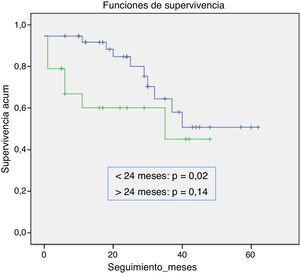
Dado que el único factor que, en nuestro estudio, se asoció a mortalidad más temprana fue la EPOC, realizamos posteriormente un estudio de supervivencia mediante análisis de Kaplan-Meier. Analizamos la supervivencia antes y después de 24 meses en los pacientes con EPOC. Durante todo el periodo de seguimiento, la supervivencia fue menor en el grupo de pacientes con EPOC: estas diferencias solo fueron significativas en los primeros 24 meses de seguimiento (p=0,02) (fig. 1).
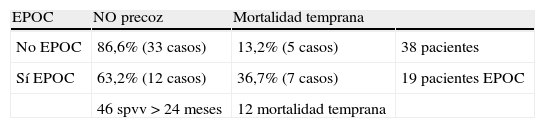
Posteriormente comparamos la tasa de mortalidad precoz en pacientes con EPOC con el resto de la población empleando el test de chi cuadrado. En este análisis obtuvimos también diferencias significativas en la mortalidad, ya que de los 12 casos que habían fallecido antes de 24 meses, 7 eran pacientes diagnosticados de EPOC (p=0,039; RR=3,85; IC [1,07-13,8) (tabla 2).
Comparación de la mortalidad temprana en pacientes con y sin EPOC
| EPOC | NO precoz | Mortalidad temprana | |
| No EPOC | 86,6% (33 casos) | 13,2% (5 casos) | 38 pacientes |
| Sí EPOC | 63,2% (12 casos) | 36,7% (7 casos) | 19 pacientes EPOC |
| 46 spvv > 24 meses | 12 mortalidad temprana |
EPOC: enfermedad pulmonar obstructiva crónica; No precoz: mortalidad después de 24 meses; spvv: supervivencia.
El manejo de los AAA sigue siendo hoy un tema controvertido. En general, se acepta que aquellos AAA que tienen rápido crecimiento (>1cm/año), producen síntomas o presentan diámetros superiores a 5,5cm deben de ser tratados quirúrgicamente2.
Para el tratamiento quirúrgico, hoy en día disponemos de 2 opciones: cirugía abierta o tratamiento endovascular. A pesar de las guías y recomendaciones la decisión entre ambas técnicas no siempre es sencilla.
La mortalidad hospitalaria de la cirugía abierta es superior al tratamiento endovascular1,6, especialmente en casos de alto riesgo, ancianos y en pacientes pluripatológicos, ya que se asocia a una mayor pérdida sanguínea, mayor necesidad de transfusiones y mayor tiempo operatorio e ingresos hospitalarios más prolongados7. Aun así hay que tener en cuenta que la cirugía abierta de AAA precisa menos controles radiológicos posteriores y presenta menor tasa de reintervenciones durante el ingreso (5,8 vs. 9,8%; p=0,02)6 y una menor tasa de incidencia de complicaciones relacionadas con la prótesis8.
Los pacientes ancianos, en algunos estudios, se consideran de alto riesgo independientemente de los antecedentes médicos, ya que la mortalidad de la cirugía abierta se duplica respecto al grupo de pacientes más jóvenes9. El tratamiento endovascular inicialmente se indicaba, sobre todo, en pacientes de alto riesgo quirúrgico que, de otra manera, no podrían haber sido intervenidos.
En diferentes estudios se ha comprobado que la supervivencia de ambas técnicas se iguala tras haber pasado unos años desde la cirugía8. Esto es debido a que el EVAR presenta unas tasas superiores de complicaciones7,9, obligando a un seguimiento intensivo con más pruebas de imagen (angio-TC de aorta abdominal, principalmente) y su dosis de radiación asociada, por lo que en pacientes más jóvenes la cirugía abierta sigue siendo una buena opción.
En nuestro hospital, hemos comenzado a realizar tratamiento endovascular en AAA desde enero de 2006, en pacientes de alto riesgo quirúrgico y con anatomía favorable. Por lo general en pacientes más jóvenes, en casos programados o con menos comorbilidades, seguimos considerando la cirugía abierta como la técnica de elección.
A pesar del avance de técnicas quirúrgicas y anestésicas, en nuestra serie la mortalidad hospitalaria fue el 3,5% (2 casos) y durante el periodo de seguimiento del 30,9% (17 casos) (23,7 meses; DE=16,3). Estos datos son similares a estudios previos en poblaciones de alto riesgo en los que se describen supervivencias superiores al 60% a 3-4 años de seguimiento10–12.
En el análisis multivariante de los factores de riesgo que podrían asociarse a una mayor mortalidad solo la EPOC fue estadísticamente significativa como factor predictivo de mortalidad precoz. El resto de variables estudiadas no resultaron estadísticamente significativas.
La EPOC se caracteriza por una limitación crónica al flujo aéreo, poco reversible y asociada principalmente al humo del tabaco, que produce una elevada morbimortalidad, y que está infradiagnosticada13. Según datos recientes se estima que su prevalencia está en aumento: puede convertirse en los próximos años en la tercera causa de mortalidad a nivel mundial14.
El tabaquismo es la principal causa de la EPOC15 y así mismo es también el mayor factor de riesgo para el desarrollo de AAA16,17, estando incluso más relacionado con esta enfermedad que la enfermedad coronaria18. La EPOC es incluso un factor independiente predictor de rotura de AAA2,19.
En general, las enfermedades respiratorias y especialmente la EPOC han sido identificadas como una de las comorbilidades que incrementan el riesgo de cualquier procedimiento quirúrgico2 y se considera un factor independiente de mortalidad tras la reparación quirúrgica de los AAA20. En el caso de la cirugía endovascular para AAA en pacientes con EPOC, parámetros como el bajo volumen espirado en el primer segundo (FEV1) y una capacidad total forzada baja (FCV), se consideran marcadores independientes de mortalidad21, por lo que es recomendable la realización de pruebas funcionales respiratorias antes de la cirugía.
Según datos de un reciente estudio22, los pacientes intervenidos de AAA y diagnosticados de EPOC, especialmente aquellos en estados avanzados, presentan más complicaciones mayores y respiratorias y una supervivencia a 5 años significativamente inferior respecto a la población sin enfermedad respiratoria (42 vs. 78%; p<0,001), siendo además un predictor independiente de mortalidad hospitalaria22.
Aun así, en estudios previos se indica que los resultados en pacientes diagnosticados con EPOC son mejores tras tratamiento endovascular que en cirugía abierta, con tasa de mortalidad hospitalaria y de complicaciones mayores (del 12 vs. 30%)23, respectivamente.
Nuestro estudio tiene una serie de limitaciones ya que se está realizado en función de los datos recogidos desde una fuente secundaria (datos procedentes de historias clínicas), de forma retrospectiva y con un tamaño muestral pequeño.
ConclusionesLa EPOC en pacientes de alto riesgo quirúrgico parece ser indicativa de mortalidad precoz, por lo que la realización de pruebas funcionales respiratorias podría ser de utilidad para decidir la indicación del EVAR u optar por un manejo conservador del AAA y así poder evaluar adecuadamente el riesgo-beneficio en estos pacientes.
Responsabilidades éticasDerecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Protección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.