Evaluar los resultados a largo plazo del tratamiento endovascular de los aneurismas de arteria poplítea (AAP).
Pacientes y métodosAnálisis retrospectivo de una serie de 27 AAP intervenidos en 24 pacientes entre enero de 2004 y diciembre de 2010. Parámetros a valorar: complicaciones, salvamento de extremidad y permeabilidad según el método de Kaplan-Meier.
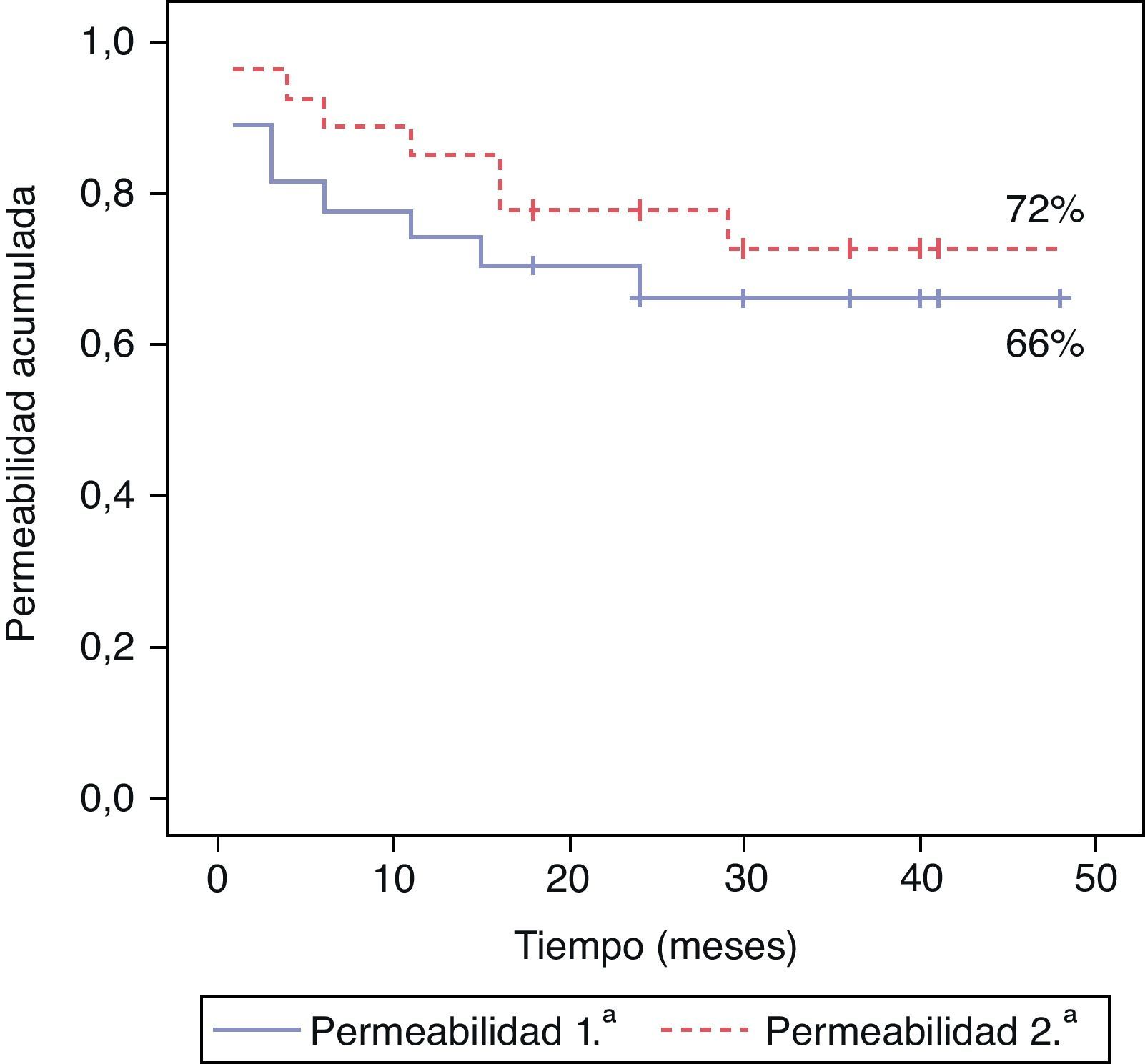
ResultadosLa edad media fue de 69±12 años. El diámetro medio de los AAP era de 29,5±13mm, con salida por 3 troncos distales en la mitad. Seis casos eran sintomáticos. Se utilizó técnica híbrida en 25 casos, mediante abordaje de la arteria femoral superficial proximal, y percutánea en 2. Se emplearon endoprótesis Fluency en 21 casos y Viabahn/Hemobahn en 6. Promedio de endoprótesis por caso: 2. Éxito técnico inicial: 100%. Morbimortalidad postoperatoria nula. Estancia media: 2,6±2 días. Control periódico clínico y ecográfico en todos los casos. Con una media de seguimiento de 51±24 meses se produjeron 9 oclusiones, 7 el primer año. Otras complicaciones: 2 migraciones con endoleak tipo I, 2 fracturas y una rotura contenida. Hubo 6 conversiones a cirugía abierta, la mayoría por trombólisis fallida, estando todos los bypass funcionantes. Permeabilidad primaria y secundaria a 4 años: 66 y 72%, respectivamente. Salvamento de la extremidad: 100%. No hubo pérdidas de seguimiento, durante el cual se produjeron 2 exitus por neoplasia.
ConclusionesEl tratamiento endovascular de los AAP presenta una baja morbimortalidad y puede ser una alternativa terapéutica a la cirugía convencional.
To evaluate the long term results of the endovascular treatment of popliteal aneurysms.
Patients and methodsA retrospective analysis of 27 popliteal aneurysms in 24 patients operated on between January 2004 and December 2010. Endpoints: Complications, limb salvage and patency using the Kaplan-Meier method.
ResultsThe mean age of the patients was 69±12 years. The mean diameter of aneurysms: 29.5±13mm. There were three run-off vessels patency in 52%. Six aneurysms were symptomatic. The technique with dissection of the proximal superficial femoral artery was used in 25 cases, and percutaneous in two. Fluency endografts were used in 21 cases, and Viabahn/Hemobahn in 6. The average number of stent-grafts per case was two. Initial tecnical success was obtained in 100%. There was no postoperative morbidity or mortality. The average in-hospital stay was 2.6±2 days. Clinical and duplex follow-up was possible in all patients. Nine occlusions (seven during the first year) were documented, with an average follow-up of 51±24 months. Other complications: two migrations with endoleak type I, two fractures, and one contained rupture. There were six conversions to bypass surgery, most of them due to failed thrombolysis, all remaining patent. Primary and secondary patency at 4 years was 66 and 72%, and limb salvage was 100%. No patient was lost in the follow-up, and two died of neoplasia.
ConclusionsEndovascular treatment of popliteal aneurysms is a feasible and safe therapeutic alternative to conventional bypass surgery, with low morbidity and mortality.
Los aneurismas de la arteria poplítea (AAP) son los aneurismas periféricos más frecuentes, representando en torno al 70% de los mismos1. Su incidencia va en aumento debido a la mayor esperanza de vida y a la vigilancia de la población de avanzada edad.
Se estima que solo un tercio de los AAP son asintomáticos en el diagnóstico inicial y que alrededor del 70% presentarán alguna complicación antes de los 5 años, siendo las más frecuentes y temidas la embolización distal y la isquemia aguda por trombosis del AAP, que se asocian a una alta tasa de amputación2. La rotura contenida y la compresión venosa o nerviosa son más infrecuentes.
Los AAP son ateroscleróticos en su mayoría; otras causas poco frecuentes son los traumatismos, la degeneración quística adventicial, las infecciones y los secundarios a atrapamiento poplíteo3.
Desde la primera recomendación de Edwards en 1969, la exclusión de la arteria poplítea y el injerto con vena safena ha sido y sigue siendo el tratamiento de elección4. No obstante, con el auge de las técnicas endovasculares en los últimos años, el tratamiento de los AAP con endoprótesis vasculares está ganando popularidad como alternativa terapéutica en casos determinados.
El objetivo del presente trabajo es describir nuestra experiencia en la terapia endovascular de los AAP.
Pacientes y métodosEntre enero de 2004 y diciembre de 2010 se han intervenido 53 AAP en un total de 47 pacientes. Hemos analizado todos los casos de tratamiento endovascular (27 AAP). El resto se trató mediante exclusión y cirugía derivativa (técnica convencional).
Se han seguido los siguientes criterios de inclusión para la técnica endovascular:
- 1.
Aneurismas asintomáticos ≥2cm de diámetro.
- 2.
Anatomía favorable: presencia de zona de anclaje sana proximal y distal de más de 2cm de longitud y tener al menos un tronco distal permeable hasta el pie.
- 3.
Vena safena autóloga no disponible o de mala calidad.
- 4.
Pacientes con alto riesgo quirúrgico (ASA III-IV).
- 5.
Aneurismas sintomáticos con clínica de isquemia aguda sin amenaza inminente de la extremidad. Tras una trombólisis exitosa se evaluó la posibilidad de tratamiento endovascular de forma electiva.
En todos los casos programados se realizó ecografía-doppler y angiotomografía computarizada para la toma de medidas de la endoprótesis (distancia íntima-íntima de las zonas de anclaje, longitud del aneurisma y distancia a la salida de la tibial anterior). La arteriografía solo se realizó en pacientes con isquemia aguda.
Todos los pacientes firmaron el consentimiento informado específico. Las intervenciones fueron realizadas por cirujanos vasculares en un quirófano con arco digital (Phillips BV pulsera) y bajo anestesia locorregional. Mediante un pequeño abordaje quirúrgico se accedía a la arteria femoral superficial ipsilateral en el triángulo de Scarpa y se colocaba un introductor de hasta 12 French (en función del diámetro de la endoprótesis), a través del cual realizábamos una angiografía. Tras la infusión de heparina sódica (1mg/kg) se introducía un angiocatéter centimetrado sobre una guía hidrofílica de 0,035 para comprobar las medidas del AAP tomadas previamente. A continuación se liberaba la endoprótesis sobredimensionando un milímetro en las zonas de anclaje y recubriendo 2cm de arteria sana, tanto distal como proximal. Si es posible se intentaba no sobrepasar la interlínea articular, para evitar posibles acodamientos. En los casos en que era necesario implantar más de una endoprótesis se solapaban un mínimo de 2cm. Se remodelaban los anclajes y los solapamientos con un balón de angioplastia convencional de alta presión, de diámetro igual al de la endoprótesis y de 30 a 40mm de longitud. Evitamos solapar 2 endoprótesis en la zona de máxima flexión de la rodilla para evitar fracturas.
Se utilizaron endoprótesis autoexpandibles Fluency® (Bard). Esta endoprótesis está formada por un esqueleto de nitinol revestido con una doble capa de politetrafluoroetileno, lo que la hace suficientemente flexible para resistir plicaturas en la zona poplítea, y se caracteriza por un menor fenómeno de acortamiento al liberar respecto a otros modelos, con lo que su implantación es muy precisa. También hemos empleado el modelo Viabahn/Hemobahn® (WL Gore) en los últimos años.
El tratamiento médico postintervención consistía en heparina de bajo peso molecular a dosis plenas asociado a clopidogrel durante el primer mes, continuando después solo con antiagregante.
Protocolo de seguimientoControl clínico y ecografía-doppler al alta, a los 3, 6, 12, 18 y 24 meses y después anual, con la que se detectaban complicaciones como estenosis y endofugas. También se realizaba radiografía simple en proyecciones antero-posterior, lateral y en flexión de 90° para descartar plicaturas y fracturas.
Análisis estadísticoLos datos se recogieron de forma prospectiva y se analizaron retrospectivamente. Los resultados se presentan como media y desviación típica para variables numéricas y con el número de observaciones y proporciones para las categóricas o dicotómicas. Los parámetros a valorar principales fueron la permeabilidad de la endoprótesis y el salvamento de extremidad. Se empleó el análisis de supervivencia de Kaplan-Meier para calcular permeabilidades (programa informático SPSS versión 15.0). Para valorar la influencia de una serie de variables respecto al parámetro oclusión se realizaron análisis univariados: se empleó la prueba de Chi-cuadrado con corrección de Yates para variables categóricas y la prueba «t» de Student para variables continuas considerando estadísticamente significativo un valor de p<0,05; como medida de asociación se calculó la odds ratio (OR) bruta y su intervalo de confianza (IC) del 95%.
ResultadosEn total se trataron 27 AAP en 24 pacientes mediante endoprótesis. La edad media fue de 69±12 años. Las características y factores de riesgo de los pacientes se detallan en la tabla 1. El diámetro medio de los AAP fue de 29,5±13mm. Seis casos se presentaron con síntomas: 4 isquemias agudas por trombosis del AAP, una embolización distal y un ateroembolismo con síndrome del dedo azul; en 5 casos se realizó trombolisis previa mediante perfusión de uroquinasa intraarterial selectiva intratrombo durante 24-48 horas, hasta obtener al menos un vaso de salida distal, siendo exitosa en todos los pacientes. El número medio de troncos distales permeables fue de 2,4±0,6, estando los 3 troncos permeables hasta el pie en el 52% de los casos.
La vía de abordaje fue mediante disección de la arteria femoral superficial proximal en todos los casos, excepto en dos pacientes en los que el procedimiento se realizó por punción anterógrada de la arteria femoral común. Se utilizaron endoprótesis Fluency® (Bard) en 21 casos y Viabahn/Hemobahn® (Gore) en el resto. El promedio de endoprótesis por intervención fue de 2±1. El diámetro proximal medio utilizado fue de 8,8±2mm y el distal de 8,2±2mm. La longitud media de arteria cubierta fue de 127±56mm. Como procedimientos asociados se realizaron 2 stent iliacos, 2 stent de femoral superficial, una angioplastia poplítea distal y una embolización de aneurisma hipogástrico.
El éxito técnico inicial se consiguió en el 100% de los casos. La morbimortalidad postoperatoria resultó nula y la estancia media hospitalaria fue de 2,6±2 días.
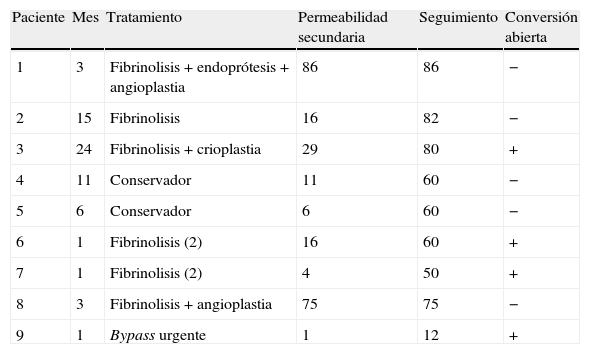
La media de seguimiento fue de 51±24 meses. Se produjeron 9 oclusiones, de ellas 7 durante el primer año (3 trombosis precoces el primer mes), otra a los 15 meses y otra a los 2 años (tabla 2). El tratamiento fue trombolítico en 6 casos, con cirugía de revascularización directa (bypass) en un caso y médico con cilostazol en otros 2 por compensación clínica. En 3 casos se realizó angioplastia tras la repermeabilización. En los casos en que no se encontró causa subyacente tras la trombolisis, la permeabilidad fue claramente menor con una media de 6 meses. La permeabilidad primaria y secundaria a 4 años fue del 66 y 72% respectivamente (fig. 1). Los aneurismas sintomáticos presentaron mayor tendencia a la oclusión (OR: 6,4; IC 95%: 0,66-75,17; p=0,14), al igual que los casos con salida distal por uno o 2 troncos (OR: 4; IC 95%: 0,56-31,57; p=0,21). Las endoprótesis que cruzaban la interlínea articular de la rodilla tenían 2,5 veces más probabilidad de ocluirse (p=0,48). Ninguno de estos cálculos adquirió significación estadística debido probablemente al pequeño volumen muestral.
Oclusiones durante el seguimiento
| Paciente | Mes | Tratamiento | Permeabilidad secundaria | Seguimiento | Conversión abierta |
| 1 | 3 | Fibrinolisis + endoprótesis + angioplastia | 86 | 86 | − |
| 2 | 15 | Fibrinolisis | 16 | 82 | − |
| 3 | 24 | Fibrinolisis + crioplastia | 29 | 80 | + |
| 4 | 11 | Conservador | 11 | 60 | − |
| 5 | 6 | Conservador | 6 | 60 | − |
| 6 | 1 | Fibrinolisis (2) | 16 | 60 | + |
| 7 | 1 | Fibrinolisis (2) | 4 | 50 | + |
| 8 | 3 | Fibrinolisis + angioplastia | 75 | 75 | − |
| 9 | 1 | Bypass urgente | 1 | 12 | + |
En la tabla 3 se detallan los 6 casos de conversión a cirugía abierta. En 4 casos estuvo relacionada con la oclusión del injerto. Los otros 2 fueron por migración proximal de la endoprótesis y por rotura contenida del AAP. En todos los casos, excepto uno con isquemia aguda y amenaza inminente de la extremidad, se intentó tratamiento endovascular de inicio.
Conversiones a cirugía abierta
| Paciente | Edad | Problema | Tratamiento endovascular | Causa de la reconversión | Tratamiento quirúrgico | Tiempo hasta reconversión (meses) | Seguimiento (meses) | Permeable |
| 1 | 81 | Oclusión el primer mes | Doble fibrinolisis | Nueva oclusión | Bypass femoroperoneo VSI in situ | 16 | 60 | Sí |
| 2 | 57 | Oclusión a los 24 mesesEstenosis poplítea distal hiperplásica | FibrinolisisCrioplastia | FracturaEstenosis poplítea distal recurrente | Bypass femoropoplíteo VSAI | 29 | 80 | Sí |
| 3 | 61 | Oclusión el primer mes | No | Isquemia aguda con amenaza inminente de la extremidad | Bypass femoropoplíteoVSAI | 1 | 12 | Sí |
| 4 | 77 | Oclusión el primer mes | Doble fibrinolisis | Nueva oclusiónAcodamiento | Bypass femoro-tronco tibioperoneo VSE invertida | 4 | 50 | Sí |
| 5 | 72 | Expansión del saco aneurismático a los 80 mesesEndofuga tipo III + tipo I distal | Implantación de 3 endoprótesis | Persistencia de endofuga. Rotura contenida | Bypass femoropoplíteo VSI in situ | 80 | 90 | Sí |
| 6 | 73 | Migración proximal. Endofuga tipo I distal a los 18 meses | No | Ausencia de cuello distalAlta posibilidad de ocluir tibial anterior con salida anómala alta | Bypass femoro-tronco tibioperoneo VSAI | 18 | 40 | Sí |
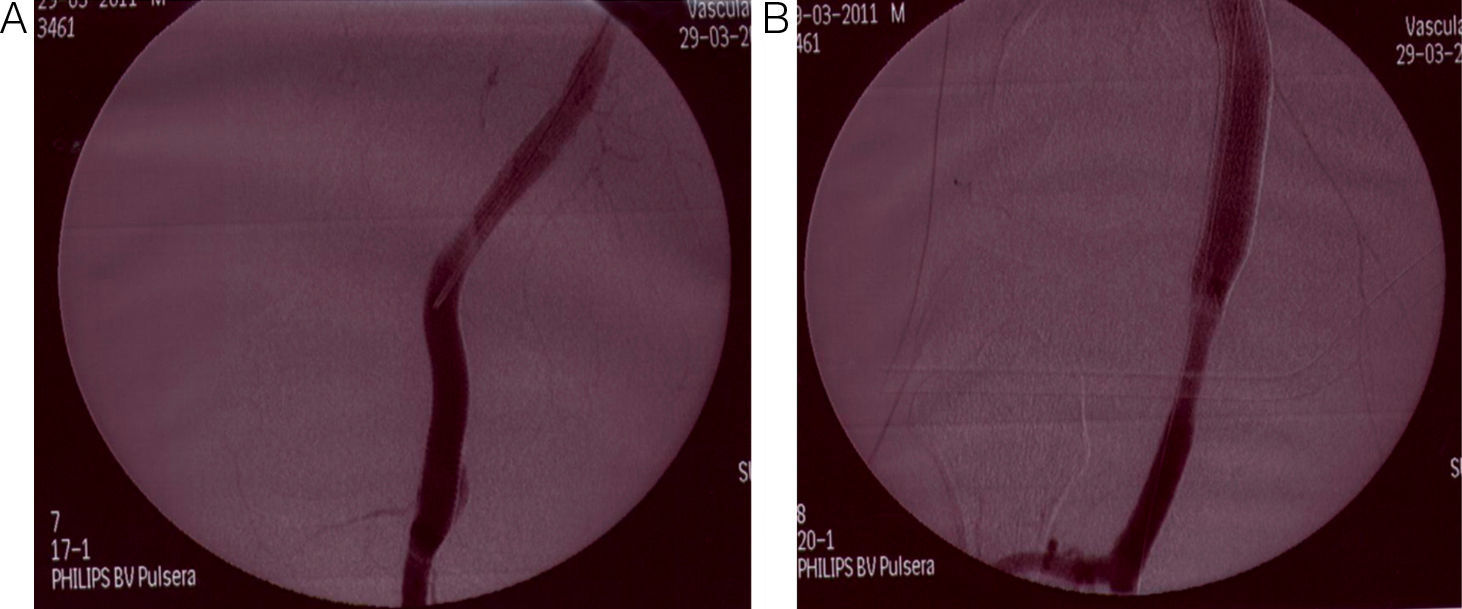
Se documentaron 2 fracturas, una de ellas asociada a estenosis y trombosis. Se detectaron 3 endofugas tipo I en el seguimiento, una proximal y 2 distales; 2 se trataron mediante extensión con otra endoprótesis (fig. 2) y otra (caso 6 de la tabla 3) al no tener suficiente zona de anclaje distal se convirtió a cirugía abierta.
Ningún paciente perdió su extremidad. No hubo pérdidas de seguimiento. Dos pacientes fallecieron, uno a los 3 años por perforación intestinal secundaria a neoplasia y otro por linfoma a los 5 años.
DiscusiónHoy en día nadie discute que los AAP sintomáticos y los asintomáticos ≥2cm de diámetro y con trombo mural deben ser intervenidos debido al potencial riesgo de trombosis y pérdida de extremidad que conllevan5. El tratamiento quirúrgico ofrece magníficos resultados con tasas de permeabilidad primaria que superan el 75% a los 5 años, y con salvamento de extremidad superior al 95%, si bien es cierto que los casos que comienzan con isquemia aguda presentan más complicaciones con tasas de trombosis precoz del 10% y amputación de la extremidad de hasta el 15%6–8. No obstante, la morbilidad postoperatoria, incluso en pacientes asintomáticos, no es despreciable, y así están descritos edemas severos y persistentes, infecciones, seromas y linforragias de las heridas quirúrgicas, neuralgias del safeno y dificultad permanente para la flexión de la rodilla9,10. Una complicación a largo plazo a tener en cuenta es la presurización por colaterales geniculares del saco aneurismático, con o sin crecimiento, que se cifra en torno al 15-22%, especialmente cuando se utiliza el abordaje medial para la exclusión del AAP6,10. También están descritos aneurismas y pseudoaneurismas de los injertos venosos11.
El tratamiento endovascular de los AAP presenta ventajas como su naturaleza mínimamente invasiva que evita muchas de estas complicaciones derivadas de las heridas quirúrgicas. La estancia hospitalaria es menor y las tasas de permeabilidad primaria a largo plazo no muestran diferencias significativas con la cirugía abierta, aunque sí es cierto que tanto la tasa de trombosis precoz como el número de reintervenciones son significativamente mayores12.
El único estudio prospectivo y aleatorizado que compara ambos tratamientos es el de Antonello et al., en el cual se tratan 27 AAP con cirugía abierta y 21 con endoprótesis con una permeabilidad secundaria a los 6 años del 88 y 85% respectivamente. Es importante destacar que todos eran asintomáticos; del grupo endovascular 3 pacientes precisaron conversión a cirugía abierta por oclusión13. En nuestro estudio incluimos 6 pacientes con aneurismas sintomáticos, de los cuales 4 presentaron oclusión durante el seguimiento, aunque 2 se rescataron con fibrinolisis más angioplastia y actualmente están permeables.
En el estudio multicéntrico francés se estudiaron 57 AAP tratados endovascularmente14: se utilizaron endoprótesis Hemobahn/Viabahn, Wallgraft y Passager; 2 pacientes perdieron la extremidad; se produjeron 6 endofugas (10%) y la permeabilidad primaria a 3 años fue del 82%. Concluyen que los principales determinantes del éxito son la anatomía favorable y la doble antiagregación. El grupo de Tielliu et al. también publicó en 2005 su experiencia con el tratamiento endovascular de 57 AAP, 5 de ellos con isquemia aguda (alto porcentaje de asintomáticos); la tasa de permeabilidad primaria a los 2 años fue del 77%, destacando ninguna oclusión en el grupo de sintomáticos; el tratamiento postoperatorio con clopidogrel fue el único predictor significativo del éxito del tratamiento15. El mismo autor ha publicado recientemente los resultados del estudio más amplio conocido sobre terapéutica endovascular de AAP, con 78 casos tratados con una media de seguimiento de 50 meses, siendo la permeabilidad primaria del 73%; además se produjeron un 16% de fracturas circunferenciales en el seguimiento, sobre todo en gente joven, pero sin influencia en la permeabilidad16.
Nuestros resultados a largo plazo son coincidentes con los estudios publicados. La mayoría de las oclusiones y reintervenciones se produjeron en los primeros 6 meses postimplante. Es probable que con una terapia dual antiplaquetaria, acorde con los protocolos actuales, la tasa de trombosis precoz hubiese sido menor. Después de 2 años no se ha producido ninguna trombosis. Las oclusiones habitualmente no producen en nuestra experiencia una isquemia aguda severa con amenaza inminente de la extremidad, sino al contrario, suelen ser bien toleradas dando tiempo suficiente para plantear una trombólisis. En los pacientes en los que se encontró una causa subyacente tras la repermeabilización, por lo general una estenosis, la fibrinolisis obtuvo resultados más duraderos respecto a los casos con trombosis idiopática. En ocasiones, y sobre todo por trombolisis fallidas, puede ser necesaria la conversión a cirugía abierta con éxito como en nuestra serie. A pesar de haber tenido varias oclusiones hay que destacar que ningún paciente perdió su extremidad, incluidos los casos urgentes.
En conclusión, el tratamiento endovascular de los AAP mediante endoprótesis vasculares presenta baja morbimortalidad y podría ser una alternativa terapéutica a la cirugía abierta convencional en un futuro, especialmente en pacientes de alto riesgo quirúrgico, sin disponibilidad de vena autóloga, con aneurismas asintomáticos y condiciones anatómicas favorables. Con el progresivo perfeccionamiento de las endoprótesis vasculares y la optimización del tratamiento médico de los pacientes es esperable obtener mejores resultados en el futuro. Parecen necesarios estudios aleatorizados con mayor número de pacientes comparando ambas técnicas para poder establecer una recomendación firme a favor del tratamiento endovascular.
Responsabilidades éticasProtección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informado. Los autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de la correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses en el presente artículo.
A Enrique Ramalle Gómara, Jefe de Sección de Información Sanitaria de la Consejería de Salud del Gobierno de la Rioja, por su ayuda y colaboración en el análisis estadístico del trabajo.